
- •Занятие лфк
- •Тема 2 использование психофизической тренировки в сестринском уходе за пациентами при
- •Тема 3 использование психофизической тренировки в сестринском уходе за
- •Противопоказания лфк при заболеваниях органов дыхания
- •Тема 4. Использование психофизической тренировки
- •Лфк при онмк
- •Тема 5использование психофизической
Лфк при онмк
Геморрагический инсульт. В патогинезе лежит разрыв какой-либо мозговой артерии, в результате разрыва солсуда развивается острая гипоксия определенного участка мозга. Поскольку нервные клетки чувствительны к недостатку кислорода, уже через несколько минут в очаге инсульта, в тканях происходит необратимые изменения.вторым фактором повреждения мозговой ткани в очаге инсульта является деструктурирующее, разрушающее воздействие самой крови – сдавление и пропитывание мозга кровью, изливающейся из артериального сосуда.
Ишемический инсульт чаще всего лежит закупорка мозговых сосудов атеросклеротической бляшкой или тромбом. На участке мозга, кровоснабжаемого тромбированным сосудом, развивается стойкая ишемия, сопровождающаяся гибелью нервных клеток.мозговая ткань размегчается, разрушается, продукты распада рассасываются, в результате чего образуются кисты.
Клиническая картина.
Острый период – медикаментозное лечение.
Ранний восстановительный период (продолжительность до 2-3 недель) в течении кот. Наблюдается стабилизация или ухудшение.применяют ЛФК , но только пассивную первые несколько дней если наблюдаються улушении то активную лг делают , с минимальной дозировкой.
Собственно восстановительный период, в течении которого возможны процессы восстановления утраченных функций , обычно не превышает 2-3 месяца может и дольше.
Период позднего восстановления может продолжаться неопределенное время, поскольку он связан с адаптацией функциональных систем больного к новым условиям жизнедеятельности, с процессами формирования компенсацийи их совершенствования.
Восстановительное лечение после инсульта.
Первый этап.
Задачи ЛФК
Предупреждение развития атонических и атрофических процессов в мышцах;
Блокирование механизмов развития патологических синергий, гипертонуса.
Средства ЛФК
Лечение положением; варианты укладки парализованной руки в положении лежа на спине; варианты укладки парализованной ноги; дыхательные упр., пассивные упр. ногами и руками; идеомоторные упр. ( одновременно здоровой конечностью выполняется аналогичное активное движение).
Второй этап
Задачи ЛФК
Расширение двигательной активности;
Освоение вертикального положения и ходьбы, навыков самообслуживания;
Средства ЛФК
Упражнения для изолированных мышечных групп и использование различных исходных положений и обучения ими. Применение различных методик ЛГ, ОФП, ОРУ.
Третий этап
Задачи ЛФК
Дальнейшее развитие двигательной активности;
Совершенствование компенсаций двигательных расстройств;
Психологическая и социально-бытовая адаптация.
Средства ЛФК
Упр. в передвижении в коленном-локтевом и коленном- кистевом положениях, упр. на координацию, равновесие.
Четвертый этап
Задачи ЛФК
Поддержание достигнутого результата;
Социальная и трудовая адаптация;
профилактика повторного инсульта
Средства ЛФК
Коррекция рисунка ходьбы, восстановление равномерности и ритмичности шагов, увеличение темпа и продолжительности ходьбы.
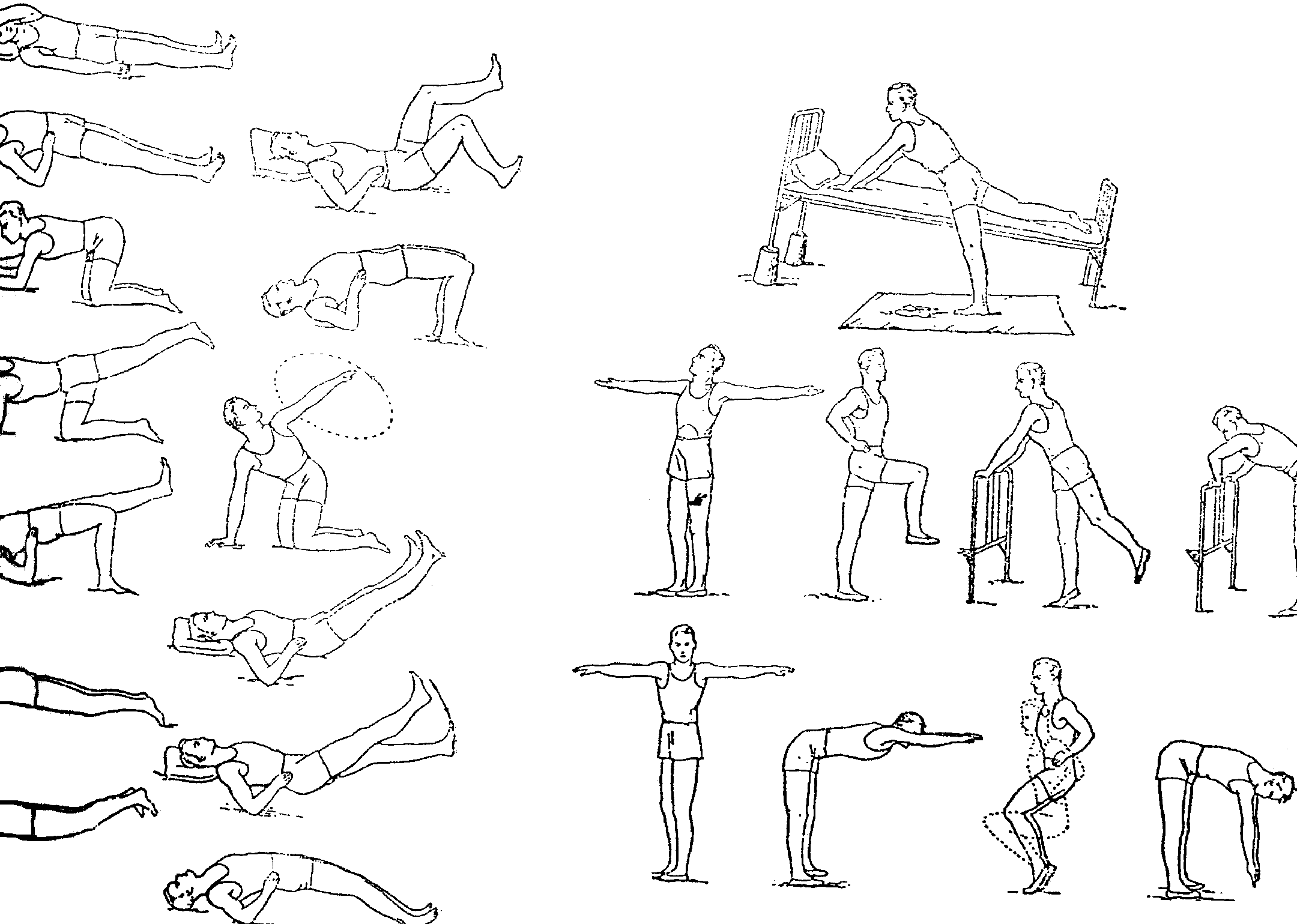
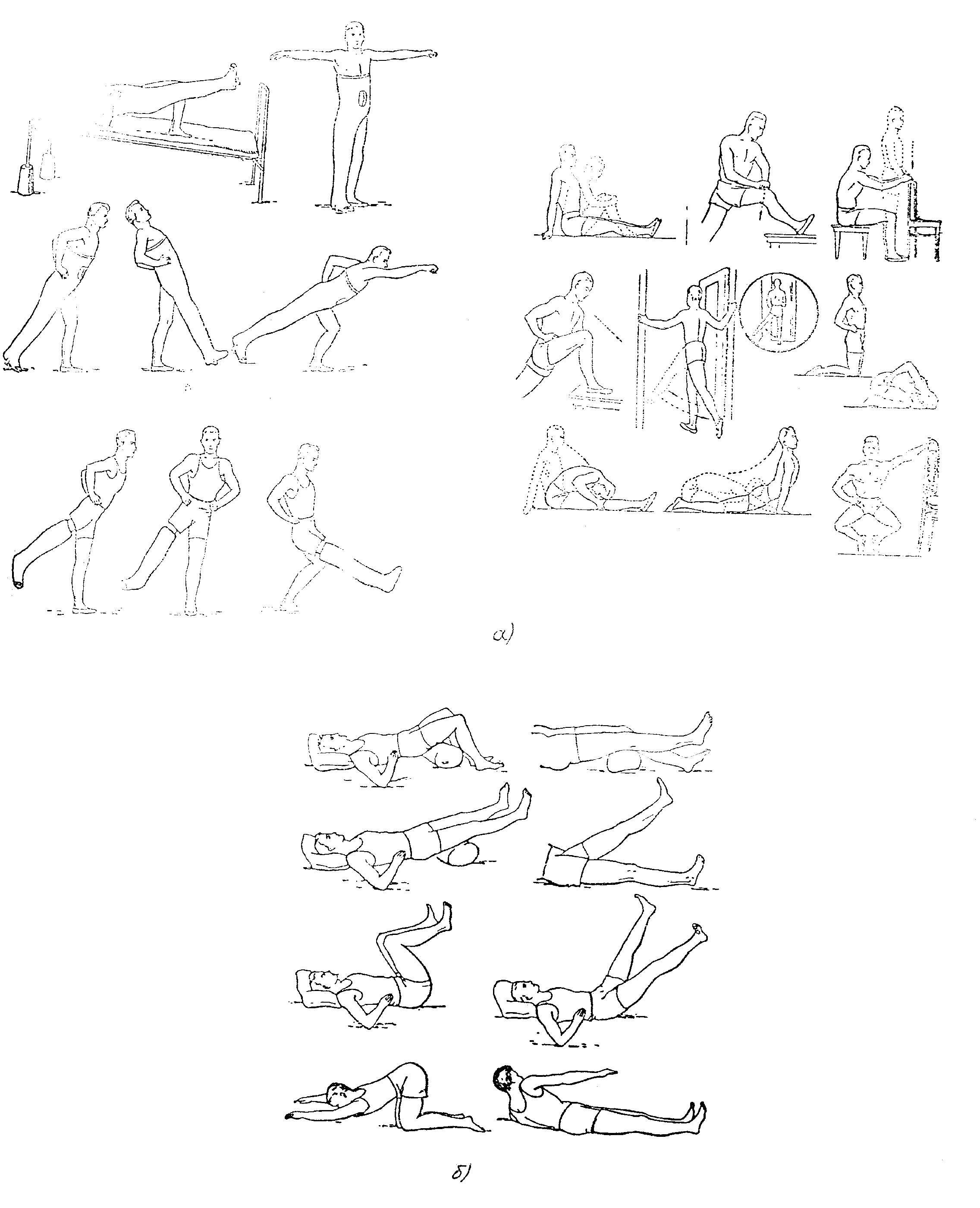 Лечебная
гимнастика при переломах
Лечебная
гимнастика при переломах
а) бедра
б) костей таза
Лечебная гимнастика при компрессионных переломах различных отделов позвоночника в свободном режиме двигательной активности
Лечебная гимнастика
а) плеча
б) предплечья
в) плечевого сустав
г)
лучезапястного сустава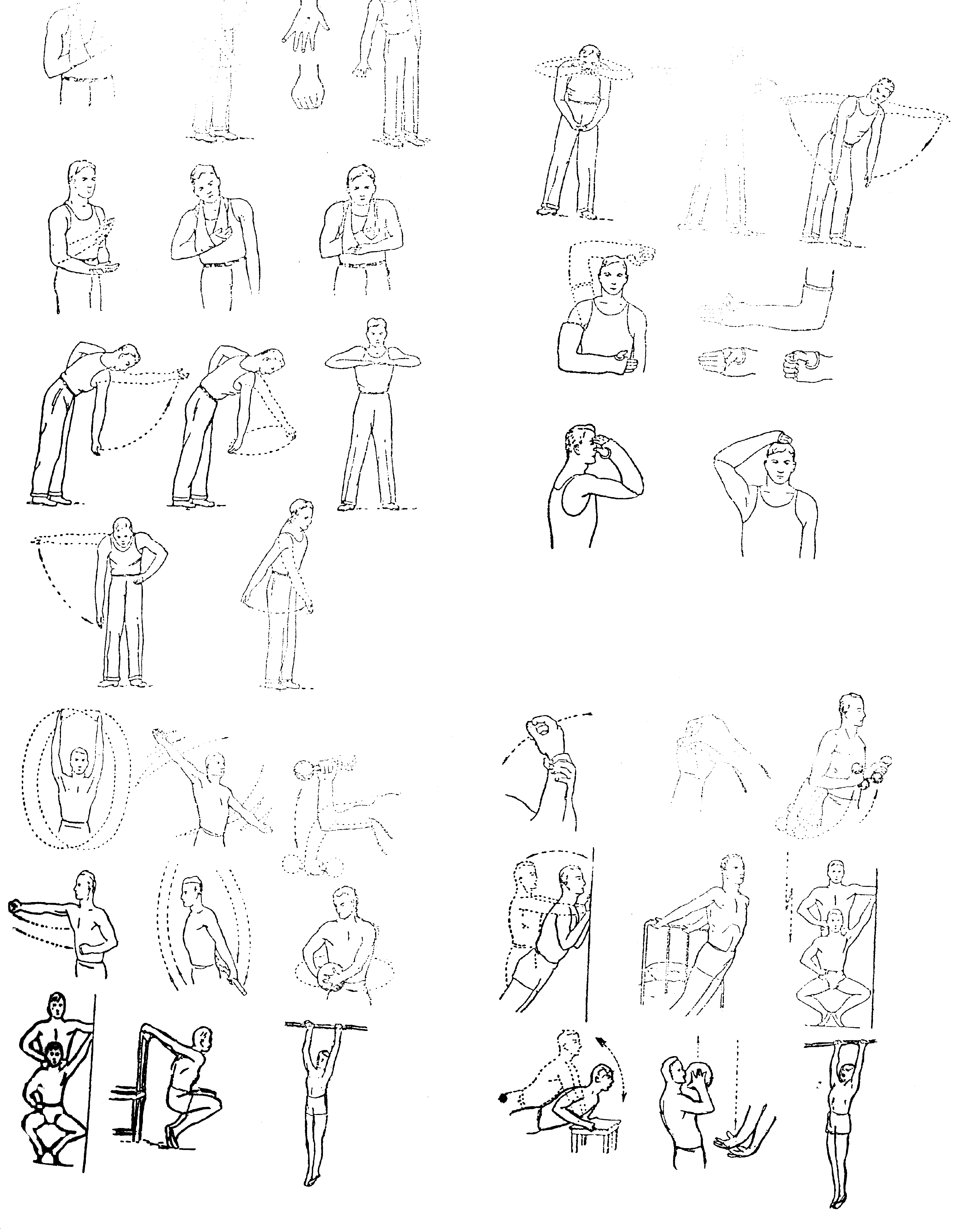
Лечебная гимнастика при компрессионных переломах
различных отделов позвоночника:
а) период иммобилизации
б) постиммобилизационный период
Медицинская реабилитация больных остеохондрозом позвоночника в условиях стационара
Остеохондроз позвоночника – тяжелое дегенеративное поражение позвоночника, в основе которого лежит изменение межпозвонковых дисков с последующим вовлечением тел позвонков, межпозвонковых суставов, связочного и мышечного аппарата позвоночника.
Актуальность проблемы реабилитации больных остеохондрозом позвоночника связана с тем, что это одно из самых распространенных хронических заболеваний человека. Статистические данные свидетельствуют о том, что с годами происходит рост заболеваемости остеохондрозом не только среди взрослого населения, но и среди детей и подростков.
Социально-экономическая и медико-биологическая значимость этой проблемы обусловлена следующим:
выраженные клинические проявления наблюдаются у лиц в 25-55 лет, т.е. в период наиболее активной трудовой деятельности,
обострения остеохондроза – одна из самых частых причин временной нетрудоспособности относительно разных контингентов больных, их удельный вес составляет 48-89,5%.
Полиэтиологичность данного заболевания не всегда дает возможность установить его причину. Дегенеративный процесс, начавшийся в диске, снижает амортизационную способность и вызывает функциональную недостаточность позвоночника. Вследствие патологической подвижности, происходит подвывих в межпозвонковых суставах, и развивается спондилоартроз. Разрывы гиалиновой пластинки способствуют проникновению диска в губчатое вещество тела позвонка, образованию грыжи. Реактивные репаративные процессы вызывают разрастание костной ткани позвонка (остеофиты). Выпячивание диска раздражает заднюю продольную связку, богатую нервными окончаниями, сдавливает нервные корешки, а иногда и спинной мозг.
Клинические проявления остеохондроза характеризуются статическими, неврологическими и вегетативными синдромами, зависящими от локализации процесса.
Ведущим синдромом остеохондроза является боль, связанная с нарушением кровообращения и ликвороциркуляции, отеком.
В зависимости от стадии остеохондроза различают следующие синдромы:
рефлекторные (мышечно-тонические, вегето-сосудистые, нейродистрофические),
корешковые (монорадикулярные, бирадикулярные, полирадикулярные),
компрессионно-спинальные, обусловленные грыжей межпозвонкового диска, остеофитом или эпидуритом.
Разработка программ реабилитации больных остеохондрозом является одной из самых сложных проблем медицинской реабилитации. Высокая распространенность заболевания, многообразие клинических симптомов, приводящих к длительной нетрудоспособности, значительно ухудшающие качество жизни – требуют поиска средств, направленных на уменьшения боли, двигательных нарушений, на восстановление трудоспособности, на профилактику развития осложнений.
1. Общие вопросы реабилитации
Возвращая утраченные функции и улучшая состояние здоровья человека, реабилитационные мероприятия способствуют повышению качества жизни человека. Нарушения, вызываемые остеохондрозом позвоночника, связаны с ухудшением микроциркуляции и питания тканей, выраженным болевым синдромом, двигательными нарушениями не только в области позвоночника, но и в рефлекторных зонах. Такие нарушения приводят к значительным ограничениям жизнедеятельности, связанными с нарушением самообслуживания, передвижения, выполнения работ по дому и другими. Подобное состояние резко снижет двигательную активность больного, возможность эффективно работать, и приводит к развитию социальной недостаточности. Проведение реабилитационных мероприятий в возможно более ранние сроки еще на стационарном этапе способствует профилактике развития осложнений и недостаточности функций и значительно ускоряет процессы восстановления нарушенных функций и повышает уровень здоровья.
Главные отличительные черты медицинской реабилитации от обычного лечения складываются из трех ее особенностей:
она проводится с обязательным этапным прогнозированием, причем определяется как ближайший, так и отдаленный прогноз,
она широко использует физические методы лечения,
она привлекает больного как личность для активного восстановления и реабилитации, используя приемы психотерапии.
Проблема медицинской реабилитации больных остеохондрозом тесно связана с правильным патогенетическим и патофизиологическим пониманием болезни, а механизмы восстановления – с представлениями и о личности больного.
Реабилитационные мероприятия предусматривают воздействие на причину развития остеохондроза, патогенетическую основу процесса и на саногенные механизмы.
Провоцирующими факторами в развитии остеохондроза, в первую очередь, являются слабость мышечного аппарата, неправильная осанка, неравномерное распределение физических нагрузок при переносе тяжестей и другие. При обострении заболевания мероприятия, связанные с правильным распределением нагрузок на позвоночник, являются самыми важными. В острый период – это вытяжение и фиксация в правильном положении, в дальнейшем - укрепление мышц спины и эластичности связочного аппарата, увеличение подвижности позвоночника.
В развитии заболевания имеют место механизмы нарушения питания тканей, микроциркуляции, развитие нейродистрофических, сосудистых синдромов остеохондроза позвоночника, воспалительные процессы. Поэтому в лечебные мероприятия обязательно включаются факторы, влияющие на микроциркуляцию и обменные процессы не только в области позвоночника, но и на периферии, противовоспалительные мероприятия.
Саногенетические реакции при развитии заболевания связаны с реакцией вегетативной нервной системы, эндокринной системы, формированием двигательных компенсаций. Учет этих процессов и активное содействие им позволяет не только быстрее добиться положительных результатов лечения, но и закрепить полученные результаты.
Таким образом, реабилитация больных остеохондрозом позвоночника должна проводиться с учетом общих основных реабилитационных воздействий. К ним относятся:
Уменьшение боли. Противоболевая терапия имеет не только симптоматическое, но и патогенетическое воздействие.
Воздействия на этиологические факторы. Мероприятия направлены на укрепление костной ткани, улучшение обменных процессов в опорно-двигательном аппарате.
В зависимости от патогенетического механизма проводится стимуляция мышечно-тонических реакций в области позвоночно-двигательного сегмента, улучшение микроциркуляторных процессов, декомпрессирующие воздействия, противовоспалительные мероприятия.
Уменьшение нейродистрофических и сосудистых нарушений в тканях. Данные воздействия имеют не только симптоматическую, но и пато- и саногенетическую направленность, поскольку при своевременном проведении способствуют ускорению восстановительных процессов и формированию полноценной адаптации двигательного аппарата.
Стимуляция саногенетических реакций. Для этого, помимо местных воздействий, проводится коррекция состояния эндокринной, вегетативной систем организма, улучшение общего метаболизма и повышение реактивности организма, обучение больного приемам формирования защитного двигательного стереотипа.
Коррекция мотивационных установок больного и сопутствующих заболеванию эмоционально-волевых нарушений.
2. Особенности медицинской реабилитации больных остеохондрозом
Методика восстановительного лечения при остеохондрозе позвоночника должна быть единой при любых синдромах заболевания, но с обязательным учетом индивидуальных особенностей процесса и стадии заболевания.
Основными принципами медицинской реабилитации являются комплексность и фазовость воздействия на патологические очаги, щадящий характер лечебных воздействий (они не должны быть более вредными, чем сама болезнь), раннее начало реабилитационных мероприятий, индивидуальный подход.
Особое значение в системе реабилитации имеют обеспечение преемственности и своевременность перевода больных на соответствующие этапы восстановительного лечения.
Лечение должно быть комплексным, достаточно длительным, а в ряде случаев – непрерывным.
Основными средствами медицинской реабилитации наряду с медикаментозными являются физические факторы: физиотерапевтические процедуры, ЛФК и массаж, мануальная терапия; психотерапия, ИРТ.
Применение методов физиотерапии при остеохондрозе направлено на улучшение трофических процессов и микроциркуляции в тканях, ускорение репаративных процессов, снятие болевого синдрома, общестимулирующее и активизирующее воздействие в целях тренировки общих адаптационных механизмов.
Применение физических упражнений благоприятно воздействует как на организм в целом (активизируют обменные процессы в тканях, улучшают реактивность всех систем организма, повышают эмоциональный фон настроения пациента, восстанавливают навыки бытовой активности), так и на морфологический субстрат болезни (улучшают кровообращение в пораженном корешке, укрепляют мышечный аппарат), стимулируя, таким образом, процессы саногенеза.
Применение специальных приспособлений – корсетов, головодержателей, костылей и других способствует фиксации определенного соотношения позвонков, уменьшению боли, облегчает самообслуживание.
Тракционная терапия (вытяжение) показана больным с неврологическими осложнениями остеохондрозом позвоночника, обусловленными действием компрессионного фактора (сдавление корешков грыжей диска, гипертрофированной желтой связкой).
Мануальная терапия применяется для коррекции двигательного стереотипа, купирования его осложнений, а также для воздействия на мышечные вертеброгенные синдромы.
Психотерапия и психокоррекция является одним из очень важных компонентов реабилитации больных, так как часто у больных остеохондрозом позвоночника имеется хронический эмоциональный стресс и психологические нарушения.
3. Лечебно -реабилитационные программы
Составление программы лечебно-реабилитационных мероприятий при остеохондрозе позвоночника требует учета определенных групп патологических проявлений, имеющих в основе те или иные патогенетические и саногенетические механизмы, что обуславливает индивидуальные особенности клинической картины.
В такие группы входят:
Вегетативно-дистрофические нарушения: отек тканей, гипотония мышц, деструктивные изменения суставного и межпозвонкового хряща, сморщивание суставной сумки, остеопороз.
Болевой синдром: боли, локализованные в области суставов и позвоночника, иррадиирующего характера.
Статические нарушения (нестабильность в ПДС, двигательный блок, стенозирующие проявления)
Ограничение амплитуды и нарушение координации движений: уменьшение амплитуды активных, пассивных движений, их четкости.
Контрактуры и порочные установки в суставах и позвоночнике, дефекты осанки.
Снижение силы мышц и способности к развитию длительного напряжения – ослабление или выпадение функции отдельных мышц и мышечных групп, генерализованное снижение силовых возможностей больного.
Нарушение опорно-локомоторных функций – асимметричное распределение нагрузки на нижние конечности, снижение устойчивости, равновесия, нарушение нормальной биомеханики и ритма ходьбы.
Клинические проявления определяются: стадией патологического процесса, его локализацией, характером функциональных нарушений.
Для обеспечения дифференциации лечебно-реабилитационных мероприятий в зависимости от состояния больного, выраженности и периода болезни в стационаре выделяют 3 этапа в проведении реабилитации больных физическими факторами.
Первый этап (период) соответствует острому периоду заболевания, ставит своей задачей устранение основных клинических проявлений болезни, облегчение состояния больного, предотвращение грубых нарушений функции (параличей и контрактур) и профилактику осложнений (ишемических миелопатий и невритов, эпидуритов и арахноидитов, тяжелых трофических расстройств).
Второй этап (период) соответствует подострой и переходной фазе заболевания, включает в себя средства, способствующие восстановлению функционального состояния больного, развитию адаптаций.
На третьем этапе еще более расширяется спектр применяемых методов лечения и восстановления больного, акцент делается на активизацию собственных защитных сил организма и общее укрепление больного.
Лечебно-реабилитационные комплексы составлены с учетом:
- клинических проявлений заболевания,
- этапа реабилитации,
- наличия сопутствующих заболеваний,
- с учетом индивидуальных особенностей больного,
- эффективности ранее применяемого лечения.
Физическая реабилитация больных начинается после проведения тщательного обследования и включает: индивидуальный двигательный режим, специально подобранные комплексы физических упражнений, массаж, гимнастика в воде, подводный душ-массаж, вихревые ванны, подводное вытяжение.
С целью оказания обезболивающего, противовоспалительного, гипосенсибилизирующего, сосудорасширяющего, трофического действия, восстановления двигательных функций в комплексы включены средства аппаратной физиотерапии, теплолечения.
С учетом индивидуальных особенностей больного, общего состояния здоровья, включаются занятия с психотерапевтом, ИРТ, пелоидотерапия.
Так, например, на первом этапе режим – разгрузочный. С целью уменьшения осевой нагрузки используется лечение положением, вытяжение, ортопедические средства (при шейном остеохондрозе – головодержатель, при грудном и поясничном – корсеты и костыли).
Комплекс может включать с целью обезболивания - электроимпульсную терапию, при необходимости сочетаемую со светолечебными процедурами, магнитотерапией, массажем, гимнастикой и другими.
Лечебная гимнастика начинается после снятия острого болевого синдрома, включает общеукрепляющие упражнения в «релаксационно-мобилизирующем» режиме с полным исключением движения в пораженном отделе, дыхание произвольное.
Массаж применяется с целью оказания расслабляющего эффекта на мышцы позвоночника. Используются все виды массажа (классический, сегментарно-рефлекторный, точечный).
В зависимости от клинических особенностей в комплекс включаются ГБО, подводное вытяжение, микроволновая терапия, лазеротерапия. Большой выбор средств и оптимально составленные комплексы позволяют наиболее адекватно подобрать лечение для каждого конкретного пациента, воздействовать на все звенья патогенеза остеохондроза.
На втором этапе (периоде) режим с ограничением осевой нагрузки, поэтому больные продолжают использовать ортопедические средства (головодержатели, корсеты).
Для оказания трофического действия, профилактики развития осложнений в лечебно-реабилитационные комплексы включаются такие процедуры, как ультразвуковая терапия, электрофорез лекарственных препаратов, озокеритолечение, ИРТ, психотерапия, гальваногрязевые процедуры. Составленные комплексы позволяют подобрать лечение с учетом эффективности ранее проводимой терапии, индивидуальных особенностей больного, возможности комплексного применения различных факторов, их сочетания.
Лечебная гимнастика предусматривает на фоне щажения пораженного отдела позвоночника обучение больного расслаблению и активному напряжению определенных мышечных групп, формированию правильных взаимоотношений между мышцами антагонистами, восстановлению подвижности позвоночника.
Массаж направлен на укрепление мышц, создание «мышечного корсета».
На третьем этапе (периоде), режим свободный. Ортопедические средства могут оставаться только при наличии стойкой болезненности при движениях.
Преследуя основную цель - укрепление организма, повышение устойчивости к неблагоприятным воздействиям факторов внешней и внутренней среды, профилактики развития осложнений, закрепления полученных результатов - широко применяются такие средства, как грязелечение, ИРТ, подводный душ-массаж, вихревые ванны.
Лечебная гимнастика направлена на укрепление мышц, формирование «мышечного корсета». Используются упражнения для тренировки основных двигательных навыков. Массаж применяется в том случае, если не был проведен курс укрепляющего массажа во втором периоде.
Каждый этап продолжается не менее 10 дней, в целом комплекс реабилитационных мероприятий с учетом 3 этапов длится не менее 1 месяца. В каждом индивидуальном случае возможно изменение комплексов, сроков реабилитации, что также предусмотрено разработанной компьютерной программой.
Оценка эффективности реабилитационных мероприятий проводится на основе оценки:
динамики болевого синдрома,
изменения чувствительных расстройств,
изменения тонуса мышц,
изменения мышечной силы,
изменения объема активных движений.
Проведение полной программы реабилитации позволяет в некоторых случаях избежать оперативного лечения заболевания. Хирургическое лечение применяется строго по показаниям и только к том случае, если консервативное лечение не может принести положительных результатов.
Для проведения реабилитационных мероприятий после перенесенной операции также разработаны лечебно-реабилитационные комплексы.
Цель лечебно-реабилитационных мероприятий: способствовать рассасыванию рубцов, спаек, уменьшению воспалительных проявлений и отечности тканей в зоне оперативного вмешательства, улучшить условия регенерации травмированных нервов, снизить выраженность болевого синдрома в зоне иррадиации болей, восстановить нарушенные функции тазовых органов и двигательные расстройства.
Принцип построения сохраняется такой же, как и при консервативном лечении, то есть учитываются сроки после оперативного вмешательства, клинические особенности заболевания, локализация процесса, возможные осложнения не только основного заболевания, но и оперативного вмешательства.
Такое поэтапное ведение больного позволяет добиться быстрого восстановления в послеоперационном периоде и в последующем возвращение к трудовой деятельности
Пример составления индивидуального плана ухода
за пациентом (в различные периоды лечения)
Александр Д., 32 года, находится на стационарном лечении в травматологическом отделении.
Медицинский диагноз: перелом бедренной кости со смещением (период вытяжения).
Из беседы медсестра выяснила, что травму он получил во время тренировки, очень огорчен вынужденным положением, беспокоится, что потеряет спортивную форму, верит, что движения конечности восстановит.
Сестринские проблемы:
Дефицит самоухода, связанный с необходимостью соблюдения постельного режима.
Риск возникновения пролежней, связанный с гиподинамией.
Приоритетная проблема: риск возникновения пролежней, связанный с гиподинамией.
Краткосрочные цели:
Пациент продемонстрирует знания о необходимости выполнения физических упражнений для поддержания мышечной силы через 2 дня.
Пациент подтвердит ощущение достаточного психофизического комфорта к концу недели.
Долгосрочная цель:
Пациент будет выполнять движения в травмируемой конечности с небольшим ограничением после снятия иммобилизации.
План сестринского вмешательства:
Динамические упражнения на здоровые мышечные группы.
Изометрическое напряжение длительного характера на иммобилизованную конечность.
Идеомоторные физические упражнения тренирующего характера (динамические физические упражнения с полной амплитудой движения конечности, лечебный бег).
Релаксация в упражнениях и в отдыхе.
Психопотенцирование.
IV этап - реализация сестринского ухода
Повторить методику проведения с индивидуальным подбором средств ЛФК с психофизической тренировкой.
Беседа с пациентом о самостоятельном проведении физических упражнений в течение дня.
V этап - оценка эффективности сестринского вмешательства
Пациент выполняет движения в конечности с небольшим ограничением, демонстрирует знания по выполнению самостоятельных занятий лечебной гимнастике для полного восстановления движений в конечности.
Цель достигнута.
Закаливание
Закаливание является средством восстановления утраченной вследствие болезни устойчивости к отрицательному воздействию низкой температуры окружающей среды (воздуха, воды), перепадов атмосферного давления и др.
В ослабленном болезнью организме человека процессы теплорегуляции нарушаются. Теплоотдача начинает усиливаться, теплообразование уменьшается. В итоге даже при незначительных снижениях температуры воздуха возникает простуда.
Закаливание водой включает в себя различные методы (обтирание, обливание водой, купание в проруби), но, к сожалению, они мало приемлемы, и большинство пациентов закаливание не использует. Наиболее удобна и отличается высокой эффективностью при полном исключении переохлаждения, не занимает много времени, применяется в домашних условиях. Методика закаливания - опускание ног в холодную воду.
Проведение процедуры закаливания
Налить в тазик или другую емкость водопроводную воду.
Опустить ноги в воду по щиколотку.
Держать ноги в воде в течение 3 секунд в первую неделю закаливания.
Увеличивать в каждую последующую неделю регулярных процедур время на 1 секунду.
Осуществлять контроль за временем можно подсчетом (раз и.., два и.., три и...) мысленно или вслух.
ПРИМЕЧАНИЕ. Длительность проведения процедуры достигается в течение 1-1,5 минут. Дальнейшее увеличение времени процедуры нецелесообразно.
Преимущество методики
Тренировка механорецепторов на стопах ног, связанных с носоглоткой, верхними дыхательными путями, легкими, ушами.
Стимуляция терморегуляции с возрастанием теплообразования, без допуска переохлаждения.
Закаливание воздухом осуществляется во время лечебной гимнастики, лечебной ходьбы, лечебного бега, заниматься следует в легкой одежде; при занятиях в закрытых помещениях следует открыть форточку или фрамугу.
Самомассаж
Самомассаж - это приемы механического воздействия на поверхностные ткани тела, на расположенные в них механорецепторы. Овладение приемами ручного самомассажа представляет для пациентов значительные трудности, требует обучения у специалистов и не всегда приводит к положительному результату. Наиболее результативно использование ипликатора Кузнецова, при помощи которого возможно проведение эффективного точечного самомассажа, даже без достаточно точного представления о топографии точек воздействия. Воздействию этого точечного самомассажа, включающего в себя элементы иглотерапии, может подвергаться кожа спины, грудной клетки, живота, рук, ног.
Целесообразно сочетать использование ипликатора Кузнецова с произвольной экономизацией дыхания и психопотенцированием.
Проведение процедуры самомассажа
Наложить ипликатор Кузнецова иголками на необходимый участок кожи.
Прижать плотно и удерживать в течение 15-30 секунд.
Наложить ипликатор, при необходимости, на другие участки тела.
Схема № 1 ежедневных занятий по свободному режиму
двигательной активности с комплексированием
различных лечебных вариантов
Утро: лечебная гимнастика 15-25 минут с использованием всех средств психофизической тренировки, лечебной ходьбы и лечебного бега (2-5 минут) с произвольной экономизцией дыхания. Заканчивается процедура закаливанием - опусканием ног в холодную воду.
Во время дневного отдыха: лежа или сидя в удобной позе - психопотенцирование произвольной экономизации дыхания с индивидуальной направленностью.
Прогулки превращаются в лечебную процедуру, благодаря сочетанию с произвольной экономизацией дыхания и психопотенцированием.
Схема № 2 ежедневных занятий по свободному режиму
двигательной активности с комплексированием
различных лечебных вариантовУтром выполняется 10-12 минутная лечебная гимнастика с использованием всех средств психофизической тренировки. Затем 8-12 минутный лечебный бег на открытом воздухе. Занятия заканчиваются водными закаливающими процедурами.
Лечебные варианты ЛФК
с комплексной психофизической тренировкой
На протяжении всей жизни физическая деятельность человека осуществляется непрерывно и разнообразно и должна быть экономичной. Степень этой экономичности находится в прямой зависимости от состояния здоровья.
Комплексная психофизическая тренировка направлена на восстановление утраченного в болезни здоровья, она должна быть многообразной.
На практике эта задача решается использованием в курсе ЛФК следующих вариантов тренировки: лечебной гимнастики, лечебной ходьбы, лечебного бега, лечебного плавания, трудотерапии.
Все варианты комплексной психофизической тренировки могут называться лечебными только при обязательном соблюдении следующих условий:
комплексирование этих вариантов, комплексирование в каждом варианте средств психофизической тренировки - в соответствии с назначенным режимом двигательной активности;
соблюдение режима умеренных энергетических затрат с разделением каждой психофизической тренировки на вводную, основную и заключительную части.
Лечебная гимнастика
Это наиболее распространенный вариант использования средств психофизической тренировки в лечебной физкультуре. Местом ее проведения могут быть различные помещения (комната, больничная палата, зал); площадки на открытом воздухе, бассейн и т. п.
В лечебной гимнастике используются различные исходные положения: лежа на спине, правом или левом боку, сидя, стоя. Занятия лечебной гимнастикой проводят индивидуально, с группами и самостоятельно.
В составлении комплексов лечебной гимнастики следует использовать общую схему, в соответствии с назначенным режимом двигательной активности.
ПРИМЕРНЫЕ СХЕМЫ
лечебной гимнастики с комплексной психофизической
тренировкой при заболеваниях без нарушений
функций опорно-двигательного аппарата
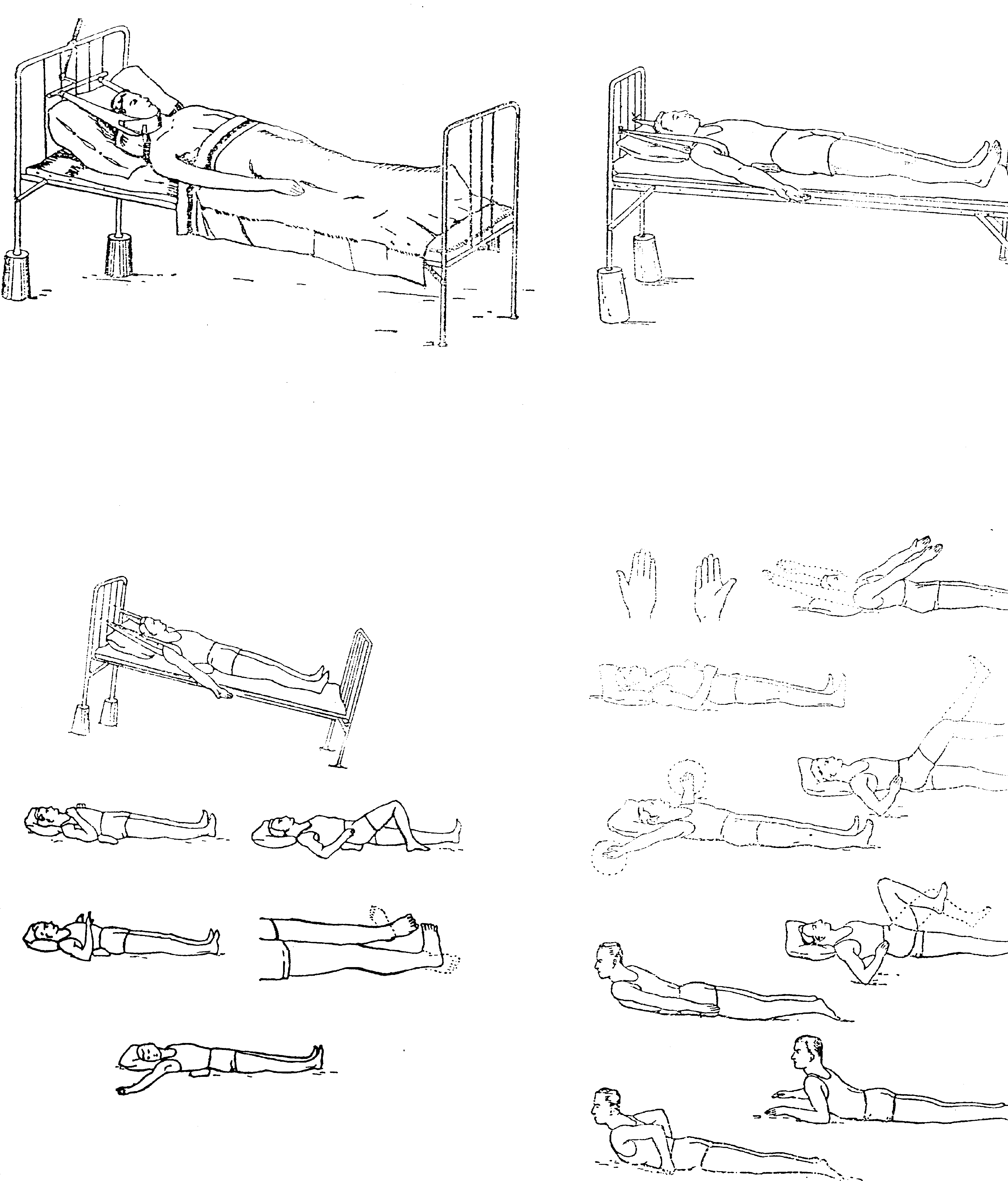
Строгий постельный режим двигательной активности
Вводная часть: произвольная экономизация дыхания - 3 мин.
Основная часть: 4 мин.
Идеомоторные физические упражнения перед выполнением динамических физических упражнений.
Динамические физические упражнения на мелкие и средние мышечные группы с небольшими амплитудами.
Релаксационные физические упражнения в сочетании с динамическими в отдыхе между ними.
Изометрические физические упражнения первого варианта.
Имитация ходьбы в исходном положении лежа.
Заключительная часть: психопотенцирование произвольной экономизации дыхания - 3 мин.
ПРИМЕЧАНИЕ. При необходимости, лечебная гимнастика в данном режиме может выполняться 3-4 раза в течение дня.
Полупостельный режим двигательной активности
Вводная часть (10% общего времени занятия):
Произвольная экономизация дыхания - 3-5 мин.
Динамические физические упражнения из исходных положений лежа, сидя на мелкие и средние мышечные группы с небольшими амплитудами.
Изометрические физические упражнения I варианта, II варианта из исходного положения сидя.
Релаксационные физические упражнения в сочетании с динамическими физическими упражнениями и в отдыхе между упражнениями.
Идеомоторные физические упражнения - динамические физические упражнения (выполняемые в основной части занятия).
Основная часть (70% общего времени занятия):
Произвольная экономизация дыхания - сохранение режима.
Динамические физические упражнения из исходных положений сидя, стоя на все мышечные группы с полными амплитудами.
Релаксационные физические упражнения в сочетании со всеми видами упражнений и в отдыхе.
Изометрические физические упражнения второго варианта из исходного положения стоя.
Идеомоторные физические упражнения выполняются в виде лечебных вариантов (лечебной ходьбы, лечебного бега, лечебного плавания, трудотерапии) с индивидуализацией.
III. Заключительная часть (20% общего времени занятия):
Произвольная экономизация дыхания в покое.
Психопотенцирование.
ПРИМЕЧАНИЕ. После процедуры можно выполнить закаливание и, при необходимости, самомассаж.
ПРИМЕРНЫЕ СХЕМЫ
лечебной гимнастики с комплексной
психофизической тренировкой при нарушениях
опорно-двигательного аппарата
Иммобилизационный период
Вводная часть:
Произвольная экономизация дыхания в покое - при нахождении пациента в полупостельном двигательном режиме; в физической деятельности - при свободном режиме.
Динамические физические упражнения на здоровые мышечные группы и суставы с неполными амплитудами в среднем темпе.
Изометрические физические упражнения первого варианта.
Релаксационные физические упражнения в сочетании со всеми видами упражнений и в отдыхе.
II. Основная часть:
Произвольная экономизация дыхания - сохранение режима.
Динамические физические упражнения на здоровые мышечные группы с полной амплитудой в среднем темпе.
Релаксационные физические упражнения в сочетании с другими упражнениями и в отдыхе.
Изометрические физические упражнения длительного напряжения 15-20 сек. на больных мышечных группах серийно, от 6 до 20 серий.
Идеомоторные физические упражнения с воспроизведением привычного до травмы объема физической работы иммобилизированными мышечными группами.
III. Заключительная часть:
Произвольная экономизация дыхания в покое.
Психопотенцирование.
Постиммобилизационный период
Схема лечебной гимнастики вводной и заключительной части та же.
II. Основная часть:
Произвольная экономизация дыхания - сохранение режима.
Динамические физические упражнения на здоровые парные группы мышц с полной амплитудой.
Динамические физические упржнения на больные мышечные группы с помощью, с усилием, в воде при температуре 37° С.
Изометрические физические упражнения длительного напряжения с произвольной экономизацией дыхания.
Идеомоторные физические упражнения: все лечебные варианты с индивидуализацией.
Самомассаж.
ПРИМЕРНЫЕ СХЕМЫ
лечебной гимнастики с комплексной
психофизической тренировкой при нарушениях
нервно-мышечной проводимости
Вводная часть:
Произвольная экономизация дыхания в покое.
Динамические физические упражнения на здоровые мышечные группы активно, с небольшими амплитудами в медленном темпе.
Релаксационные физические упражнения в сочетании со всеми видами упражнений в отдыхе.
Изометрические физические упражнения первого варианта.
Основная часть:
Произвольная экономизация дыхания - сохранение режима.
Динамические физические упражнения на здоровых мышечных группах с амплитудой движения, соответствующей возможностям пациента.
Динамические физические упражнения на больные мышечные группы - пассивно, с помощью, с усилием, под зрительным контролем пациента.
Релаксационные физические упражнения в сочетании с другими упражнениями и в отдыхе.
Изометрические физические упражнения длительного напряжения с произвольной экономизацией дыхания.
Идеомоторные физические упражнения с индивидуализацией лечебных вариантов.
Самомассаж.
III. Заключительная часть:
Произвольная экономизация в покое.
Психопотенцирование.
ПРИМЕЧАНИЕ. Если при данных заболеваниях у пациента отсутствует сознание, лечебная гимнастика проводится медсестрой, с использованием динамических физических упражнений пассивного характера, в соблюдении последовательности воздействия на мышечные группы (мелкие, средние, крупные) парных конечностей.
Лечебная ходьба
Главной задачей всех разновидностей лечебной ходьбы (прогулок, терренкура, подъема по лестнице) является восстановление утраченной из-за болезни экономичности передвижения. Сочетать ходьбу необходимо с произвольной экономизацией дыхания. У пациентов с дыхательной и сердечно-сосудистой недостаточностью при выполнении ходьбы возникает избыточная вентиляция легких, приводящая к развитию одышки, усилению астматического удушья, болям в области сердца, физической усталости.
Произвольную экономизацию дыхания во время ходьбы выполняют, растягивая вдох на несколько шагов. При этом число шагов не подсчитывается. Продолжительность вдоха может меняться в зависимости от интенсивности передвижения. Вдох и выдох выполняются через нос. Нарушение этого режима является признаком физического перенапряжения. Пунктуальное соблюдение режима умеренных энергетических затрат (пульс - 60-102 в 1 мин.) можно проконтролировать измерением частоты сердечных сокращений и появлением дыхательных шумов - что является признаком нарушения экономичности ходьбы.
Имитация лечебной ходьбы
Выполняется в исходном положении лежа на спине. Шаги имитируются чередующимися сгибаниями и разгибаниями ног в коленных и тазобедренных суставах, амплитуда движений минимальная. Пятки совершают скользящие движения вперед и назад. Основное внимание уделяется усвоению сочетания движений с произвольной экономизацией дыхания.
Непрерывная длительность упражнения от 1 до 10 минут. В течение периода бодрствования его можно повторять от 2-4 и более раз.
Лечебная ходьба на месте
Основное внимание уделяется релаксации при взмахах рук, шаговых движениях ног, устраняя скованность движений у пациентов, способствующих развитию гипервентиляции легких. Интенсивность ходьбы на месте регулируют углом подъема бедер и частотой шагов.
Подъемы по лестнице
Подъем по лестнице должен выполняться по схеме лечебной ходьбы.
Необходимо концентрировать внимание на сочетании удлиненного вдоха с подъемом - на 2-3 ступени с уменьшением объема вдыхаемого воздуха в каждую секунду; выдох непроизвольный, дыхание выполняется через нос, бесшумно, не допуская непроизвольного усиления.
Для соблюдения этого режима дыхания подбирается индивидуальная скорость подъема, чередующаяся с остановками. Главная задача - сохранение произвольной экономизации дыхания.
Лечебные варианты: терренкур, лечебный бег, лечебное плавание, трудотерапия выполняются по схеме лечебной ходьбы с произвольной экономизацией дыхания, в режиме умеренных энергетических затрат.
Лечебные варианты ЛФК с психофизической тренировкой являются лечебными только при условии выполнения их в режиме умеренных энергетических затрат.
