
- •Н. Ф. Данилевский, е. А. Магид, н. А. Мухин, в. Ю. Миликевич
- •Isbn 5-225-00898-4
- •Глава 1
- •Глава 2
- •Глава 3
- •Глава 4 Лечение заболеваний пародонта у больных хроническим ката- Используя клинические и ла-
- •Лекарственные средства для местной терапии
- •Переменный ток
- •Глава 5
- •Листок назначения комплекса личной гигиены полости рта
Лекарственные средства для местной терапии
При лечении любого заболевания пародонта применяются различные способы введения лекарственных средств: в виде аэрозольных орошении (с помощью компрессора), ингаляций, промываний под давлением из шприца, полосканий, рвто-вых ванночек, аппликаций и инсталляций, на турундах, в виде взвеси, в пастообразном состоянии, в составе лечебных повязок, электрофорез, фонофо-рез, электрофорез в магнитном поле, инъекции. Выбор каждого из этих видов обусловлен особенностями течения заболевания и целью введения препарата в ткани.
Применяемые для лечения препараты оказывают в основном противовоспалительное, антимикробное, обезболивающее и стимулирующее процесс регенерации действие. Их условно делят на несколько групп.
Противовоспалительные не-стероидные средства: мефена-мина натриевая соль (мефенами-нат натрия), бутадион и др. оказывают выраженное влияние на экссудативную, альтеративную и пролиферативную фазы воспалительного процесса в пародонте. Мефенаминат натрия (0,1— 0,2 %) в виде аппликаций на десну или введенный в пародон-тальныи карман оказывает местное противовоспалительное и аналгезирующее действие, стимулирует регенерацию эпителия, обладает также антитрихомонад-ной активностью.
Пиримидиновые основания:
пирамидант, метацил (4-метилу-рацил) — оказывают противо
воспалительное и стимулирующее регенерацию тканей действие, препятствуют образованию грануляций. Применяются в составе лечебных повязок, в виде 5 % мази для аппликаций и введения в пародонтальный карман после хирургического вмешательства, а также для лечения различных форм гингивита, па-родонтита и пародонтоза.
Кортикостероиды обладают выраженным противовоспалительным свойством, уменьшают проницаемость, сосудов, отек и аллергический компонент воспаления. Они используются в виде аппликаций и в составе лекарственных повязок,особенно в сочетании с антисептиками, антибиотиками, витаминами и другими препаратами, для комбинированного действия при прогрессирующих воспалительных процессах в пародонте с преобладанием экссудации, гноетечения и др.; их вводят в пародонтальный карман. Наиболее часто применяются гидрокорти-зоновая, преднизолоновая мази (0,5 %) и сочетание стероидов с антибиотиками.
Антисептики, антимикробные препараты (в том числе растительного происхождения): 3 % раствор перекиси водорода, 0,1 % раствор калия перманганата — при контакте с органическими соединениями легко отщепляю г свободный кислород, оказывающий дезинфицирующее действие. Появляющийся при этом эффект — пенообразование — механически способствует вымыва-нию из пародонтальных карманов остатков путридных масс. Раство-
182
ры (0,02 %) нитрофурановых соединений (фурацилин, фуразоли-донт) оказывают широкий спектр антибактериального действия на грамположительные и грамотри-цательные бактерии, простейшие.
Димексид (диметилсульфок-сид) — органическое вещество. Обладает антисептическим и неспецифическим противовоспалительным свойством, не вызывает непереносимости, уменьшает воспалительный отек, оказывает анестезирующее действие, проявляет противоаллергическую и противовирусную активность, легко проникает через тканевые барьеры и мембраны клеток. Широко используется в пародонтоло-гии в чистом виде для полоскания полости рта (0,25 % раствор), промывания пародонтальных карманов (1 % раствор), введения в карман на турунде (2 %), а также для разведения других лекарственных средств. Применяются природные антимикробные препараты: новоиманин (0,1 % спиртовой раствор зверобоя), натрия усинат (0,5 % раствор), выделенный из лишайника; хлорофил-липт (0,25 % раствор), содержащий смесь хлорофилла из листьев эвкалипта. Они действуют преимущественно на грамположительные микроорганизмы, в том числе на стафилококки, устойчивые к пенициллину, хлоргексиди-на биглюконат (0,05 % раствор) оказывает бактерицидное, антисептическое и фунгицидное действие.
Настойка календулы содержит каротиноиды, дубильные вещества и др., оказывает антисептическое, противовоспалительное и слабообезболивающее действие. Сальвин получают из листьев
шалфея. Он обладает противовоспалительным и дубящим свойствами. Применяется в виде 0,1 — 0,25 % водно-спиртового раствора для орошении, промываний пародонтальных карманов. Сангвиритрин (1 % раствор) готовят из наземной части мак-леи (бекконии) сердцевидной и мелкоплодной. У него широкий спектр антимикробной активности, действует на грамположительные и грамотрицательные бактерии, дрожжевые грибы и трихомонады.
Препараты из лекарственных растений выгодно отличаются отсутствием антигенных свойств. Их готовят в виде отваров, настоек, получают из танинсодер-жащих растений. Они обладают вяжущим и противовоспалительным свойствами, входят в состав широко применяемого препарата галаскорбина.
Трава зверобоя содержит эфирные масла, витамины, танин и т. п.; листья шалфея — фитонциды, эфирные масла, танин и др.; кора дуба — галло-тонин, углеводы, смолы и др.;
цветки ромашки — эфирные масла; флавиновые соединения оказывают противоаллергиче-ское, противовоспалительное и слабое бактерицидное действие, ускоряют процесс регенерации эпителия.
Ромазулан содержит экстракт и эфирное масло ромашки, обладает противовоспалительным и дезодорирующим свойствами.
Мараславин — вытяжка из полыни, гвоздики, черного перца и др., подавляет рост грануляционной ткани в пародонтальном кармане, оказывает склерозиру-ющее и сосудосуживающее действие. Широко используется для
183
лечения гипертрофического гин-гивита и пародонтита (особенно при наличии грануляций в па-родонтальных карманах).
Применяются также юглон (0,2 % спиртовой раствор) — один из компонентов зеленой кожуры грецкого ореха, лютенурин (0,2 % раствор), выделенный из кубышки желтой.
Антибиотик и сульфанил-амиды применяются по строгим показаниям (обострившееся течение пародонтита: гноетечение из пародонтальных карманов, абсцедирование, свищи, интоксикация, хронические состояния). Их можно вводить в состав лечебных паст вместе со стероидами, ферментами, витаминами и др. С этой целью используют официнальные препараты «Оксикорт», содержащий тетрациклин и гидрокортизон;
мази «Фасцин-1» и «Фасцин-2», содержащие фурацилин, синтомицин, анестезин; комплексный препарат «Ингалипт», в составе которого норсульфазол, тимол, эвкалиптовое, мятное масло и др. ферменты значительно усиливают антимикробное действие антибиотиков, так как их способность избирательно расщеплять нежизнеспособные ткани (муколитическое и некроли-тическое действие) создает хорошие условия для воздействия антибиотиков на микробную клетку.
Средства, стимулирующие регенерацию мягких тканей, оказывают обезболивающее, противовоспалительное и стимулирующее действие. Это препараты прополиса: 4 % спиртовой раствор, мазь «Пропоцеум», аэрозоль «Пропосол».
Препарат «Стомапин» состоит
в основном из эфирно-спиртового раствора прополиса, антибиотиков, витаминов, красителей и др. При нанесении на слизистую оболочку полости рта спирт и эфир, испаряясь, создают тонкую пленку смолы, которая эстетична для больного и депонирует лекарственные вещества.
Хонсурид, луронид, гепарин являются кислыми гликозами-ногликанами, обладают противовоспалительным и стимулирующим процесс регенерации свойствами. Их вводят в пародо-нтальный карман или применяют для аппликаций (содержимое флакона разводят в 0,5 % растворе новокаина или тримекаи-на), а также в комбинации с нит-рофу ранами, димексидом или ке-ратопластическими препаратами в составе лечебных паст.
Значительный лечебный эффект оказывает гепарин. Под его воздействием нормализуется кислородный баланс тканей, улучшаются микроциркуляция и транспорт веществ между кровью и тканями. Гепарин применяют при лечении самостоятельного и симптоматического (при паро-донтите) гипертрофического гин-гивита. Он снижает спазм сосудов, растворяет микротромбы, оказывает антикоагулирующее и противогипоксическое действие, нормализует ток лимфы в патологическом очаге и др. Его широко применяют в виде аппликаций, с помощью электрофореза, ультразвука, в виде лечебных повязок и др.
Ферментные препараты, например протеолитические ферменты различного механизма действия: трипсин, химотрипсин, химопсин — расщепляют деструктивные белки, не повреж-
184
дая живых; нуклеазы (рибонук-леаза, дезоксирибонуклеаза) расщепляют нуклеиновые кислоты, гиалуронидаза — гликозами-ногликаны, повышает проницаемость соединительнотканных мембран.
Протеолитические ферменты, ускоряя расщепление и выведение некротических масс, оказывают опосредованное противовоспалительное и стимулирующее действие. Для местного применения их растворяют из расчета 1 мг/мл в 0,25—0,5 °/о растворе новокаина или изотоническом растворе хлорида натрия. Их можно использовать также для электрофореза, ульт-рафонофореза, в виде эмульсии на 30 % масляном растворе то-коферола ацетата и других маслах для введения в состав лечебных повязок.
Нуклеазы имеют такое же применение, они могут сочетаться с протеазами. Гиалуронидаза повышает проницаемость тканей, усиливает процесс диффузии. Отечественные препараты гиалуронидазы — это ронидаза (для местного применения) и ли-даза (для парентерального). Препарат растворяют в изотоническом растворе -хлорида натрия, дистиллированной воде, 0,5 % растворе новокаина. Применяется для усиления диффузии анестезирующего вещества при аппликационном и, инъекционном методах обезболивания, а также для лечения фиброзной формы гипертрофического гингивита. Лидазу (0,1 г) растворяют в 0,5 % растворе новокаина и вводят в виде инъекций или электрофореза в десневые сосочки.
Антиферментные препараты используются в виде апплика
ций, электрофореза, мазей и лечебных паст. Контрикал, траси-лол ингибируют лизосомные ферменты и простагландины (медиаторы воспаления), гепарин — гиалуронидазу, а также нормализует сосудисто-тканевую проницаемость.
Бутадиеновая мазь (5 %), мазь ацетилсалициловой кислоты (3 %) оказывают противовоспалительное действие за счет подавления активности простаглан-динов.
Витаминные препараты применяются в различных формах. Наиболее часто используют витамины А, С, Р, Е и группы В. Аскорбиновая кислота (5 % раствор), аскорутин используют в виде аппликаций или электрофореза, галаскорбин (соединение калиевых солей аскорбиновой и галловой кислот) — в виде 1 % водного раствора для полоскания полости рта, орошении, ротовых ванночек, введения в пародонтальные карманы. Накопление витамина С в па-родонте способствует повышению тонуса сосудов, уменьшению их проницаемости, ускорению процесса регенерации. Эти препараты могут входить в состав лечебных повязок.
Витамин Е — токоферола ацетат (30 °/о масляный раствор), применяемый в виде аппликаций, для введения в пародон-тальный карман и входящий в состав лечебных повязок, оказывает противовоспалительное действие, стимулирует процесс регенерации.
В официнальных препаратах:
масло шиповника, масло облепихи и каротолин (масляный раствор каротиноидов из мякоти плодов шиповника) — содержат-
185
ся токоферолы. Эти препараты применяются так же, как витамин Е, служат хорошей основой для пародонтальных (лечебных) повязок.
Противогрибковые препараты клотримазол (официнальная мазь), амфотерицин В (1 % раствор, крем), леворин, ниста-тин, декамин <5 % левориновая и нистатиновая, 1 % декамино-вая мази) вводят в ' межзубные промежутки, пародонтальные карманы, применяют в составе лечебных повязок. Аналогичное действие оказывают препараты йода (раствор Люголя в глицерине 1:1, 1 % йодинол), юг-лон, мефенамина натриевая
соль, 1—2 % растворы анилиновых красителей, 4 % спиртовой раствор прополиса, мазь «Пропоцеум», 0,1 % раствор лютенурина, натрия тетраборат, этоний и др.
Антипротозойные препараты 1 % раствор трихомоноцида, 1 % суспензия метронидазола применяются для местной терапии. Они особенно эффективны против ротовой трихомонады, часто вегетирующей в пародонтальных карманах при заболеваниях пародонта. Аналогичной активностью обладают также нитрофурановые соединения, красители, ваготил, мефенами-нат натрия и др.
ПАРОДОНТАЛЬНЫЕ ПОВЯЗКИ
В процессе местного лечения лекарственные вещества, вводимые в пародонтальные карманы, быстро вымываются из них, что снижает лечебный эффект препаратов. Кроме того, после оперативных вмешательств, например кюретажа пародонтальных карманов, раневая поверхность практически не защищена от инфици-рования ротовым содержимым и травм при приеме пищи. Несколько снижают эти недостатки пародонтальные повязки. Лечебные пародонтальные повязки служат для депонирования лекарственных препаратов в десне, пародонтальных карманах, межзубных промежутках при консервативном лечении и после хирургических методов лечения заболеваний пародонта. Изолирующие пародонтальные повязки предохраняют ткани пародонта от различных экзогенных раздражите
лей: ротовой жидкости и травмы во время приема пищи.
В лечебные повязки вводят вещества с различным механизмом действия: витамины А, С, Р, Е, группы В, ферменты, кортикос-тероиды, пиримидиновые основания, экстракты и вытяжки лекарственных трав, прополис, сульфаниламидные препараты, антибиотики и другие биологически активные препараты, оказывающие противовоспалительное, антимикробное, десенсибилизирующее, кератопластическое, болеутоляющее действие и стимулирующие процесс регенерации.
Изолирующие повязки должны быть твердеющими, но эластичными, чтобы удерживаться в полости рта более суток, не сдавливая ткани. Нередко для этой цели используют слепочные массы: дентол, репин, стомальгин, эластик и др.
Часто основу большинства по-
186
вязок составляют оксид цинка, дентин, белая глина. Состав жидкого ингредиента в различных прописях разный: гвоздичное, кукурузное, облепиховое масло, масло шиповника, масляные растворы витаминов А, Е.
Лечебные пародонтальные повязки наиболее часто используют с целью пролонгирования действия лекарственных веществ на ткани пародонта, накладывают их на 2—3 ч. Повязки после хирургического лечения сохраняются в течение 1—2 сут.
Наиболее часто применяются следующие прописи повязок.
1. Спермацета 2 г, парафина 1 г, 0,5 % масляные растворы витаминов А и Е в равных количествах до консистенции пасты. Эластическая повязка.
2. Оксид цинка и дентин в равных частях, смешанные с нужной мазью (антибиотиковой, глюко-кортикоидной, метилурациловой и др.). Твердеющая повязка.
3. Танина Юг, белой глины 2,5 г, ацетата цинка 4,7 г, оксида цинка 40 г, канифоли 45 г, размельченных асбестовых волокон 1 г, сульфаниламида 2 г, витамина С 0,1 г, витамина Р 0,1 г. Для замешивания повязки используют гвоздичное масло, 30 % масляный раствор витамина Е, льняное, кукурузное масло в равных соотношениях.
4. К составу повязки 3 добавляют 5 мг протеолитического фермента и 100 000 ЕД стрептомицина (из расчета на 1 повязку). Твердеющие повязки.
5. Повязка с препаратами крови: оксида цинка и порошка дентина по 5 г, биологического порошка ретраплацентарной крови 2,5 г, гвоздичного масла — до консистенции пасты.
Используют повязки после удаления зубного камня, кюретажа пародонтальных карманов, различных оперативных вмешательств. Лечебная повязка накладывается непосредственно после манипуляции, после диатермоко-агуляции и криодеструкции — через 2—3 дня после удаления зоны некроза.
Клеевая п связка представляет собой клеевую композицию КЛ-3 на основе поли-уретана, является нетоксичным биологически совместимым препаратом, аутостерильиа. При нанесении на слизистую оболочку рта полимеризуется с образованием пористой высокопластич-ной пленки.
После снятия зубных отложений, кюретажа пародонтальных карманов в последние вводят противовоспалительные вещества. Шейки зубов и прилегающую часть десны высушивают стерильными марлевыми шариками. Непосредственно перед употреблением содержимое обеих ампул клеевой композиции КЛ-3 (клей и ускоритель реакции) тщательно перемешивают до появления большого количества пузырьков. После приготовления клеевую композицию стеклянной палочкой наносят на десну равномерным слоем толщиной 0,7 см. Полимеризация наступает через 1—2 мин.
Техника приготовления и наложения большинства повязок имеет общие принципы. На стеклянной пластинке тщательно замешивают 5—б капель жидкости и необходимое количество порошка до густой, но пластической консистенции. Подготовленную пасту шпателем или гладилкой накладывают с язычной
187
(небной), а затем с вестибулярной стороны тонким слоем на высушенный десневой край и в межзубные промежутки. Поверхность повязки плотно прижимают лоскутом перчаточной резины или пальцами со всех сторон и моделируют так, чтобы режущие края и жевательные поверхности зубов были свободны, а края повязки не доходили до подвижной части десны. Повязка твердеет 6—8 мин. Ускорить отвердение можно теплым воздухом (иа компрессора). Следует объяснить больному необходимость щадящего режима во время приема пищи, разговора, полоскания, что позволит сохранить повязку на более продолжительное время (до 1—2 сут).
Экспериментально и в клинике подтверждена высокая эффективность пародонтальных, особенно лечебных, повязок с такими биологически активными препаратами, как витамины, прополис, ферменты, стероиды, стафилококковый анатоксин. Под их влиянием снижается обсемененность пародонтальных карманов микроорганизмами, проявляется выраженное противовоспалительное действие, уменьшаются кровоточивость, гноевыделение, стимулируются процессы регенерации и др.
Повязка со стафилококковым анатоксином оказывает стимулирующее влияние на факторы неспецифической защиты и на показатели иммунитета.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
В комплексной терапии заболеваний пародонта хирургические вмешательства занимают большой удельный вес. Они приходят на смену консервативной терапии в тех случаях, когда возникает необходимость удаления патологического очага, а также при реконструктивных и пластических операциях на па-родонте и слизистой оболочке рта. Рациональное использование хирургических методов значительно повышает качество и эффективность лечения, снижает число рецидивов заболевания пародонта.
К хирургическим методам лечения относятся кюретаж, ваку-ум-кюретаж, гингивотомия, гин-гивэктомия, гингивопластика, операции, корригирующие край десны, лоскутные операции, фре-нулотомия, френулэктомия, пла
стические операции, формирующие преддверие рта. Они выполняются традиционным хирургическим методом или с использованием низких (криодеструкция) или высоких (диатермокоагуля-ция) температур.
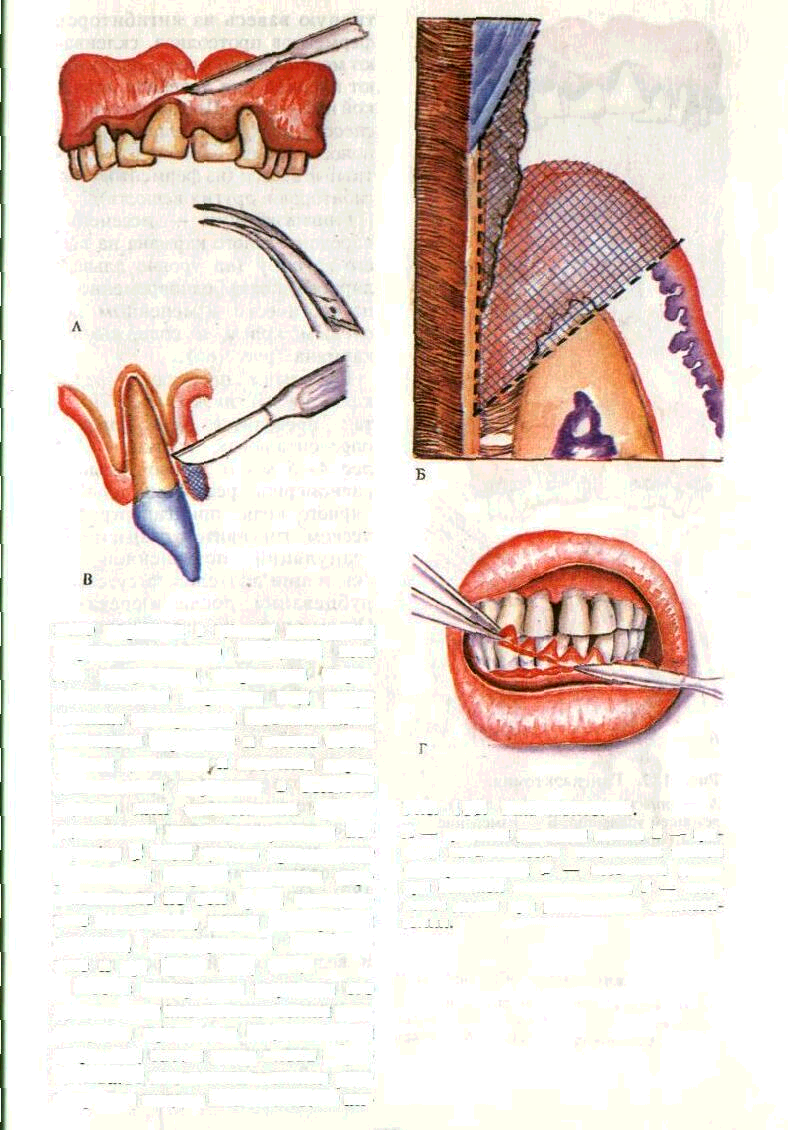
Кюретаж — выскабливание содержимого пародонтальных карманов. Это один из наиболее распространенных методов хирургического лечения. Его целью является удаление из кармана распавшейся ткани, поддес-невого зубного камня, пораженного цемента, скопления микробов, грануляций, вегетирующего эпителия.
Показание к кюретажу — па-родонтит легкой и средней тяжести при наличии пародонтальных карманов глубиной до 4—5 мм, при плотной десне и отсутствии костных карманов.
188
Противопоказаниями к кюретажу являются острый воспалительный процесс, наличие абсцесса, костных карманов, истонченные стенки кармана, фиброзно измененная десна, глубина пародонтальных карманов более 5 мм, значительная подвижность зуба, аномалийное положение, наличие острых инфекционных заболеваний слизистой оболочки рта и общих заболеваний.
Различают простой и поддес-невой кюретаж. Простой к ю р е т а ж проводится в пределах зубодесневого соединения при отсутствии пародонтального кармана. При поддесневом кюретаже устраняют или уменьшают пародонтальные карманы.
Кюретаж проводится специальными инструментами, в набор которых входят зубоврачебные крючки различных форм и размеров, кюретажные ложечки, экскаваторы, напильники, рашпили и др.
Этапы .кюретаж а:
1) ирригация полости рта слабыми растворами антисептиков;
2) обезболивание аппликационное и инстилляция в пародон-тальный карман, например, офи-цинальной 5 % тримекаиновой мази; инъекционное (1 % раствор новокаина, тримекаина).
Применяют преимущественно безыгольный инъектор. Больным с эмоциональной напряженностью, чувством боязни и страха за 30—40 мин до операции проводится премедикация андакси-ном, триоксазином и другими транквилизаторами;
3) обработка операционного поля йодсодержащими растворами;
189
4) удаление зубного камня и разрушенного цемента зуба. Удалять разрушенный цемент лучше экскаватором, осуществляя легкие поскабливания по его поверхности, не повреждая здорового цемента, без которого нельзя рассчитывать иа восстановление волокнистых структур пародонта;
5) кюретаж костной ткани края альвеолы. С помощью небольших кюреток осторожно соскабливают на дне пародонтального кармана поверхностный размягченный слой края кости альвеолярного отростка и межальвеолярной перегородки;
6) удаление грануляций и вросшего в карман эпителия (де-эпителизация кармана) — наиболее ответственный этап операции. Он требует от врача особой осторожности и навыков. Проводится маленькими кюретками и экскаваторами с острыми режущими гранями. Для этого кюрет-ку, рабочая часть которой обращена к десне, вводят на всю глубину пародонтального кармана. Большим пальцем левой руки прижимают десну к кюретке и зубу и непрерывным движением кюретки по направлению к коронке зуба под контролем пальца срезают грануляции и эпителиальную выстилку кармана. При этом необходимо хорошо фиксировать рабочую руку, избегая соскальзывания инструментов и повреждения здоровых тканей. В результате кюретажа внутренняя поверхность кармана превращается в операционную рану с остатками мягких тканей и обломков зубного камня (рис. 175);
7) промывание пародонтального кармана антисептическими растворами под давлением — вы-
Рис. 176. Методика
кюретажа па-родонтального кармана. А
— направление движения инструмента
при удалении грануляций; Б — положение
кюретки у (Т; В — промывание пародонтального
кармана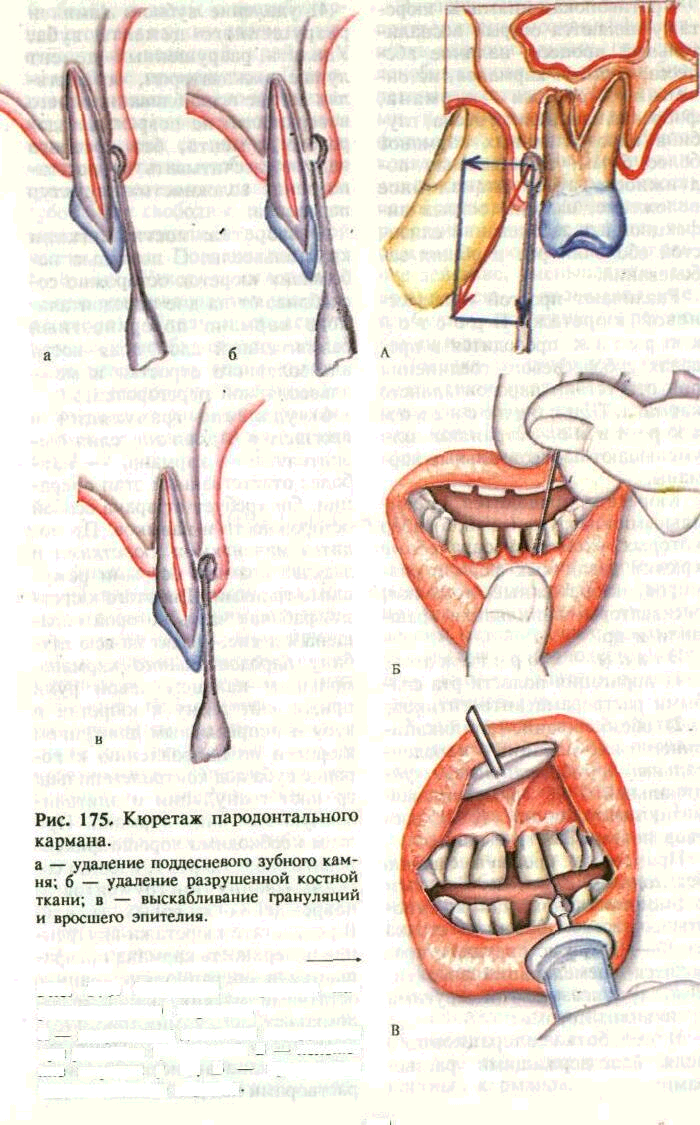
190
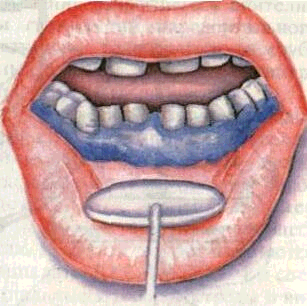
Кюретаж рекомендуется проводить одномоментно, не чаще 2 раз в год. Более частые сеансы кюретажа ведут к истончению стенки десны, ее атрофии с обнажением корней в межзубных промежутках. Одновременно можно обрабатывать пародон-тальные карманы в области 3— 4 зубов. Интервалы между кю-ретажем различных групп зубов составляет 2—3 дня. После операции рекомендуется тщательно соблюдать гигиену полости рта. Через 8—10 ч можно начинать периодические теплые полоскания отварами лечебных трав (ромашка, шалфей и др.), пользоваться мягкой зубной щеткой и нераздражающими противовоспалительными зубными пастами («Лесная», «Детская» и др.).
К недостаткам метода относится недостаточно полное удаление зубного камня и грануляций вследствие кровоточивости и отсутствия визуального контроля.
Успешно выполненный кюретаж позволяет ликвидировать па-родонтальный карман, приводит к рубцовому сморщиванию его и врастанию соединительноткан-
Рис. 177. Лечебная повязка.
191
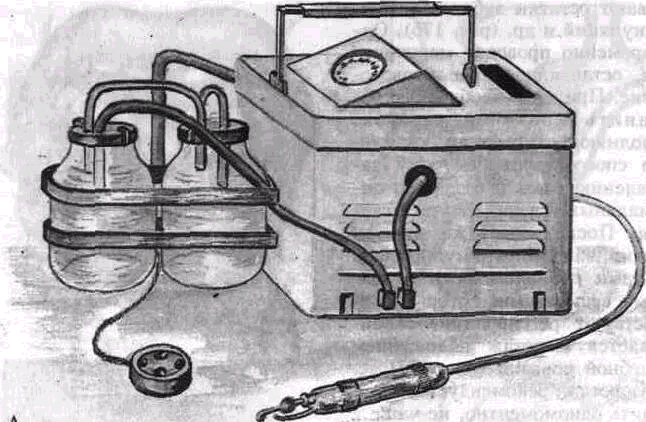
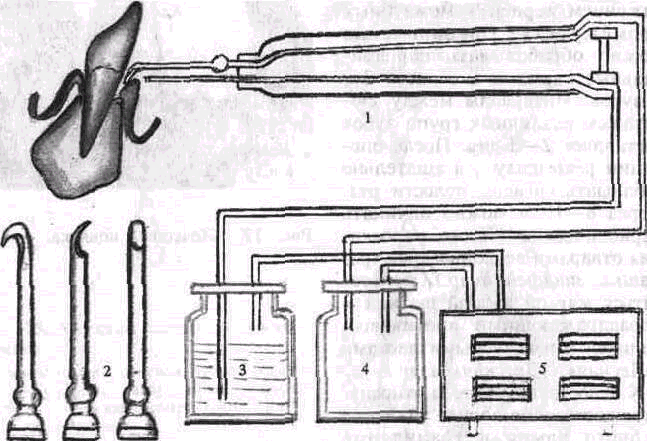
Рис. 178. Аппарат для вакуум-кю-ретажа.
А — общин вид Б — схема 1 — наконечник, 2 — полые крючки, 3 — емкость для антисептика, 4 — вакуумная емкость, 5 — вакуум-аппарат
192
ных волокон, образующихся по мере организации кровяного сгустка и биологически активных веществ, в слой сохранившегося и новообразованного цемента.
Вакуум-кюретаж — удаление содержимого пародонтального кармана в условиях местного вакуума. Преимущество метода перед обычным кюретажем заключается в том, что он позволяет обработать более глубокие карманы при относительно бескровном операционном поле, визуально контролировать полноту и качество кюретажа и главное — обработать дно десневого кармана и прилегающую костную ткань: освободить от очагов деструкции, скопления экссудата, микроорганизмов и продуктов их жизнедеятельности.
Вакуум-кюретаж можно проводить сконструированными для этих целей вакуум-аппаратом, слюноотсосом со специальными насадками. Вакуум-аппарат состоит из компрессора, двух емкостей (в одной создается отрицательное, в другой — невысокое избыточное давление воздуха). При включении аппарата под действием вакуума отсасывается кровь, ротовая жидкость, отторгнутые частицы тканей и зубного камня. Избыточное давление позволяет орошать лекарственными растворами операционное поле. Выскаб-ливание проводится полыми крючками различных формы и размеров (крючки-кюретки), которые во время работы закрепляют в специальном держателе, соединенном с аппаратом, образующим вакуум (рис. 178).
Диатермокоагуляция — свертывание или створаживание тканей под влиянием токов высокой частоты. Используется для раз
рушения разросшегося эпителия и грануляций пародонтального кармана, разросшихся межзубных сосочков, при других гипер-пластических процессах.
Диатермокоагуляция показана также при гипертрофическом гингивите, фиброматозе десен, пародонтите при глубине паро-донтальных карманов более 3 мм, пародонтальных абсцессах. Для этой цели применяются аппараты ДКС-2М, ДКГ-1 и специальные к ним электроды в виде иглы, скальпеля, петли и других форм (рис. 179). Температура тканей непосредственно под электродами достигает 80— 90 "С. Под влиянием высокой температуры происходят необратимое свертывание тканевых белков, коагуляция сосудистых стенок, свертывание крови. Операция протекает бескровно благодаря тромбированию сосудов в ране, которое предотвращает кровотечение и проникновение бактерий в кровяное русло.
Применяется моно- и биактив-ная методика коагуляции.
При моноактивной методике электрокоагуляции пародонтального кармана активный электрод в виде иглы вводят на всю глубину кармана, после чего включают аппарат и иглу обводят вокруг зуба, избегая контакта с зубом (рис. 180). Длительность коагуляции одного кармана при силе тока до 15 мА 2—4 с. Во избежание ожога цемента корня зуба активный электрод покрывают изоляционным лаком, оставляя свободной незначительную часть электрода, которая соприкасается с тканями, подлежащими коагуляции. Гипертрофированные межзубные сосочки об-
193

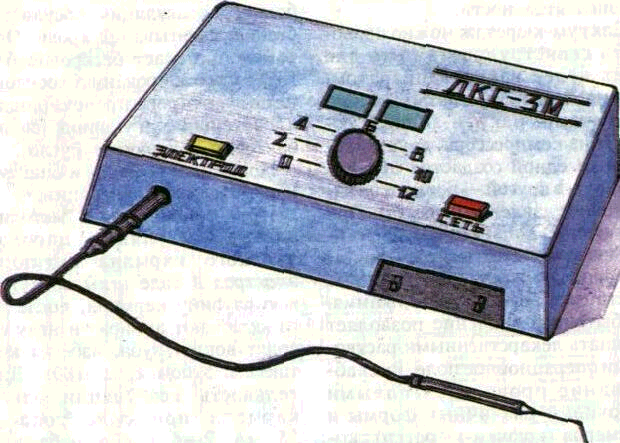
Рис. 179. Аппараты для диатермо-коагуляции.
194
рабатывают по той же методике, что и грануляции. Активным электродом служит тонкое лезвие, заточенное в виде копья. Инструмент погружают у основания десневого сосочка и отсекают его (рис. 181).
При биактивном методе электроды располагают по сторонам оперируемого участка тканей на расстоянии 1 см друг от друга, что позволяет концентрировать силовые линии высокочастотного тока между электродами. Для достижения эффекта коагуляции и резания требуется значительно меньшая, чем при однополюсной методике, мощность тока, а термическое действие на окружающие ткани значительно ниже. Межзубные сосочки коагулируют с язычной (небной) и вестибулярной сторон. Некротизиро-ванные ткани удаляют ложечкой или экскаватором. Рану промывают антисептическим раствором, обрабатывают 1—2 % настойкой йода; на 1—2 сут накладывают нетвердеющую лечебную повязку с добавлением биологически активных веществ (витамины, гормоны, ферменты). К недостаткам метода относится затрудненный контроль за глубиной и интенсивностью повреждения окружающих тканей. Процесс заживления проходит более длительно (10—14 дней), иногда с образованием рубца. При контакте с твердыми тканями зуба возможны ожоги пульпы.
Криохирургия — деструкция тканей пародонта при помощи низкой температуры. Преимущества метода — четкое ограниченное разрушение ткани, безболезненность операции, гемостатиче-ский эффект и др. В качестве замораживающей жидкости ис-
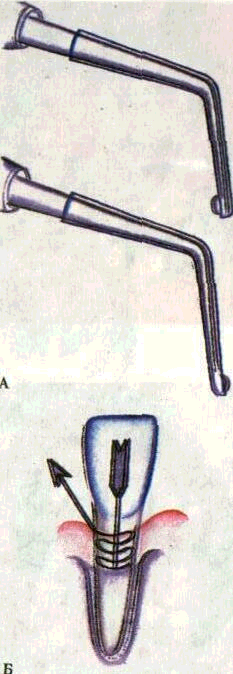
Рис. 180. Диатермокоагуляция па-родонтальных карманов (схема). А — электроды с различным положением активных точек; Б — направление движения электрода
7*
195
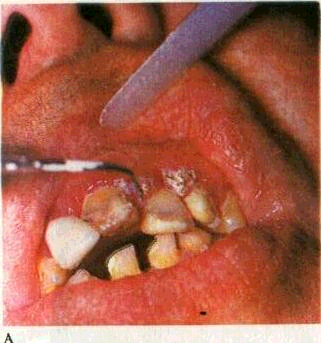
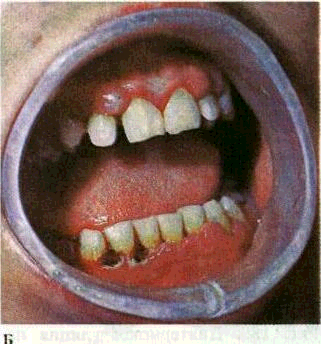
Рис. 181. Диатермокоагуляция при гипертрофическом гингивите.
А — методика проведения, Б — через 3 дня после диатермокоагуляции в области
321
пользуют жидкий азот, фреон, углекислоту, кислород.
Для криохирургии используют аппарат, который заполняют жидким азотом перед операцией;
АКВ-1, работающий на кислороде. В аппарате для криокюрета-жа, работающем на жидком азоте, криозондом служит изогнутая плоская лопаточка с термоэлементом (рис. 182). Для криоде-струкции используется автономная стоматологическая установка, выпускаемая серийно. КУАС-01-МТ представляет собой аппарат замкнутого цикла, работающего от обычной электросети. Наконечник установки снабжен специальными насадками, которые сконструированы с учетом топографоанатомических особенностей ротовой полости. Криодеструкция проводится при температуре -60—140 "С. Лечение осуществляется методом об-дувания, контактной криодест-рукции или кюретажа (рис. 183).
Низкие температуры можно использовать как метод, улучшающий процессы регенерации. С этой целью проводится одномо-ментное обдувание жидким азотом в течение 7—10 с; при по-белении ткани обдувание моментально прекращают.
Показания к криохирургии:
глубокие пародонтальные карманы (5—7 мм), обильные разрастания грануляций, гипертрофический гингивит, пародонтальные абсцессы, папиллит, паро-донтомы и др. Во время крио-кюретажа криозонд вводят в пародонтальные карманы и включают аппарат на 3—10 с. Крио-некроз наступает через 24— 48 ч, а регенерация продолжается б—12 дней. В течение первых 2 сут защитные повязки не
196
накладывают, а проводят обычный туалет раны. '
В процессе криодеструкции выделяют ряд стадий: ограниченное локальное побледнение замораживаемых тканей; восстановление окраски слизистой оболочки с элементами гиперемии и отечности ткани (через 3— 5 мин после оттаивания крио-зонда), крионекроз тканей, подвергшихся деструкции (в течение 24 ч после замораживания); регенерация (через 3—6 дней).
Гингивотомия — линейное рассечение стенки пародонталь-
Рис. 182. Криохирургический аппарат.
А — общий вид. Б — схема: 1 — корпус, 2 — резервуар хладоагента; 3, 4 — хо-лодоводы; 5 — термоэлемент; 6 — рабочая часть; 7 — штекер электропитания;
8 — запорное устройство; 9 — патрубок для отсоса, 10 — включатель; 11 — тра нсформатор.
197
Рис. 183. Аппарат
КУАС-01-МТ.
Рис. 184. Гингивотомия.
А — линии разрезов,
Б — положение
скальпеля по
отношению к оси зуба
Рис. 185. Гингивотомия
Вертикальный разрез краевой и
альвеолярной десны между
f? и |Т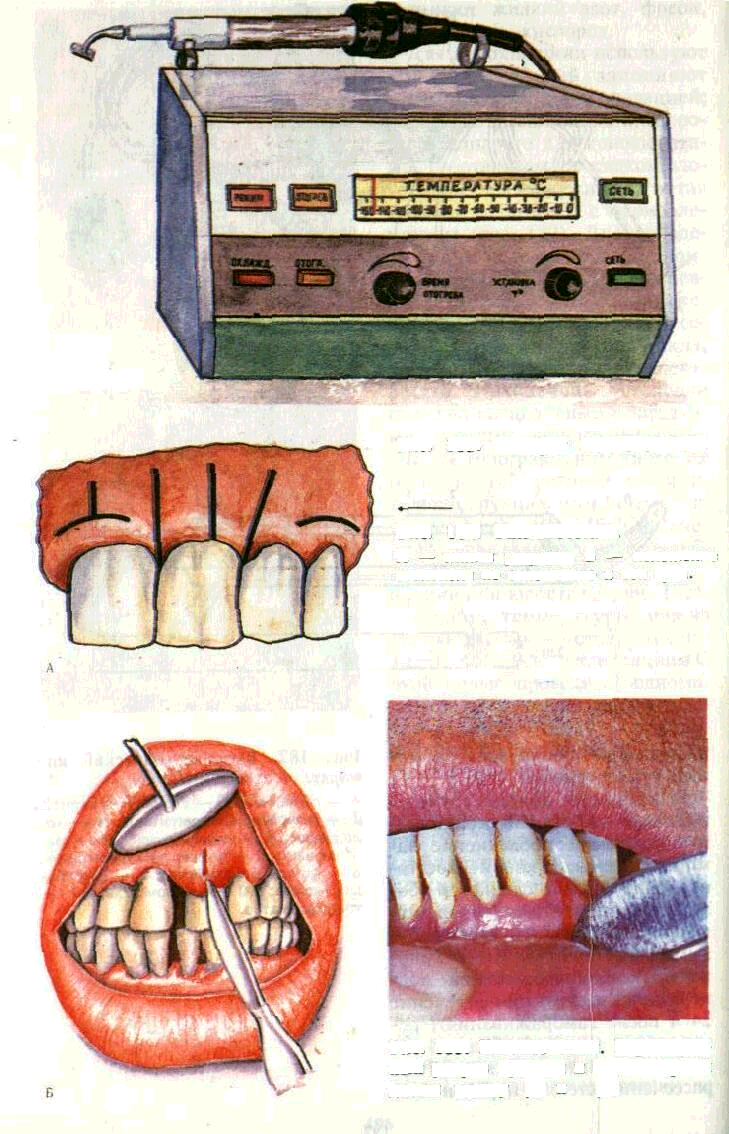
После раскрытия кармана его промывают антисептическим раствором, проводят тщательный кюретаж, затем рану вновь обрабатывают антисептическими растворами, вводят биологически ак-
Рис. 186. Гингивэктомия
А — границы удаления десны; Б — гра ница патологически измененных тканей (заштриховано), В — иссечение десны при обычной гингивэктомии, Г — иссечение десны при радикальной гингивэк том и и
199
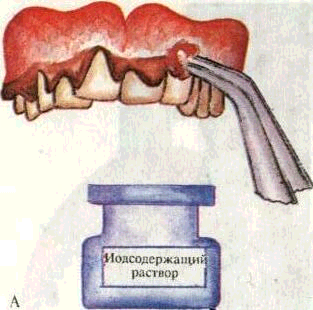
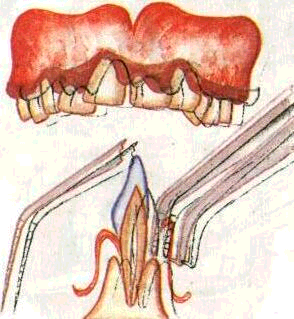
Рис. 187. Гингивэктомия Л — определение границы десны, под лежащей удалению, Б — измерение глубины пародонтального кармана
тивную взвесь из ингибиторов ферментов протеолиза, склеивают медицинским клеем, покрывают пленкой или лечебной повязкой на 2—Здня. При вскрытии абсцессов швы не накладывают, в полость вводят биологически активные взвеси (из ферментов, ингибиторов и других веществ).
Гингивэктомия — иссечение пародонтального кармана на всю его глубину (на уровне альвеолярного края) одновременно с патологически измененным де-сневым краем и содержимым кармана (рис. 186).
Различают простую и радикальную гингивзктомию. Простая проводится при глубине пародонтальных карманов более 4—5 мм и горизонтальной, равномерной резорбции альвеолярного края, при гипертрофическом гингивите, разрастании грануляций, повышенной де-сквамации эпителия, отсутствии рубцевания после кюретажа. Объем операции ограничивается 2—3 боковыми и 4—б передними зубами. После предоперационной подготовки (обезболивание, обработка операционного поля) уточняют границы воспаленной десны, определяют глубину разреза (соответствует глубине карманов). Линию разреза отмечают водным раствором метиленового синего или йодсодержащим раствором (рис. 187). Операция состоит из следующих этапов: 1) иссечение края десны с язычной (небной) и вестибулярной сторон параллельно десневому краю с учетом неравномерной глубины карманов (рис. 188); 2) удаление под-десневого зубного камня; 3) открытый кюретаж грануляций и патологически измененной кос-
200
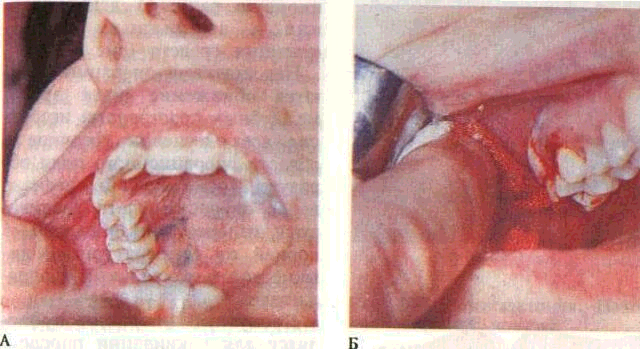
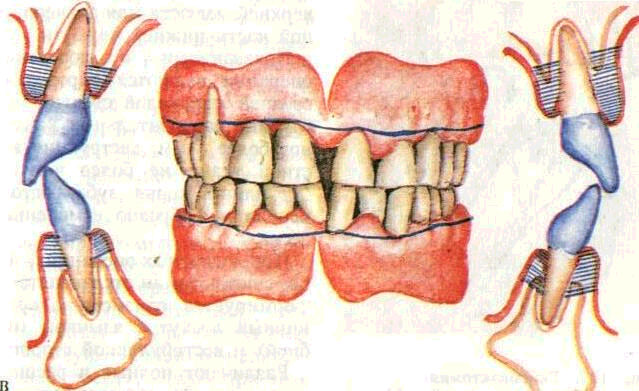
Рис. 188. Гингивэктомия.
А — определение линии разреза, Б — разрез, В — схема операции (границы удаляемой десны заштрихованы)
201
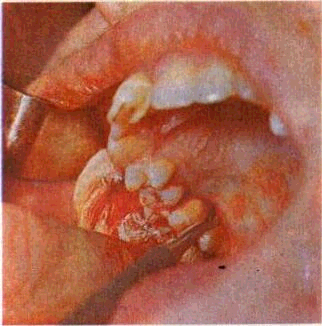
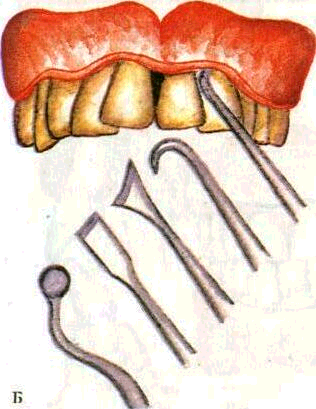
Рис. 189. Гингивэктомия. А — открытый кюретаж грануляций и патологически измененной кости альвеолярного отростка в области 6^: Б — формирование десневого края на завершающем этапе.
ти альвеолярного отростка (рис. 189); 4) остановка кровотечения; 5) введение лиофилизиро-ванной костной муки в операционную рану; 6) депонирование и аппликация лекарственных средств (рис. 190).
Недостатками операций являются обнажение шеек зубов, межзубных пространств; иссечение всех десневых сосочков в области операционного поля образует косметический дефект, после операции часто развиваются гиперестезии обнаженных корней от температурных, химических и тактильных раздражителей.
Лоскутные операции проводятся для ликвидации пародон-тальных карманов и коррекции дефектов альвеолярного отростка верхней челюсти или альвеолярной части нижней челюсти.
Показаниями к лоскутной операции являются пародонтит средней и тяжелой степени при глубине пародонтальных карманов более 5 мм, деструкция костной ткани не более чем на /2 длины корня зуба, истонченная и фиброзно измененная десна.
При лоскутных операциях, после гингивотомии отслаивается и формируется слизисто-надкост-ничный лоскут с язычной (небной) и вестибулярной сторон.
Различают полные и расщепленные пародонтальные лоскуты. Полный лоскут включает эпителий, соединительную ткань, надкостницу, расщепленный — состоит из эпителия и соединительной ткани. При одних операциях отпрепарированный лоскут укладывают на место, при других — перемещают в конце операции на новый участок.
202
Радикальная гингив-э к т о м и я (операция Видема-на — Неймана — Цешинского) показана при наличии глубоких пародонтальных костных карманов с вертикальным типом деструкции кости, подвижностью зубов I—II степени, при истонченной десне.
Так же как и при простой гингивэктомии, после ирригации полости рта антисептическими растворами, обезболивания, обработки десневого края йодсо-держащим раствором производят два вертикальных разреза до кости, ограничивающих операционное поле, от края десны по направлению к переходной складке (разрезы не должны проходить по вершине десневых сосочков). Затем тупо отсепаро-вывают слизисто-надкостничный лоскут с вестибулярной и язычной (небной) сторон. Вестибулярный лоскут берут на крючки, язычный (небный) — отсе-паровывают на глубину не более 0,5 см. Затем удаляют зубной камень, иссекают измененный край десны, грануляции, проводят кюретаж, сглаживают кость альвеолярного отростка, полируют цемент корня зуба. Операционное поле промывают антисептическими растворами, останавливают кровотечение, мобилизуют слизисто-надкостничный лоскут, удаляя при этом измененный эпителий, затем укладывают лоскут на место, накладывают швы в каждом межзубном промежутке и на вертикальные разрезы (рис. 191—199).
В операцию одномоментно включают участок не более б зубов, оперировать желательно в стационарных условиях. Зажив-
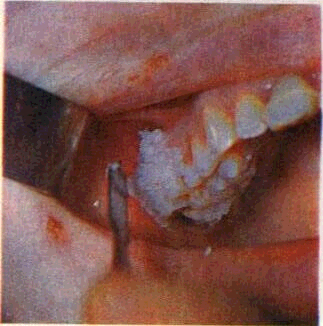
Рис. 190. Гингивэктомия. Наложение защитной повязки.
Рис. 191. Лоскутная операция. Определение линии разреза.
203
Рис. 192. Лоскутная операция. Выкраивание лоскута.
Рис. 193. Лоскутная операция. Отслаивание слизисто-надкостничного лоскута.
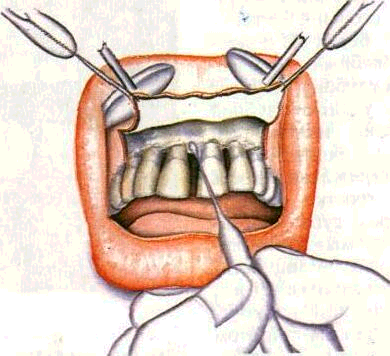
Рис. 194. Лоскутная операция Кю-ретаж.
204
ление происходит первичным натяжением, швы снимают на 6— 7-й день. Недостатками операции являются обнажение шеек зубов, гиперестезия, снижение высоты альвеолярного края, обнажение межзубных промежутков.
Ряд лоскутных операции позволяет корригировать край десны, улучшает косметические результаты в области передних зубов. С этой целью слизисто-надкостничный лоскут расщепляют (разделяют) на две части, затем закрывают ими обнаженные шейки зубов и фиксируют швами в межзубных промежутках.
Существуют лоскутные операции, которые стимулируют ре-паративные процессы в пародон-те. Для этих целей применяют костные трансплантаты: лиофи-лизированную костную муку, стружку, кость, хрящ, формализованную кость, брефокость, коллагеновый остеопласт, препараты крови, консервированную кровь, фибринный порошок, биопластмассу, биологически активные тампоны, тканевые трансплантаты (склера глаз, твердая мозговая оболочка, ксеногенная брюшина) и др.
Предложена радикальная гин-гивэктомия с компактоостеото-мией. За основу взята методика Видемана — Неймана — Цешин-ского. В каждом межзубном промежутке частично удаляют патологически измененную костную ткань, оставляют костные опилки с добавлением биологической антисептической пасты (БАП). Слизисто-надкостничные лоскуты швами из антисептического волокна летилана фиксируют на уровне десневого края.

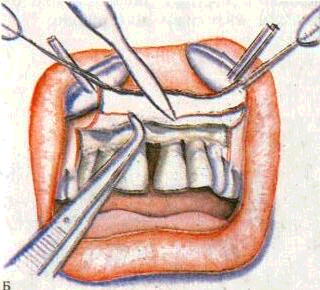
Рис. 195. Лоскутная операция
А — деэпителизация лоскута, Б — рас
слоение лоскута
205
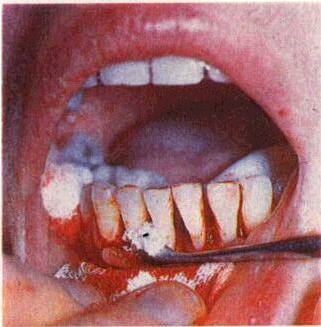
Рис. 196. Лоскутная операция. Заполнение костных полостей биологически активным материалом
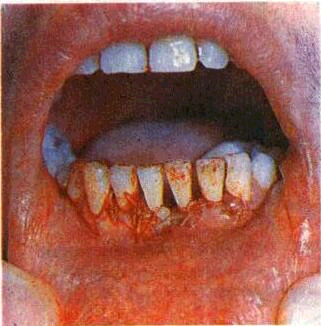
Рис. 197. Лоскутная операция. Укладывание лоскута на место.
Рану закрывают повязкой, смоченной БАП. Швы снимают на 5—6-й день.
При радикальной гингивоос-теопластике дефекты кости заполняют лиофилизированной костной мукой, пропитанной кровью. Швы накладывают из полиамидной смолы, затем — бальзамическую защитную повязку на основе мази «Оксикорт».
Для остеогингивопластики на пародонте используют цельный кортикально-губчатый аллотран-сплантат, консервированный в 0,5 % растворе формалина.
При лечении пародонтита применяют также коллаост — комплексный препарат коллагена, костной муки и антибиотиков широкого спектра действия. Этот препарат похож на эластическую губку, легко моделируется по необходимой форме восстанавливаемого дефекта.
При пародонтите средней тяжести с успехом используют бре-фоостеопласт на основе брефоко-сти, полученный после гомогенизации, лиофилизации, обработки парами формальдегида и стерилизации в потоке гамма-лучей Препарат пластичный, обладает бактерицидными и гемостатиче-скими свойствами, стимулирует процесс регенерации костной ткани и др.
При пародонтите средней и тяжелой степени, сочетающемся с обнажением корня, укорочением уздечки, мелким преддверием рта и щечными тяжами, эффективна мукогингивоостеопластика, включающая устранение дефекта мягких тканей — гингивопласти-ку; улучшение репаративной регенерации костной ткани — ос-теопластику; устранение анома-лийного расположения мягких
206
тканей — вестибулопластику и углубление свода.
В последние годы для увеличения зоны прикрепления десны стали применять свободные аутотрансплантаты из слизистой оболочки. Ближайшие и отдаленные результаты после лоскутных операций характеризуются стойкой ремиссией патологического процесса с частичной регенерацией костной ткани альвеолярного отростка в пределах костных карманов.
При V-образном гингивите обнаженный корень закрывают хирургическим способом путем выкраивания слизисто-надкостнич-ного лоскута из соседних тканей и перемещения его на область обнаженного корня (рис. 200).
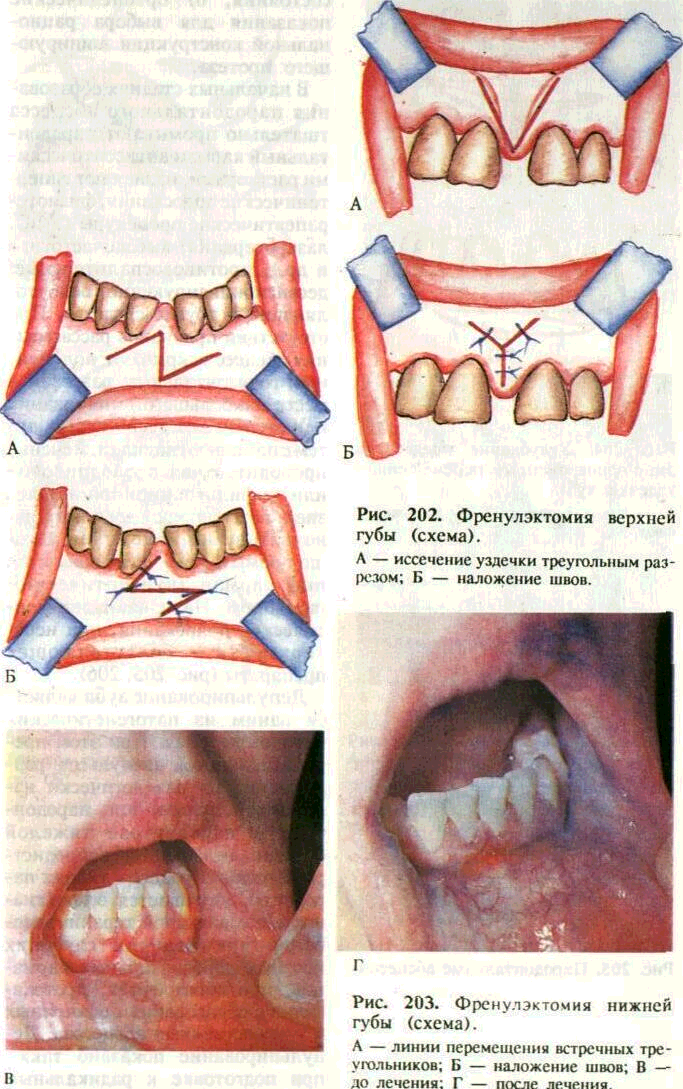
Френулотомия — рассечение уздечки — применяется при укороченной уздечке языка. Проводится в грудном или раннем детском возрасте.
Операция простая: после общепринятой подготовки уздечку рассекают на необходимую глубину режущим инструментом у основания самой уздечки на границе со слизистой оболочкой дна полости рта и нижней поверхности языка.
Френулэктомия — иссечение уздечки языка или губы с перемещением ее, показана при короткой уздечке, препятствующей нормальному развитию губы, способствующей образованию ди-астем. Двумя полуовальными вертикальными разрезами иссекают уздечку, между центральными резцами проводят компакт-остеотомию, слизистую оболочку вокруг разреза мобилизуют, отсе-парировав ее тупым путем, края раны сближают и зашивают наглухо (рис.201, 202).
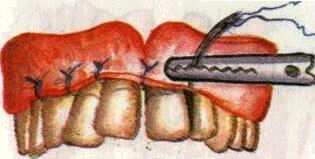
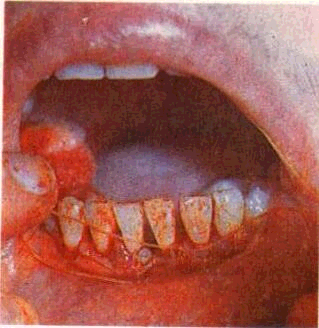
Рис. 198. Лоскутная операция Наложение швов
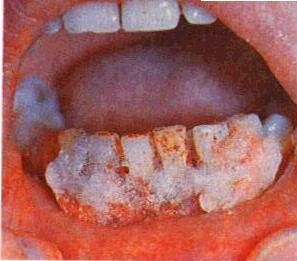
Рис. 199. Лоскутная операция Наложение защитной повязки
207
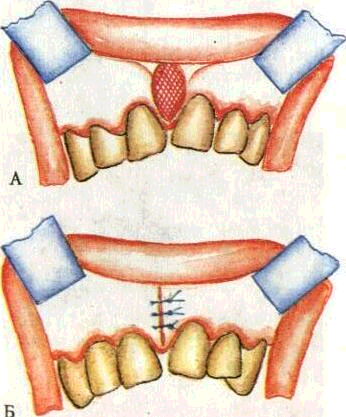
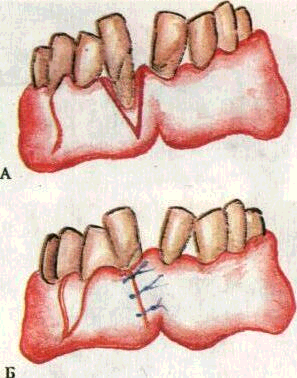
Рис. 200. V-образный гангивит А — иссечение тканей десны, Б — наложение швов
Рис. 201. Френулэктомия (схема) А — иссечение уздечки встречными полулунными разрезами, Б — наложение швов
При невозможности сближения краев раны производят пластику слизисто-надкостничны-ми треугольными лоскутами по Лимбергу (рис. 203).
При мелком преддверии рта и короткой уздечке проводят одновременно иссечение уздечки и углубление преддверия рта. После анестезии двумя сходящимися полуовальными разрезами до надкостницы в области места прикрепления уздечки формируют и отсепаровывают слизисто-надкостничный лоскут по направлению к верхушке корня на необходимую глубину (8— 10 мм), край подшивают у свода вновь образованного преддверия к надкостнице. На слизистую оболочку губы накладывают 1 —2 направляющих шва. Затем отсекают от надкостницы мышцы нижней губы и вместе со слизистой оболочкой перемещают и подшивают к надкостнице. На рану накладывают йодоформную повязку, рана заживает вторичным натяжением, эпителизация наступает через 10—14 дней (рис. 204).
Удаление зубов при болезнях пародонта имеет свои показания: 1) резорбция костной ткани альвеолы, значительно превышающая /з длины корня, подвижность зуба III степени;
2) часто рецидивирующие и не поддающиеся лечению пародон-тальные абсцессы; 3) интоксикация из пародонтальных карманов, очагов, усугубляющих течение, особенно у больных с часто обостряющимися очагово-обусловленными заболеваниями;
4) наличие околоверхушечных патологических очагов, не поддающихся лечению; 5) угроза развития хрониосептического
208
209
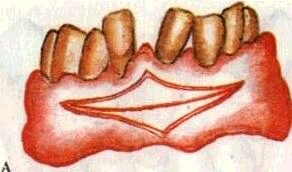
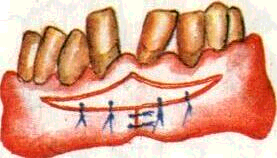
Рис. 204. Углубление преддверия рта с одновременным перемещением уздечки губы. А — схема разрезов, Б — наложение
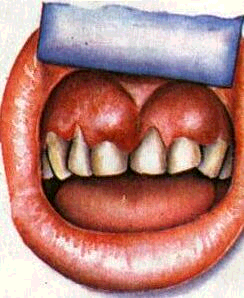
Рис. 205. Пародонтальные абсцессы
состояния; 6) ортопедические показания для выбора рациональной конструкции шинирую-щего протеза.
В начальных стадиях образования пародонтального абсцесса тщательно промывают пародон-тальный карман антисептическими растворами, назначают гипертонические полоскания, физиотерапевтические процедуры (УФО, лазеротерапия, высокочастотная и др.), противовоспалительные, десенсибилизирующие, болеутоляющие и другие средства. При отсутствии признаков рассасывания абсцесс вскрывают полулунным горизонтальным разрезом в месте наибольшего выпячивания или отслаивают десну тупым путем с помощью гладилки. Лечение проводится под проводниковой или инфильтрационной анестезией, позволяющей дополнительно снять зубные отложения, хорошо промыть рану и пародонталь-ный карман антисептическим раствором. Назначают антисептические полоскания, при необходимости — болеутоляющие препараты (рис. 205, 206).
Депульпирование зуба является одним из патогенетических методов лечения. При этом прерывается поток импульсов раздражения из патологически измененной пульпы при пародон-тите и пародонтозе тяжелой степени, ослабляется нейродист-рофический процесс в тканях па-родонта, улучшается эффективность комплексной терапии, особенно при наличии глубоких костных пародонтальных карманов, при обострениях, протекающих с образованием одиночных и множественных абсцессов. Депульпирование показано также при подготовке к радикальным
210
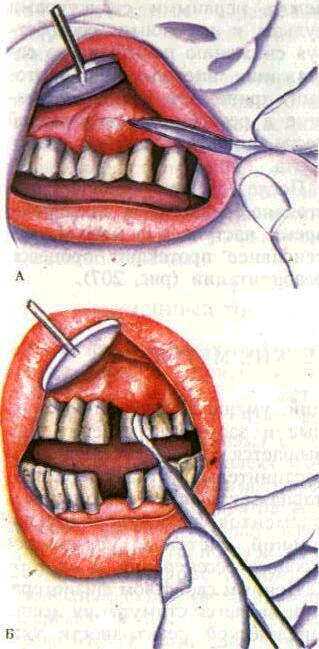
Рис. 206. Вскрытие пародонтального абсцесса скальпелем (А) и гладилкой (Б)
Рис. 207. Депульпирование 2Г[12 А — до лечения, Б — через год
211
операциям и ортопедическому лечению.
Производят депульпирование преимущественно под проводниковой анестезией, можно одновременно нескольких зубов. После вскрытия полости зуба проводят экстирпацию и пломбирование всех корневых каналов твердеющим корневым пломбировочным материалом до уровня верхушечного отверстия. Для удаления пульпы можно использовать диатермокоагуля-цию: она исключает кровоточивость пульпы.
Депульпирование зубов разрушает симпатические связи между нервными структурами пульпы и пародонта, способствуя снижению повышенного содержания ацетилхолина, который принимает активное участие в резорбции альвеолярной кости при заболеваниях пародонта.
После лечения улучшается состояние больного, на длительное время наступает ремиссия, интенсивнее протекают процессы реабилитации (рис. 207).
ФИЗИОТЕРАПЕВТИЧЕСКИЕ МЕТОДЫ
В ряду лечебно-профилактических мероприятий при заболеваниях пародонта большое значение имеют физиотерапевтические процедуры. Они показаны почти при всех формах и стадиях заболевания и широко применяются на различных этапах диагностики, комплексной терапии, профилактики и реабилитации с целью воздействия на отдельные патогенетические звенья процесса и для симптоматического лечения.
Некоторые физические факторы непосредственно воздействуют на клетки и ткани. Кроме того, все они, раздражая богатое рецепторное поле слизистой оболочки рта, носа или любого другого участка тела, оказывают рефлекторное действие, благоприятно влия? на нервную систему, ее вегетативный отдел, гемодинамику, в результате чего в пародонте улучшаются кро-во- и лимфообращение, трофика и обмен веществ, угнетается рост патологических грануля
ций, уменьшаются воспалительные и застойные явления, повышается активность элементов соединительной ткани, фагоцитарная активность лейкоцитов и элементов ретикулоэндотели-альной системы, ускоряется процесс регенерации и др.
Ценным свойством физиотерапии является стимуляция неспецифической реактивности тканей и защитных сил организма, патогенетическая направленность физических методов при лечении различных заболеваний пародонта.
При острых воспалительных процессах в тканях пародонта в ранние сроки показаны виды физиотерапии, уменьшающие проницаемость кровеносных сосудов, стимулирующие отток экссудата из очага воспаления. Для воздействия на гуморальные звенья регуляции патологического процесса с целью уменьшения образования биологически активных веществ целесообразно применять методы,
212
способствующие стабилизации клеточных мембран, ограничивая тем самым образование гидролаз и переход их в ткань.
Как правило, физиотерапия проводится после снятия зубных отложений, купирования острого воспалительного процесса. Некоторые процедуры (УФО, гидротерапия, лазеротерапия, аэроионотерапия и др.) иногда можно проводить с самого начала комплексного лечения.
постоянный ток
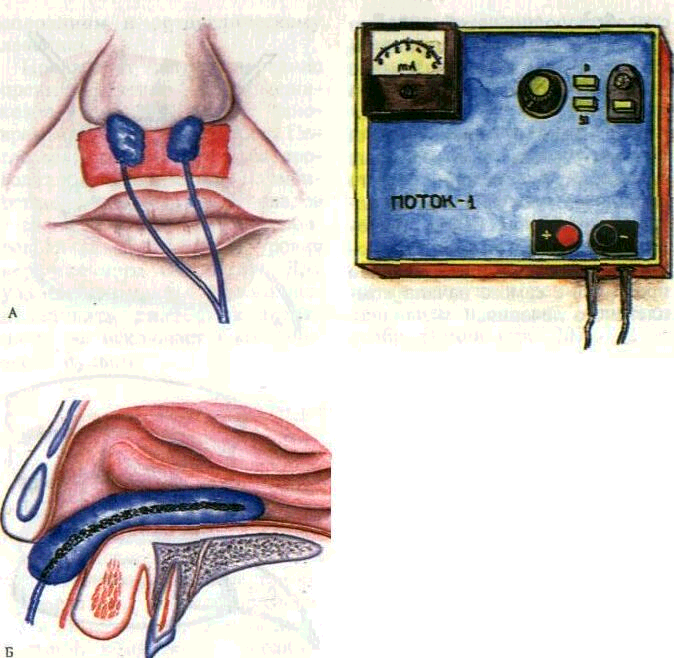
При лечении заболеваний пародонта часто применяется электрофорез — метод введения лекарственных веществ в ткани организма с помощью постоянного электрического тока. В зависимости от места введения препаратов различают назубной, наддесневой (рис. 208) и внутриносовой (рис. 209) электрофорез, ионный (гальванический) «воротник» по Щербаку и др. Электрофорез проводится с помощью гальванических аппаратов «Поток-1»;
ГР-2, ГЭ-5-03 и др. (рис. 210). К аппарату прилагается набор специальных частично изолированных внутриротовых и внеро-товых активных электродов, различных по форме и размеру. Применяют одиночные электроды или расщепленные для одновременного лечения на верхней и нижней челюстях (рис. 211).
При электрофорезе активные электроды накладывают на де-сневой край через гидрофильную прокладку, смоченную лекарственным веществом. Пассивный электрод фиксируется в руке или
Рис. 208. Наддесневой электрофорез. Фиксация активных электродов на верхней челюсти (А) и на верхней и нижней челюстях (Б).
213
А — фиксация электродов, Б — распо ложение электрода в нижнем носовом
ходе
Рис. 210. Аппараты для электрофореза
на предплечье. Прокладку пассивного электрода смачивают водопроводной водой или изотоническим раствором хлорида натрия (рис. 212).
Сила тока устанавливается индивидуально, но не более 0,1—0,3 мА на 1 см площади активного электрода. Продолжительность сеанса 10—20 мин. Количество сеансов 10—12
Назначают электрофорез при острых и обострившихся хронических катаральных и гипертрофических гингивитах, пародон-тите после устранения активного воспаления и пародонтозе.
При гипертрофическом гинги-вите рекомендуется электрофорез 10% раствора кальция хлорида попеременно с анода и катода. Это обеспечивает депонирование в тканях десны ионов кальция, затем хлора с целью противовоспалительного (кальций) и цитоцидного (хлор) действия, что обеспечивает стойкий клинический эффект
214
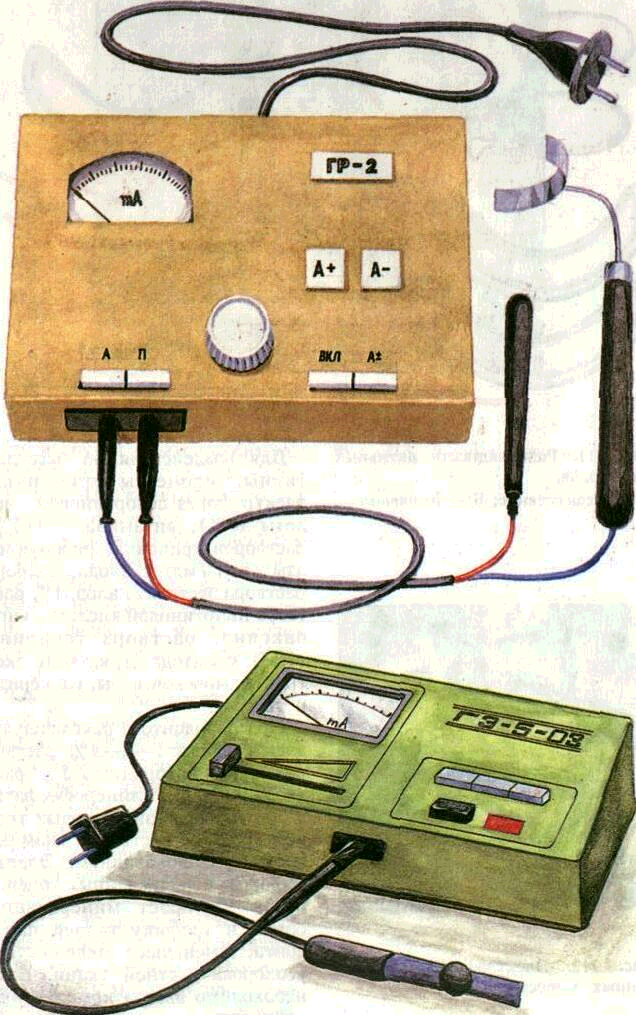
Рис. 210. Продолжение
215
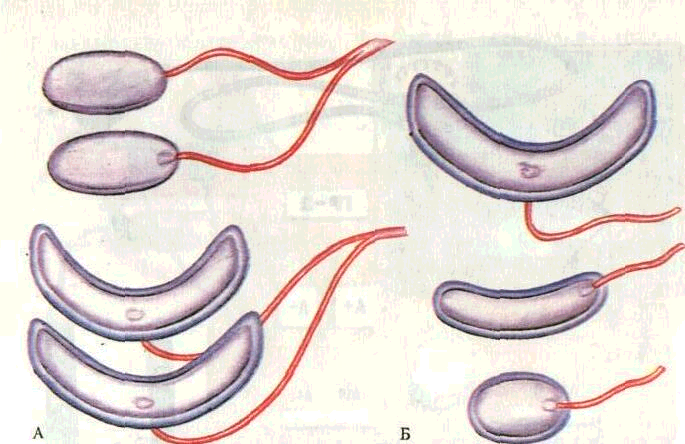
Рис. 211. Разновидности активных
электродов.
А — расщепленные; Б — одиночные.
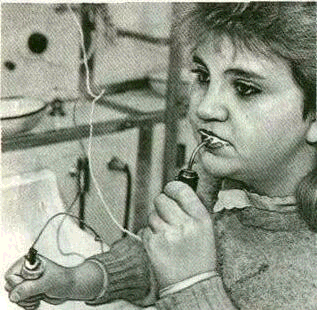
Рис. 212. Электрофорез лекарственных веществ.
Для воздействия на экссуда-тивные процессы применяют электрофорез аскорбиновой кислоты (5%), витамина Р (1%), растворов трипсина, рибонукле-азы (1 мг/мл) с анода, водного раствора экстракта алоэ, 1 % раствора никотиновой кислоты, вип-раксина, раствора гепарина (1:15) с катода, грязевого экстракта, морской воды, озокерита и др.
При пародонтозе рекомендуют электрофорез 1—2—4% раствора натрия фторида, 2,5% раствора кальция глицерофосфата, а при гиперестезии твердых тканей зубов — растворов тиамина хлорида с новокаином. Электрофорез перечисленных препаратов улучшает минеральный обмен и трофику тканей паро-донта, уменьшает явления ос-теопороза костной ткани. Если необходимо ввести комплексные препараты, которые состоят из разноименно заряженных ионов, электрофорез проводят поочередно в один день с отрицатель-
216

ного, в другой — с положитель- Рис. 213. Вакуум-электрофорез. ного полюса.
Более выраженный лечебный эффект отмечен при электрофорезе лекарственных веществ в условиях очагового дозированного вакуума. При таком методе глубина проникновения лекарственного вещества через слизистую оболочку рта увеличивается в 3—5 раз.
Вакуум-электрофорез проводят с помощью электровакуумного аппарата (ВАК) и набора различных электродов (вакуумные кюветы) (рис. 213). Метод позволяет вводить в ткани паро-донта различные лекарственные средства, включая ионы кальция, фосфора, фтора и другие микроэлементы.
Иногда назначается электрофорез в комплексе с другими физиотерапевтическими процедурами (УВЧ, микроволновая терапия, УФО и др.). Кроме того, эффективно использование электрофореза в магнитном поле — магнитоэлектрофорез (рис. 214).
217
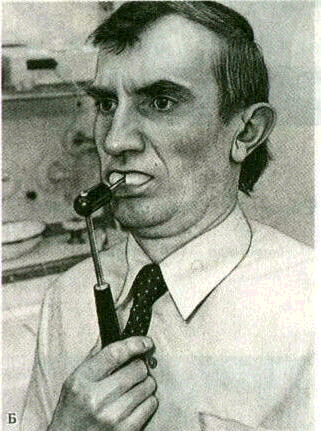
Рис. 214. Магнитоэлектрофорсз
A — активный электрод. Б — положение
1 юктрода
ИМПУЛЬСНЫЕ ТОКИ НИЗКОЙ ЧАСТОТЫ И НИЗКОГО НАПРЯЖЕНИЯ
Диадинамотерапия — использование с лечебной целью модулированного синусоидального импульсного тока.
В основе механизма физиологического действия диадина-мического тока лежит перераспределение в тканях ионов, изменение проницаемости мембран и клеточных оболочек, улучшение кровообращения, трофики, обезболивание и др. При этом повышаются защитные свойства тканей, в них накапливаются биологически активные вещества (гепарин, гис-таминоподобные вещества и др.) и т. п.
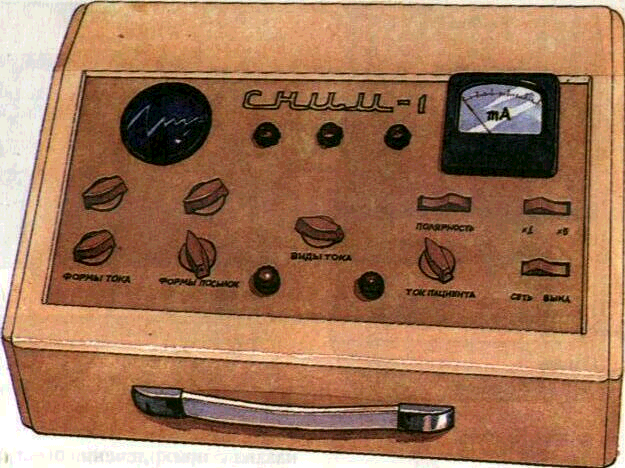
Источником диадинамического тока является аппарат СНИМ-1 с набором соответствующих электродов (рис. 215). Аппарат позволяет получать б разновидностей тока с определенными продолжительностью импульса, частотой и др.
При лечении заболеваний пародонта наиболее целесообразно использование диадинамического тока с одновременным введением в ткани лекарственных веществ (диади-намофорез).
Методики подготовки электродов и проведения процедуры аналогичны электрофорезу.
Продолжительность сеанса в процессе лечения увеличивают с 5 до 15 мин. Курс лечения состоит из 4—5 процедур, сеансы проводятся ежедневно или через день.
Флюктуоризация — использование с лечебной целью переменного электрического тока с
218
беспорядочно меняющимися си- Рис. 215. Аппарат для диадинамо
терапии СНИМ-1
На панели аппарата расположены три клавиши соответственно форме тока: на 1-й — двухполярный симметричный;
на 2-й — частично выпрямленный и на 3-й — постоянный пульсирующий ток.
Первые две формы тока оказывают противовоспалительное и обезболивающее действие. Постоянный пульсирующий ток может быть использован для электрофореза лекарственных препаратов (флюктуорофорез). При выраженных воспалительных явлениях в тканях пародонта флюктуоризацию сочетают с УВЧ и микроволновой терапией. Флюктуоризация по-
219


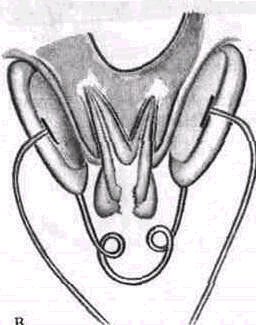
Рис. 216. Флюктуоризация. А — аппарат АСБ-2; Б — активный электрод; В — наложение электрода (схема).
казана при лечении острых форм гингивита, пародонтита и пародонтоза.
