
- •Н. Ф. Данилевский, е. А. Магид, н. А. Мухин, в. Ю. Миликевич
- •Isbn 5-225-00898-4
- •Глава 1
- •Глава 2
- •Глава 3
- •Глава 4 Лечение заболеваний пародонта у больных хроническим ката- Используя клинические и ла-
- •Лекарственные средства для местной терапии
- •Переменный ток
- •Глава 5
- •Листок назначения комплекса личной гигиены полости рта
Глава 4 Лечение заболеваний пародонта у больных хроническим ката- Используя клинические и ла-
ральным гингивитом, паролей- бораторные показатели, комп-
тозом и пародонтитом индекс лекс дифференциально-диагно-
завершенности фагоцитоза стических критериев, можно из-
(ИЗФ) нейтрофилов значитель- бежать возможных ошибок в
но снижен и составляет диагностике сходных форм забо-
0,5±0,09 при норме 1,9±0,2, что левания пародонта. При необхо-
свидетельствует о нарушении димости данные лабораторных
функции этих клеток — спо- исследований можно использо-
собности убивать и перевари- вать в качестве критериев эф-
вать фагоцитированные микро- фективности лечения и прогноза
организмы. Изменение ИЗФ на- заболеваний. ходится в прямой зависимости
от тяжести патологического про- Контрольные цесса в пародонте. Наиболее вопросы низкие показатели ИЗФ наблюдаются у больных с тяжелой 1 • Особенности классификации болез-формой заболевания, ней пародонта.
" 2. Назовите основные клинические
признаки гингивита. Таблица 5 3. Каковы отличительные признаки ге-
нерализованного пародонтита?
Уровень гемоглобина в слюне 4. Как проводится дифференциальная
при различных заболеваниях диагностика гингивита и генерализован-
————————————————————————— ного пародонтита?
Диагноз Уровень re- j Назовите основные клинические
моглобина, признаки пародонтоза.
________________ Ггл 6. Как проявляются осложнения забо-
Острый катаральный гин- 0,15—0,25 леваний пародонта?
гивит 7. Каковы рентгенологические особен-
Хронический катараль- 0,01-0,02 "ости генерализованного пародоитита и
ный гингивит пародонтоза?
_ , , 8. Как клинически проявляется паро-
Гипертрофическии гонги- донтальный синдром: а) при сахарном
вит: диабете? б) при болезни Хенда—Крис-фиброзная форма 0,03—0,05 чена—Шюллера? в) при эозинофильной гранулирующая форма 0,62—0,75 гранулеме? г) при болезни Ослера?
Генерализованный паро-
донтит, обострившееся те- Рекомендуемая
чение: литература
легкой степени 6,3—0,4
средней тяжести 0,8—0,87 Данилевский Н. Ф., Вишняк Г. Н , Поли-
т, v тун А. М. Пародонтология детского
Генерализованный паро- ^ _ ^д ^ _
донтит, хроническое тече- ,-. 76—207 я и" .
иие' Иванов В. С. Заболевания пародонта. —
легкой степени 0.07—0,08 м.: Медицина, 1989. — С. 87—108.
средней тяжести 0,5—0,6 Терапевтическая стоматология: Учеб-
Пародонтоз 0-0,015 н^/Под ред_Е. В. Боровского - М.
• Медицина, 1989. — С. 314—344.
)
ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
Терапия больных с заболеваниями пародонта должна проводиться комплексно, целенаправленно и строго индивидуализи-рованно. Она включает местное и общее лечение, эффективные консервативные, хирургические, ортопедические и физиотерапевтические методы в условиях диспансерного наблюдения.
Лечение преследует следующие цели: 1) устранить травматические факторы в полости рта;
2) ликвидировать воспаление тканей пародонта; 3) приостановить дистрофический процесс; 4) восстановить нарушенную функцию тканей пародонта; 5) стимулировать процесс регенерации; 6) сохранить зубной ряд как единую динамическую систему;
7) исключить наиболее вероятные патологические факторы.
Учитывая, что патологические процессы в пародонте развиваются на фоне многих общих заболеваний, а также влияние заболеваний пародонта на многие функции организма, в том числе на механизмы естественной защиты, лечение больных должно быть направлено не только на ликвидацию патологического процесса в тканях пародонта, восстановление их функции, но и на реабилитацию общего состояния, восстановление нормального гомеостаза, стимулирование защитных сил организма.
Важное значение принадлежит рациональному питанию, т. е. правильному соотношению белков, жиров, углеводов, минеральных веществ в пище. Продукты питания должны содержать хо-лин,лецитин,метионин,липока-
ин, которыми богаты творог, капуста, бобовые, яичный белок, ячменная и овсяная крупа, рыба (особенно морская) и др.
Важнейшей составной частью комплексной терапии болезней пародонта являются местные вмешательства. Их проводят с учетом клинико-морфологиче-ских особенностей заболевания, характера течения, фазы развития патологического процесса, общего состояния больного и др.
Следует помнить, что местное лечение — это понятие условное. Устранение местных травмирующих факторов, воспалительного процесса имеет и общеоздоровительное значение, так же как улучшение общего состояния, рациональное лечение фоновой патологии обеспечивают в более короткий срок эффективность местной терапии. Напротив, ухудшение общего состояния ведет к обострению патологического процесса в тканях пародонта.
Каждому больному как можно раньше должен быть составлен сугубо индивидуальный конкретный план комплексной терапии, который вносится в диспансерную карту или в историю болезни. В крупных специализированных стоматологических поликлиниках при наличии пародонтбЬоги-ческих отделений (кабинетов) в составлении плана лечения должны участвовать пародонтолог, хирург, ортопед, физиотерапевт. Желательно, чтобы совместная консультация состоялась после обследования больного.
Независимо от причины, вызвавшей нарушения в тканях пародонта, направленность мест-
158
ной и общей терапии в основном едина. Она проводится в определенной последовательности:обезболивание тканей пародонта; устранение местных раздражителей, травматической окклюзии, ортодонтическое лечение; лечение повышенной чувствительности твердых тканей зуба; медикаментозная противовоспалительная терапия (патогенетическая и симптоматическая); лечение па-
родонтальных карманов с включением различных хирургических методов (кюретаж, вакуум-кюретаж, гингивотомияидр.); ги-перпластических поражений пародонта с применением деструктивных методов (диатермо-коагуляция, криодеструкция и др.); использование физических методов, регулирующих тканевый обмен и микроциркуляцию в тканях пародонта.
МЕСТНОЕ ЛЕЧЕНИЕ
Качество и эффективность местного лечения с применением инструментальных и аппаратурных хирургических методов во многом зависят от подготовки больного. Известно, что запоздалые обращения больных за стоматологической помощью обычно связаны со страхом, который возникает у них задолго до обращения к врачу. Поэтому важна психологическая подготовка больного к лечению.
Известно, что чрезмерное напряжение, неадекватная реакция, отрицательные эмоции наблюдаются более чем у половины всех посетителей, обращающихся за помощью к врачу по поводу заболеваний пародонта. Такие бальные, особенно дети и подростки, нуждаются в специальной пс их о- и фармакопод готовке. При легком страхе ограничиваются психотерапией; лицам с выраженным страхом, при невротических состояниях назначают премедикацию или курс сеяатив-ной терапии.
Не менее важным для эффективности местной терапии является обезболивание. Врач не имеет права приступать к ле
чению, не убедившись в безболезненности вмешательства. Кроме полноценного выполнения манипуляций, обезболивание позволяет меньше травмировать психику больного, устраняет негативное отношение к длительному лечению. В зависимости от объема и глубины вмешательства в ткани пародонта применяют аппликационное или инсталляционное обезболивание. В паро-донтальный карман вводят водные или масляные растворы либо взвеси анестезина, новокаина, лидокаина и др. Используют также ненаркотические анальгети-ки: производные салициловой кислоты — 3—5% раствор сали-цилата натрия; производные пи-разолона — 10% раствор антипирина (2 таблетки растворяют в 5 мл воды); 5% бутадиеновую мазь, 0,5% раствор реопирина (ампулированный препарат растворяют в соотношении 1:3).
Достаточно эффективное обезболивающее действие оказывают нестероидный препарат мефена-миновая кислота и ее соль — мефеминат натрия. Применяют 1 % раствор в виде аппликаций на 10—15 мин. Обезболивающий
159
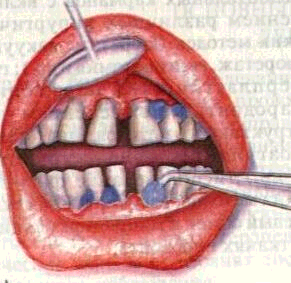
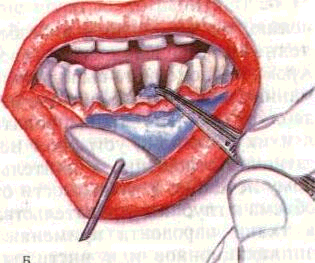
Рис. 155. Аппликации (А) и втирание (Б) обезболивающих средств.
эффект сохраняется в течение 2 ч, что позволяет безболезненно удалить зубные отложения, провести кюретаж.
Для обезболивания используют также 4 % спиртовыи раствор прополиса. Препарат вводят в карманы на 3—4 мин. Эффект сохраняется 10—15 мин. При необходимости манипуляцию можно повторить. С этой же целью можно применять жидкость ПДД — смесь в равных количествах прополиса (4% спиртовой раствор), дикаина (0,5% раствор) и димексида (10% раствор); последний обеспечивает глубокую диффузию прополиса и дикаина, потенцируя их действие.
Местноанестезирующие вещества вводят в пародонтальный карман, межзубные промежутки с помощью гладилки, на марлевых полосках или турундах. Предварительно ткани высушивают и принимают меры от попадания слюны и размывания лекарственного средства, изолируют анестетик от губ, щек, языка (рис. 155).
При гиперестезии обнаженные шейки зубов или обнаженный' корень покрывают фторсодержа-щим лаком или 5% фтористым фосфат-цементом, который готовят непосредственно перед нанесением на зуб. Накладывают фтористый фосфат-цемент в виде аппликации на клиновидный дефект на 3—4 дня. Используют также 1—2% раствор фторида натрия, комбинированные обезболивающие аэрозоли: тримета-нол, ингалипт, 2% и 5% пиро-мекаиновую мазь, 1 % водный раствор мефенаминовой кислоты и др. Местноанестезирующие вешс-
160
ства вводят в ткани пародонта также с помощью постоянного тока (электрофорез), ультразвука (ультрафонофорез). Используют 10% раствор тримекаина, 5% раствор лидокаина, 2% раствор новокаина, 5% раствор витамина Bi и др. Кроме того, применяют препараты в аэрозольной упаковке: тримекаин, лидокаин и др.
Инъекционное обез-б оливание осуществляется общеизвестными способами. Его обычно используют при необходимости удаления зубов и при хирургических вмешательствах.
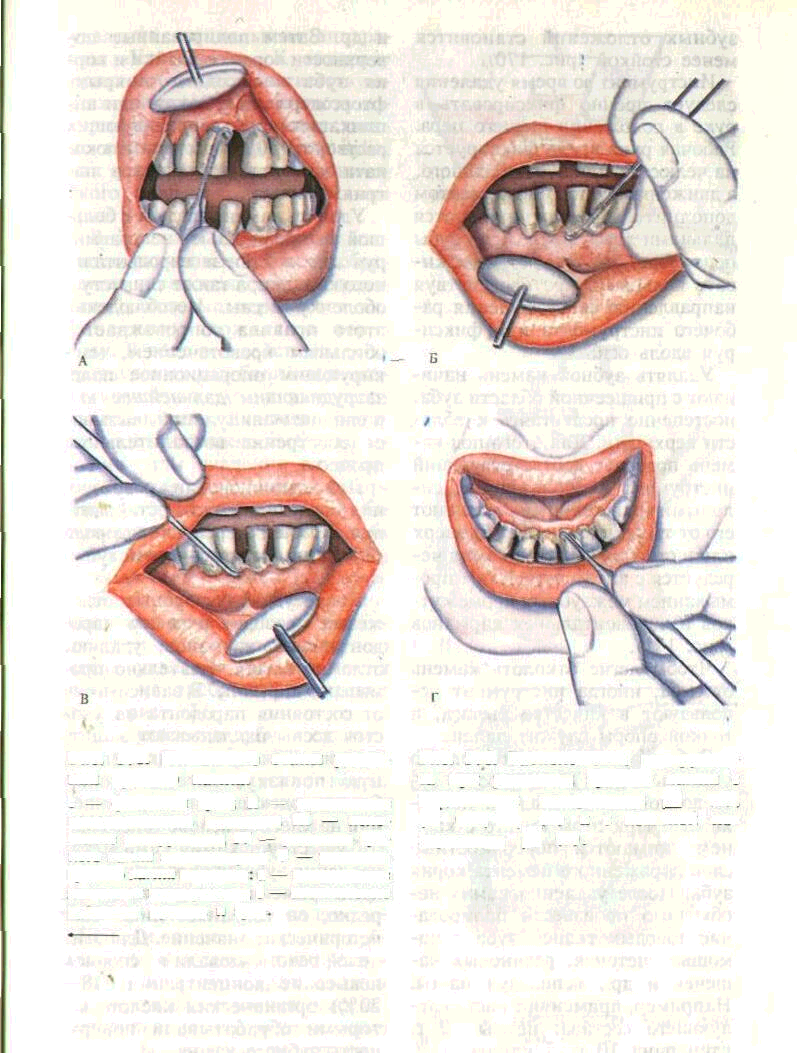
При обезболивании тканей пародонта в области зубов верхней челюсти сочетают проводниковую и инфильтрационную анестезии. Инфильтрационная анестезия в области передних зубов должна быть обязательно проведена с язычной и губной поверхностей альвеолярного отростка (рис. 156).
На нижней челюсти при операции в области передних зубов проводится также инфильтраци-онная анестезия, а в области пре-моляров и моляров — проводниковая анестезия. Анестетик вводят в месте вхождения нервно-сосудистого пучка в нижнечелюстной канал и дополнительно — по переходной складке в области моляров для обезболивания щечного нерва (рис. 157). Используют 1—2% растворы новокаина, тримекаина, ксилокаи-на и др. с добавлением адреналина в соотношении 1:10 000 из расчета. 1 капля на 1 мл обезболивающего раствора.
Можно применять безыгольные инъекторы (ИМБ, БИ-8 и др.) (рис. 158). При использовании инъектора дозу анестетика
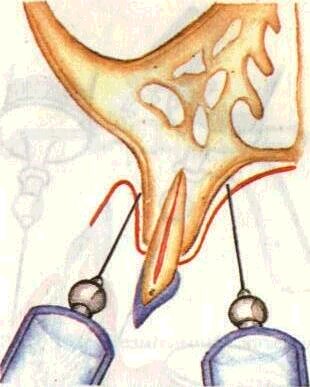
Рис. 156. Инфильтрационная анестезия на верхней челюсти.
161
6—542
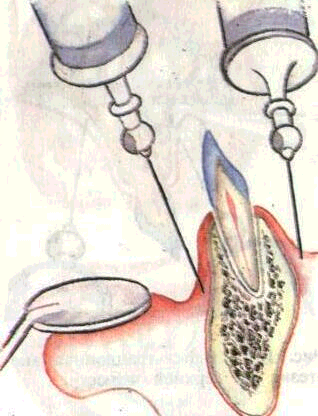
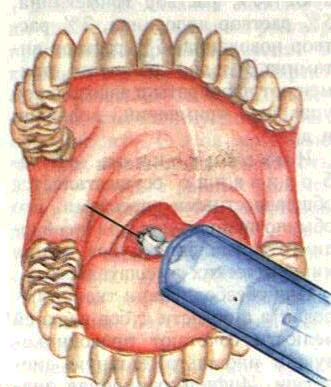
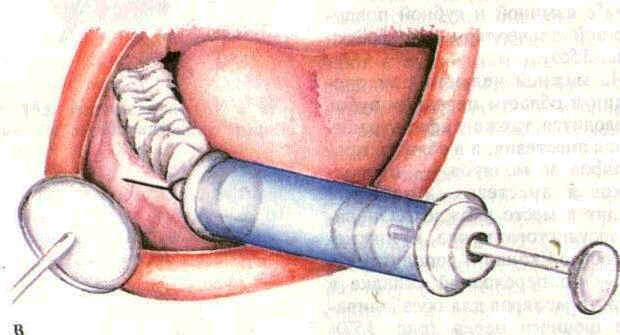
Рис. 157. Обезболивание на нижней челюсти.
А — инфильтрационная анестезия, Б — мандибулярная анестезия, В — обезболивание щечного нерва
уменьшают в 4—5 раз, а обезболивающий эффект наступает практически мгновенно.
При проведении обширных пластических операции применяют общее обезболивание. Начинается местное лечение с обильных полосканий и тщательной ирригации ротовой полости. Для полоскания используют щелочные растворы (натрия тетра-борат, гидрокарбонат), для орошения — невысокой концентрации различные антисептики (акридина лактат 1:5000 или 1:1000, раствор перманганата калия 1:10 000), из лекарственных средств растительного происхождения — чистотел, календулу, зверобой, ромашку, сок каланхоэ и др.
Предварительное полоскание и ирригация снижают содержание микрофлоры в полости рта, устраняют слизь, пылевые остатки, частично — зубной налет, улучшают гигиеническое состояние, практически являются своеобразной подготовкой «операционного поля».
УСТРАНЕНИЕ МЕСТНЫХ РАЗДРАЖИТЕЛЕЙ
Наиболее частыми травматическими раздражителями паро-донта являются зубная бляшка, зубной камень, травматическая окклюзия, дефекты пломбирования кариозных полостей, отсутствие контактных пунктов между зубами и др.
Контактный пункт. Зубной ряд после прорезывания благодаря контактному расположению зубов образует единмо динамическую систему. В зависимости от группы зубов (моляры, премоляры, резцы) контак-
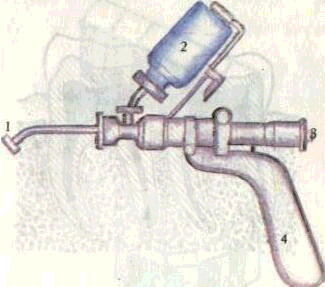
Рис. 158. Безыгольный инъектор БИ-8.
1 — выходное отверстие, 2 — флакон для анестетика, 3 — спусковая кнопка, 4 — рукоятка
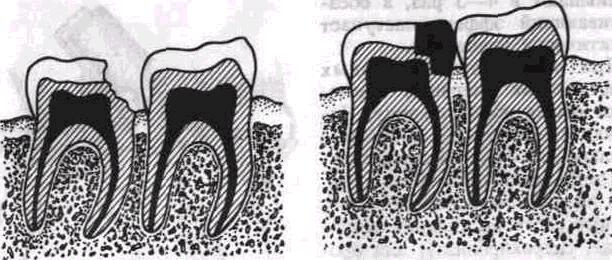
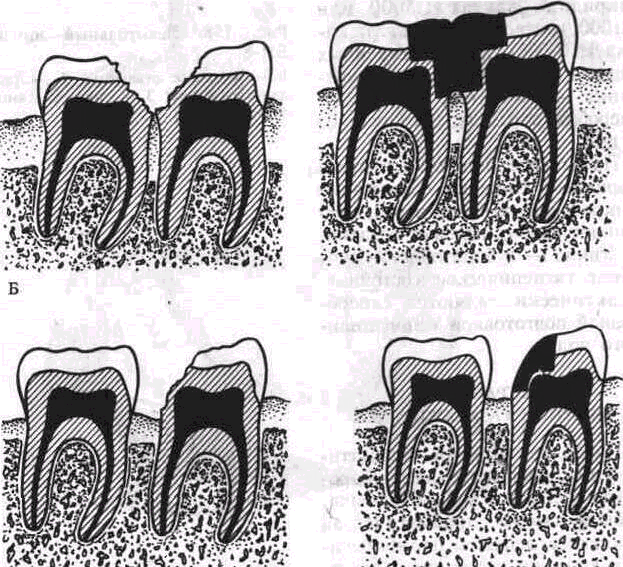
Рис. 159. Пломбирование кариозных полостей II класса А — создание точечного контактного пун кта, Б — создание плоскостного контак тного пункта, В — тактика при широких межзубных промежутках
164
тные соотношения зубов после прорезывания бывают точечные и плоскостные (линейные) В процессе жизни вследствие функциональных микродвижений зубов происходят постепенное их пришлифовывание и преобразование точечных контактов в плоскостные.
При развитии патологического процесса в пародонте изменяются топографоанатомические взаимоотношения между экватором коронки зуба, десной и альвеолярным краем. Пломбирование кариозных полостей на контактных поверхностях требует рационального выбора формы контактного пункта При значительной атрофии десневых сосочков следует создаватель плоскостной контактный пункт. Поверхность соприкосновения должна быть плоской не только в вестибулярном направлении, но и по вертикали коронки зуба Создание такого контактного пункта уменьшает межзубной промежуток, приводит к относительно удовлетворительному топографическому соотношению с резор-бироврнными межальвеолярными перегородками и атрофированным десневым краем. Это в свою очередь исключает возможность образования ретенционно-го пункта, который обычно способствует развитию глубоких костных карманов и усугубляет течение воспалительного процесса. При широких межзубных промежутках восстанавливать контактный пункт не рекомендуется. Необходимо создавать широкий доступ к их самоочищению (рис. 159).
Временное шиниро-в а н и е. При развившихся формах пародонтита, особенно в
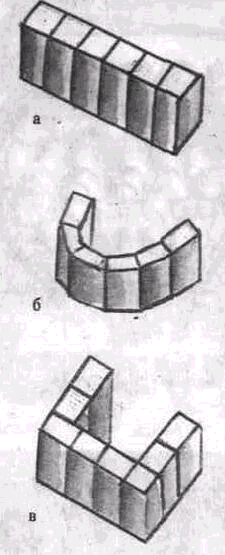
Рис. 160. Схематическое изображение шинирующих конструкций для достижения стабилизации зубного ряда
а — линейная, б — по дуге, в — в виде буквы П
165
период обострения процесса, когда патологическая подвижность зубов становится одним из ведущих симптомов, возникает необходимость (для повышения эффективности лечения) провести стабилизацию зубного ряда или группы подвижных зубов. Это достигается временным шиниро-ванием.
Шинирование предусматривает соединение функционально ориентированных групп зубов в единый блок, способный противостоять различным направлениям жевательного давления во время приема пищи (рис. 160).
Временные шины следует накладывать так, чтобы не травмировать десну, опорные зубы, не затруднять подход к тканям пародонта для проведения местных вмешательств и создать условия физиологического покоя, не нарушать эстетического вида. Для передних и боковых участков верхней и нижней челюстей готовят временные шины различных конструкций: лигатурную, пластмассовую, арматурную.
Среди приемов и методов временного шинирования без включения лабораторного изготовления применяют склеивание контактных поверхностей зубов быстротвердеющими пластмассами, композитами (рис. 161).
Для укрепления подвижных зубов передней группы удобны лигатурные шины из проволочного каркаса или проволочной лигатуры, покрытой быстротвер-деющей пластмассой, в виде фиксирующего валика по вестибулярной и язычной (небной) поверхностям зубов. Для ее изготовления используют бронзово-алюминиевую лигатуру толщиной 0,1—0,3 мм. Такая шина об-
166
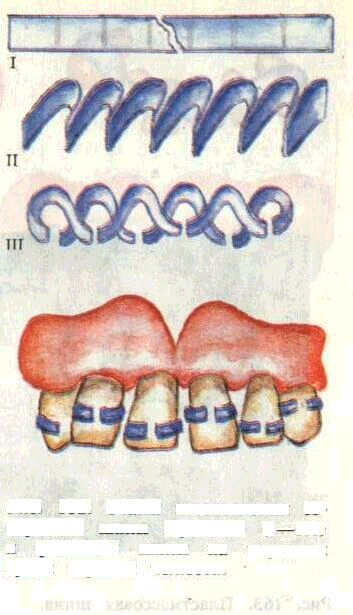
Благодаря мягкости и эластичности лигатура легко завязывается в узлы. Узлов (закруток) накладывают столько, сколько позволяют промежутки между зубами. Вследствие жесткой фиксации лигатура не соскальзывает со своего места. Конечным пунктом лигатуры с обеих сторон должны быть устойчивые зубы.
При наличии дефектов зубного ряда при временном шинирова-нии проводят заполнение их искусственными зубами.
Лигатуру и зубы предварительно покрывают бесцветным зубным лаком. Лигатурную шину изолируют пластмассой. Для этого готовят «тесто» из быстро-твердеющей пластмассы или композитного материала (с добавлением 5% фторида натрия). После набухания массы до сме-танообразной консистенции ее гладилкой наносят пластами в промежутки между зубами с язычной (небной), затем с вестибулярной поверхности зуба до полного покрытия лигатурной проволоки (рис. 163).
После затвердевания шина становится достаточно прочной, жесткой и хорошо фиксирует зубы. Если есть необходимость, поверхность шины делают гладкой (полируют).
Арматурная шина позволяет устранить патологическую подвижность зубов, особенно в ве-стибулярно-язычном (небном) направлении, стойко фиксиро-
Рис. 162. Этапы изготовления П-образной шины Пушенко (I—III) и фиксация шины на передних зубах верхней челюсти.
167


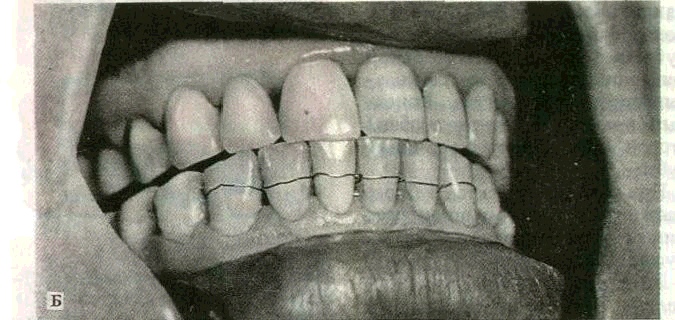
Рис. 163. Пластмассовая шина
А — схема фиксации шины на передних зубах нижней челюсти а — язычная поверхность шины, б — вестибулярная поверхность шины, фиксированной на зубах Б — общий вид шины со стороны преддверия рта
вать зубы, равномерно распределяет жевательное давление на все зубы, включенные в шину, способствует проведению противовоспалительного лечения (рис 164, 165).
К недостаткам арматурных шин относят неудобства наложения узлов между зубами. Эти шины позволяют фиксировать преимущественно подвижные передние зубы верхней и нижней челюстей.
Удаление зубного камня и кю-ретаж пародонтальных карманов проводят после фиксации зубов временной шиной.
Сроки наложения временных шин зависят от степени развития пародонтита, его течения, но не более чем на месяц. При хроническом течении пародонтита с подвижностью зубов I—II степе-
168
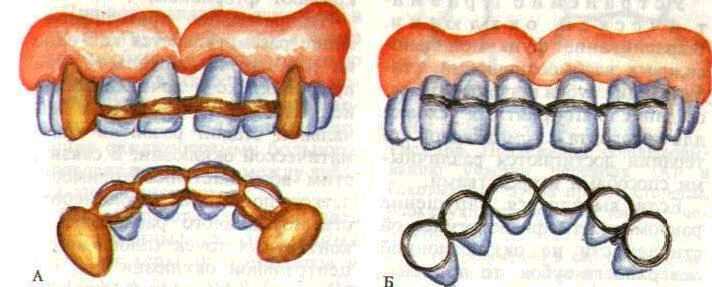
Рис. 164. Временные несъемные шины на верхнюю челюсть
А — проволочная шина, Б — кольцевая
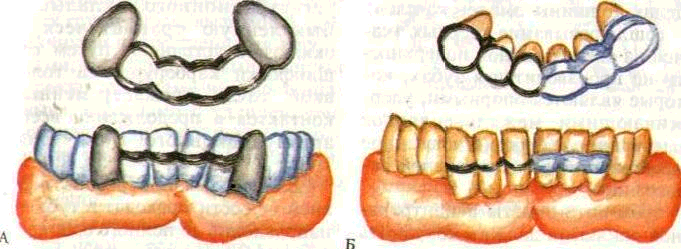
Рис. 165. Временные несъемные шины на нижнюю челюсть
А — шина на искусственных коронках с многозвеньевым кламмером, Б — про водочная шина, облицованная пластмас сой
169
ни средний срок сохранения шины 3 нед, II—III степени — 3— 4 нед, при обострившемся процессе 1—11 степени — 2 нед, II— III — 2—3 нед.
Устранение травма-т ической окклюзии. Выравнивание функционально-силовых взаимоотношений, стабилизация зубов и зубных рядов, создание благоприятных условий для пародонта в комплексной его терапии достигаются различными способами и средствами.
Если выявляется нарушение равномерности физиологической стираемости на окклюзионной поверхности зубов, то применяют избирательное при-шлифовывание.
Основными принципами, которыми необходимо руководствоваться при проведении избирательного пришлифовывания твердых тканей коронок зубов, являются следующие:
сошлифовывание тканей в пределах толщины эмалевого слоя;
сошлифовывание твердых тканей на окклюзионной поверхности не производится в зубах, которые являются опорными, удерживающими межальвеолярное расстояние (межокклюзионное пространство) в центральной окклюзии;
зубы-антагонисты в центральной окклюзии должны сохранить контакт.
Положительным результатом избирательного пришлифовывания считают создание одномо-ментного множественного точечного контакта при всех видах окклюзии. Устранение травматической окклюзии достигается созданием стабильной задней окклюзионной опоры, устранением преждевременных контак
тов, обеспечением плавных скользящих контактов при движении нижней челюсти. После сошлифовывания поверхность зуба полируют и 2—3 раза покрывают фторлаком.
Избирательное пришлифовы-вание рассматривается как одно из важных вмешательств при профилактике и лечении болезней пародонта, особенно в' начальной стадии развития травматической окклюзии. В связи с этим возникает необходимость четкого понимания закономерности нормального расположения контактных точек (площадок) в центральной окклюзии при ор-тогнатическом прикусе как наиболее распространенном физиологическом прикусе.
Устранение преждевременных контактов при жевательных движениях на 1—2 парах антагонистов не представляет сложности и проводится под контролем копировальной бумаги или регистрационного вкладыша. Выявленную травматическую окклюзию устраняют путем со-шлифовки карборундовой головкой точек преждевременных контактов в продолжении всего артикуляционного пути (рис. 166).
Сошлифовывание резцов верхней челюсти проводят в губном направлении до полного одновременного соприкосновения верхних и нижних передних зубов режущими поверхностями в центральной окклюзии.
Первые точки соприкосновения бугорков жевательных зубов при движении нижней челюсти в положение боковой окклюзии сошлифовывают несколькими легкими прикосновениями карборундовой головки в пределах
170
полученных отметок, добиваясь скользящей артикуляции. При этом уменьшается горизонтальная составляющая и исключается травматическая артикуляция (рис. 167).
При нормализации окклюзии в области групп зубов или зубного ряда необходимо предварительно изготовить диагностические модели; провести их изучение в ар-тикуляторе. В дальнейшем, получив окклюзограмму больного, проводят коррекцию между зубами-антагонистами.
Рекомендуют сошлифовывать окклюзионные скаты щечных бугорков верхних премоляров и моляров и окклюзионные скаты язычных бугорков соответствующих антагонистов на нижней челюсти, т. е. бугорков, не являющихся «опорными» в центральной окклюзии. После со-шлифовки поверхность зуба обязательно полируется и покрывается 2—3 раза фторлаком.
Устранение перегрузки отдельных групп зубов, вызванной единичными искусственными коронками, пломбами, повышающими прикус коронками или мостовид-ными протезами с удлиненными звеньями, так же как и устранение травматической окклюзии, проводят в первые дни местного лечения.
Своевременное выявление и устранение травматической окклюзии, особенно при начальных степенях пародонтита, способствуют приостановке дальнейшего развития патологического процесса в пародонте.
Удаление зубного камня. Это первоочередная задача при устранении основных причин, травмирующих паро-донт. Нельзя лечить воспаление
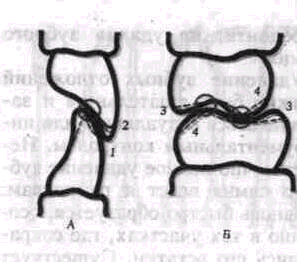
Рис. 166. Подлежащие сошлифовы-ванию участки передних (А) и боковых (Б) зубов правой стороны, блокирующие движение нижней челюсти.
1 — при движении в сагиттальном направлении; 2 — при изменении степени резцового перекрытия; 3 — при сдвиге вправо; 4 — при сдвиге влево. Кружками обозначены зоны фиксации высоты окклюзии.
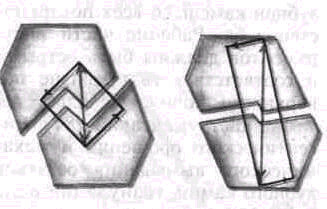
Рис. 167. Сошлифовывание бугорков на жевательной поверхности зубов. Снижение высоты бугорков уменьшает горизонтальную составляющую силу.
171
пародонта, не удалив зубного камня.
Удаление зубных отложений должно быть тщательным и заканчиваться визуальным или инструментальным контролем. Недостаточно полное удаление зубного камня ведет к рецидивам:
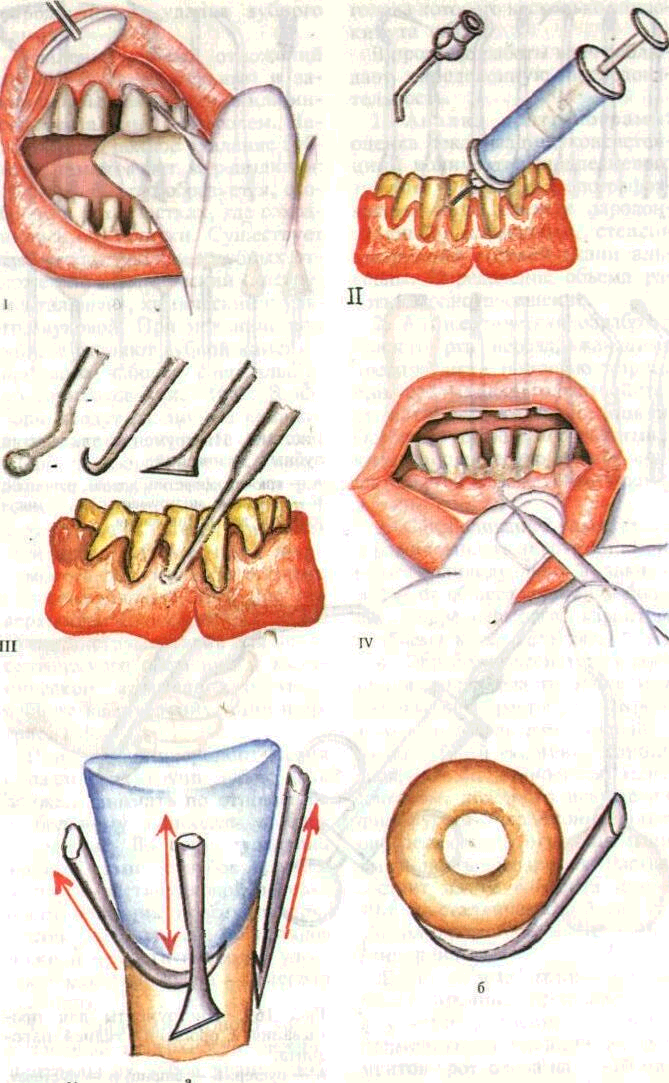
он вновь быстро образуется, особенно в тех участках, где сохранились его остатки. Существует три метода удаления зубных отложении: механически» (инструментальный) , химический и ультразвуковой. При механическом методе удаляют зубной камень с помощью наборов специальных инструментов (рис. 168). В наборы входят различные крючки, экскаваторы, прямые долота, рашпили, кюретки и др. Разнообразие инструментов и их рабочих частей позволяет удалить зубной камень со всех поверхностей зуба. Рабочие части инструментов должны быть острыми и соответствовать кривизне поверхности корня. Используется также инструментарий для антисептического орошения и механического вымывания остатков зубного камня, грануляций и др. (рис. 169).
При удалении зубного камня с различных групп зубов врач должен занимать по отношению к больному наиболее удобное положение. Во время удаления зубного камня с зубов верхней челюсти, вестибулярной поверхности передних и всех поверхностей премоляров и моляров нижней челюсти наиболее удобное положение врача — впереди больного.
При удалении зубного камня с язычной поверхности нижних центральных зубов врачу удобнее находиться позади больного,
голова которого несколько запрокинута назад.
В процессе работы врач соблюдает определенную последовательность.
1. Анализ рентгенограмм:
оценка локализации, консистенции, количества поддесневого зубного камня, его топографоа-натомической связи с пародон-тальными карманами, степени деструкции костной ткани альвеолы. Определение объема работы в одно посещение.
2. Антисептическая обработка полости рта нераздражающими препаратами с помощью шприца или распыляющего устройства стоматологической установки. Особенно тщательно обрабатывают предполагаемую область вмешательства и межзубные промежутки.
3. Обезболивание: анестетики и разновидность анестезии выбирают индивидуально в зависимости от общего состояния больного, переносимости, характера и объема вмешательства.
4. Обработка десневого края и пришеечной области зубов йод-содержащим раствором. Кроме того что интенсивно окрашенный зубной камень хорошо обозрим, он становится менее плотным, дополнительно дезинфицируется операционное поле, определяются его границы и интенсивность воспаления. Раствор состоит из 12 г йодита цинка, 40 г кристаллического йода, 40 г дистиллированной воды и 80 г глицерина.
Если зубные отложения довольно прочные, предварительно в участке удаления их можно применить аппликации из ферментов протеолиза на 7—10 мин. После аппликации фиксация
172
Рис. 168. Инструменты
для снятия зубных отложении.
А — крючки, кюретки,
долота, рашпили, Б — сменные инструменты,
В — инструменты для полирования.
Рис. 169.
Инструменты для промывания и орошения
тканей пародонта. А — пустер, Б —
шприц, В — пистолет
173
174
I — фиксация зуба, II — промывание пародонтальных карманов. III — положение инструмента, IV — удаление зубного камня экскаватором; V — удаление зубного камня крючком а — направление движения инструмента, б — соотношение кривизны крючка и зуба
Рис. 171. Расположение инструмента при удалении зубного камня с медиальной поверхности jJ (A), [Т (Б),Т} (В) и с язычной поверхности |Т (D.
175
зубных отложений становится менее стойкой (рис. 170).
Инструмент во время удаления следует прочно фиксировать в руке в положении писчего пера. Рабочая рука врача фиксируется на челюстях или зубах больного, а движения руки с инструментом дополнительно ограничиваются пальцами левой руки. Если зубы подвижны, их следует удерживать пальцами, противодействуя направлению силы давления рабочего инструмента или фиксируя вдоль оси.
Удалять зубной камень начинают с пришеечной области зуба, постепенно продвигаясь к области верхушки. Для этого под камень подводят соответствующий инструмент и скользящими силовыми движениями отделяют его от твердых тканей зуба вверх или в стороны. Снятие камня чередуется с антисептическим промыванием межзубных промежутков и пародонтальных карманов (рис. 171).
Чтобы легче отколоть камень от зуба, иногда инструмент используют в качестве рычага, а точкой опоры служит палец.
Зубной камень необходимо удалить со всех поверхностей зуба до появления гладкой поверхности. При этом вместе с камнем снимаются поверхностные слои пораженного цемента корня зуба. После удаления камня необходимо произвести полирование твердых тканей зуба с помощью щеточек, резиновых чашечек и др., используя пасты. Например, применяют пасту следующего состава: пемзы 10 г, глицерина 10 г, 5 капель 3 % йодной настойки. Можно пользоваться зубным порошком, мелом, порошком фосфат-цемента
и др. Затем полированные поверхности коронки, шейки и корня зуба необходимо покрыть фторсодержащим лаком или аппликациями реминерализующих растворов: 10 % раствор глюко-ната кальция, 2% раствор натрия фторида.
Удалять камень следует с большой осторожностью, не травмируя дно и стенки пародонталь-ного кармана, а также слизистую оболочку десны. Несоблюдение этого правила сопровождается обильным кровотечением, маскирующим операционное поле, затрудняющим дальнейшее выполнение манипуляций,вызывает обострение воспалительного процесса.
При возникновении кровотечения последнее можно остановить при помощи перекиси водорода (3%) или гемостатической губки и др.
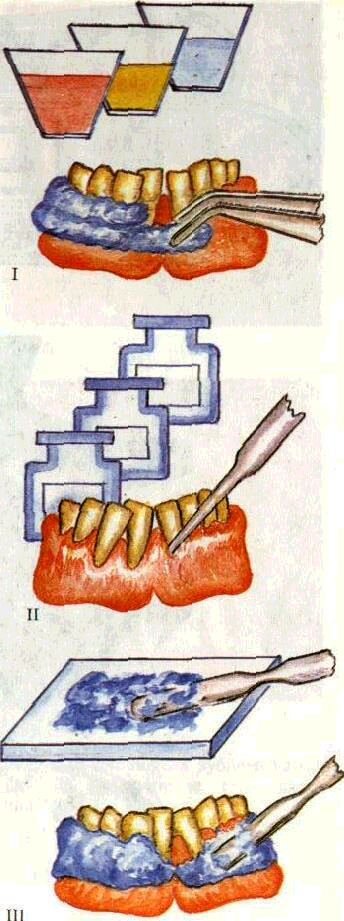
После удаления зубных отложений проводят ревизию пародонтальных карманов, удаляют отломки камня, тщательно промывают карманы. В зависимости от состояния пародонта на участок десны накладывают защитную наддесневую медикаментозную повязку, которая может быть твердеющей, нетвердеющей или на клеевой основе (рис. 172).
Существует химический метод удаления зубных отложений, однако применяют его на практике редко, он сохраняет лишь свое историческое значение. Для этих целей рекомендовали в основном невысокие концентрации (18— 20%) органических кислот, которыми обрабатывали поверхность зубного камня.
В последнее десятилетие для удаления зубного камня используют ультразвук. Осуществляют
176
В аппарате использован маг-нитострикционный способ образования высокочастотных колебании, которые передаются наконечнику-держателю через воду. В воде под действием ультразвуковых колебаний возникает кавитация, что и разрушает зубной камень. Явление кавитации дает возможность без изменения силы давления на наконечник хорошо очистить поверхность зуба, которая как бы полируется. Ультразвуком зубной камень удаляется бескровно, безболезненно, даже с поверхностей, малодоступных для обычного инструментария. Преимуществом метода является то, что после удаления зубного камня почти не требуется полировки зуба (рис. 174).
При удалении зубных отложений следует соблюдать некото рые профилактические меры. Для предупреждения Травмы глаз от попадания кусочков зубного камня врач должен работать в защитных очках.
Учитывая возможность нарушения целостности слизистой оболочки во время удаления зубного камня и появления крови в слюне больного, врач должен пользоваться марлевой маской, которую заменяют через каждые 2 ч, и резиновыми перчатками. Такие меры позволят исключить заражение врача ВИЧ (вирусом иммунодефицита человека).
Рис. 172. Завершающие этапы удаления зубного камня. 1 — остановка кровотечения аппликациями, II — введение лечебных препаратов в пародонтальный карман. III — надо жение лечебной повязки
177
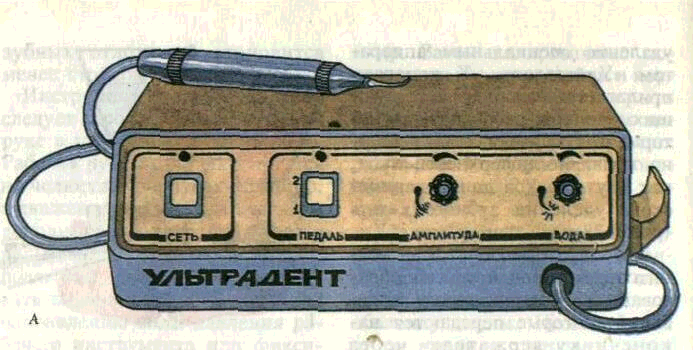

Рис. 173. Удаление зубного камня ультразвуком
А — аппарат «Ультрадент», Б — прове дение процедуры
178
ЛЕЧЕНИЕ ГИНГИВИТА, ПАРОДОНТИТА. ПАРОДОНТОЗА
Лечение гингивита предусматривает устранение причинного фактора, противовоспалительную терапию и комплекс реаби-литационных мероприятий. Лечение оказывается более рациональным, если в одно посещение больного проводится максимальный объем манипуляций и при этом используются различные комбинации методов и средств.
При остром катаральном гингивите для местной терапии после обезболивания и снятия зубных отложений используют противовоспалительные средства в виде орошении, полосканий, ванночек, аппликаций, лечебных повязок. В домашних условиях рекомендуют содовые полоскания, прием витаминов С, Р, А. С целью повышения защитных свойств слизистой оболочки назначают полоскания искусственным ли-зоцимом (1 л воды +чайная ложка соли +1 белок куриного яйца) 5—6 раз в день в течение 2—3 дней, аэрозоли, аппликации противовоспалительных и кератопластических мазей (сол-косерил, метилу рацил, пропоце-ум и др.).
Лечение хронического катарального гингивита начинают со снятия зубных отложений. В процессе удаления их полость рта периодически орошают антисептическими препаратами. При необходимости проводят лечение зубов, избирательное пришлифовыва-ние зубов, наложение лечебных повязок, физиотерапевтические процедуры.
Местная терапия отечной
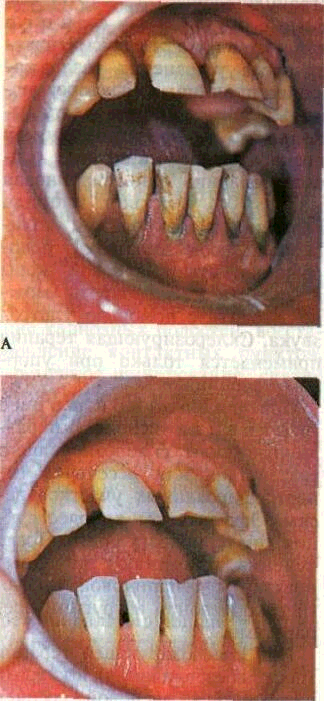
Рис. 174. Отложения зубного камня (А), и зубы после его удаления (Б)
179
(гранулирующей) формы гипертрофического г ингивита предусматривает после устранения раздражающих причинных факторов использование противовоспалительных и противоотечных препаратов: официнальный раствор гепарина или гепариновая мазь, 10% раствор хлорида кальция, гидрокортизон, гала-скорбин, сок каланхоэ, подорожника, отвар дубовбй коры и др. Эти же препараты можно вводить с помощью ультразвука. Склерозирующая терапия применяется только при упорном течении.
При фиброзной форме гингивита используют различные виды склерозирующего воздействия или иссечение гипертрофированных участков десны. Эффективны криодеструк-ция, диатермокоагуляция. После лечения применяют лечебные повязки с гепариновой мазью, гидрокортизоном и другими препаратами.
При склерозирующей терапии (после обезболивания) в каждый разросшийся десневой сосочек вводят 0,1—0,2 мл 40% раствора глюкозы, 25% раствора сульфата магния, 10% раствора хлорида кальция или 70% этилового спирта 3—4 раза с перерывом в 1—2 дня. Склеро-зирующим свойством обладают также «Мараславин» и «Поли-минерол», которые применяют в виде аппликаций.
Для лечения язвенного гингивита оптимальными являются комбинации обезболивающих, противовоспалительных, некролизирующих и кера-топластических препаратов. Важным является удаление зуб
ных отложений. Их необходимо удалять поочередно: в первый сеанс наддесневой зубной камень, затем поддесневой. Эти операции надо проводить максимально атравматично, исключая возможное распространение инфекции в глубь пародонта. Для успеха лечения существенное значение имеет удаление некротического распада десны и десневых сосочков. Оно проводится механически инструментами до обнажения раневой поверхности. Последнюю обрабатывают растворами трипсина, химотрипсина (10 мл 0,25% новокаина + 10 мг фермента).
Успешно применяются, кроме общепринятых антисептиков, ферменты, димексид (ДМСО), хлоргексидин, трихопол, стеро-идные и кератопластические препараты.
Местное лечение генерализо-ванного пародонтита, кроме лечения различных форм гингивита, включает по показаниям консервативные или хирургические методы устранения пародонталь-ных карманов.
При подвижности зубов их необходимо временно шиниро-вать, устранить травматическую окклюзию путем сошлифовыва-ния бугорков или режущих поверхностей и только после этого приступить к лечению — медикаментозному или хирургическому.
При легкой степени пародонтита и наличии пародонтальных карманов глубиной 3—4 мм достаточно медикаментозной противовоспалительной терапии. Если глубина пародонтальных карманов 4—б мм, показано консервативное лечение в сочетании с кюретажем. На первом
180
этапе используют антимикробные препараты, подавляющие активность микрофлоры пародонтальных карманов (промывание из шприца, на турундах, аэрозольное орошение под давлением компрессора). Арсенал веществ для этих целей довольно широкий: слабые растворы фурановых соединений (1:10 000), перекиси водорода (1%), димексида (1%), хлор-гексидина (0,1%), трихомоно-цида (1%), йодинола и растительных препаратов (сок каланхоэ, календулы, сангвиритрина и др.).
Для воздействия на содержимое пародонтального кармана с успехом используются ферменты (трипсин, рибонуклеаза, террилитин, протеиназа и др.). Улучшает эффективность лечения применение ингибиторов простагландинов (3% аспири-новая мазь), антиоксидатов (10% мазь дибунола), стабилизаторов клеточных мембран (стероидные и нестероид-ные препараты).
Для пролонгирования действия лекарственных средств в пародонтальных карманах и на поверхности десны используют па-родонтальные повязки, приготовленные на медицинском клее, каротолине, облепиховом масле, витамине А, Е, гвоздичном масле с добавлением дентина, оксида цинка. "
Можно пользоваться офици-нальными кератопластическими мазями и пастами (солкосерил, пропоцеум, метилурацил, это-ний и др.).
Пародонтальные карманы глубиной более 4 мм могут не поддаваться консервативной терапии. Тогда применяют хирурги
ческие методы: кюретаж, открытый кюретаж, вакуум-кюре-таж, гингивотомию, гингивэк-томию, лоскутные операции и др.
Местная терапия пародонтоза включает следующие мероприятия:
1) обучение (контроль) пациента правильному уходу за зубами, пародонтом и слизистой оболочкой рта;
2) устранение местных раздражающих факторов (пломбирование кариозных полостей, восстановление контактных пунктов, временное шинирование, снятие зубного камня и зубного налета, выявление и устранение травматической окклюзии, дефектов протезирования, восстановление жевательной эффективности и др.);
3) лечение системной гиперестезии, повышенной стираемо-сти твердых тканей зубов, клиновидных дефектов, проведение реминерализирующей терапии (нанесение фторлака, применение витамина Bi, 1—2 % раствора фторида натрия, введение солей кальция и фосфора и др.);-
4) рациональное протезирование и шинирование;
5) физические методы лечения (гидромассаж, вибромассаж, д'арсонвализация, элек-тро- и фонофорез 2 % раствора фторида натрия, 2,5 % раствора кальция глицерофосфата, витамина D, светолечение и др.).
К общей терапии относятся методы, улучшающие обменные процессы, гемодинамику, стимулирующие процессы регенерации.
181
