
- •Н. Ф. Данилевский, е. А. Магид, н. А. Мухин, в. Ю. Миликевич
- •Isbn 5-225-00898-4
- •Глава 1
- •Глава 2
- •Глава 3
- •Глава 4 Лечение заболеваний пародонта у больных хроническим ката- Используя клинические и ла-
- •Лекарственные средства для местной терапии
- •Переменный ток
- •Глава 5
- •Листок назначения комплекса личной гигиены полости рта
нием различных видов нервных рецепторов.
Опорно-удерживающая функция
осуществляется сложной структурой
связочного аппарата периодонта, десны
и альвеолярного отростка, благодаря
которой зуб фиксирован в альвеоле.
Многочисленные коллагеновые волокна,
расположенные между стенкой альвеолы
и цементом корня, удерживают зуб в
подвешенном состоянии.
Амортизирующая функция обеспечивается
равномерным распределением силы
жевательного давления по зубному
ряду и альвеолярному отростку верхней
челюсти и альвеолярной части нижней
челюсти. Этому способствует наличие
гидравлической подушки из рыхлой
соединительной ткани, клубоч-ковой
сети кровеносных и лимфатических
сосудов, а также тканевой жидкости.
Барьерная функция определяется
морфологической целостностью тканей
пародонта, защитными свойствами
покровного эпителия десны, его
способностью к ороговению, наличием
плазматических, лимфоидных и тучных
клеток, обеспечивающих постоянный
фагоцитоз, содержанием ферментов и
их ингибиторов, роданидов и других
биологически активных веществ,
клеток ретикулоэндотелиального
ряда, лимфоцитов, нейтрофиль-ных
гранулоцитов. Защитная функция десны
проявляется и в эмиграции лейкоцитов
в ротовую жидкость, которая
осуществляется преимущественно
десневыми сосочками.
Пластическая функция обеспечивает
высокую регенеративную способность
тканей пародон
та за счет содержания фибробла-стов,
тучных клеток, цементо- и остеобластов,
адвентициальных клеток, высокого
уровня энергетических процессов
и интенсивного транскапиллярного
обмена.
Рефлекторная регуляция осуществляется
обширным нервно-рецепторным аппаратом
пародонта и слизистой оболочки
полости рта, регулирующим силу
жевательного давления в зависимости
от характера пищи, полноценности
зубного ряда, пародонта и слизистой
оболочки.
Понимание функциональной сути
пародонта позволяет более осмысленно
подходить к раскрытию сущности
различных патологических процессов
в пародон-те и выработке эффективных
комплексных методов лечения и
профилактики.
Контрольные вопросы
1. Что такое пародонт?
2. Какие этапы
развития проходят ткани пародонта?
3. Каковы особенности
строения тканей пародонта?
4. Каково
топографо-анатомическое строение
альвеолярного отростка?
5. Особенности
кровоснабжения тканей пародонта.
6. Как устроена
лимфатическая система пародонта?
7. Иннервация
пародонта.
8. Биомеханика
пародонта.
9. Каковы основные
функции пародонта?
Рекомендуемая литература
Терапевтическая
стоматология/Под ред
Е. В. Боровского.
— М.: Медицина,
1989. — С. 294—358. Фалин
Л. И. Гистология
и эмбриология
полости рта и
зубов. — М.:
Медицина,
1963.
— С.
133—164.
Обследование
больногоГлава 2
44
АНАМНЕЗ
Целями обследования больного с патологией пародонта являются оценка общего состояния организма, клиническая характеристика пародонта, выявление общих и местных этиологических и патогенетических факторов, определение формы, стадии и характера течения болезни. Наиболее полная информация позволяет правильно диагностировать заболевание, эффективно планировать комплексное лечение и профилактику. Необходимый комплекс дифференциально-диагностических показателей врач получает при тщательном сборе анамнеза, детальном клиническом осмотре, при использовании лабораторных методов и данных обследования специалистами другого медицинского профиля.
Анамнез жизни: уточняются паспортные данные: профессия, наличие или отсутствие профессиональных вредностей, характер питания, перенесенные заболевания, стрессовые состояния, экологические, социальные, бытовые условия жизни, соблюдение гигиены рта и др. Необходимо выяснить и наследственную связь: не страдают ли подобными заболеваниями бли
жайшие родственники (родители, сестры, братья), были ли в прошлом или имеются в настоящее время вредные привычки, курит ли больной (как много, давно), так как табак и продукты его сгорания содержат более 4000 соединений, из них 40 канцерогенных. Уточняют, не склонен ли больной к аллергическим реакциям.
Если возникает необходимость, больной должен пройти обследование и получить заключение других специалистов. При болезнях пародонта наиболее часто нужны консультации терапевта, эндокринолога, невропатолога, аллерголога и других врачей.
Анамнез болезни: вы ясняют жалобы, связанные с воз никшими в полости рта процес сами, время их появления, ди намику развития, возможные причины их; были ли обострс ния, каковы их причины.
Сведения, полученные при анамнезе, нередко имеют решаю щее значение для уточнения диагноза. Следует подчеркнуть, что анамнез должен быть активным, т. е. врач должен спрашивать больного целенаправленно, а нс выслушивать его пассивно.
ОСМОТР
При осмотре обращают внимание на общий вид, выражение лица, наличие патологии на видимых кожных покровах, в мягких тканях челюстно-лицевой области, наличие или отсутствие асимметрии; состояние губ, углов рта, характер дик
ции, степень открывания рта и др.
Во время осмотра следует придерживаться определенных плана и последовательности. После общего осмотра наружных отделов челюстно-лицевой области обследуют преддверие рта, затем
46
оценивают состояние пародонта ц зубного ряда. Осмотр начинают обычно с левой половины нижней челюсти, затем осматривают ее правую сторону, верхнюю челюсть справа; заканчивают осмотр на левой стороне в ретромолярной области верхней челюсти. Точно такой же тактики придерживаются при обследовании оральной поверхности. Заключительным этапом является осмотр остальных отделов слизистой оболочки рта (язык, дно полости рта, твердое и мягкое небо).
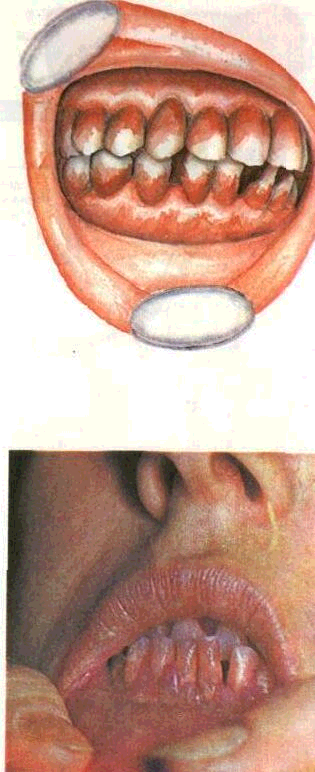
У здорового человека лицо симметричное, губы достаточно подвижны, верхняя — на 2— 3 мм не доходит до режущих краев верхних передних зубов, открывание рта, движение челюстей свободны, лимфатические узлы не увеличены, собственно слизистая оболочка рта бледно-розового или розового цвета, не кровоточит, плотно прилегает к зубам. Десневые сосочки, образуя четкую фестон -чатость, занимают межзубные промежутки в области шеек зубов. Десна плотная, безболезненная, пародонтальные карманы отсутствуют, глубина десне-вых борозд 1,0—1,5 мм. Зубы, плотно прилегая друг к другу, благодаря контактным пунктам образуют единую гнатодинами-ческую систему, прикус орто-гнатический. Уздечки верхней и нижней губ прикреплены на нормальном уровне (рис. 38). Подвижная слизистая оболочка более ярко окрашена, иногда на "ей проявляется сосудистый ри-^нок капиллярной сети.
Затем исследуют наличие и ха-Рактер шечно-десневых связок, "аходящихся в строме переход-
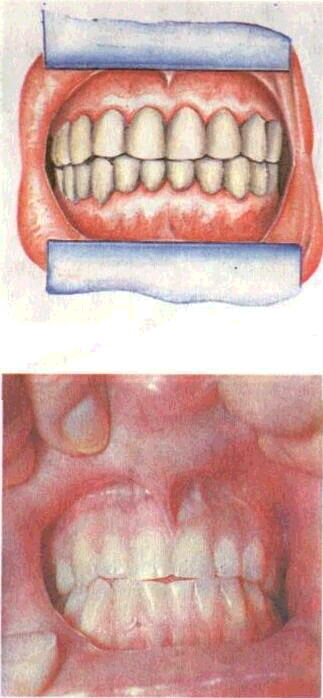
Рис. 38. Неизмененная десна, физиологический прикус
47
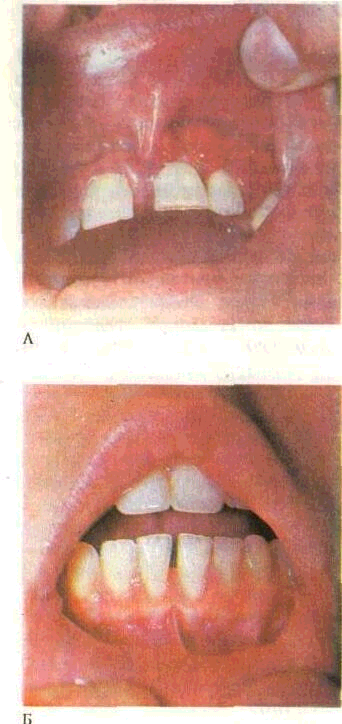
уздечки г\бы
А — низкое Б — высокое
ной складки, высоту их прикреп ления, подвижность, связь с де сневым сосочком. Во время об следования уздечки губ и языка обращают внимание на их ано малии, высоту прикрепления наличие диастем (рис. 39).
При осмотре преддверия рта обращают внимание на его глубину. Для определения глубины измеряют расстояние от края десны до его дна градуированным инструментом. Преддверие считается мелким, если его глубина не более 5 мм, средним — 8—10 мм, глубоким — более 10 мм (рис. 40).
Десна. При осмотре оценивают состояние десны с вестибулярной и язычной сторон. Отмечают цвет, консистенцию, кровоточивость, глубину десне-вой борозды, сохранность зубо десневого соединения, состояние и выраженность межзубных сосочков, наличие пародонталь-ных карманов и выделения из них При оценке зубного ряда учитывают взаимоотношения зубов, наличие налета, зубных отложений, оттенок эмали, форму коронок, степень их стара -смости и смещения, образование трем и диастем, наличие травматической окклюзии, подвижность и др.
Пародонтальный к а р м а н образуется вследствие нарушения целостности зу-бодесневого соединения, под влиянием погружного роста эпителия, деструкции связочного аппарата, альвеолярной кости и цемента корня зуба. Выделяют внекостный пародонтальный карман (без деструкции кости альвеолы) и костный (при выра женном разрушении кости аль веолы). Наличие пародонталь
48
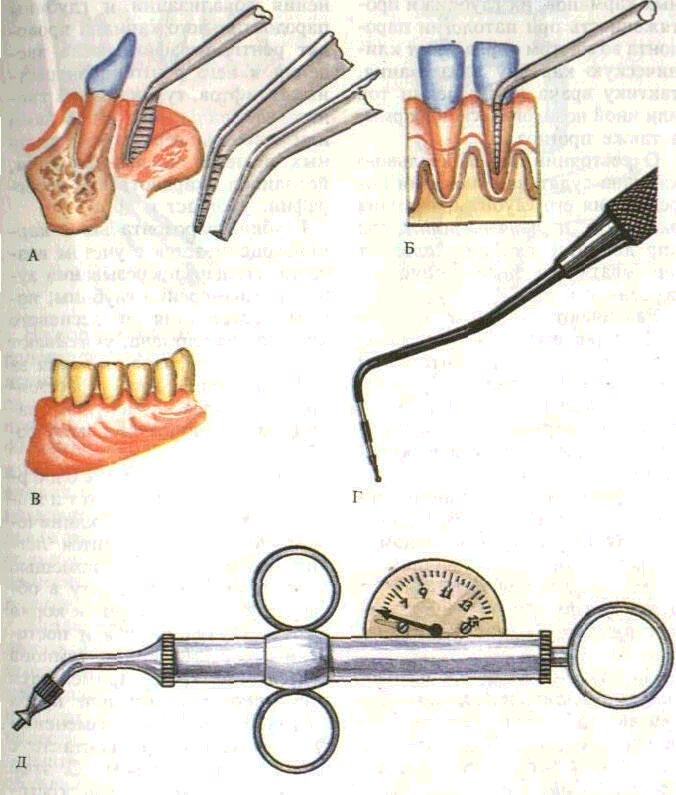
Рис. 40. Обследование полости рта А — измерение глубины преддверия рта, Б — измерение глубины пародонтального кармана, В — тяжи преддверия рта, Г — | радуированныи зонд, Д — пародонто метр Данилевского
49
ных карманов, их глубина и протяженность при патологии паро-донта во многом определяют клиническую картину заболевания, тактику врача при лечении тон лли иной нозологической формы, з также прогноз.
О состоянии пародонтального кармана судят на основании определения его глубины, наличия экссудата и изъязвлений. При определении глубины следует учитывать его физиологические особенности.
Различают истинные и ложные пародонтальные карманы. При ложном пародонтальном кармане целостность зубодесне-вого соединения не нарушена, а глубина кармана увеличена за счет отечности или гипертрофии десны.
Глубину пародонтального кармана измеряют калиброванной гладилкой или тупым зондом с нанесенными на них миллиметровыми делениями. Для этих же целей применяют и специальный инструмент — пародонтометр (см. рис. 40, Д).
Инструмент вводят в патологический карман и медленно продвигают до появления легкого ощущения упора. В зависимости от группы зубов рекомендуют проводить несколько замеров: в области больших коренных зубов по два с щечной и небно-язычной поверхностей и по одному с ди-стальной и медиальной. В области малых коренных зубов, резцов и клыков проводят 4 замера — по одному на каждой поверхности.
Полученные данные записывают арабскими цифрами или специальными условными знаками в зубной формуле и одонтопаро-донтограмме. Иногда для уточ
нения локализации и глубины пародонтального кармана проводят рентгенографию после введения в него рентгеноконтраст-ных штифтов, турунд, пропитанных специальными растворами или взвесями рентгеноконтраст-ных веществ (сульфат бария, йодолипол, кардиотраст, верог-рафин, уротраст и др.).
Глубина пародонтального кармана оценивается с учетом возраста, степени прорезывания зуба. При измерении глубины, помимо расстояния от десневого края до дна кармана, учитывают обнажение поверхности корня за счет ретракции десны (расстояние от эмалево-цементной границы до вершины десневого сосочка).
Определение с одержимого п ародонталь-ного кармана в клинических условиях проводится легким надавливанием с помощью ватного тампона на десну в области проекции верхушки корня соответствующего зуба и постепенным перемещением тампона к десневому краю. Применяется бензидиновая проба или проба Парма, основанная на изменении цвета реактива при контакте с гнойным отделяемым. С этой целью 1 каплю раствора, состоящего из 0,5 мл бензидина, 10 мл полиэтиленгликоля и 15 мл уксусной кислоты 1:1000, смешивают с 1 каплей 3 % раствора перекиси водорода и вводят на турунде в карман. В зависимости от количества гноя происходит окрашивание в зеленый, голубовато-зеленый и голубой цвет. Интенсивность окрашивания ту-рунды свидетельствует о количестве гнойного отделяемого (рис. 41).
50
На первых этапах развития пародонтального кармана для выявления изъязвлений на стенках и дне применяют формалиновую пробу. Раствор, состоящий из 5 мл 40% формалина, 20 мл глицерина и 175 мл дистиллированной воды, вводят в карман. При наличии изъязвлений возникает боль. Болевая реакция ограничивает использование этого метода, и его применение рекомендуется лишь в затруднительных случаях.
Запах изо рта. Следует различать 4 группы факторов, служащих причиной запаха изо рта:
заболевание желудка, ЛОР-орга-нов, органов дыхания и ротовой полости.
Неприятный запах изо рта обусловлен гнойным выделяемым из пародонтального кармана или язвенно-нскротичсским гин-гивитом. Распад остатков пищи в рстенционных участках, разложение слущенных эпителиальных клеток и лейкоцитов усиливают неприятный запах. Усугубляют его неудовлетворительное состояние гигиены полости рта, наличие протезов, кариозных зубов, нависающих пломб, свищей, возникающих при хронических периодонтитах.
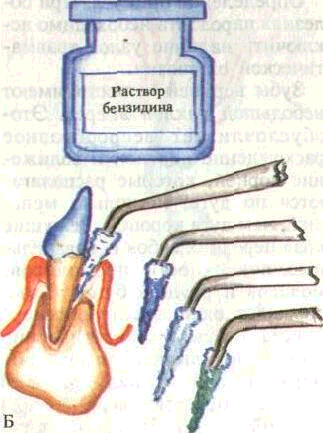
Рис. 41. Определение содержимого пародонтального кармана. А — ватным тампоном; Б — бензидиновая проба, В — выделение гноя из пародонтального кармана |12
51
Определение прикуса. При болезнях пародонта необходимо исключить наличие узлов травматической окклюзии.
Зубы верхней челюсти имеют небольшой наклон вперед. Это-обусловливает веерообразное расхождение коронок и сближение корней, которые располагаются по дуге, несколько меньшей, чем дуга коронок. Режущие края передних зубов и жевательные поверхности премоляров, моляров и рвущий бугор клыка образуют окклюзионную поверхность, имеющую искривление по дуге (окклюзионная кривая) Верхний зубной ряд обладает большей неустойчивостью, чем нижний, ввиду большего количества корней зубов, их величины и площади их удерживающей поверхности.
Зубы нижней челюсти имеют небольшой наклон в полость рта, что ведет к обратному соотношению коронок и корней, чем на верхней челюсти Кроме того, коронки моляров наклонены вперед, а корни — назад, что препятствует их сдвигу назад во время жевания и придает им значительную устойчивость.
Зубы верхней челюсти перекрывают нижние, в связи с чем различают внутреннюю и наружную линию альвеолярных дуг- первая проходит по верхушкам корней, вторая — по режущим и жевательным поверхностям зубов, вписанных одна в другую.
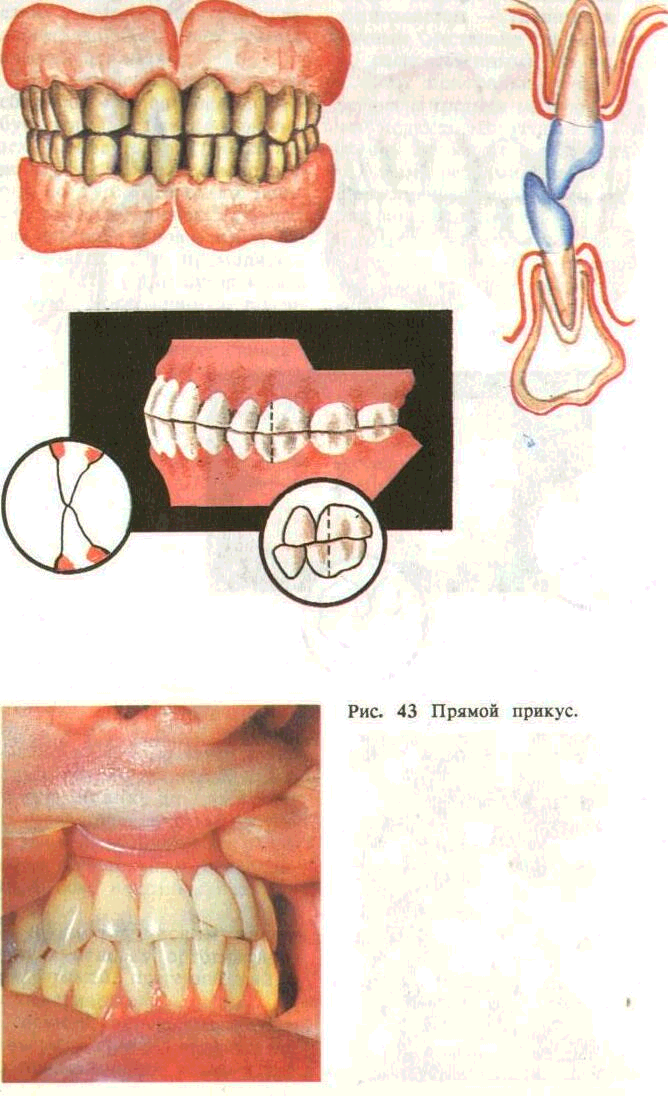
К физиологическим видам прикуса относят ортогнатиче-ский, прямой, прогенический и бипрогнатический.
Основным признаком физиологического прикуса является то, что при смыкании каждый зуб
имеет контакт с одноименным антагонистом — главным и побочным (дистально или медиаль-но расположенным). За исключением центральных нижних резцов и третьих моляров верхней челюсти, сагиттальная плоскость проходит между центральными резцами. Взаимоотношение первых моляров является ключом окклюзии.
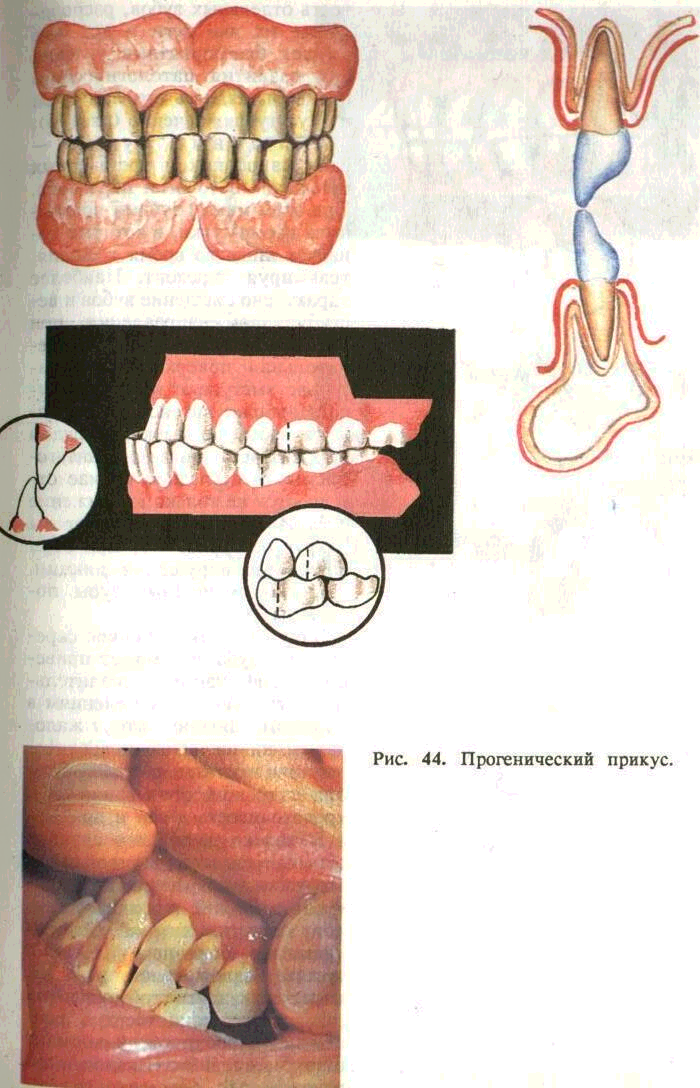
Ортогнатический прикус (рис. 42) — передние зубы перекрывают соответствующие нижние и имеют наклон вперед по отношению к телу челюсти. Прямой прикус характеризуется непосредственным контактом режущих поверхностей передних зубов и скатов режущих бугров жевательных зубов При этом зубы и альвеолярные отростки челюстей располагаются вертикально соответственно форме челюстей (рис. 43). Прогенический прикус — нижние резцы перекрывают верхние. Резцы верхней челюсти касаются язычной поверхности резцов нижней челюсти. Альвеолярная часть расположена несколько впереди по отношению к телу нижней челюсти (рис. 44). Данный вид физиологического прикуса является фактором риска и отягощает течение гингивита и пародонти-та, так как зубы находятся в условиях постоянной травмы.
Бипрогнатический прикус — передние зубы верхней и нижней челюстей наклонены вперед; хотя перекрытие верхними зубами нижних сохраняется, пародонт передних зубов находится в условиях постоянной травмы (рис. 45).
Неблагоприятны также глубокий прикус, прогнатия, скучен-
52
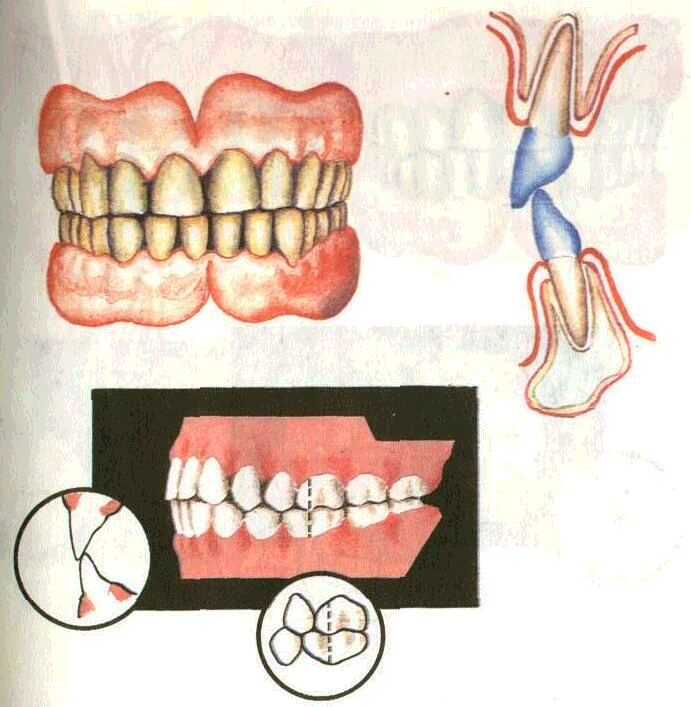
Рис.
42. Ортогнатический прикус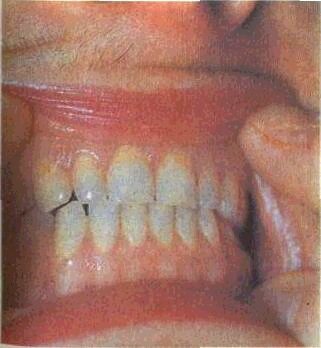
53
54
55
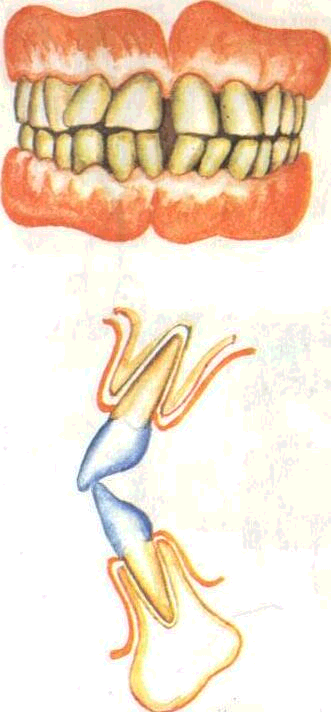
Рис. 45. Бипрогнатический прикус.
ность отдельных зубов, расположение их вне дуги и др., что создает благоприятные условия для развития патологического процесса, являясь его причиной или усугубляя течение (рис. 46).
Смещение зубов — один из ранних и достоверных признаков патологии пародонта. При этом между зубами появляются промежутки, в которые попадает пища во время жевания, травмируя пародонт. Наиболее характерно смещение зубов в вестибулярном направлении, при котором режущий край или жевательная поверхность значительно выступают из зубной дуги. Наиболее интенсивно смещаются зубы, не имеющие рядом стоящих или лишенные антагонистов. В последнем случае отмечаются не только выдвижение зуба из альвеолы, но и повороты вокруг оси (рис. 47), при этом возможны нарушения дикции. Нередко смещенные зубы подвижны.
Бруксизм — ночное скре-жетание зубами —может привести к диффузным воспалительно-деструктивным изменениям в пародонте. Больные могут жаловаться на щелканье в височно-нижнечелюстном суставе, боли при широком открывании рта, кровоточивость десен и др.
В далеко зашедших случаях отмечаются генерализованная стертость зубов, понижение прикуса, смещение головки суставного отростка нижней челюсти дистально, боли при пальпации сустава, заложенность в ушах, парестезии слизистой оболочки рта, гиперестезия твердых тканей зубов, хронический гингивит и другие признаки патологии пародонта (рис. 48).
56
Клиновидный д е-ф е к т появляется в пришееч-ной области зуба в виде треугольника, вершина которого направлена к полости зуба. В дефекте различают две поверхности (площадки). Одна из них почти горизонтальная, располагается несколько выше десневого края. Вторая поверхность составляет с первой угол почти 45°, причем ее плоскость частично может распространяться (или продолжаться) на эмаль в пришеечной области зуба. В целом дефект напоминает форму подсечки дерева перед sro спиливанием. Поверхность
Рис. 46. Варианты прогнатического прикуса.
57
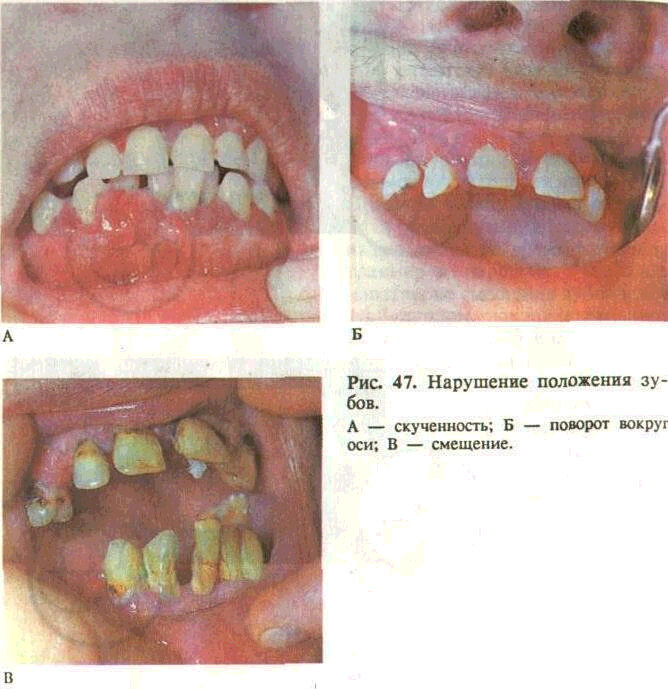
Рис. 48. Истирание
зубов при брук-сизме. Хронический
катаральный гингивит.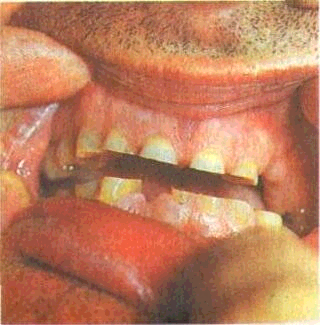
58
дефекта гладкая, отполированная до блеска, редко с острыми краями.
Клиновидные дефекты локализуются преимущественно на вестибулярной поверхности и значительно реже — на язычной (небной) и боковых.
В самом начале дефект имеет лишь узкую поперечную трещину с вестибулярной поверхности пришеечной области зуба, обнаруживаемую только инструментом или при ее окрашивании. В дальнейшем дефект постепенно увеличивается, не сопровождаясь деструкцией твердых тканей зубов. В результате отложения вторичного дентина пульпа не обнажается, несмотря на то что в некоторых случаях дефект по глубине превышает половину диаметра зуба. Полость зуба сужается, в пульпе происходят дистрофические процессы вплоть до ее атрофии. В некоторых случаях дно дефекта пигментируется, размягчается, что ведет к воспалению пульпы. Почти во всех случаях клиновидные дефекты сопровождаются болевой чувствительностью зубов на температурные, химические и механические раздражители.
Клиновидные дефекты наблюдаются преимущественно при па-родонтозе на прочных, резистен-тных к кариесу зубах. Считают, что их причины — нейродисгро-фические процессы в тканях зуба — являются звеньями в общей цепи дистрофии тканей па-родонта. Такое предположение подтверждается клиническими наблюдениями. Клиновидные дефекты являются неизменными симптомами пародонтоза, а глубина их развития коррелирует с
тяжестью заболевания пародонта (рис. 49).
Степень подвижности зубов связана с тяжестью и глубиной разрушения связочного аппарата зуба и характером течения воспалительного процесса в пародонте. Наиболее выражена подвижность зубов при вертикальной форме резорбции альвеолярного отростка и обострившемся течении воспаления, устранение которого обычно сопровождается значительным снижением подвижности, стабилизацией зубов. Подвижность характеризуется направлением и степенью отклонения зуба от нормального положения (рис. 50, 51) и определяется пальпаторно, с помощью пинцета или специальных аппаратов.
Выделяют три степени подвижности зубов:
I — зуб наклоняется в вести-булярно-оральном (лабиально-лингвальном) направлении в пределах ширины режущего края (1—2 мм);
II — кроме указанной при I степени подвижности, есть подвижность в медиодистальном направлении;
III — кроме указанных перемещений, зуб визуально подвижен в вертикальном направлении.
Травматическая окклюзия наблюдается, если один зуб или группа зубов при смыкании испытывает травмирующую нагрузку.
Развитие травматической окклюзии — постоянный симптом генерализованного пародонтита и пародонтоза. Она возникает вследствие нарушения связочного аппарата зубов и их смещения. Степень выраженности травма-
59
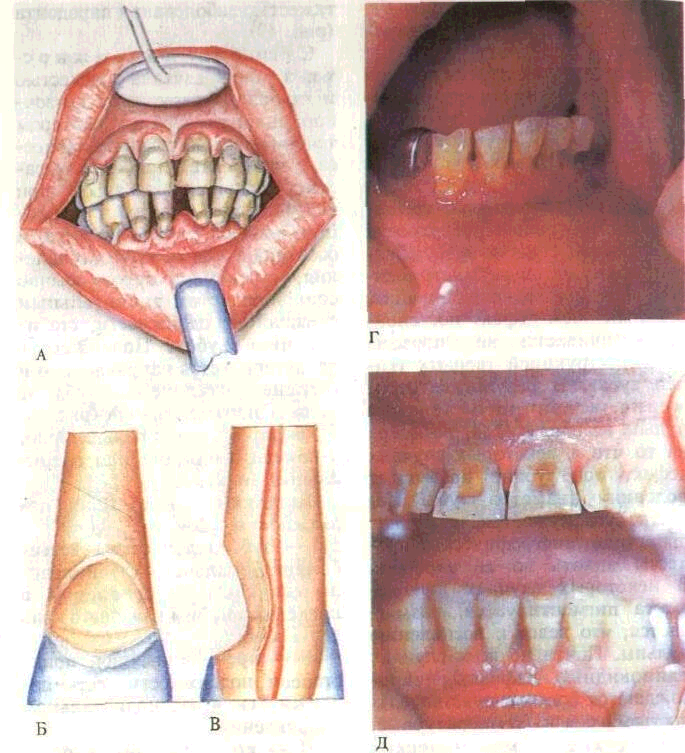
Рис. 50. Определение подвижности зуба при помощи пинцета.
60
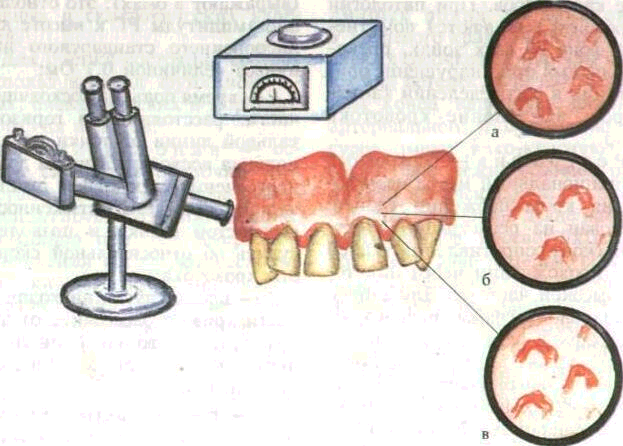
тической окклюзии тесно связана с тяжестью заболевания и определяется по окклюзограмме. Окклюзограмма — получение отпечатков зубных рядов на пластическом материале при привычном для данного индивида смыкании зубов (центральная окклюзия). Можно использовать восковые пластинки, полоски фольги, копировальной бумаги. Полученные отпечатки переносят в зубную формулу с использованием условных обозначений:
знак плюс (+) — ортогнатическое соотношение; знак минус (—) — отсутствие контакта; 0 — вне окклюзии; отверстие в восковом шаблоне — перегрузка.
На развитие травматической окклюзии влияет вид прикуса. Менее подвержены развитию травматической окклюзии так называемые физиологические прикусы. Развитие травматической окклюзии наблюдается при скученности зубов, расположении их вне дуги, глубоком и прогнатическом прикусе.
При обследовании детей и подростков с целью выявления ранних форм пародонтита и паро-донтоза обязательно определение степени и характера проявления травматической окклюзии. Для этой цели пользуются общепри нятым методом с помощью копировальной бумаги.
Соотношение зубных рядов и окклюзионной плоскости удобно определять специальным регистрационным вкладышем из сложенной пополам копировальной бумаги красящей поверхностью внутрь, миллиметровой бумаги с калькой, помещенными между Двумя половинками копировальной бумаги (рис. 52).
О наличии травматической ок
клюзии судят по функциональ ной перегрузке отдельных зубов в переднем или боковом смыкании. Прежде всего необходимо научить больного правильно смыкать зубы. Рот несколько раз прополаскивают водой. Режущие и жевательные поверхности зубов-антагонистов высушивают ватными шариками. Больного просят приоткрыть рот. Накладывают регистрационный вкладыш на режущие и жевательные поверхности одного из участков зубного ряда верхней челюсти, нежелательно фиксирование его на зубах нижней челюсти. Больной не должен широко открывать рот, так как натягивание щек, губ затрудняет правильное наложение регистрационного вкладыша. В боковых участках вкладыш выходит за последний зуб на 0,5 см. Во время этой манипуляции не должны образовываться загибы и складки.
Наложив регистрационный вкладыш на зубной ряд, предлагают больному спокойно закрыть рот, сильно сжать челюсти. После накусывания выявляют отпечатки на одной из сторон миллиметровой бумаги. При диспансерном наблюдении вкладыш хранят в истории болезни и используют его при контрольных посещениях больных.
Местные травматические факторы. Выявление травматических факторов — одна из центральных задач в клинической оценке состояния пародонта Микробная зубная бляшка, зубной камень, неправильно наложенные пломбы и изготовленные ортопедические конструкции, кариозные полости, расположенные на контактных поверхностях и в пришеечной области, отсут-
61
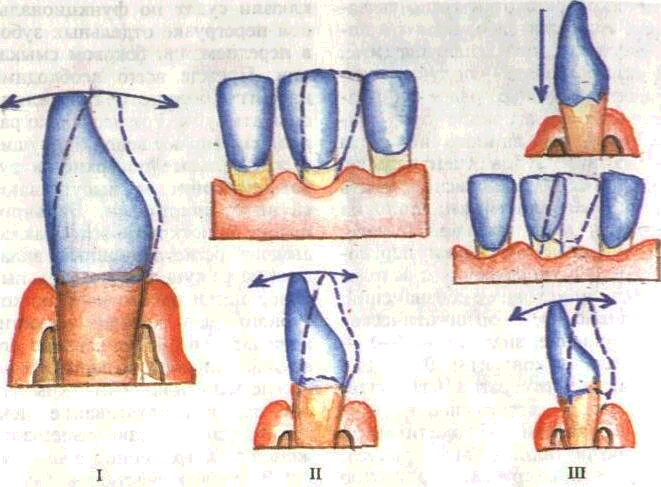
Рис. 51. Степень (I—III) подвижности зуба.
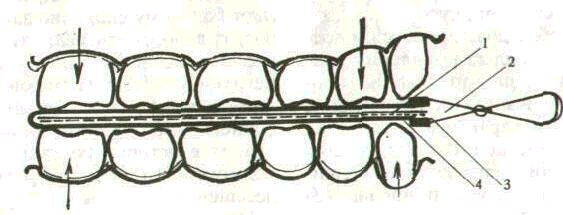
Рис. 52. Регистрационный вкладыш Пушенко.
1 — копировальная бумага; 2 — фиксатор; 3 — миллиметровая бумага; 4 — калька.
62
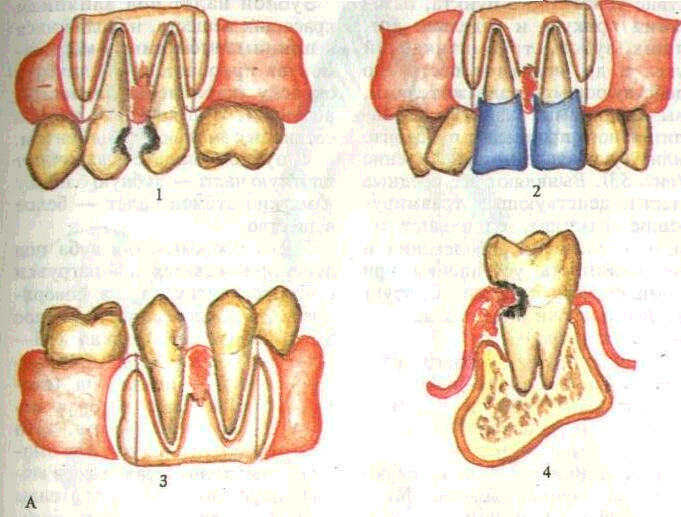
А — схематическое изображение: 1 — кариозные полости на контактных поверхностях зубов; 2 — неправильно изготовленные коронки; 3 — нарушение контактных соотношений между зубами; 4 — пришеечный кариес, врастание гипертрофированного десневого сосочка. Б — при-шеечный кариес 65431.
63
ствие контактного пункта, патология прикуса и отдельно стоящих зубов, травматический узел и др. являются постоянно действующими раздражителями, вызывающими развитие воспалительного процесса в пародонте или усугубляющими его течение (рис. 53). Выявляют все вредные местно-действующие травмирующие факторы, оценивают их роль в развитии заболевания и необходимость устранения при комплексном лечении. Следует намечать сроки и последовательность их устранения.
В полости рта здорового человека в 1 мм зубного налета содержится 100—200 млн колоний сапрофитов и патогенных микроорганизмов. Сапрофиты при определенных условиях приобретают патогенные свойства. Микроорганизмы в обычных условиях находятся в состоянии сбалансированного биологического равновесия.
Основные группы микроорганизмов составляют грамположи-тельные и грамотрицательные кокки, спирохеты, вибрионы, ак-тиномицеты, простейшие, грибы и др.
В полости рта микроорганизмы преимущественно скапливаются в участках, плохо очищающихся в процессе приема пищи (ретен-ционные участки), в пришеечной области, на контактных поверхностях, в пародонтальных карманах, кариозных полостях, на зубных протезах, в дефектах пломб. Скопление микроорганизмов, остатков пищи, составных частей ротовой жидкости, слу-щенных эпителиальных клеток, лейкоцитов образует зубной налет, который организуется в зубную бляшку.
Зубной налет под влиянием красящих веществ, находящихся в принимаемой пище, медикаментов приобретает различную окраску (коричневый, зеленый, розовый). Иногда налет плотно соединен с эмалью или цементом
В зубном налете различают плотную часть — зубную бляшку и мягкий зубной налет — белое вещество.
После прорезывания зуба под действием жевательной нагрузки стирается кутикула, на поверхности и в подповерхностном слое эмали образуется тонкая (15— 50 мкм) органическая прозрачная пленка — пелликула (вторичная кутикула), которая играет защитную роль. На поверхности пелликулы или эмали одновременно осаждаются модифицированные гликопротеиды слюны, микроорганизмы, которые продуцируют декстраны, обладающие клеющими свойствами. Декстраны и гликопротеиды образуют матрикс зубной бляшки, на котором собираются колонии микроорганизмов.
Зубная бляшка плотно фиксируется к поверхности зуба (не всегда удаляется с помощью зубной щетки), на ее поверхности откладывается зубной налет (рис. 54, 55).
Интенсивность зубного налета зависит от многих факторов: количества и качества слюны, наличия и характера микрофлоры, пищи, степени очищения зубов, состояния тканей пародонта.
При повышенном употреблении углеводов скорость образования налета и его масса увеличиваются. Больше налет у шейки зубов (особенно на язычной поверхности нижних передних), в межзубных промежутках, на
64
контактных и щечных поверхностях моляров.
В зубном налете выявлены неорганические вещества (макро-и микроэлементы): кальций, фосфор, натрий, калий, железо, цинк, медь и др. и органические компоненты: белки, углеводы, протеолитические ферменты. Микроорганизмы составляют основную массу зубного налета, в 1 мг которого содержится 500х10 микробных клеток (стрептококки, вейлонеллы, ней-ссерии, стафилококки, фузобак-^рии, актиномицеты, дрожже-подобные грибы и др.).
Микробная з у б н а я бляшка является первичным этиологическим фактором развития воспаления в тканях паро-Донта в результате воздействия
Рис. 54. Размещение зубных отложений.
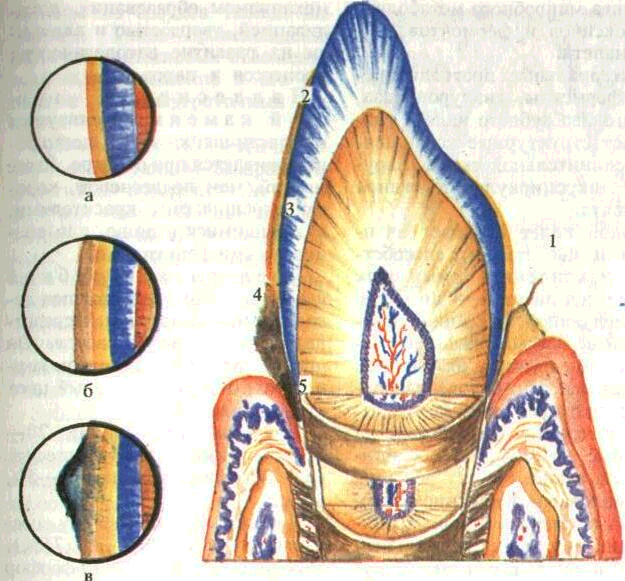
1 — кутикула эмали, 2 — пелликула. 3 — зубной налет, 4 — микробная бляш ка, 5 — зубной камень, а, б, в — отло жения в увеличенном виде
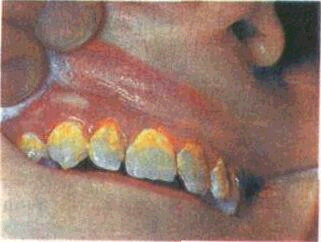
Рис. 55. Зубной налет на зубах верхней челюсти.
3—542
65
продукта микробного метаболизма, токсинов и ферментов зубного налета.
Бактериальные протеолитиче-ские ферменты, гиалуронидаза, коллагеназа зубного налета разрушают структурные компоненты соединительной ткани, нарушают микроциркуляцию тканей пародонта.
Зубной налет обладает антигенными свойствами, способствует накоплению иммунных комплексов антиген — антитело с последующей фиксацией комплемента, высвобождением ва-зоактивных аминов, активацией лейкоцитов, фагоцитов, выделяющих протеазы, которые оказывают деструктивное действие на основные компоненты соединительной ткани.
Немаловажно значение бактериальных эндотоксинов, проникающих через эпителиальный барьер в ткани десен, активирующих некоторые компоненты иммунной системы и вызывающих ответные аутоиммунные реакции, способствуя развитию воспаления.
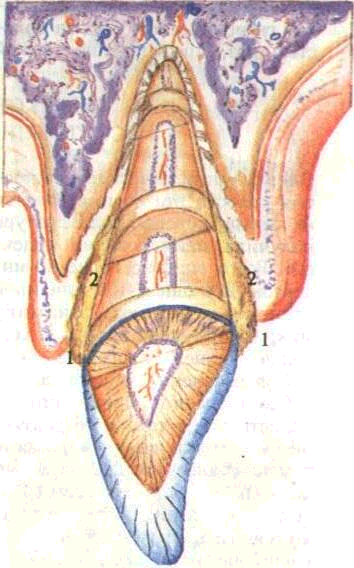
Зубной камень — это твердые известковые конгломераты. Они локализуются преимущественно в пришеечной области зубов, ретенционных участках, на поверхностях зубов, прилежащих к выводным протокам слюнных желез. Количество зубного камня зависит от индивидуальных особенностей организма, состояния минерального обмена, гигиенического ухода за полостью рта, наличия воспалительного процесса в па-родонте и других условий. Клинически различают наддесневой и поддесневой зубной камень (рис. 56, 57). Они различаются
механизмом образования, локализацией, твердостью и влиянием на развитие патологических процессов в пародонте.
Наддесневой з у б-ной камень локализуется в области шейки зубов, легко обнаруживается при осмотре, более мягкий, чем поддесневой, хорошо окрашивается красителями, находящимися в пище, или специальными реактивами.
Поддесневой зубной камень располагается под десной и при осмотре непосредственно не обнаруживается. Он прочно соединен с цементом корня зуба, окрашен в темный цвет пигментами крови.
В зубных отложениях 20— 25% органических веществ, 65—70% минеральных и 4—5% воды.
Неорганическую основу составляют фосфат кальция (75%), карбонат кальция (5%), фосфор (1%), магний (1%), железо, медь, марганец, кремний, алюминий содержатся в тысячных долях процента. Содержание тех или иных микроэлементов в зубном камне тесно связано с профессией больного. У лиц, занятых на рудодобывающих и некоторых химических предприятиях, процентный состав микроэлементов возрастает в несколько десятков раз: обнаруживают серебро, титан, ванадий, висмут, хром, никель, свинец и др. Органическая основа включает клетки слущен-ного эпителия, лейкоциты, микроорганизмы, муцин, грибы, пищевые остатки, при этом 8% составляют белковые вещества, 3 % — жиры. В поддесневом зубном камне органической основой являются белки, выпоте
66
Зубной камень является постоянно действующим раздражителем тканей пародонта. Он содержит ряд токсичных окислов металлов (ванадий, свинец, медь и др.), различные микроорганизмы и продукты их жизнедеятельности, токсины, ферменты про-теолиза и другие вещества, способствует развитию постоянного местного гиповитаминоза С в тканях.
Зубной камень травмирует десну, вызывает и поддерживает ее воспаление, разрушает круговую и периодонтальную связки, костную стенку альвеолы, поддерживает хроническое воспаление пародонта.
Причины возникновения зубного камня довольно разнообразны. В некоторых случаях его образование — следствие нарушения в организме минерального обмена, обмена витамина А, которое сопровождается изменением сложных биохимических равновесии и выпадением солей в осадок. Отложение зубного камня объясняют свойствами слюны (нарушение рН среды, поверхностного натяжения) и
••чицелий грибов и др. служа 7 органической матрицей для образования камня. Образованию наддесневого
Рис. 56. Зубной камень.
1 — наддесневой; 2 — поддесневой.
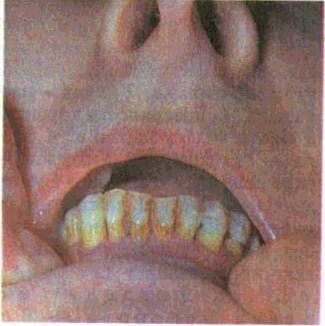
Рис. 57. Зубные отложения на зубах нижней челюсти.
67
зубного камня способствуют плохой гигиенический уход за полостью рта, преобладание мягкой
пищи в рационе, хроническое воспаление десны, застой и повышенная вязкость слюны и др
ИНДЕКСНАЯ ОЦЕНКА СОСТОЯНИЯ ПАРОДОНТА
Оценка гигиенического состояния полости рта осуществляется методами, которые в литературе получили наименование индексов. Всего описано более 80 индексов. Все они в той или иной степени отражают динамику микрофлоры полости рта и состояние тканей пародонта.
Для выявления зубного налета, зубного камня и оценки гигиены полости рта, а также эффективности гигиенических мероприятий поверхности исследуемых зубов окрашивают растворами Лю-голя, метиленового синего, фуксина и др., а затем вычисляют специальные индексы, отражающие количество и качество зубных отложений (рис. 58, 59).
1. Индекс Ф е д о р о-ва — Волод к и н о и. Губные поверхности 3211123 окрашивают каким-либо красителем. Интенсивность окрашивания зубного налета оценивают следующим образом: 1 балл — отсутствие окраски, 2 балла — окрашена l/4 поверхности коронки, 3 балла —12 коронки, 4 балла — /4 коронки, 5 баллов — окрашена вся коронка. Сумму значений индекса каждого зуба делят на число окрашенных зубов. В норме количественный индекс не превышает 1.
2. Модификация ин-декса Федорова — В о-л одкиной. Наличие зубного налета оценивают на 16 зубах верхней и нижней челюстей
|jj^4j|l. Сумму баллов, полученных при исследовании каждого зуба, делят на количество зубов (16). Оценка результатов хорошая — 1,1—1,5 балла; удовлетворительная — 1,6—2,0 балла; неудовлетворительная — 2,1—2,5 балла; плохая — 2,6— 3,4 балла; очень плохая — 3,5— 5,0 баллов.
Оценочные критерии гигиены полости рта по индексу Федорова — Володкиной
Показатель индекса в баллах |
Уровень гигиены |
1.1—1.5 1.6—2,0 2,1—2.5 2.6—3,4 3,5—5,0 |
Хороший Удовлетворительный Неудовлетворительный Плохой Очень плохой |
3. Упрощенный индекс гигиены (УИГ) Грина — Вермилиона. Определяют наличие зубного налета и зубного камня на щечной поверхности верхних первых моляров, язычной поверхности первых нижних правых моляров и губной поверхности верхних резцов
61
| 16
Индекс зубного налета 6 I о
(ИЗН) оценивают следующим образом: 0 — отсутствие; 1 — зубной налет покрывает не более /з поверхности коронки зуба; 2 -•- от '/з до /з; 3 — более /з поверхности коронки зуба.
68
Индекс зубного камня (ИЗК) вычисляют также путем деления общей суммы баллов на 6: 0 — отсутствие зубного камня; 1 — наддесневой зубной камень покрывает /з поверхности коронки зуба; 2 — от /з до /з; 3 — более /з , наличие поддесневого зубного камня.
Следует подчеркнуть, что ни один из приведенных индексов не включает подсчет поддесневой бляшки. Поэтому и при нулевом значении индекса бляшки возможно наличие микробных колоний в десневой борозде или пародонтальном кармане.
Оценочные критерии гигиены no-i
рта по индексу Грина — Вермилиона
Показатель |
Уровень ин |
Уровень ги |
группового |
декса |
гиены |
индекса |
|
|
0—0,6 |
Низкий |
Хороший |
0,7—1,6 |
Средний |
Средний |
1.7—2.5 |
Высокий |
Плохой |
2,6 |
Очень высо |
Очень пло |
|
кий |
хой |
Методы оценки развития патологического процесса в паро-донте. Критериями здоровой десны являются розовый цвет, заостренные верхушки межзубных сосочков, просвечивание мелких сосудов, плотность тканей, отсутствие кровоточивости.
Проба Шиллера — Писарева применяется для выявления воспалительного процесса в десне. Она основана на "Рижизненной окраске гликогена чодсодержащим раствором Люго-
Рис. 58. Окраска зубного налета раствором фуксина
69
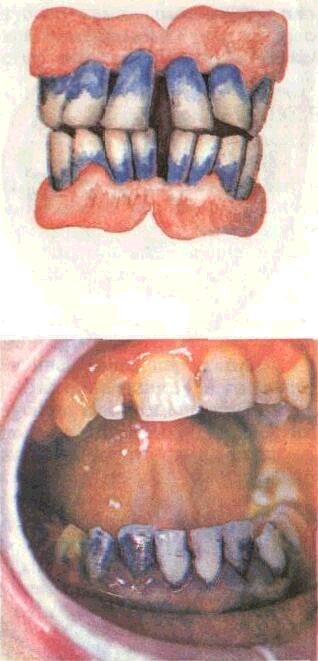
Рис. 59. Окраска зубного налета раствором метиленового синего
ля, количество которого увеличивается в эпителии при воспалении. При накоплении гликогена интенсивность окраски возрастает. Десневой край обрабатывают ватным тампоном, смоченным раствором следующего состава йода 1 г, йодида калия 2 г, дистиллированной воды 40 мл. Воспаленная часть десны моментально окрашивается в переходные тона от светло-бурого до темно-коричневого в зависимости от степени воспаления (рис. 60).
Проба может быть использована для определения распространенности воспаления и объема (границ) оперативного вмешательства при гингивэктомии, па-пилломотомии, кюретаже паро дентальных карманов, для выявления поддесневых зубных отложений, может служить объективным тестом оценки эффективности лечения, для дифференциальной диагностики и др.
Оценка к ровоточи-вости десен основывается на анамнестических данных. Различают три степени кровоточивости: I — кровоточивость отмечается редко, преимущественно во время приема твердой пищи; II — кровоточивость наблюдается при чистке зубов, III — симптом кровоточивости проявляется самопроизвольно.
Определение кровоточивости десен по количеству гемоглобина в смешанной слюне основано на способности гемоглобина вступать в реакцию с бензидином в кислой среде в присутствии перекиси водорода. Реакция сопровождается образованием голубой окраски, переходящей в бурую.
Используют ацетатный буфер рН 4,6; 0,3% раствор перекиси водорода, приготовленный не-
70
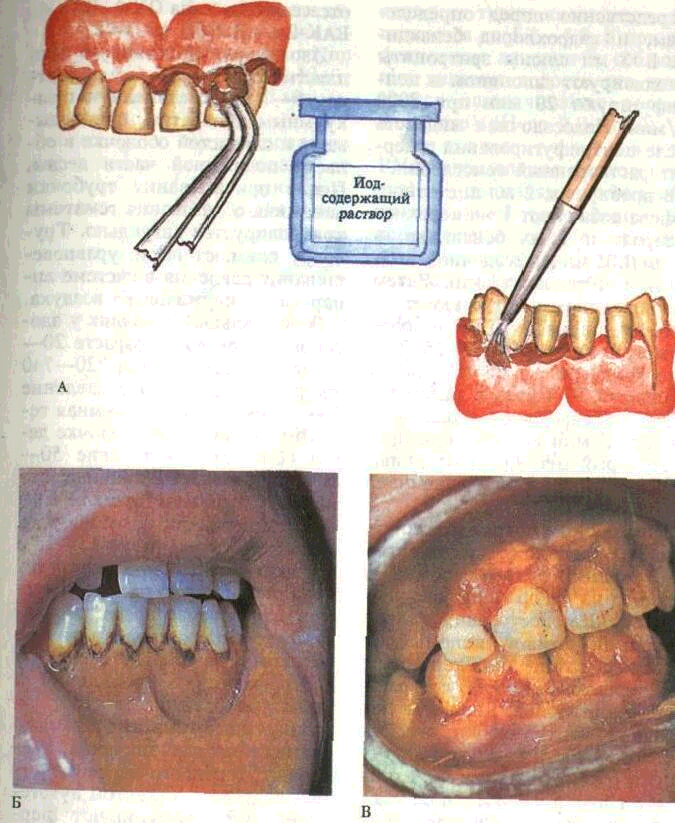
Рис. 60. Проба Шиллера — Писарева
А — способы окрашивания, Б — хронический катаральный гингивит, В — хро нический гипертрофический гингивит
71
посредственно перед определением, и гидрохлорид бензиди-на. В 3 мл слюны эритроциты гемолизируют сапонином и центрифугируют 20 мин при 3000 об/мин. Надосадочная жидкость после центрифугирования содержит растворенный гемоглобин.
В пробирку к 2 мл ацетатного буфера добавляют 1 мл перекиси водорода и 1 мл бензидина, а затем 0,05 мл надосадочной жидкости и отстаивают 1 мин. Затем пробирку помещают в кювету с рабочей шириной 10 мм и коло-риметрируют на ФЭК-56 при светофильтре № 6. Плотность измеряют 3—4 раза и регистрируют максимальное показание. Спустя 5 мин окраска приобретает бурый оттенок и величина оптической плотности начинает уменьшаться.
По величине оптической плотности определяют количество растворенного гемоглобина в граммах на 1 л по калибровочной кривой. Для построения калибровочной кривой используют кровь с точно определенным (с помощью ФЭК-56М) содержанием гемоглобина. Динамика показаний характеризует степень кровоточивости.
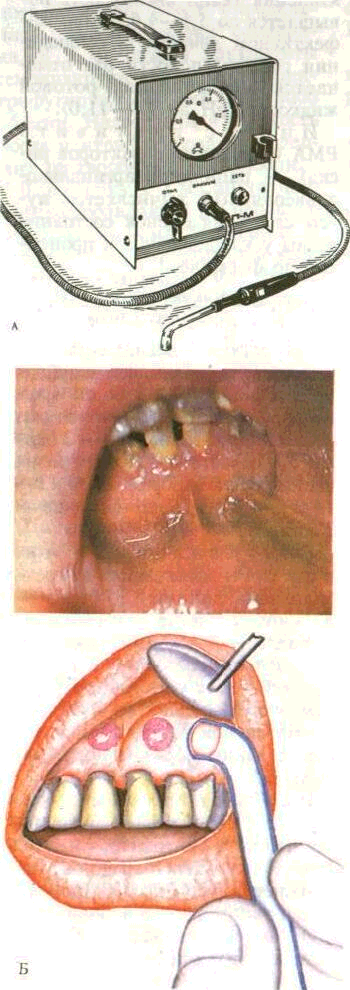
Определение стойкости капилляров используют для изучения характера внутритканевого кровоизлияния вследствие повреждающего действия отрицательного давления. Появление кровоизлияния определяется нарушением проницаемости капилляров. При оценке результатов учитывают величину отрицательного давления и скорость образования гематомы. Метод основан на учете времени образования гематом. Используют насос Комовского, хирургические
отсасыватели типа ОХ-1, ВАК-1, ВАК-2 и АЛП-01, АЛП-02.
Изогнутую стеклянную или пластмассовую трубочку диаметром 6—7 мм, соединенную с вакуумным аппаратом, прикладывают к слизистой оболочке в области подвижной части десны. После присасывания трубочки динамика образования гематомы контролируется визуально. Трубочку снимают после уравновешивания давления в системе аппарата и окружающего воздуха.
В нормальных условиях у здорового человека в возрасте 20— 40 лет при разрежении 720—740 мм рт. ст. (остаточное давление 20—40 мм рт. ст.) вакуумная гематома в слизистой оболочке десен образуется в течение 50— 80 с. При заболеваниях пародон-та с выраженным воспалительным компонентом колебания довольно значительны: от 15—25 с при гингивите до 5—10 с при ге-нерализованном пародонтите. При пародонтозе время образования гематом остается довольно высоким и зависит от характера дистрофических проявлений в тканях пародонта.
Вакуумные гематомы, помимо диагностического значения, оказывают терапевтическое действие, сходное с эффектом аутоге-мотерапии: стимулируют ферментативную активность и регенерацию тканей пародонта. Метод позволяет определить тяжесть патологического процесса и контролировать эффективность проводимой терапии (рис. 61).
Исследования десне-вой жидкости проводятдла определения факторов местного иммунитета. При интактном па-родонте количество десневой жидкости в среднем равно 0,06 мг.
72
В доклинических стадиях воспаления это количество увеличивается в области различных групп зубов: резцов — от 0,07 до 0,13 мг;
премоляров — 0,17—0,27 мг; моляров — 0,18—0,30 мг.
Подлежащую исследованию область осторожно очищают от зубного налета, изолируют ватными валиками от слюны и высушивают ватными тампонами или слабой струёй воздуха. Затем полоски фильтровальной бумаги размером 15 х 4 мм вводят в де-сневые карманы с вестибулярной
поверхности ——\— на 3—
4 I 16
5 мин. Количество десневой жидкости у каждого зуба определяют по разнице массы сухой бумажной полоски и пропитанной содержимым пародонтально-го кармана. Взвешивание производят на торсионных весах, вычисляя среднее количество на каждого обследованного.
Изменения показателей величины десневой жидкости находятся в корреляционной зависимости от нозологической формы заболевания пародонта, тяжести течения воспалительного и дистрофического процессов.
Изменение рН в пародон-тальных карманах позволяет судить об интенсивности воспалительной реакции, гигиеническом состоянии полости рта, эффективности лечения, особенно во время применения антибиотиков, ферментов. Используют рН-метры (рН-340) с набором стеклянных электродов. Ориентировочные данные можно получить с помощью индикаторной бумаж-к» с цветными делениями, при этом изменение интенсивности ее цвета отражает величину рН. При наличии воспаления и изъ
язвления ткани кислотность повышается до 5,1—4,6, а при эффективном лечении и соблюдении гигиены полости рта отмечается ощелачивание ротовой жидкости (рН до 9,0—11,0).
Индекс гингивита РМА (определение факторов риска) — папилляромаргинально-альвеолярный вычисляется путем сложения оценок состояния десны у каждого зуба в процентах по формуле:
РМА = Сумма показателей » 100 3 • число зубов
Отсутствие воспаления — О баллов; воспаление межзубного сосочка (Р) — 1 балл; маргинальной десны (М) — 2 балла;
альвеолярной десны (А) — 3 балла. В возрасте 6—11 лет количество зубов в норме 24, в 12— 14 лет — 28; в 15 лет и старше — 28 или 30.
Гингивальный и н-д е к с ГИ вычисляют по трехбалльной системе: 1 балл — легкий, 2 балла — средний, 3 балла — тяжелый гингивит. Определяют состояние 4 поверхностей десны у каждого зуба, а сумму оценок делят на 4. Общую сумму оценок делят на число зубов и таким образом получают индекс.
Пародонтальный индекс ПИ учитывает показатели: тяжесть гингивита, наличие пародонтальных карманов, подвижность зубов, деструкцию костной ткани и др. В зубной формуле напротив каждого зуба проставляют условные цифры, отражающие состояние тканей пародонта. При подсчете индекса сумму всех оценок делят на количество обследованных зубов: 0 — нет явных признаков нарушения
73
капилляров.
А — вакуумный аппарат; Б — вакуумная
гематома.
строения и функции пародонта;
1 — легкий гингивит, ограниченный в области десневого сосочка;
2 — гингивит, воспаление десны вокруг зуба, но без видимого нарушения целостности прикрепленного эпителия (отсутствует пародонтальный карман); б — гингивит с образованием паро-донтального кармана, но видимых нарушений функций пародонта нет, зуб неподвижен; 8 — зуб подвижен, может быть смещен, выраженная деструкция всех тканей пародонта, наличие пародонталь-ного кармана, нарушена жевательная функция. После вычисления цифрового значения индекса определяют стадию заболевания пародонта по таблице:
индекс от 0,1 до 1,0 соответствует начальной и I стадиям заболевания; 1,5-4,0 - II; 4,0-8,0 — III стадии.
В случаях, когда противопоказано рентгеновское обследование больного или оно затруднено (отсутствие рентгеновского аппарата, трудности транспортировки больных и др.), особое значение приобретает индекс Рамфьерда. Его основу составляют два показателя: воспаление десны различной степени и глубина паро-донтальных карманов.
Исследуют ткани пародонта в
области 1 ' . Оценку их проводят
по следующим показателям: 1) легкий
гингивит какой-либо одной поверхности
десны, не распространяющийся вокруг
зуба; 2) гингивит средней тяжести; 3)
тяжелый гингивит, но эпителиальное
прикрепление не нарушено.
Глубина пародонтальных карманов может быть до 3 мм; 3— б мм и более б мм.
74
![]()
где tCi — сумма оценок, п — количество исследуемых зубов.
Для оценки состояния костнор ткани можно использовать и н-декс обнажения корня 1обн. По рентгенологическим данным измеряют расстояние L между вершиной альвеолярного отростка и цементно-эмалевой границей и значения подставляют в формулу:
- 2Xi /обн",
где п — количество зубов.
ВОЗ при эпидемиологических исследованиях заболеваний пародонта рекомендует пользоваться пародонтальным индексом CPITN (индекс нуждаемости в лечении болезней пародонта). Он основан на регистрации клинических признаков заболевания: кровоточивость десен, зубные отложения, пародон-тальные карманы и др. Для определения индекса зубные ряды делят на б участков (секстантов):
2 передних (верхний и нижний) и 4 боковых (верхний и нижний, справа и слева). В каждом секстанте необходимо осмотреть
-, ., , но регистрируют состояние
шести из них, т. е. по одному из каждого
секстанта, находящегося клинически
в более тяжелом состоянии. Обследова
ние проводят с помощью пугов-чатого зонда, механическая нагрузка на который не должна превышать 25 г.
В зондировании выделяют рабочий компонент — определение глубины пародонтального кармана и чувствительный — обнаружение поддесневого зубного камня. Глубину кармана измеряют с помощью градуированного зонда.
Осмотр начинают с правого верхнего секстанта и в обратном порядке на нижней челюсти. Пу-говчатый зонд продвигают между зубом и десной до ощутимого сопротивления по периметру каждого зуба, начиная с их щечно-апроксимальной поверхности. Определяют глубину пародонтального кармана, фиксируют наличие над- и поддесневых зубных отложений.
После обследования всех 10 зубов, если не удалось выявить ни карманов, ни зубных отложений, определяют кровоточивость десен с помощью зубного зеркала — фиксируют состояние только б зубов. При отсутствии зуба осматривают зуб, стоящий рядом.
Оценка индексов: 0 — отсутствие признаков заболевания;
1 — кровоточивость; 2 — над-и поддесневой зубной камень;
3 — пародонтальный карман глубиной 4—5 мм; 4 — пародонтальный карман глубиной б мм.
ФУНКЦИОНАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ ПАРОДОНТА
Сосуды являются тем патогенетическим звеном заболеваний пародонта, в которых можно выявить малейшие начальные из
менения. Эти изменения проявляются нарушением энергетических и обменных процессов вплоть до глубоких облитера-
75
тивных и склеротических явлений.
Для оценки состояния сосудов используют ряд функциональных, биохимических и морфологических методов.
Стоматоскопия — осмотр слизистой оболочки рта. Осуществляют с помощью люминесцентного фотодиагноскопа. Визуально при 10—30-кратном увеличении обследуют десневые сосочки, десневой край, альвеолярную десну, выявляют наличие зубных отложений, оценивают йодную пробу, определяют состояние капилляров десны.
Капилляроскопия — метод исследования кровеносных капилляров. Используют капил-ляроскоп М-70-А с осветителем при 28- и 70-кратном увеличении (два сменных окуляра). Капилляры десны осматривают с помощью специальной приставки, плотно прижимающей защитное стекло к десне. Используется как эффективный метод для оценки сосудов в процессе лечения.
Биомикроскопия — прижизненное изучение состояния тканей пародонта с помощью оптических систем. Используют капилляроскоп, бинокулярный микроскоп МБИ-1, контактный микроскоп МЛК-1, щелевую лампу ЩЛ-56, применяемую в офтальмологической практике. Метод позволяет определить густоту (количество) капиллярных петель; число функционирующих капилляров, их форму, структуру, характер и скорость кровотока в капиллярах. По окраске окружающего капиллярного фона косвенно судят о состоянии проницаемости капилляров.
Структуры капилляров в раз
личных зонах неодинаковы. У десневого края и верхушек де-сневых сосочков капилляры имеют вид петелек, запятых. Венозный конец капилляра длиннее артериального. Большинство сосудов имеют ярко-красную окраску, фон нежно-розовый различной интенсивности.
В прикрепленной десне капилляры длиннее, просвет их шире, ток крови равномерный, обычно более интенсивная окраска окружающего фона. Однако биомик-роскопически невозможно выявить в этой зоне артериолы и венулы. В подвижной десне капилляры длинные, извитые, располагаются в виде сетей и сплетений.
Биомикроскопия слизистой оболочки десен здоровых людей позволила выделить три зоны. Первая зона характеризуется желто-розовым фоном, капилляры имеют правильную форму, артериальная часть капилляра тонкая, венозная — в 2 раза длиннее и толще, артериальная часть четко переходит в венозную; субкапиллярная сеть не определяется. Вторая зо-н а имеет бледно-розовый фон, капилляры тонкие, короткие. Артериальная часть капилляра тоньше венозной; слабо развита субкапиллярная сеть, ток крови ровный, непрерывный. Третья зона — на розовом, слегка синюшном фоне крупные капилляры, венозная часть удлинена и расширена, переходный отдел закруглен; ток крови непрерывный (рис. 62).
С возрастом во всех зонах наблюдаются помутнение фона", уменьшение числа капилляров в поле зрения, удлинение и извитость венозной части, расшире
76
ние капилляров. При патологии пародонта выявляются помутнение фона во всех зонах, прека-пиллярный отек, нарушение ориентации в распределении капилляров, замедление кровотока
и др.
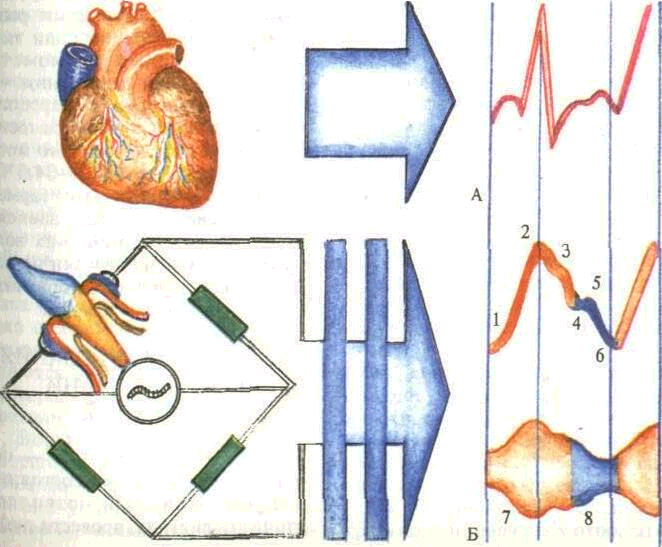
Реография — бескровный функциональный метод исследования кровоснабжения тканей. Основан на регистрации электрического сопротивления тканей при прохождении через них тока высокой частоты. Для записи реопародонтограмм используют реографы и регистрирующие устройства «Элкар», «Салют», двухканальный реограф РПГ-2-02 и б-канальный электрокардиограф с чернильной записью (величина калибровочного импульса 0,1 Ом, сила тока б—8 мА, частота 20 кГц). При использовании РПГ и ЭКГ синхронную запись проводят во II стандартном отведении в положении обследуемого лежа со скоростью движения лентопротяжного механизма 20 мм/с. Оценивают ре-ограммы по количественным и качественным показателям.
Качественные показатели:
1) характеристика восходящей части (крутая, пологая); 2) форма вершины (острая, заостренная, плоская, аркообразная, куполообразная); 3) характеристика нисходящей части (плоская, крутая) ; 4) наличие и выраженность дикроты (отсутствует, сглажена, четко выражена, локализация в верхней, средней трети, ближе к основанию нисходящей волны);
5) наличие и расположение дополнительных волн (количество, Уровень по отношению к нисходящей части) и др.(рис.63).
Количественные показатели:
РИ — реографический индекс
(выражают в омах); это отношение амплитуды РГ к высоте калибровочного стандартного импульса величиной 0,1 Ом;
а — время подъема восходящей части: расстояние по горизонтальной линии от точки начала подъема восходящей части до ее пересечения с основной амплитудой; отражает растяженность сосудистой стенки и позволяет судить об относительной скорости кровотока;
ff — время спуска нисходящей части кривой: расстояние от амплитуды до точки окончания дикроты; отражает состояние венозного оттока;
у — период быстрого кровенаполнения: время от начала РПГ до амплитуды быстрого кровенаполнения; отражает максимальное растяжение арте-риол кровью при первом ударе пульсовой волны;
ИЭ — индекс эластичности:
отношение амплитуды быстрого (а) и медленного (с) кровенаполнения. ИЭ" а • 100%, характеризует эластичность сосудов;
ИПС — индекс периферического сопротивления: из низшей точки инцизуры опускают перпендикуляр на основание РГ. Его обозначают как амплитуду низшей точки инцизуры d. Отношение амплитуды низшей точки инцизуры к амплитуде быстрого кровенаполнения, т. е. ИПС =
=^•100%;
ДИ — дикротическйй индекс:
отношение амплитуды инцизуры
к амплитуде РГ; ДИ-^ «100%;
отражает состояние артериол;
ax — время распространения пульсовой волны: расстояние от
77
перпендикуляра, опущенного от зубца ЭКГ, до начала РПГ; при патологии возрастает;
ПТС — показатель тонуса сосудов^ отношение периода восходящей части РПГ к длительности
одной кривой, ПТС-^—х
р та
х 100%.
При заболеваниях пародонта РИ понижается, показатель тонуса сосудов и их периферическое сопротивление возрастают, понижается эластичность сосудов, возрастают показатели состояния артериол (ДИ) и венул (ДО, ускоряется также время распространения волны.
Фотоплетизмография — метод изучения состояния кровообращения в тканях пародонта, основанный на регистрации оптической плотности ткани и ее светоотражения. Используют фотоплетизмографы типа ФП-1, ФП-7 и др. Анализ
Рис. 62. Биомикроскопия десны. а — 1-я зона; б — 2-я зона, в — 3-я
Рис. 63. Реопародонтогра-фия (схема).
А — ЭКГ во II отведении. Б — реола-родонтограмма 1 — восходящая часть, 2 — вершина, 3, 6 — нисходящая часть:
4 — инцизура, 5 — дикротическая волна, 7 — период быстрого наполнения, 8 — период медленного наполнения
78
фотоплетизмограммы проводят аналогично анализу реограмм. Оба метода с успехом используются при изучении патологии сосудов пародонта и при дифференциальной диагностике заболеваний.
Полярография тканей пародонта — определение кислородного баланса. Метод позволяет судить о характере окислительно-восстановительных процессов. Используют полярографы Р-60 в импульсном режиме подачи поляризующего напряжения. Метод основан на восстановлении кислорода на платиновом электроде, введенном в ткань десны. Степень кислородного баланса определяется величиной тока при постоянном
напряжении, которая прямо пропорциональна концентрации кислорода в тканях (рис. 64).
По изменению высоты поля-рограммы судят о концентрации кислорода, состоянии микроциркуляции и транскапиллярного обмена, скорости усвоения кислорода клетками и тканями пародонта. Эта методика может быть использована в качестве объективного теста при диагностике заболеваний пародонта, а также в динамике для оценки эффективности проводимого лечения.
Термометрия межзубных сосочков и пародонтальных карманов проводится с диагностической целью и для контроля эффективности лечения. Исполь-
79
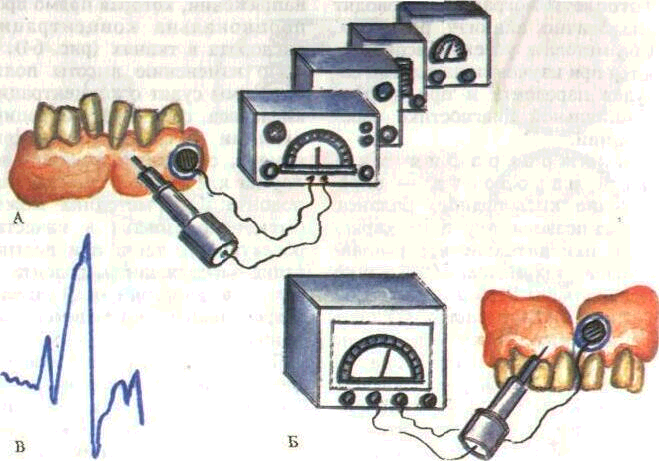
Рис. 64. Полярография Л Б — методика, В — подпрограмма
зуют портативный безынерционный термометр типа ТПМ, ко торый снабжен датчиками различной конфигурации, или полупроводниковый термометр ТЭМП-1. Время измерения — 45 с. Температура в пародон-тальных карманах в зависимости от течения патологического процесса составляет 36,2—34,3°С Следует учитывать, что термометрические показатели зависят от топографоанатомических зон, функциональной нагрузки челюсти. Температура десен повышается от резцов к молярам.
МЕТОДЫ ИССЛЕДОВАНИЯ КОСТНОЙ ТКАНИ ЧЕЛЮСТЕЙ
Рентгенография — основной метод оценки состояния костной ткани. Он позволяет уточнить диагноз, провести диф
80
ференциальную диагностику, изучить степень распространенности процесса в костной ткани, его динамику, определить полноценность костного ложа, связочного аппарата, выбрать наиболее рациональные ортопедические конструкции, контролировать эффективность лечения. Оценивая по рентгенограмме состояние костной ткани челюстей, следует учитывать большое количество вариантов строения альвеолярного отростка.
При анализе рентгенограмм следует обращать внимание на форму, высоту, состояние верхушки межальвеолярных перегородок, степень минерализации губчатого вещества, состояние кортикального слоя и др.
Особый интерес представляет структура межальвеолярных перегородок. Анатомическая структура и форма перегородок не являются стандартными, они имеют индивидуальные отклонения, различные варианты которых могут быть ошибочно приняты в качестве патологических изменений Наиболее часто отмечается вариабельность анатомического строения перегородок на рентгенограммах у детей и молодых людей. Эти вариации довольно разнообразны и касаются как формы, высоты и структуры верхушек перегородок, так и состояния кортикального слоя, а также степени минерализации всей перегородки. Чаще всего наблюдаются различия в строении перегородки между центральными резцами (рис. 65).
Вершина межальвеолярных перегородок на рентгенограммах нижней челюсти в боковой проекции у детей 4—5 лет располагается несколько выше эма-
лево-цементного соединения, а
у детей б—7 лет даже несколько ниже в зависимости от сформированное™ корня зуба. Если коронка прорезалась не полностью, верхушка межальвеолярной перегородки значительно выше эмалево-цементного соединения. По мере прорезывания коронки зуба и формирования корня изменяется высота верхушки и устанавливается на уровне эмалево-цементного соединения (рис. 66).
Расположение верхушки ниже эмалево-цементного соединения в сменном прикусе на 1—2 мм нельзя рассматривать как атрофию перегородки, если выявляется неповрежденный компактный слой верхушки. В возрастном аспекте также происходят изменения структуры губчатого вещества кости, характера пет-листости костных балок, отмечается закономерность развития от крупнопетлистого рисунка к средне- и мелкопетлистому.
Основными рентгенологическими симптомами патологии па-родонта являются деструкция вершин межальвеолярных перегородок, остеопороз альвеолярного отростка и расширение пе-риодонтальной щели; образование костных карманов, снижение высоты межзубных перегородок. В области центральной перегородки у детей может наблюдаться утолщенная прерывистая или разволокненная полоска, идущая от верхушки перегородки до основания альвеолы; степень раз-волокнения зависит от течения воспалительного процесса. Это считают ранним признаком патологического процесса.
На внутриротовых рентгенограммах альвеолярных отростков
81
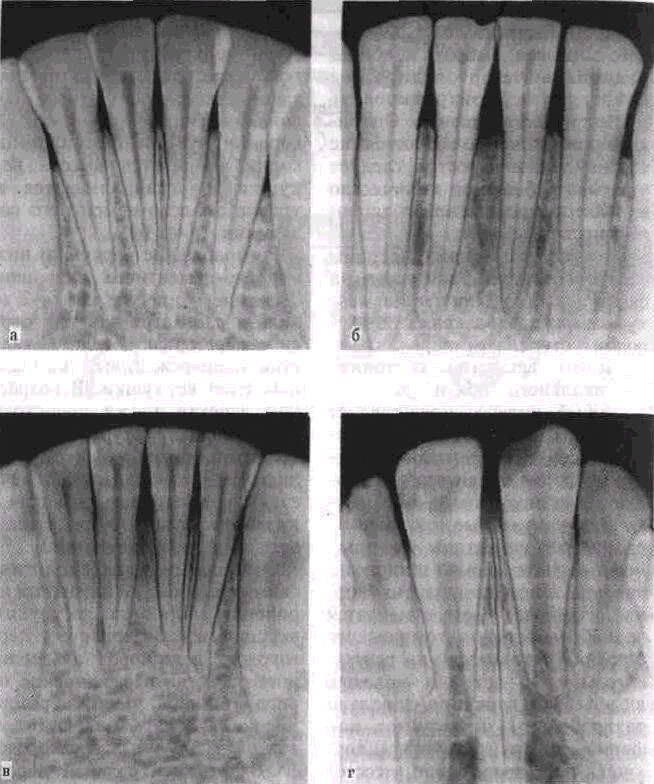
Рис. 65. Варианты формы верхушек межальвеолярных перегородок на рентгенограммах 21112.
а — форма заостренного копья, б — полулунная форма; в — раздвоенная межальвеолярная перегородка; г — раз двоенная межальвеолярная перегородка с двумя выступами разной высоты.
82
дериодонтальная щель проецируется в виде темной полоски равномерной ширины на протяжении всего корня. У несформированных зубов периодонтальная щель в области верхушек корней широкая или колбообразная в связи с неоконченным формированием верхушки корня и альвеолы. При пародонтите она расширена на различном протяжении. Кортикальный слой альвеолы проявляется на рентгенограммах в виде непрерывной белой каймы, наиболее четко выраженной в области вершин межальвеолярных перегородок. При анализе рентгенограмм обращают внимание на ее протяженность, толщину, непрерывность. У детей ее состояние свидетельствует об окончании формирования зуба.
При генерализованной форме пародонтита одними из ранних рентгенологических признаков являются деструкция кортикального слоя в области вершин межальвеолярных перегородок, появление очагов остеопороза, изменение петлистости костных балок, тенденция к крупнопет-листому рисунку, расширение периодонтальной щели. В дальнейшем прогрессирование воспалительного процесса приводит к резорбции межальвеолярных перегородок, образованию костных карманов, при Длительном гноетечении определяется секвестрация костной ткани (рис. 67).
Для пародонтоза характерны Дистрофические процессы кост-ВДй ткани (остеопороз; остео-<:клepoз). Рентгенологически вы-ивляются нарушение целостнос-та кортикального слоя, равномерное снижение высоты меж-
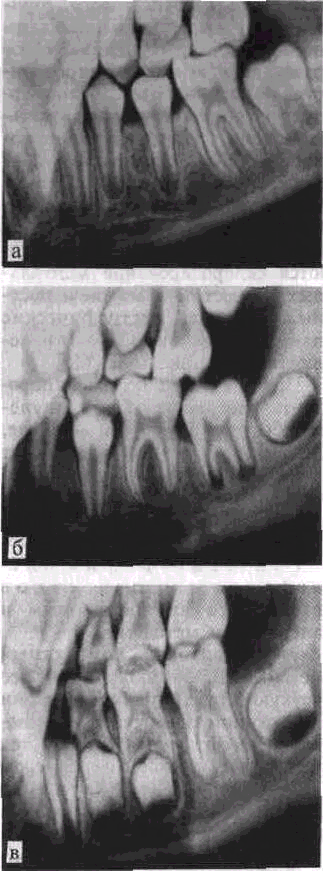
Рис. 66. Возрастные колебания высоты межальвеодярных перегородок
на рентгенограммах | 456 (а, б) и |IVV6 (в).
а — вершина выше эмалево-цементного соединения; б — вершина ниже эмале-во-цементного соединения; в — вершина на уровне эмалево-цементного соединения.
83
альвеолярных перегородок, горизонтальная резорбция альвеолярного отростка, тенденция к образованию мелкопетлистого рисунка костных балок, равномерное расширение периодонталь-ной щели, склерозирование полостей зубов, образование ден-тиклов, петрификатов, патологическая стираемость коронок зубов, гиперцементоз у верхушек корней. В дальнейшем отмечаются склерозирование ментальных отверстий и нижнечелюстных каналов, дистрофические изменения в височно-нижнече-люстном суставе (рис 68).
При некоторых болезнях паро-донта (эозинофильная гранулема, болезнь Леттерера — Сиве, нейтропения и др) производят рентгенологическое исследование других костей скелета (грудина, кости кисти, теменная кость и др ).
Рентгенография альвеолярных отростков проводится внутриротовым и внеротовым методами.
Внутриротовой контактный метод позволяет получить более четкую структуру костной ткани на ограниченном участке альвеолярного отростка Используется рентгеновская пленка размером 2х3 см или 4х5 см, завернутая в черную и парафинированную бумагу. Рентгеновскую пленку квадратной формы применяют для рентгенографии зубов и альвеолярного отростка верхней челюсти, прямоугольной формы — для рентгенографии зубов нижней челюсти Пленку помещают в полость рта параллельно плоскости альвеолярного отростка, фиксируют пальцем больного, центральный рентгеновский луч условно направляют перпенди
кулярно биссектрисе угла, образованного осью зуба и поверхностью пленки Голова больного во время рентгенографии фиксируется на подголовнике У детей и при повышенном рвотном рефлексе у взрослых рентгенография зубов производится вприкус (рис. 69).
Для исследования зубов и тканей пародонта внеротовым методом используется панорамная рентгенография и ортопантомо-графия.
Увеличенная панорамная рентгенография позволяет устранить некоторые недостатки внутриротовой съемки Принцип метода основан на получении идентичных стандартных рентгенограмм вследствие максимального приближения источника излучения к объекту Особенностью аппарата для па норамной рентгенографии является наличие специальной рентгеновской трубки, тубус которой вводят во время съемки в полость рта больного Этим достигается четкость изображения на рентгеновской пленке.
Рентгеновскую пленку размером 18х24 см помещают в эластичную пластмассовую кассету, имеющую усиливающий экран высокой разрешающей способности. Во время съемки больной фиксирует кассету руками в области средней" или нижней трети лица При данной методике изображения на рентгенограммах получаются увеличенными примерно в 2 раза Панорамную рентгенографию каждой челюсти производят раздельно, при этом на каждом снимке получается изображение всей челюсти с полным зубным рядом. На снимке верхней челюсти полу-
84
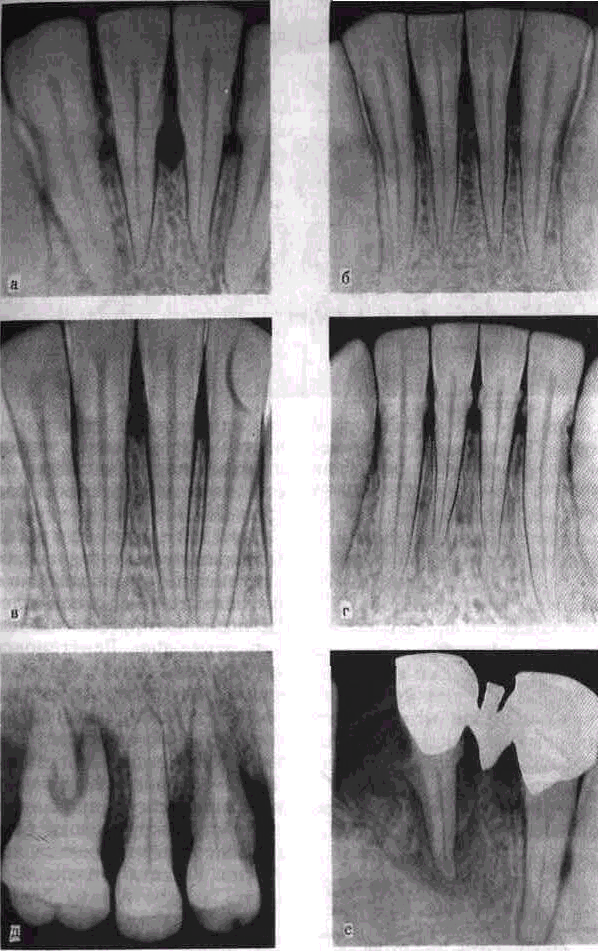
Рис. 67. Рентгенологические признаки заболеваний пародонта Рентгенограммы 21)12 а — деструк Ция компактной пластинки, б — остео пороз, в — расширение периодонтальной
щели, г — резорбция межальвеолярных перегородок, д — рентгенограмма 6541 образование костных карманов, е — рентгенограмма области [i23 секвестра ция костной ткани
85
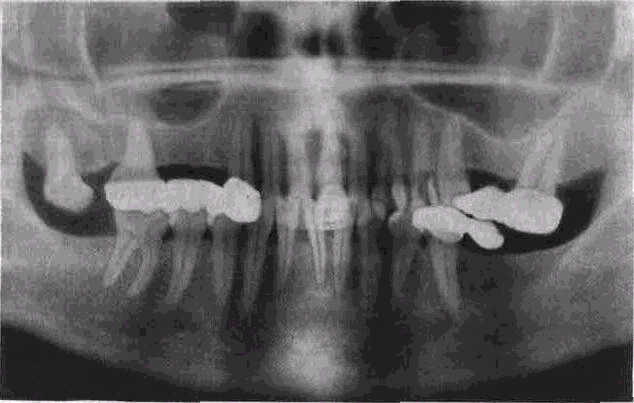
Рис. 68. Парадонтоз, легкая степень. Горизонтальная резорбция альвеолярной кости. Ортопантомо-грамма.
Рис. 69. Схема рентгенографии зуба
чается изображение верхнечелюстных пазух, частично полости носа и скуловых костей (рис. 70).
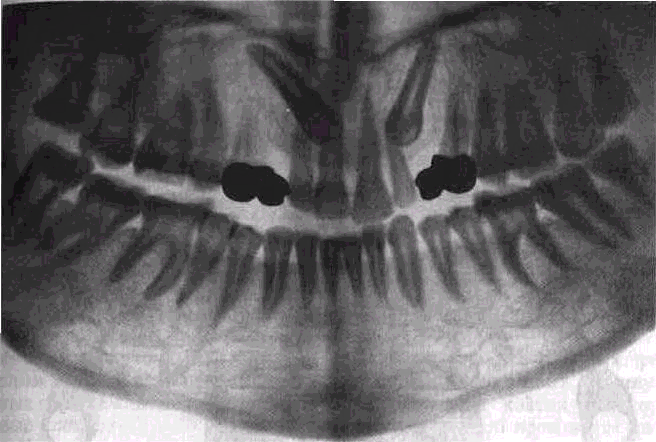
Ортопантомография (панорамная томография) позволяет получить изображение обеих челюстей на одной пленке. Исследование проводится на ор-топантографе. Рентгеновскую трубку и кассету с пленкой, имеющей форму полуцилиндра, располагают на противоположных концах одной оси строго напротив. Рентгеновская трубка и пленка, вращаясь, описывают концентрическую неполную окружность вокруг головы больного, которая фиксирована неподвижно. Кассета с пленкой, вращаясь вокруг головы больного, перемещается и вокруг своей вертикальной оси, при этом рентгеновское излучение последовательно засвечивает различные отделы челюстей и фиксирует их на пленке. Рентгеновской трубке можно придать вращение вокруг трех осей, что
86
позволяет обеспечить перпендикулярное и орторадиальное направления лучей по отношению к снимаемой области.
Панорамная томография способствует получению одномомен-тного изображения всей зубоче-люстной системы как единого функционального комплекса (рис. 71). Недостатком метода является не очень четкое изображение структуры костной ткани, преимущественно в области передних зубов.
Электрорентгено-г р а ф и я дает возможность получить на обычной бумаге рентгеновское изображение исследуемого объекта. Для этого с помощью специального приспособления к рентгеновскому аппарату получают скрытое изображение исследуемого объекта на электрически заряженной селеновой пластинке. Рентгеновское излучение во время экспозиции разрушает заряд пластинки в зависимости от степени плотности структуры объекта. В результате получается скрытое электростатическое изображение, которое после опыления специальным порошком проявляется и переносится на бумагу.
Метод экономичен, удобен, поскольку все операции выполняются на свету без использования растворов.
На электрорентгенограмме ос
тается контрастное изображение структуры кости и мягких тканей, что представляет определенную ценность для клиники, однако существующие методики и аппаратура нуждаются в усовершенствовании.
Эхоостеометрия позволяет количественно оценить состояние костной ткани челюстей. Используют отечественный эхоостеометр марки ЭОМ-01ц в абсолютном режиме. Передающие и принимающие эхосигналы датчики для лучшего контакта предварительно смазывают вазелиновым маслом и плотно прижимают к кости исследуемого участка на протяжении 40 мм. У лиц без патологии пародонта ультразвуковые волны распространяются в среднем за 13— 15 мкс. При остеопорозе это время увеличивается до 15—17 мкс, при тяжелой форме генерализо-ванного пародонтита составляет 18—20 мкс.
Эхоостеометрию можно использовать при массовых обследованиях организованных кон-тингентов населения; как дополнительный тест для оценки состояния кости, наблюдения за динамикой ее изменения в процессе лечения. Использование метода у больных с заболеваниями пародонта позволяет сократить на 20—25 % рентгенологические исследования (рис. 72).
МЕТОДЫ ДИАГНОСТИКИ
ЛАБОРАТОРНЫЕ МЕТОДЫ
Цитологический м е-т о д используют для исследования содержимого пародон-тальных карманов и других очагов поражения пародонта. Со
держимое изучают по методике П. М. Покровского и М. С. Макаровой в модификации И. А. Бенюмовой (1962). Паро-донтальные карманы предвари-
87
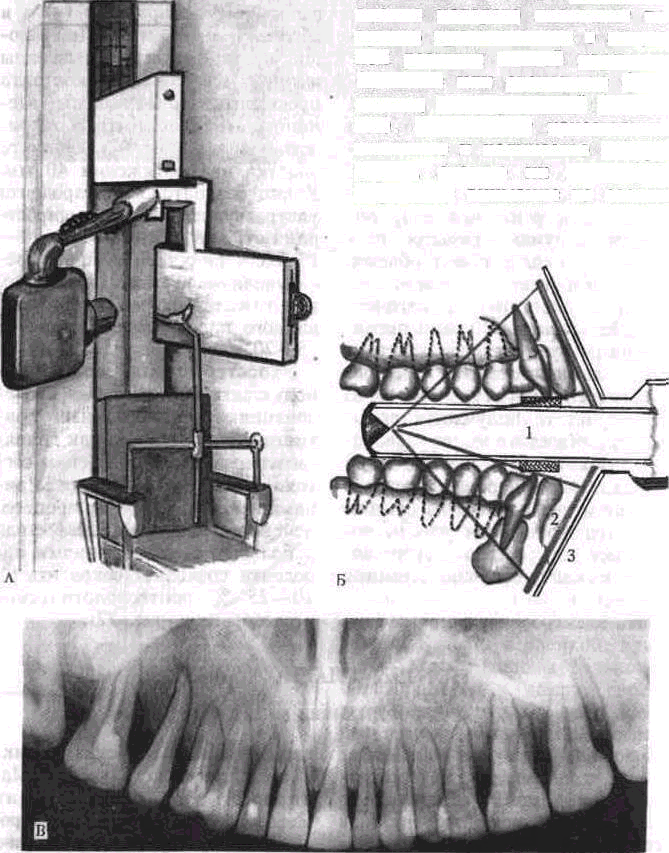
А — аппарат «Панорекс» Б — подготовка к рентгенографии (схема) 1 — рентгеновская трубка, 2 — пленка, 3 — кассета В — панорамная рентгенограмма зубов верхней челюсти
тельно промывают изотоническим раствором хлорида натрия, стерильной корневой иглой с ту-рундой производят забор материала и переносят его на предметное стекло. Препарат фиксируют смесью Никифорова и окрашивают по Граму и Гимзе — Романовскому.
Микроскопически изучают клеточный состав экссудата, оценка которого позволяет получить представление о защитной реакции тканей пародонта (наличие или отсутствие фагоцитоза, незавершенный фагоцитоз) . Определяют качественное состояние и количество нейтро-филов, стадию их дистрофии. Обращают внимание на состоя
ние других клеточных элементов: лимфоцитов, полибластов, эпителиальных и плазматических клеток.
Эксфолиативная цитология позволяет вести динамические наблюдения за течением заболевания, так как степень керати-низации слизистой оболочки характеризует ее барьерную функцию.
Материал для цитологического исследования берут с поверхности межзубных сосочков с помощью резиновых полосок или кубиков и переносят на предметное стекло. Окраска мазков-отпечатков определяется целью исследования. Для общего обзора мазки окрашивают по методу Романовского — Гимзы. Под микроскопом с помощью иммерсионной системы изучают качественный и количественный состав клеточных элементов крови, эпителиальных клеток. Гистохи-мические методы исследования
Рис. 71. Ортопантомограмма челюстей.
89

Рис. 72. Эхоостеометр ЭОМ-01ц.
позволяют уточнить состояние обмена.
Для определения индекса кератинизации подсчитывают общее количество эпителиальных клеток в поле зрения микроскопа, затем число обнаруженных ороговевших клеток умножают на 100 и делят на общее количество. Иногда индекс кератинизации высчитывают отдельно для слизистой оболочки каждой челюсти. Уменьшение степени кератинизации свидетельствует о снижении защитной функции.
Ротовая цитодиаг-н о с т и к а основана на данных о циклических изменениях многослойного плоского эпителия полости рта синхронно с менструальным циклом. Материал для исследования берут шпателем со слизистой оболочки щеки выше линии смыкания зубов — это наиболее удачное
90
для такого исследования место благодаря минимальному трав-мированию.
Различают четыре степени эс-трогенной насыщенности:
I степень — резкая недостаточность эстрогенов (в мазках обнаруживают атрофические клетки);
II степень — средняя степень дефицита эстрогенов (мазки состоят преимущественно из пара-ба зальных клеток с крупными ядрами);
III степень — умеренное снижение эстрогенов. В мазках встречаются промежуточные клетки с ядрами средней величины, единичные парабазальные и поверхностные клетки;
IV степень характерна для хорошей эстрогенной насыщенности (в мазках преобладают поверхностные клетки). Достоверное заключение о функциональной активности яичников можно получить при биохимических исследованиях гормонального статуса.
Эмиграция лейкоцитов в полость рта (метод Яси-новского) позволяет судить о защитных реакциях тканей паро-донта, степени фагоцитоза, характере воспалительной реакции.
Для полоскания рта используют 10 мл изотонического раствора хлорида натрия. Длительность одного полоскания — 30 с. Промежутки между полосканиями 5 мин. Первые 3 порции выплевывают, три последующие собирают в пробирки для исследования. Пробирки закрывают, взбалтывают содержимое. Пипеткой отмеряют 1 мл смыва, переносят в другую пробирку, делают разведение (в 9 раз). Тщательно взбалтывают, под
крашивают 1 % водным раствором трипанового синего и 1 % водным раство»ром конго красного (по 1 капле). Пипеткой заполняют камеру для подсчета. Через 5—10 мин после оседания лейкоцитов производят подсчет в 30 полях зрения.
Камера представляет собой предметное стекло, на которое наклеено второе толщиной 1 мм с отверстием б центре. Для работы используют окуляр с ограниченным полем зрения, равным 45 квадратика»^ по камере Горя-ева.
Подсчитывают в 10 полях зрения количество живых, мертвых лейкоцитов и клеток плоского эпителия. Затем производят расчеты:
1) среднее число лейкоцитов в 1 поле зрения (живых и мертвых отдельно) и кл еток плоского эпителия;
2) среднее число лейкоцитов в 1 поле зрения (живых и мертвых отдельно) и клеток плоского эпителия умножают на 400 и на разведение и делят на 45. Полученное число показывает количество эмигрировавших лейкоцитов в 1 мл смывной жидкости по Ясиновскому.
Для суждения о качественном составе клеточных элементов смыва готовят мазки из осадка, которые фиксируют в этиловом спирте и окрашивают по Романовскому — Гимзе. Затем в мазках проводят дифференцированный подсчет относительного количества неизмененных нейтрофилов и находящихся в стадии дистрофии. Учитывают количество фагоцитов и лимфоцитов. Производят дифференциацию эпителиальных клеток по степени зрелости. Определяют
'91
количество ороговевших, промежуточных и парабазальных эпителиальных клеток. Степень ороговения устанавливают по клеточной морфологии в дополнение к реакциям окрашивания. Всего подсчитывают 100 клеток и выводят процент. В норме 80 % эмигрировавших в полость рта жизнеспособных лейкоцитов сохраняют подвижность и функцию фагоцитоза в течение 2,5 ч. По интенсивности эмиграции лейкоцитов и десквамации можно судить о реактивности слизистой оболочки рта, степени тяжести патологического процесса в тканях пародонта. Этот метод объективно оценивает результаты различных способов лечения заболеваний пародонта.
Г е.м ограмма — совокупность качественного и количественного исследования крови. Для подсчета гемограммы мазки го
товят по обычной методике. В морфологической картине периферической крови определяют отклонения от нормы: уменьшение числа эритроцитов, снижение уровня гемоглобина, сдвиг лейкоцитарной формулы, увеличение СОЭ.
М о н о ц и т о г р а м м а — это тест функционального состояния активности мезенхимы, который изучают по методике О. П. Григоровой путем дифференцированного подсчета и определения процентного соотношения различных форм (юных и старых) моноцитов в периферической крови. В норме процентное соотношение различных групп дифференцированных моноцитов следующее:
промоноцитов 20—23 %, собственно моноцитов 26—32 %, полиморфно-ядерных 42—62 %, полинуклеаров 0,1 %.
МИКРОБИОЛОГИЧЕСКИЕ МЕТОДЫ
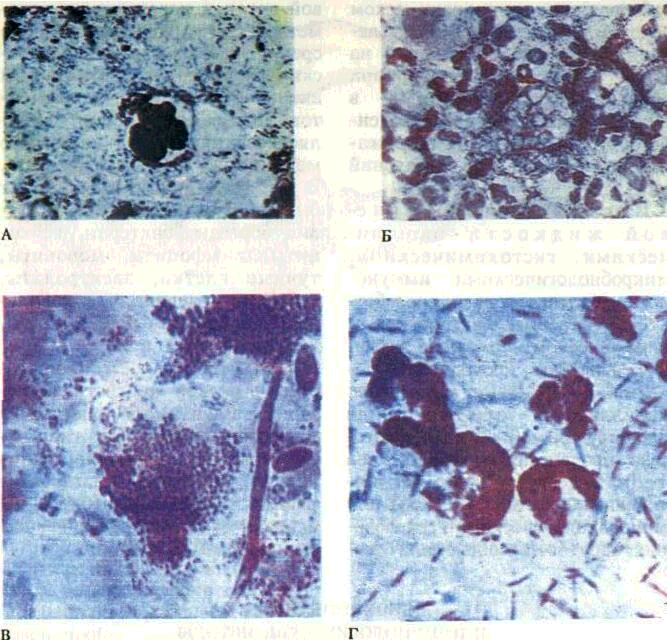
М и к р о б и ол о ги ч е с к о е исследование позволяет установить состав микрофлоры в поверхностных и глубоких зонах пародонтального кармана, провести дифференциацию ее, что важно для диагностики и последующего выбора медикаментозных средств лечения.
Забор материала и окраска его для микробиологического исследования тождественны с таковыми для цитологического исследования (рис. 73).
Для определения микробного числа используют промывную жидкость (первые две порции), собранную для исследования интенсивности эмиграции лейкоцитов и десквамации эпителия. Го
товят б разведении исследуемой жидкости: 10, 102, 103, 10", 10s 10 . Из четырех последних раз-ведений берут по 1 мл для посева на агаре и выращивания в термостате при температуре 37°С в течение 24—36 ч. Затем производят подсчет абсолютного числа микробных тел в 1 мл промывной жидкости.
Показатель обсеме-ненности п а р о д о н-тального к а р м а н а м и кроорганизмами отражает характер течения воспалительного процесса и эффективность лечения.
Забор материала производят стерильной ватной турундой на глубине 2 мм. Затем концевую
92
часть турунды промывают 10 мл изотонического раствора хлорида натрия, получают взвесь микроорганизмов.
Посев культуры проводят в чашке Петри, на мясопептонный агар, добавляя 1 мл взвеси культуры микроорганизмов, разведенной в 100 раз, и затем помещают в термостат при температуре 37°С на 48 ч, после чего подсчитывают колонии микроорганизмов на поверхности и в толще агара.
У больных с хроническим и обострившимся течением заболеваний пародонта эти показатели коррелируют с тяжестью
Рис. 73. Микрофлора пародонталь-
ного кармана х 90
А — кокки, Б — простейшие, В — грибы;
Г — фузобактерии и спирохеты
93
заболевания: при хроническом течении они составляют до лечения примерно 36 колоний на 1 см поверхности агара; при обострившемся течении — в 10 раз больше. После проведенного курса лечения их содержание не превышает 1—2 колоний на 1 см .
Исследование десне-вой жидкости цитологическими, гистохимическими, микробиологическими, иммуно-логическими методами способствует уточнению диагностики и динамическому контролю за эффективностью проводимого лечения. Ее собирают с помощью капиллярных трубочек или фильтровальной бумаги, которую продвигают под десну на 1 мм и держат 3—5 мин. Материал для цитологического или микробиологического исследования берут с помощью платино
вой петли и переносят на предметное стекло или питательную среду. Благодаря иммунологиче-ским свойствам и фагоцитарной активности клеточных элементов десневая жидкость составляет важную часть защитного механизма тканей пародонта. В десневой жидкости могут быть обнаружены клетки эпителия борозды, бактерии, лейкоциты, лимфоциты, моноциты, тучные клетки, электролиты, глюкоза, мочевина, бактериальные эндотоксины, ферменты, иммунные тела и др.
Показатели качественного состава десневой жидкости, ее количества являются достаточно информативными объективными критериями оценки состояния тканей пародонта, диагностики ранних признаков заболевания, а также динамики эффективности проводимой терапии.
биохимичбские
И ИММУНОЛОГИЧЕСКИЕ МЕТОДЫ
Биохимические методы. Для ранней диагностики болезней пародонта в последние годы используют определение в сыворотке крови и слюне содержания нейраминовой кислоты, фу-козы, оксипролина в моче, содержание ферментов протео-лиза и их ингибиторов в сыворотке крови и слюне. Сравнительная оценка этих цифровых показателей до и после лечения рассматривается как тест эффективности лечения.
Содержание витамина Е вкрови в определенной степени отражает содержание то-коферола ацетата в сыворотке крови. Показано определение то-
коферола ацетата у подростков при физиологическом и особенно патологическом половом созревании.
Насыщение тканей аскорбиновой к и с л о-т о и уменьшает проницаемость капилляров, стимулирует функциональную деятельность органов и тканей, оказывает положительное влияние на обмен коллагена и др. Для определения тканевой насыщенности витамином С на слизистую оболочку спинки языка инъекционной иглой наносят каплю индикатора (0,06 % раствор натриевой соли 2,6-дихлорфено-линдофенола), который восста
94

навливается аскорбиной кислотой при комнатной температуре, — индикатор обесцвечивается. Время обесцвечивания раствора определяется в секундах. При анализе результатов языковой пробы следует учитывать сезонные колебания содержания в тканях аскорбиновой кислоты (рис. 74).
Радиоизотопное и с-следование применяется для изучения обменных процессов в тканях пародонта. Используются меченые вещества, принимающие активное участие в метаболизме ("Na, "Са, Р и др.), что позволяет исследовать ранние патологические нарушения в тканях пародонта и оценить эффективность различных методов лечения.
Иммунологические методы. Неспецифическая рсзистент-ность организма снижается соответственно степени и тяжести патологического процесса в па-
Рис. 74. Определение насыщенности ткани аскорбиновой кислотой.
А — внутрикожная проба; Б — языковая проба.
95
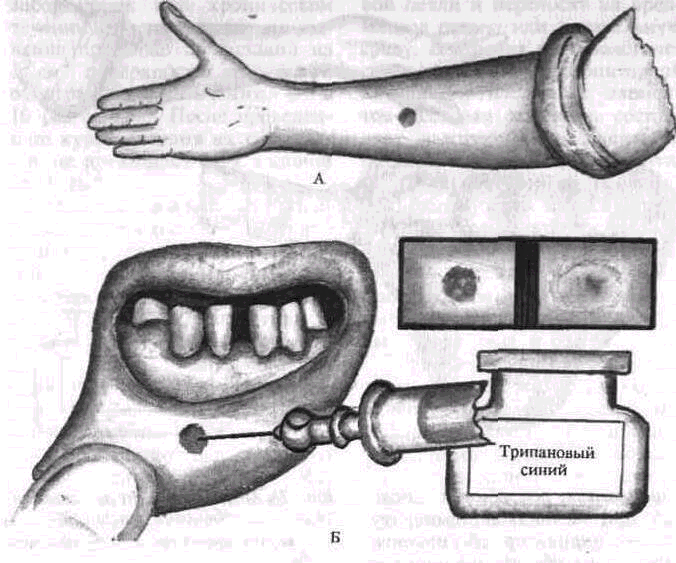
Рис. 75. Проба Кавецкого
А — внутрикожная проба, Б — внутри
слизистая проба
родонте: угнетена функциональная активность соединительной ткани, снижены титр лизоцима, фагоцитарная активность лейкоцитов, комплементарная активность сыворотки крови, активность макрофагов; повышена повреждаемость нейтрофилов, высоки показатели лейкергии или реакции агломерации лейкоцитов (PAJI). При заболеваниях пародонта увеличивается титр противодесневых аутоанти-тел, число тучных клеток, повышается митотическая активность клеточных элементов межальвеолярных сосочков и др Неспецифическими тестами ал-лергологического статуса организма являются также эозино-филия в периферической крови и тканях патологического
96
очага десны, тромбопения, лейкопения, агранулоцитоз, изменение протеинограммы, реакция адсорбции микроорганизмов
Внутрикожная проба по Кавецкому в модификации С М. Базарновой помогает определить функциональное состояние соединительной ткани. Проба основана на способности ткани задерживать индифферентные красители. В слизистую оболочку нижней губы вводят 0,1 мл 0,25 % раствора трипанового синего О распространении краски судят по размеру пятна. Его диаметр измеряют сразу после инъекции и спустя 3 ч. Отношение квадрата радиуса пятна в момент введения краски к квадрату его радиуса через 3 ч является коэффициентом пробы В норме он равен от 5 до 7 Значение его ниже 5 свидетельствует об угнетении, выше 7 — об активности функционального состояния системы соединительной ткани организма.
При внутрикожном введении указанного раствора в количестве 0,2 мл коэффициент вычисляют как отношение квадрата радиуса пятна через 24 ч после инъекции краски к квадрату радиуса сразу же после введения краски. При патологии пародонта наблюдается угнетение функционального состояния системы соединительной ткани (рис. 75).
Определение уровня лизоцима в слюне (метод Лоури) основан на способности лизоцима слюны расщеплять полисахариды клеточной оболочки бактерий. Активность фермента определяется нефеломет-рически по изменению мутности
суспензии Micrococcus lysodecticus и выражается в микрограммах кристаллического лизоцима на 1 мг белка за 30 мин инкубации при температуре 37°С, также определяют его содержание в 1 мл слюны.
Фагоцитарная активность лейкоцитов характеризует неспецифическую резистентность организма. Двухмиллиардную взвесь убитой нагреванием суточной культуры стафилококка (штамм 209) смешивают с 0,1 мл цитратной крови больного Смесь инкубируют в термостате при температуре 37'С в течение 30 мин и 2 ч, затем готовят мазки, подсчитывают число клеток, поглотивших микроорганизмы, — фагоцитарный индекс (ФИ) Затем вычисляют индекс завершенности фагоцитоза (ИЗФ):
МЧф ФП(30 мин) х ФИ(30 мин) ФП(2 ч) х фп(2 ч)
Реакция адсорбции м и кроорганизмов РАМ клетками эпителия слизистой оболочки рта может быть применена для комплексного клинического обследования больных, определения эффективности предпринятых лечебных мероприятий, при заболеваниях пародонта и слизистой оболочки рта (рис 76).
Путем соскоба берут мазок со здорового участка слизистой оболочки альвеолярной части десны и окрашивают по Романовскому, Лейшману или Пап-пенгейму.
В окрашенных мазках изучают взаимоотношение микрофлоры полости рта с эпителиальными клетками слизистой оболочки. Флора полости рта в основном
4—542
97
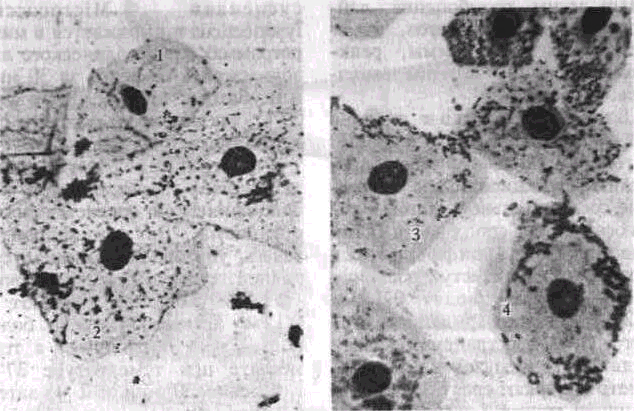
Рис. 76. Реакция адсорбции микроорганизмов (РАМ) эпителиальными клетками разных групп, х 200. 1—1-й группы; 2—4-й группы; 3—2-й группы; 4—3-й группы.
Рис. 77. Инструмент для забора биогттатов слизистой оболочки.
представлена кокками. Подсчитывают количество кокков, адсорбированных на поверхности эпителиальных клеток, и последние делят на 4 группы:
1) эпителиальные клетки, на поверхности которых нет адсорбции микроорганизмов или встречаются единичные кокки;
2) адсорбция эпителиальной клеткой от 5—25 кокков;
3) эпителиальные клетки, имеющие на своей поверхности 26— 50 кокков;
4) адсорбция 51 и более кокков на поверхности клеток типа муравейника.
Расчет производится на 100 эпителиальных клетках. Клетки 1-й и 2-й групп относят к группе клеток с отрицательной РАМ, 3—4-й — с положительной РАМ. При микроскопии в каждом мазке выводят процент клеток с положительной и отрицательной РАМ.
По проценту положительной РАМ судят о неспецифической
98
резистентности организма: при РАМ 70 % и выше функциональное состояние организма хоро
шее, 31—69 % — удовлетворительное, 30 % и ниже — неудовлетворительное.
МОРФОЛОГИЧЕСКИЕ МЕТОДЫ
Биопсия проводится в случаях, если затруднена дифференциальная диагностика заболеваний пародонта (болезни крови, злокачественные новообразования и др.). Иссеченные участки пораженных тканей подвергают гистологическому исследованию. Под проводниковой или инфиль-трационной анестезией с помощью ножниц, скальпеля или специальных инструментов иссекают участок пораженной ткани. Материал для исследования по возможности следует брать с пограничного участка между видимо здоровой и патологической тканью. Кусочек ткани размером 3—5 мм берут с подслизистым слоем и подлежащими тканями, рану ушивают (рис. 77). Био-псийный материал «помещают в пробирку с фиксирующим раствором и направляют в патоло-гоанатомическое отделение для исследования. В сопроводительном направлении указывают краткие анамнестические данные, данные объективного обследования и предполагаемый диагноз.
Морфологические изменения при болезнях пародонта разнообразны и выявляются во всех тканях пародонта. Преимущественно
наблюдаются дистрофические и воспалительные процессы.
При гингивите преобладают воспалительные явления, при па-родонтите — дистрофически-воспалительные, а при пародонто-зе — дистрофические.
Дистрофические изменения в эпителии проявляются нарушением ороговения, вакуольной и баллонирующей дистрофией клеток. В соединительной ткани и сосудах наблюдаются мукоидное набухание, фибриноидные изменения, фрагментация и глыбчато-зернистый распад волокон, гиали-ноз и склероз, в костной ткани — остеопороз и остеосклероз.
Воспаление тканей пародонта бывает острым и хроническим. Часто при хроническом воспалении имеет место смена фаз затихания и обострения процесса.
При воспалительных процессах превалируют гиперемия, отек, лейкоцитарная или мелко-клеточная лимфоидная инфильтрация, накопление размножающихся соединительных клеток, преимущественно лимфоцитов, фибробластов, плазматических клеток, и формирование зрелой соединительной ткани, макрофа-гальная или остеокластическая резорбция альвеолярной кости.
Контрольные вопросы
99
2. Какие местные травматические фак-
4*
торы вызывают болезни пародонта?
3. Какова индексная оценка состояний пародонта?
4. Какие функциональные методы ис-
следования тканей
пародоита являются наиболее информативными9
5 Перечислите
лабораторные и микробиологические
методы исследования
6 Какие биохимические
и иммуноло-гическис методы применяют
для исследования пародонта?
7 Назовите
морфологические методы исследования
тканей пародонта.
Рекомендуемая литература
