
Атриовентрикулярные блокады.
При атриовентрикулярной блокаде нарушается передача импульса с миокарда предсердий на миокард желудочков.
В зависимости от степени задержки проведения импульса атриовентрикулярные блокады подразделяют на неполные (I и II степени) и полную (III степени). Диагностика степени блокирования осуществляется по данным ЭКГ.
Атриовентрикулярная (АВ) блокада I степени диагностируется на основании постоянного удлинения интервала PQ стандартной ЭКГ более 0,2 с (200 мс). При этом каждый импульс проводится от предсердий к желудочкам, т.е. за каждым зубцом Р следует связанный с ним комплекс QRS (рис.).
Рисунок. АВ-блокада 1 степени, удлинение PQ до 0.28 сек
Атриовентрикулярная блокада II степени характеризуется периодически возникающим прекращением проведения электрических импульсов через АВ соединение. На ЭКГ в этот момент регистрируется только зубец Р, следующий за ним комплекс QRS отсутствует. АВ блокада II степени подразделяется на 2 типа.
Тип Мобитц I (I тип, блокада Венкебаха, периодика Самойлова-Венкебаха) характеризуется прогрессирующим удлинением интервала PQ в последовательных комплексах PQRST, заканчивающимся выпадением желудочкового комплекса. Такие циклы повторяются и носят название периодики Самойлова-Венкебаха.
Тип Мобитц II (II тип) характеризуется периодическим выпадением комплекса QRS без предшествующего удлинения интервала PQ.
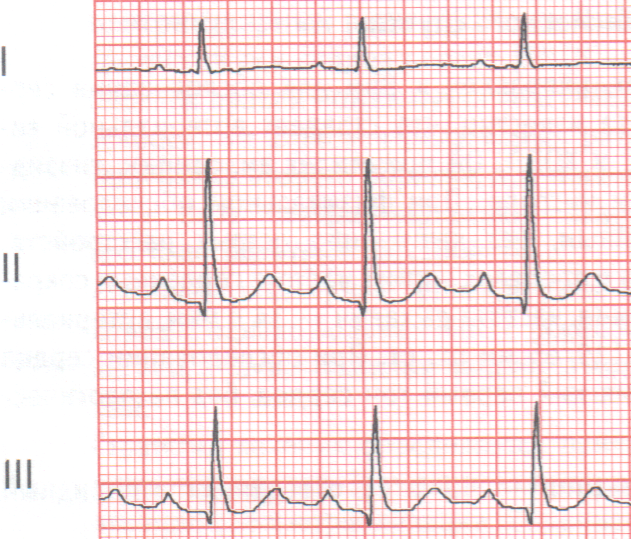
Среди АВ блокад II степени выделяют блокады 2:1, когда каждый второй предсердный импульс не проводится к желудочкам, что не позволяет оценить изменения продолжительности интервала PQ от комплекса к комплексу.
Рисунок. АВ-блокада 2 степени 2:1.
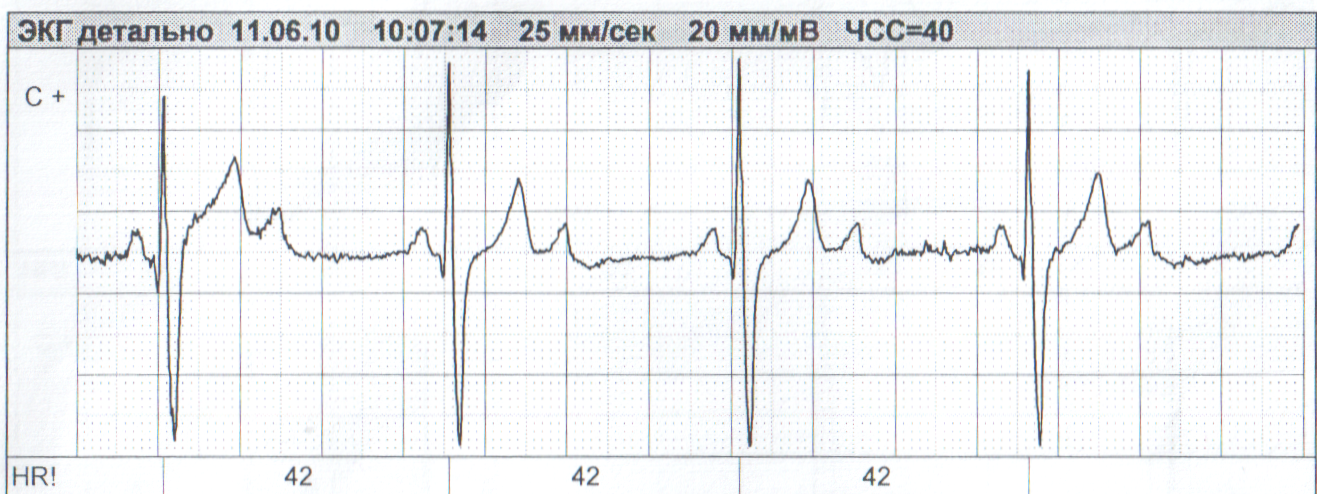
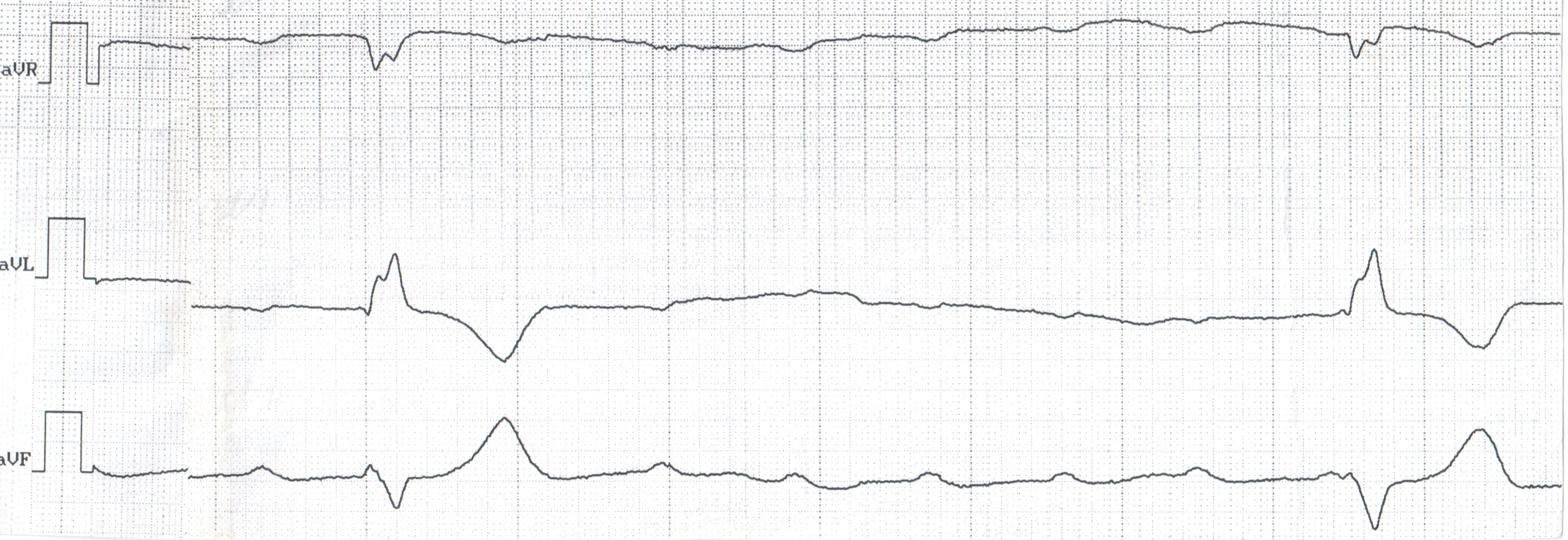
Атриовентрикулярная блокада III степени характеризуется полным прекращением проведения импульса через АВ соединение, в результате чего предсердия и желудочки возбуждаются и сокращаются независимо друг от друга. На ЭКГ фиксируется регулярное появление зубцов Р. С меньшей частотой, но так же регулярно регистрируются комплексы QRS. Полностью отсутствует взаимосвязь между зубцами Р и комплексами QRS, т.е. зубец Р может оказаться на различном расстоянии впереди или позади комплекса QRS или совпадать с ним.
Рисунок. Полная АВ блокада, ЧС предсердий 140 в мин, ЧС желудочков 25 в мин
В плане прогноза и тактики ведения больных важное значение имеет разделение АВ блокад на проксимальные (выше ствола пучка Гиса) и дистальные, локализующиеся ниже АВ узла в системе Гиса-Пуркинье. Более неблагоприятное, прогрессирующее течение имеют дистальные блокады, которые возникают на уровне ствола или (и) ножек пучка Гиса. При блокадах ножек на ЭКГ, наряду с признаками нарушенного проведения импульса от предсердий к желудочкам, наблюдается расширение и деформация комплекса QRS, характерная для блокады двух или трех ветвей пучка Гиса.
Лечение са и ав - блокад
В случае острых блокад необходимо этиологическое или патогенетическое лечение заболевания сердца, на фоне которого возникло нарушение проводимости, может привести к их исчезновению. Такая динамика, в частности, характерна для блокад, осложнивших течение миокардита или острого инфаркта миокарда.
Кратковременный эффект при остро возникшем нарушении проведения импульса (особенно в области АВ узла, имеющего богатую вегетативную иннервацию) может дать назначение адреномиметиков или холиноблокаторов. Атропина сульфат (холиноблокатор) вводится внутривенно в дозе 1-2 мл 0,1% раствора. Изадрин (неселективный β-адреномиметик) назначается в дозе 5 мг (1 табл.) под язык с повторным приемом через 2-4 часа. Алупент (неселективный β-адреномиметик) вводят медленно внутривенно в дозе 0,5-1,0 мл 0,05% раствора на 10 мл физ.раствора. Некоторого увеличения ЧСЖ можно достичь рефлекторным путем в ответ на расширение периферических сосудов. Таков механизм действия антагониста кальция нифедипина, который назначают по 10 мг 3-4 раза в день и нитратов продленного действия, представителем которых является нитросорбид, назначаемый по 10 мг 3-4 раза в день.
Однако ни один из известных медицинских препаратов не является средством эффективного лечения блокад, особенно II-III степени.
Наличие симптомов недостаточности церебрального кровотока (синкопальные состояния, синдром Морганьи-Адамса-Стокса), нарастание признаков сердечной недостаточности (одышки, отёков, размеров печени, появление приступов сердечной астмы), частота сердечных сокращений менее 40 в 1 минуту являются показаниями к оперативному лечению - имплантации постоянного электрокардиостимулятора (ЭКС). Последняя должна проводиться только после оценки состояния атриовентрикулярной проводимости для решения вопроса о режиме стимуляции (предсердная или желудочковая).
