
- •Глава I
- •Глава II
- •Глава III
- •Глава IV
- •Глава V заболевания век
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава X
- •Глава XII
- •Глава XIII V V
- •Глава XV
- •Глава XVI
- •Глава XVIII
- •Глава XIX
- •Глава XX
- •Глава XXI
- •Глава XXII
- •Глава I. Анатомия и физиология органа зрения. —л. А. Бочкарева 15
- •Глава 11. Методики исследования органа зрения. — а. А. Бочкарева 52
Глава XVI
ЗАБОЛЕВАНИЯ ГЛАЗОДВИГАТЕЛЬНОГО АППАРАТА
Патология глазодвигательного аппарата — явление нередкое. Она может выражаться в неправильном положении глаз, ограничении их движений, нарушениях конвергенции и дивергенции, нистагме.
На практике наиболее часто приходится встречаться с неправильным положением глаз — косоглазием. Оно характеризуется_>отклоне-ЩёМ—ОШШЮ—Ш^ПШЗ- ОТ. „общей точки фиксации и J^yjHSiSgy 6jULuJL3UiJ&J&JLSlJ-0l _2ШШш*-Зто является важнейшим симптомом косоглазия, поэтому, прежде чем рассматривать проблему косоглазия, необходимо вкратце коснуться механизма бинокулярного зрения.
БИНОКУЛЯРНОЕ ЗРЕНИЕ
Бинокулярное зрение означает зрение двумя глазами, однако при этом предмет видится единично, как бы одним глазом. Наивысшей степенью бинокулярного зрения является глубинное, р_ельефное, простран-ственное, стереоскопичесше-_ Кроме~того,~при бинокул1рном~восприя-"таи^ТЗъгктшГповышается острота зрения и расширяется поле зрения. Бинокулярное зрение — сложнейшая физиологическая функция, -высший этап эволюционного развития зрительного анализатора.
Полноценное восприятие глубины возможно только двумя глазами. Зрение одним глазом — монокулярное2— дает представление лишь о высоте, ширине, форме предмета, но не позволяет судить о взаиморасположении предметов в пространстве «по глубине». Тем же характеризуется и _о_д_н о в р £_м_е_н н о е зрение, при котором в высших зрительных центрах воспринимаются импульсы то от одного* то от другого глаза. Правда, благодаря изменениям аккомодации, величине ретинального изображения и т. д. существует все-таки и

некоторое монокулярное представление о глубине, однако такое «одноглазое» глубинное зрение в 20 раз хуже бинокулярного и требует к тому же длительной тренировки. Таким образом, переход от зрения одним глазом к зрению двумя глазами — типичный переход количества в качество, в чем легко убедиться, если посмотреть в стереоскоп на диапозитив двумя глазами, а затем одним.
На рис. 240 схематично представлен механизм бинокулярного зрения. Если оба глаза фиксируют точку А, то ее изображение Фокусируется на центральные ямки желтых пятен сетчаток (а и av) и точка воспринимается как одна. Обусловлено это тем, что желтые пятна являются соответствующими (идентичными), или Д£Л££_£ п о н д и рую щ и. ■^-аГточками сетчаТгых~оболо^" чек. Кроме макулярных зон, к корреспондирующим точкам относятся все точки сетчаток, которые совпадут, если оба глаза совместить в один, няпп-
»ь™ГрГиНда„Г,ГсеГа^П„"а™оЧаеГЖе"*™"™«« « -*™~ Остальные точки сетчаток, не совпадающие одна с другой получили название несоответствующих (неидентичных), или д я с п an' атТы х Если рассматриваемый обьект фокусируется на 2otS££™St£-
с°вязи ДТмТ ПеРеДае'ТеЯ В РаЗЛИЧНЫе ^^™%ы головного моЙ! н лп „.Т* СЛИЯНИЯ объект°в и возникает двоение, или примет о£ Л£ГКО провеРить> <*пи зафиксировать какой-то ВДжнеГвекоТсГести^' * ЭаТСМ ПаЛЬЦеМ <снаР™ ^рез верхнее или Доение яп1™ ДН° Ю глазных яблок от общей точки фиксации. шркшогоан^^топ11 ПРИ нарушении Функционального состояния яис^когГьно? и" тТРИМ€Р' ПРИ УТОМленйа. интоксикации (в том их°г™ТкИМСЯ СН°Ва К РИа 24°- При Ф^ации точки А в поле зрения обо-уладу*в<211™ЖаТЬ ТаКЖ6 Т°ЧКИ В И С- Лучи> «сходящие из точки В,
т е на лигпяп У ПРаВСе ЖеЛТ0Г° ПЯТна <*>>• а в левом ~ леве^ (Ь. т. е. на диспаратные участки сетчаток). Вследствие этого точка В будет
 видна
в двойном изображении, причем изображение
правого глаза расположится
левее фиксируемой точки А, а левого —
правее ее, поскольку
проекция точки, раздражающей височную
половину сетчатки,
располагается в носовой половине поля
зрения и наоборот. Такая диплопия
получила название перекрестной.
видна
в двойном изображении, причем изображение
правого глаза расположится
левее фиксируемой точки А, а левого —
правее ее, поскольку
проекция точки, раздражающей височную
половину сетчатки,
располагается в носовой половине поля
зрения и наоборот. Такая диплопия
получила название перекрестной.
Проследив за изображением на сетчатках точки С, можно видеть, что в правом глазу оно расположится левее желтого пятна (с), а в левом — правее (с,), т. е. опять-таки в диспаратных участках. Следовательно, и точка С будет двоиться, но теперь изображение правого глаза будет"-лежать правее фиксируемой точки А, а левого — левее. Такая диплопия называется одноименной^_
Проверить наличие одноименного и перекрестного двоения можно, например, с помощью двух карандашей, если представить их вместо точек В и С и, поочередно фиксируя взглядом каждый из них, наблюдать за отклонением нефиксируемого карандаша, закрывая то один, то другой глаз.
В жизни перед глазами человека располагается множество предметов на различном удалении друг от друга и таким образом постоянно существуют условия для возникновения диплопии. Тем не менее большинство людей не испытывают двоения. Объясняется это тем, что диплопия подавляется нашим сознанием. Однако такое подавление двойного изображения объектов при зрении двумя глазами не проходит бесследно. Наоборот,, наличиедиплопии (хотя и не воспринимаемой сознанием) обу_словливает бинокулярное зрение. Мозг «бессознательно понимает», что11рТ^^^^^т^ш^тгиюшш~прщМетлежит6п^е^точки
ского двоения не существовало, то не было бы и глубинного зрения.
Определяют бинокулярное зрение различными способами. Один из наиболее удачных и общепринятых — исследование с помощью цветового прибора Е. М^Белостоцкого и_С. Я. Фридмана. Для получения наглядного предсташ1е1?йТ~о~^йнокуляр"ном""зрении~'у себя самого можно проспать olпыт_Cшoшsз^£JШШШЁJ^J}Шo™y>, а также опыты со ,сгшцами_и чтещкм-^^асандашйм^
Опыт Соколова заключается в том, что обследуемый смотрит одним глазом в трубку (например, в свернутую трубкой тетрадь), к концу которой со стороны второго, открытого глаза приставляет ладонь. При наличии бинокулярного зрения создается впечатление «дыры» в ладони, сквозь которую воспринимается картина, видимая через трубку (рис. 241). Феномен можно объяснить тем, что картина, видимая через отверстие трубки, накладывается на изображение ладони в другом глазу. При одновременном зрении, в отличие от бинокулярного, «дыра» не совпадает с центром ладони, а при монокулярном феномен «дыры» в ладони не проявляется.
Опыт со спицами (их можно заменить стержнями шариковых ручек и т. п.) проводят так. Спицу укрепляют в вертикальном положении или ее держит обследующий. Задача обследуемого, имеющего в руке вторую спицу, состоит в том, чтобы совместить ее по оси с первой спицей. При наличии бинокулярного зрения задача легко выполнима. При. отсутствии его отмечается промахивание, в чем можно убедиться, проведя опыт с двумя и одним открытыми глазами.

Рис, 241. Опыт с «дырой» в ладони.
Проба с чтением с карандашом (или ручкой) состоит в том, что в нескольких сантиметрах перед носом читающего и в 10—15 см от текста помещают карандаш, который, естественно, закрывает часть букв текста. Читать при наличии такого препятствия, не перемещая головы, можно только при существовании бинокулярного зрения, так как буквы, закрытые карандашом для одного глаза, видны другим и наоборот.
Бинокулярное зрение — очень
важная зрительная функция. Ее отсутствие
делает невозможным качественное
выполнение работы летчика,
монтажника, хирурга и т. д. Формируется
бинокулярное зрение
к 7—15 годам ._Однако
у 6—8-недельного ребенка обнаруживается
способность фиксировать объект обоими
глазами и следить за ним, а
у 3—4-месячного — достаточно устойчивая
бинокулярная фиксация. К 5—6 месяцам
формируется основной рефлекторный
механизм бино-KJ™шшm.ЗJЩiИяzz^J^J^oJнjl>I
й ^ё^ф!ГёПГд^-спошбнисгь
к
слия=—
нию
в коре головного мозга двух"изоБражёнинГот
обеих сетчаток в единую
стереоскопическую картину. Если у
3—4-месячного ребенка все еще сохраняются
диссоциированные движения глаз, его
следует проконсультировать
у офтальмолога.
Для осуществления бинокулярного зрения, которое можно рассматривать как замкнутую динамическую систему связей между чувствительными элементами сетчатки, подкорковыми центрами и корой головного мозга (сенсорика), а также 12 глазодвигательными мышцами (моторика), необходим ряд условий: Р^т£ота_^р_ения_на каждый глаз, как правило, HgjfflikeJDjl^-^j^napjujn^
при взгляде вдаль и соответствующая конвергенция при взгляде вблизи, п£а^иль1Цйе_асс©щ«фованщ>1е движения 1гла»в направлении рассматриваемого объекта, налиыие_изшконии.(илжанизейконии не более_5—7%), способность к бифовеальному слиянию (фузии).
По наличию или отсутствию бинокулярного зрения можно отличить действительное косоглазие от мнимого, кажущегося, и от скрытого — гетерофории1.
 Между
оптической осью, проходящей через центр
роговицы и узловую
точку глаза, и зрительной осью, идущей
от центральной ямки желтого
пятна через узловую точку к фиксируемому
взором предмету, у большинства
людей имеется небольшой угол (в пределах
3—4°). Мнимое
косоглазие обусловлено тем, что
расхождение между ~зрТР~ тельной
и оптической осями достигает
бJCшьIцeJ|J^eJшчины (в отдельных случаях
10°) и центры роговиц смещаются в ту или
иную сторону, создавая впечатление
косоглазия. Однако сохранение у таких
лиц бинокулярного
зрения позволяет установить правильный
диагноз. MjfflMOjejc.oco»ia3ee-B-4icnpaBneHHH
не
нуждается.
Между
оптической осью, проходящей через центр
роговицы и узловую
точку глаза, и зрительной осью, идущей
от центральной ямки желтого
пятна через узловую точку к фиксируемому
взором предмету, у большинства
людей имеется небольшой угол (в пределах
3—4°). Мнимое
косоглазие обусловлено тем, что
расхождение между ~зрТР~ тельной
и оптической осями достигает
бJCшьIцeJ|J^eJшчины (в отдельных случаях
10°) и центры роговиц смещаются в ту или
иную сторону, создавая впечатление
косоглазия. Однако сохранение у таких
лиц бинокулярного
зрения позволяет установить правильный
диагноз. MjfflMOjejc.oco»ia3ee-B-4icnpaBneHHH
не
нуждается.
CjLP_MX^e-A-Q-£J^J!JLaJLeJ_j^ связано с
отсутствием полной гармонии в тонусе и деятельности глазодвигательных мышц и выражается в отклонении одного из глаз в период, когда человек не фиксирует взором какой-либо объект, например задумается, «уйдет в себя». Скрытое косоглазие встречается значительно чаще о р т о ф о р и и1 — состояния, при котором центры роговиц соответствуют середине глазной щели, а зрительные оси обоих глаз параллельны и направлены в бесконечность.
Скрытое косоглазие обнаруживается путем выключения одного глаза из акта бинокулярного зрения. Простейшим способом определения гетерофории является следующий. Обследуемого просят фиксировать обоими глазами какой-либо объект, например палец исследователя, а затем один глаз прикрывают рукой, как ширмой. Через несколько секунд руку убирают и наблюдают за положением глаза. Если он сделал установочное движение в сторону фиксируемого вторым глазом предмета, то значит за ширмой он был отклонен, что свидетельствует о наличии косоглазия, исправляемого импульсом к бинокулярному зрению. По описанному установочному движению глаза судят также о наличии бинокулярного зрения. При ортофории глаз останется с состоянии покоя.
Гетерофория, поскольку она исправляется актом бинокулярного зрения, в лечении не нуждается, исключая лиц, у которых вследствие значительного скрытого косоглазия бинокулярное зрение бывает затруднено. В таких случаях назначают призматические очки, прибегают к децентрированию обычных корригирующих стекол, а иногда к оперативному лечению.
Таким образом, ни мнимое косоглазие, ни, в большинстве случаев, гетерофория не является патологией. К ней относится лишь явное косоглазие, которое подразделяют на содружественное и паралитическое. Такое деление несколько схематично, тем не менее оно удобно для понимания сущности того и другого патологического процесса.
СОДРУЖЕСТВЕННОЕ КОСОГЛАЗИЕ
Содружественное косоглазие возникает обычно в раннем возрасте и отрицательно влияет на психику ребенка, вызывая у него боязнь насмешек, замкнутость и отчужденность. Косоглазие — не только '
1 От греч. orthos — прямой, правильный, и fero — стремлюсь.

Рис. 242. Содружественное косоглазие. а— сходящееся; 6 — расходящееся.
косметический дефект, что само по себе также немаловажно, но и тяжелый функциональный недостаток, выражающийся в отсутствии бинокулярного зрения и часто в более или менее значительном снижении центрального зрения косящего глаза, что ограничивает в последующем выбор профессии. Тем не менее родители, а подчас и врачи-неофтальмологи не придают этой патологии должного значения. Лечение детей с косоглазием порой откладывают на длительный срок, что делает невозможным восстановление утраченного зрения.
Содружественное косоглазие является социальной проблемой. Им страдают от 1,5 до 3,5% детей. В настоящее время, по данным различных авторов, в мире насчитывается не менееКЮ млн. косящих^ Признаки содружественного косоглазия следующие: ^сохранение полцогр рбъема лвижений глазных яблок: 2) равенство первичного и вт_о^ичного_ух1шв—.©зчуювення^-. 3) OTCyjr^j^H^^BOieHH^ несмОтря~на нарушение бинокулярного зрения.
Под первичны м угл ом о тк n_ojjjyLl пони мают угол отклонения косящего глаза, под j_T_ojp и ч н ы м — здорового. Углы отклонения определяют путем попеременной фиксации объекта то одним, то другим глазом. Если обследуемому, предложив фиксировать взглядом предмет, закрыть здоровый глаз ширмой, то косящий глаз займет срединное положение в глазной щели. Здоровый же глаз отклонится в ту сторону, в какую отклонялся ранее косящий глаз, и станет, таким образом, косящим, причем отклонение (вторичное) будет равняться первичному. В зависимости от того, в какую сторону отклоняется глаз, различают в н у т ренн е е, или с х o_g_jgjii_ej; _cjl. и н_а_р_у__ж н:_o_ij, или
расходящее _с__а. лс. о с о г Л-а-ии-е—£оис. 242), а также к_о_с о-
глазие к_В-£-£.х_У и K_°JL°-X л^к^Ж^^иоиз_У4_в ряде случаев встречается сочетание горизонтального и вертикального отклонения глаз.
Косоглазие бывает oji_H_s_£jzsuilSLuM^M-~ (монолатеральное, , монокулярное), когда от общей точки фиксации постоянно отклоняется



один и тот же глаз, и jbv.ctр__£_о_н-
JLJLM (а n^JL£JLiLSJ2JLi9-JiLe_£)i_ ПРИ кото~ ромГнаблюдается попеременное отклонение то одного, то другого глаза в зависимости от того, какой из них в каждый данный момент
Величина отклонени я г л аза (у£ о л __k_o_cj>
г л[а~з1Гя) вырШкаёргся~в~Трацусш~и определяется различными способами. Наиболее простым из них, хотя и не очень точным, является способ Гиршберга (рис. 243). Заключается он в том, что обследуемого просят фиксировать взглядом офтальмоскоп. Естественно, что пучок света, отражающийся от него, на роговой оболочке некосящего глаза совпадает с центром зрачка. Во втором же глазу роговичное отражение света будет смещено. Если при средней ширине зрачка (3—3,5 мм) роговичное отражение света расположится по краю зрачка, то угол косоглазия составит 15°, между краем зрачка и лимбом — 25—30°, на лимбе — 45°, за лимбом — 60° и более. Точнее угол косоглазия можно определить на периметре (рис. 244) и синоптофоре.
Существует несколько классификаций содружественного косоглазия. В нашей стране принята классификация, согласно которой косоглазие подразделяется на а к к о MiLIL.aJLHJliLH-fl.e, не а к к о мод а-ц и он но е и ч_а с т и ч но аккомода ц и о н н.ое. Такое деленйё~не охватывает всех форм содружественного косоглазия, но позволяет наметить индивидуальный план лечения больных.
А кк_£ии.а..д а ц и а н н о е- к ос о г -д. а-з-« ^—связано с необычными условиями аккомодации. Оно редко появляется ранее 2—3-летнего возраста, так как только к этому периоду жизни развивается выраженная способность к аккомодации. Вместе с тем следует иметь в виду, что в ряде случаев (8—16%) аккомодационное косоглазие может носить даже врожденный характер. Механизм аккомодационного косоглазия в значительной мере изучен: оно часто обусловлено нарушением нормальных соотноитш&-Мт^ш^эх^моцапяей_отдго__н_ другого глаза_м^ЖЖЛ^1Ш£Ш^ЛШеш^К^ош^Ш£шш^^Т^оя нормальным соотношением аккомодации и конвергенции в идеале понимают. положение, при котором каждой диоптрии аккомодации соответствует один метроугол конвергенции, т. е. схождение зрительных осей обоих
глаз, необходимое для фиксации предмета, расположенного на расстоянии 1 м. Однако подобное явление наблюдается только при эмметропии, в то время как в раннем детском возрасте преобладает ги-перметропическая рефракция. В связи с этим, когда речь идет о взаимоотношениях аккомодации и конвергенции у детей, имеется в виду эмпирически установленная возрастная норма клинической рефракции.
При наличии у ребенка не соответствующей возрасту аметропии условия для аккомодации изменяются: при высокой гиперметропии аккомодация становится чрезмерной, при миопии — недостаточной. Создаются неудобства для совместной работы глаз, бинокулярное зрение затрудняется и во избежание этого изображение одного из глаз
подавляется сознанием, подобно тому как при рассматривании
объектов вГмонокулярный микроскоп при незакрытом втором глазе подавляется изображение последнего!
Естественно, что сознание чаще подавляет менее четкое изображение, поступающее в кору головного мозга от глаза с меньшей остротой зрения, вызванной более высокой степенью аметропии. Тогда положение в .орбите глаза, выключенного_из_акта зрения, обусловливается толыГо"
тонусом его^глазодяяга!Ш^¥М1кММШ^- ~ ~* "
ч 'Вначале"~хуже видящий "глаз отклоняется периодически, затем косоглазие становится постоянным. В таких случаях оно бывает монолатеральным. При равной или почти равной степени аметропии и одинаковой остроте зрения обычно возникает альтернирующее косоглазие, при котором кора головного мозга попеременно подавляет "изображение того и другого глаза.
AjLILi-£LM_e_T_p_.о_п_и_я_ может иметь значение не только как компонент, часто определяющий односторонность косоглазия, но и как фактор, лежащий в его основе'. Значительная разница в рефракции глаз обусловливает состояние а н и з е й к они и — возникновение на сетчатках настолько неодинаковых по ве7шчйне~изображений, что они не могут быть слиты в единый зрительный образ. Невозможность при этом бинокулярного зрения вызывает необходимость подавления одного из изображений.
Определенная роль в развитии косоглазия принадлежит также астигматизму.
"Т детей с гипегметропией благодаря усиленной аккомодации
возникает и усиленный по сравнению с необходимым^ импульс_с ^конвергенции (так как иннерв!щ1йя^х~йдёт~йТ6джГго центра), в связи с чём глаз ббьТчно отклоняется кнутри — развивается сходящееся косоглазие. При наличии ь™з^хко^Ж_отО;тствие ^аккомодации °^M§ii5£L_SM5ffi0b£_j_jKOjjBep_reHnHH и глаз отклоняется кнаружи — появляется расходящееся косоглазйёГ" " ~~
Статистические исследования показывают, что у 70% лиц со сходящимся косоглазием наблюдается гипёрметропия, а у 60% обследованных при расходящемся косоглазии — миопия. Аккомодационное косоглазие обыкновенно сходящееся, поскольку большинство детей являются гиперметропами.
Для диагностики аккомодационного косоглазия прибегают к восстановлению правильных взаимоотношений между аккомодацией и конвергенцией, а также между аккомодацией обоих глаз. С этой целью


Рис. 245. Аккомодационное косоглазие, а- до коррекции; й- после коррекции.
производят коррекцию аметропии, в результате чего косоглазие исчезает (рис. 245). При сходящемся косоглазии на фоне гиперметропии такой же эффект может быть достигнут выключением аккомодации с помощью атропинизации. С исчезновением аккомодационного косоглазия у детей может восстанавливаться бинокулярное зрение. Это происходит тем быстрее и полноценнее, чем раньше ребенку назначены очки, а за их соответствием и возрастной рефракцией осуществляют систематическое наблюдение.
Аккомодационное косоглазие встречается у 25—40% всех косящих детей и является наиболее благоприятным среди других видов косоглазия.
Н е а к к ом од а ц и о н н о е ко с о_г л а з и е развивается обы-
чнсГ в 66л^~рЩ^Г'^зрастёГ~ч^Г~Шкомоаационное: с момента рождения или в течение 1-го года жизни. Более позднее возникновение неаккомодационного косоглазия наблюдается редко. В_ощовеего ■Д£2Ш^5§1Щыгла^ю^ц*игате^ внутщ^тЁ^йой^и^
додгаой травмой иди. ^^Одёвшше11_в^о^гааг^ном2г1евиоде.~Во~ многих случаях (до 70%) горизонтальное отклонение глаза сопровожда ется вертикальным компонентом. Неаккомодационное косоглазие следует рассматривать как один из симптомов детского церебрального^ -ili^aflHaa^jsjcmffliirecjCfiiLK^^ выступает
неправильное положение £лаз. " ~
Аномалии рефракции при неаккомодационном косоглазии обычно выражены слабо. Медикаментозный пара ттич яуттмгутятт и._ношенне О3^ов_не_ведухк_его исправлению. Несмотря на участие в развитии косоглазия паретического компонента, обнаружить его нелегко. Задача часто усложняется тем, что врачу приходится обследовать ребенка уже через более или менее значительный срок после возникновения косоглазия, когда наступают вторичные изменения в сенсорном и моторном аппаратах зрительной системы, затушевывающие первоначальный механизм возникновения косоглазия.
.З^йЛ^_ч_н_^_^к^^м^1ж^и^ММЖё._9 е косоглазие занимает промежуточное положение между дауг^ПоТгаСатшИмиНвыше видами. Чаще всего оно характеризуется аномалиями рефракции средней степени. Могут встречаться анизометропия и астигматизм. ' Циклоплегики и очки исправляют косоглазие, но не полностью. Частичное аккомодационное косоглазие связано как с необычными
условиями аккомодации, так и с паретическими моментами. Оно может развиваться, например, после хирургического лечения неаккомодационного косоглазия.
Вне зависимости от вида косоглазия при нем возникают осложнения, затрудняющие исправление косоглазия и трудно поддающиеся лёчёншоТ По существу эти осложнения можно рассматривать как своеобразное сенсорное приспособление для освобождения от двоения при зрении двумя глазами. Различают два типа такого приспособления: образование скотомы торможения и развитие аномальной корреспонденции сетчаток.
Скотома торможения, по современным представлениям, — основная и наиболее типичная форма приспособления бинокулярной зрительной системы к неправильному положению глаз. Она выражается в подавлении изображения в одном из глаз и наблюдается лишь при зрении обоими глазами. Как только фиксирующий глаз выключается из акта зрения (например, прикрывается ширмой), скотома исчезает и центральное зрение в косящем глазу восстанавливается, поэтому скотому торможения называют еще
При монокулярном косоглазии постоянно существующая скотома торможения у большинства больных рано или поздно приводит к более или менее значительному снижению зрения косящего глаза, несмотря на отсутствие изменений на глазном дне. Такое снижение зрения косящего глаза без видимых органических поражений обозначается как амблиопия от н е yjijo_T_pe б л е н и я. или д и с б и- нокулярная а м. jJLJLP-_njL^j— " '
Амблиопия наблюдается в 60—80% случаев содружественного косоглазия, причем примерно половина амблиопичных глаз обладает ! остротой зрения, не превышающей 0,1. При тяжелой амблиопии острота зрения нередко составляет сотые доли единицы. Чем в более раннем возрасте возникает амблиопия и чем дольше она существует, тем более низкой оказывается острота зрения.
При альтернирующем косоглазии, когда функциональная скотома переходит с одного глаза на другой, амблиопия, как правило, не развивается.
Таким образом, амблиопия при косоглазии является его следствием. Вместе с тем она может быть и причиной косоглазия. Это происходит в тех случаях, когда один глаз обладает таким низким уровнем зрения (обычно ниже 0,4—0,3), при котором невозможно слияние изображений. Причиной низкой остроты зрения служат изменения со стороны глазного дна, роговицы и пр. В подобных обстоятельствах выключение из акта бинокулярного зрения одного глаза может приводить к его отклонению, которое представляет собой следствие амблиопии и обо1 значается термином «вторичное косоглазие».
Дисбинокулярную амблиопию подразделяют на две группы: амблиопию справил ь ji_oja и а_м б л и о п и ю_£
тн е п р а в и л ь н ой jJLELJLCJLiU^eit,— Последняя встречается в
70—75% случаев. ^Цшшиеамбшюпии на указанные группы имеет большое практическое значение, определяя лечебную тактику в борьбе за восстановление зрения.
 Под
амблиопией с правильной фиксацией
понимают способность
косящего
глаза при выключении второго фиксировать
рассматривае
мый
объект центральной ямкой желтого пятна,
под амблиопией с
неправильной
фиксацией — фиксирование предмета
нецентральным
(нефовеальным)
участком сетчатой оболочки, что
обозначается как
эксцентричная
фиксация, или, так называемая л_о ж н а
я
м_а
кул
а. *
Под
амблиопией с правильной фиксацией
понимают способность
косящего
глаза при выключении второго фиксировать
рассматривае
мый
объект центральной ямкой желтого пятна,
под амблиопией с
неправильной
фиксацией — фиксирование предмета
нецентральным
(нефовеальным)
участком сетчатой оболочки, что
обозначается как
эксцентричная
фиксация, или, так называемая л_о ж н а
я
м_а
кул
а. *
Ложным желтым пятном может оказаться любая точка сетчатки,_ которая берет на себя функцию фиксации. Происходит это потому, что при отклонении»глаза в нем постоянно подвергается раздражению один и тот же участок сетчатой оболочки (в зависимости от угла косоглазия). В конечном итоге макулярная область теряет способность к фиксации объектов, и тогда она осуществляется эксцентричным участком сетчатки.
Состояние фиксации при амблиопии определяют путем обратной офтальмоскопии с затеняющим центр лупы шариком или с помощью электрического фиксационного офтальмоскопа. Как показал опыт нашей клиники, в последний может быть превращен обычный электрический офтальмоскоп путем прикрепления миниатюрного шарика к внутренней стенке его вращающегося барабана с диафрагмами. На практике поступают так. Прикрыв здоровый глаз обследуемого, его просят фиксировать косящим глазом затеняющий шарик. В случае сохранения правильной фиксации тень от шарика совпадает с областью центральной ямки желтого пятна; при неправильной фиксации тень расположится в каком-то другом участке сетчатки.
Вторым типом приспособительной реакции глаза, избавляющей больного от диплопии, считают ajg_£jOJliJOJO___K_2_EJB_£^i п о н д е Hjijijo__££jrji_£j[_o^___(AKQL_nofl этим феноменом пони-мают~состояние, при котором между желтым пятном некосящего глаза и участком, на который падает изображение объекта в косящем глазу, возникает новая функциональная связь, позволяющая отклоне-ненному глазу приспособиться к бинокулярному зрению под углом косоглазия. В таком случае бинокулярное зрение неполноценно и настоящего слияния изображений не наступает (^бычню_ отмечается o^Hj^^SJjieFfflo^j^ejiHe^
Следует заметить, что по вопросу об АКС имеются значительные разногласия и различные авторы порой вкладывают в понятие АКС неодинаковый смысл, а некоторые вообще отрицают существование такого феномена.
К настоящему времени можно, однако, считать установленным, что факт возникновения АКС не подлежит сомнению, хотя он встречается, по-видимому, реже чем предполагалось ранее. Этот феномен развивается обычно у лиц с малым углом отклонения (до 5—10°), когда происходит слияние фовеального изображения одного глаза с парафове-альным изображением другого — так называемое асимметричное бинокулярное зрение, наблюдающееся, по последним данным, у 3—5% больных.
Чаще АКС обнаруживают при альтернирующем косоглазии, и тогда эксцентричная фиксация может возникать на обоих глазах: наблюдается поочередная корреспонденция одного глаза (фиксирующего) с псевдома-
кулой другого, причем находят, что АКС образуется тем быстрее и легче, чем выше острота зрения и меньше угол косоглазия. Наличие АКС при альтернирующем косоглазии не исключает существования при нем и центральной функциональной скотомы, но она обычно невелика и, по-видимому, поэтому не препятствует возникновению АКС.
При значительном косоглазии (35° и больше) АКС обыкновенно не обнаруживают, что можно связать с восприятием объектов в косящем глазу малочувствительным периферическим участком сетчатой оболочки. Возникающее здесь слабое изображение не может быть использовано для бинокулярной проекции; образуется скотома подавления с последующим развитием амблиопии.
Вместе с тем, поскольку при косоглазии нормальной корреспонденции сетчаток быть не может, нельзя исключать возникновения АКС и в ряде случаев значительного отклонения глаза. Доказательством этого служат наблюдения за парадоксальной диплопией после хирургического исправления косоглазия при высокой амблиопии (острота зрения 0,04 и ниже). Можно предполагать, что у таких больных стремление получить единое представление о рассматриваемых предметах обоими глазами создает какое-то подобие АКС.
Имеются наблюдения, свидетельствующие о наибольшей частоте феномена АКС при врожденном косоглазии (до 15%), причем возникновение АКС при этом виде косоглазия более характерно не для малых, а для больших углов отклонения (15—25°).
Таким образом, механизм аномальной корреспонденции сетчаток окончательно не выяснен и требует дальнейшего изучения.
Происхождение содружественного косоглазия
Вопрос о происхождении косоглазия до сих пор окончательно не выяснен, хотя попытки установить этиологию и патогенез этого заболевания предпринимаются более 100 лет. О некоторых сторонах возникновения содружественного косоглазия (парез глазодвигательных мышц, несоответствие аккомодации и конвергенции) уже упоминалось?" "Выявлена также значительная роль наследственности в развитии косоглазия: на ее долю приходится до 40—60% неправильного положения глаз. Однако только перечисленными причинами многие случаи косоглазия необъяснимы. Существует еще ряд теорий происхождения содружественного косоглазия. Одной из них является фузионная теория, объясняющая появление косоглазия нарушением фузии, возникающим вследствие различных причин — анизометропии, низкого зрения одного из глаз, общих заболеваний, психических травм и т. д.
В основу другой — функциональной — теория положено допущение о наличии врожденного недостатка бинокулярного зрения при отсутствии каких-либо изменений мышечного аппарата.
Функциональная и фузионная теории получили дальнейшее развитие в гипотезе, предлагающей рассматривать содружественное косоглазие как результат наду1тгения..у.словнорефлекторной координации глаз при_ бщшкхаяшшсхй. Гипотеза учитывает недостатки других теорий происхождения косоглазия, например, невозможность объяснить с по-
зиций мышечной теории такой факт, как исчезновение косоглазия при наркозе, или малопонятное с точки зрения аккомодационной теории возникновение расходящегося косоглазия при гиперметропии, а сходящегося — при близорукости и т. д.
Эта концепция, не отрицая значения аметропии в происхождении косоглазия, рассматривает ее не как причину косоглазия, а как способствующий фактор. Такое же значение могут иметь ^другие внешние и внутренние неблагоприятные моменты: общие заболевания, особенно инфекционные болезни глаз, сопровождающиеся резким снижением зрения, испуг и т. д. Они мешают закреплению нормальных условнорефлекторных связей, что легче всего происходит в раннем детском возрасте, в период формирования бинокулярного зрения.
Однако и нарушениями условнорефлекторной координации движений глаз невозможно объяснить некоторые проявления содружественного косоглазия. Открытым, например, как и в аккомодационной теории, остается вопрос о возникновении внутреннего косоглазия на фоне высокой миопии, а наружного — на фоне гиперметропии.
Накопленные к настоящему времени наблюдения позволяют считать, что в основе содружественного косоглазия может лежать разнообразный комплекс факторов, неодинаковый в каждом конкретном случае, поэтому невозможно объяснить косоглазие с какой-то одной точки зрения. Задача состоит в том, чтобы выяснить все многообразие причин, ведущих к нарушению бификсации, и на этой основе индивидуально строить профилактику и лечение содружественного косоглазия.
Принципы лечения содружественного косоглазия
Основной целью лечения содружественного косоглазия является восстановление утраченных (или формирование отсутствовавших) бинокулярных связей и бинокулярного зрения.
Для достижения указанной цели необходимо решить несколько задач: исправить неправильное положение глаз, устранить амблиопию, восстановить нормальную фузионную способность. К сожалению, в ряде случаев решение перечисленных задач в полном объеме, оказывается невозможным и приходится ограничиваться результатами, которых удается достигнуть.
Последовательность лечения содружественного косоглазия и его осложнений выбирают индивидуально.
Лечение косоглазия следует начинать как можно раньше после его обнаружения. Обычно первым шагом является назначение ребенку корригирующих очков для постоянного ношения после объективного определения рефракции. При наличии аккомодационного косоглазия одной этой меры порой бывает достаточно, чтобы ликвидировать его и создать условия для развития бинокулярного зрения. В дальнейшем, по мере роста глаза и изменения рефракции в сторону эмметропии, сила корригирующих стекол должна уменьшаться и в конечном итоге они вообще могут быть отменены. При частичном аккомодационном • косоглазии ношение очков также в той или иной степени способствует исправлению' косоглазия.

При неаккомодационном косоглазии корригирующие стекла, как отмечалось, не изменяют положения глаз. Тем не менее при аметропии и в этом случае необходимо проводить коррекцию. Постоянное ношение очков при неаккомодационном косоглазии препятствует присоединению аккомодационного компонента, а также увеличивает остроту зрения, что оказывает косвенное положительное воздействие при лечении косоглазия и его осложнений. Опыт показывает, что дети могут пользоваться очками с 9—10-месячного возраста.
Помимо сферических, цилиндрических и комбинированных очков, при косоглазии применяют призматические стекла. Они перемещают изображение предмета на фовеальную область сетчатки, способствуя уменьшению или устранению угла косоглазия и восстановлению бинокулярного зрения. При этом основание призмы должно располагаться со стороны, противоположной отклонению глаза (например, при сходящемся косоглазии — со стороны виска). Наиболее удобны пластиковые фрезнелевские призмы (Fresnel-prismen), которые легко фиксируются к обычным очковым стеклам и столь же легко снимаются.
Обязательным правилом при назначении косящим детям очков является систематическое наблюдение за положением глаз и соответствием меняющейся рефракции силе корригирующих стекол. Система мероприятий, направленных на борьбу с косоглазием путем подбора очков и упражнений по восстановлению и укреплению бинокулярного зрения, получила название о р т о п'т ического лечения.
Параллельно коррекции аметропии проводят лечение амблиопии. Самым простым, широко распространенным, известным свыше 200 лет способом восстановления функции косящего глаза является выключение из акта зрения второго, лучше видящего, глаза — прямая окклюзия (рис. 246). Выключение производят в течение многих месяцев. Однако если острота зрения не имеет тенденции к возрастанию в ближайшие 3—4 нед после начала окклюзии, то в дальнейшем окклюзия уже не приводит к успеху и ее, прекращают.


Выключение лучше видящего глаза с последующими дополнительными упражнениями применяют в случаях амблиопии с правильной фиксацией. При наличии неправильной фиксации прямую окклюзию можно производить лишь у детей не старше 5—6 лет, когда ложная ретинальная проекция еще не успела закрепиться. Следует иметь в виду, что длительная окклюзия может привести к снижению зрения выключенного глаза. Во избежание этого необходим периодический контроль за состоянием его функций.
При амблиопии с эксцентричной фиксацией у детей старше 5—6 лет прямую окклюзию не применяют, так как она может укрепить неправильную фиксацию. В таких случаях зачастую прибегают к обратной окклюзии, т. е. к выключению на 3—4 нед амблиопичного глаза с целью развития торможения в области ложной макулы и расторможения истинной. Однако такая мера не всегда дает положительные результаты.
Другим способом восстановления зрения при амблиопии служит пенализация1, предложенная в 1958 г. Суть методики заключается в том, что с помощью очковых стекол создают искусственную ани-зометропию: например, в одном — фиксирующем — глазу выключают путем атропинизации аккомодацию и назначают полную коррекцию (глаз «штрафуют»), а другой с помощью стекла convex делают близоруким. В таком случае первым глазом ребенок смотрит вдаль, а вторым — амблиопичным — вблизи. Скотома подавления таким образом ликвидируется.
Существуют различные способы пенализации: для дали, для близи, альтернирующая, тотальная и др. Пенализацию можно применять у детей с годовалого возраста.
В последние годы для устранения эксцентричной и восстановления фовеальной фиксации амблиопичного глаза с успехом используют более активные методы.
Описан способ световой стимуляции желтого пятна при одновременном затемнении периферии сетчатки, в том числе области ложной макулы. После сеанса засвечивания выполняют упражнения с оптотипа-ми: амблиопичному глазу показывают рисунки, знаки и пр.
Разработан метод, основанный на феномене последовательного образа. Всю сетчатку подвергают засвечиванию, тогда как центральную ямку экранируют специальным устройством, например шариком, используемым для определения состояния фиксации амблиопичного глаза. Образ этого шарика (последовательный образ) сохраняется на некоторое время в центральной ямке после прекращения за-света.
Предложен лечебный прием, названный локальным, «слепящим», раздражением центральной ямки сетчатки. Суть способа заключается в раздражении центральной ямки'светом импульсной лампы, введенной в систему большого безрефлексного офтальмоскопа. Метод особенно удобен при парацентральной и центральной фиксации. Имеются сообщения об успешном использовании для стимуляции желтого пятна аргонового лазера, работающего в импульсном некоагуляционном режиме.
Система мероприятий, направленных на ликвидацию амблиопии и восстановление остроты зрения, получила название п л е о п-тического лечения.
После повышения остроты зрения косящего глаза до 0,3—0,5, не прекращая лечения амблиопии, целесообразно прибегнуть к ортоптиче-ским упражнениям по развитию фузии и восстановлению бинокулярно-
О т
греч. pleop
—
Оольше.
т
греч. pleop
—
Оольше.
 го
зрения различными способами, в частности
на синотипных аппаратах, что может
повести к устранению косоглазия, В этот
период монолатеральное
косоглазие часто становится альтернирующим,
когда наиболее
удобно прибегнуть к хирургическому
вмешательству.
го
зрения различными способами, в частности
на синотипных аппаратах, что может
повести к устранению косоглазия, В этот
период монолатеральное
косоглазие часто становится альтернирующим,
когда наиболее
удобно прибегнуть к хирургическому
вмешательству.
Наиболее удачным из синотипных (гаплоскопических) аппаратов, принципы действия которых основаны на разделении полей зрения, является синаптофор (рис. 247), представляющий собой усовершенствованный стереоскоп, рисунки которого можно устанавливать в различных положениях. Аппарат состоит из двух труб с окулярами, через которые каждому глазу в отдельности предъявляют рисунок. В случае отсутствия косоглазия при параллельном положении зрительных осей прибора рисунки сливаются (рис. 248), так что вместо кошки без ушей (рисунок перед левым глазом) и кошки без хвоста (рисунок перед правым глазом) будет кошка с хвостом и ушами. Аналогичным образом используются разнообразные рисунки.
Для получения такого же слияния изображений при наличии косоглазия надо изменить положение труб синаптофора на соответствующий угол. Тренировки на аппарате проводят длительное время, делают не менее 20 упражнений. Следует помнить, что ребенок с косоглазием (во избежание развития амблиопии или асимметричного бинокулярного зрения) не должен смотреть двумя глазами, пока не достигнуто параллельное положение зрительных осей. Лишь в этом случае можно прибегнуть к упражнениям по восстановлению и укреплению бинокулярного зрения с помощью простейших устройств, применимых в домашних условиях: стереоскопических картинок, решетки и пр. (рис. 249).
Если после комплекса плеоптоортоптических упражнений косоглазие не ликвидируется, прибегают к оперативному вмешательству.' Его целесообразно осуществлять через lVz—2 года после начала консервативного лечения, но желательно — в дошкольном возрасте. В отдельных случаях (обычно при больших углах косоглазия) хирургическое вмешательство может предшествовать плеоптоортоптическому лечению.
Оперативное вмешательство по поводу косоглазия заключается или в ослаблении действия сильной мышцы (той, в сторону которой отклонен глаз), или, наоборот, в усилении действия слабой, т. е. противоположной, мышцы. С этой целью место прикрепления сильной мышцы путем ее пересадки отодвигают кзади (рецессия) или производят удлинение мышцы посредством ее рассечения на части и их сшивания.
Усиления действия слабой мышцы достигают противоположным способом: ее пересаживают ближе к лимбу или подвергают резекции (рис. 250).
Вид оперативного вмешательства, глаз, на котором оно будет производиться, место нового прикрепления мышцы или величину резецируемого участка выбирают в зависимости от. состояния глазодвигательного аппарата, угла косоглазия и возраста больного. Во многих случаях приходится прибегать к комбинированным операциям (например, к рецессии и резекции), вмешательствам на обоих глазах, производить хирургическое исправление косоглазия в несколько этапов (рис.251).


Рис. 250. Частичная резекция наружной мышцы глаза.
а — резекция мышцы; б— шов на мышцу; в — шов на конъюнктиву.
Послеоперационное лечение основывается на тех же принципах, что и дооперационное, и направлено на восстановление и укрепление бинокулярного зрения.
Кроме перечисленных выше методов восстановления бифовеального слияния, в последнее время используют способ диплоптики (Э. С. Аветисов). Его применяют при правильном положении глаз, достигнутом любым — консервативным или хирургическим — путем. Сущность метода состоит в том, что для глаз создаются в отличие от гаплоскопических упражнений на синаптофоре естественные условия с помощью приставления к глазам призм. Вследствие диспаратности раздражения сетчаток это приводит к диплопии, которая служит стимулом для фузии — бифовеального слияния изображений. Дипло-птические упражнения как бы воскрешают физиологическую способность глаза преодолевать двоение и тем самым позволяют восстановить механизм бификсации — основу нормального бинокулярного зрения.




Рис. 251. Больная с косоглазием. о — до операции; б— после операции.
Наряду с плеопто-ортопто-диплоптическим и хирургическим лечением содружественного косоглазия используют и медикаментозное. Оно заключается в назначении больным (особенно при неаккомодационном косоглазии) таких препаратов, как витамин В12, галантамин, пироге-нал, оксазил и др., а также средств общеукрепляющего действия. Медикаментозная терапия способствует улучшению состояния двига-тельно^рефлекторной сферы, увеличению подвижности глаз и фузиг онных резервов, уменьшению угла косоглазия и нистагмоидных толчков. Имеют значение режим зрительной работы на близком расстоянии, освещенность при чтении и пр.
В среднем для развития бинокулярного зрения требуется 2—3 года. Сроки лечения зависят от вида косоглазия, времени его возникновения, длительности существования, общего состояния больного, наследственных и других факторов.
В нашей стране создана стройная система борьбы с косоглазием и ди-сбинокулярной амблиопией у детей. Функционируют республиканские, областные, городские детские врачебные кабинеты охраны зрения, специализированные ясли, детские сады, санатории, пионерские лагеря (или спецгруппы в них) для детей, страдающих в первую очередь косоглазием и амблиопией, а также некоторыми другими глазными заболеваниями (прогрессирующая близорукость <я пр.). В названных учреждениях проводится длительное ортопто-плеопто-диплоптическое и медикаментозное лечение детей с косоглазием и амблиопией как в качестве самостоятельного метода, так и в до- и послеоперационном периодах.
Следует помнить, что успех в борьбе с косоглазием и амблиопией во многом зависит от своевременности, правильности и активности
индивидуального лечения, а также настойчивости и упорства самих больных и их родителей.
Во многих случаях развитие косоглазия можно предупредить. Профилактика его зависит от своевременности офтальмологических осмотров детей, правильности организации их режима питания, занятий и отдыха, назначения и ношения очков, привлечения к профилактической работе родителей, педагогов, медицинских работников школ и детских садов.
ПАРАЛИТИЧЕСКОЕ КОСОГЛАЗИЕ
Паралитическое косоглазие обусловлено параличом или парезом o^oj|jmHjaecjcojH2Kiix^ мышцТ вызванньгм~разлйчТГьТ=—
:.mjy[pjPffljiaj^;jrraMdMJJ&ry^^
ется прежде всего/отсутствием или ограничением подвижности косящего глаза в сторону парализованной мышцы."Второй признак" паралитического косоглазия "^н£Р^£е^£тво_первичного и вторичного углов отклонения (вторичный "Твсёгда бБльгиё~Пйёртичн67о7ГТ'р^т1ш~~ признак -^наличие диплопии.
Разница в углах отклонения глаза связана с тем, что при попытке фиксации предмета нервные импульсы поступают как к пораженной мышце косящего глаза, так и к синергисту здорового, вызывая более сильное отклонение • последнего.
Двоение возникает оттого, что при рассматривании предмета двумя глазами изображение объекта попадает не на корреспондирующие, а на диспаратные точки сетчаток. Диплопия бывает иногда настолько тягостной, что больные предпочитают закрывать один глаз. При длительном существовании паралитического косоглазия кора головного мозга подавляет изображение косящего глаза, бинокулярное зрение утрачивается и двоение прекращается.
Диагностика паралитического косоглазия основывается на ■ перечисленных выше признаках и во многих случаях установить диагноз нетрудно. Однако у ряда больных для обнаружения парализованной мышцы требуется применение специальных методов исследования. Особенно затруднительна топическая диагностика паралитического и тем более паретического косоглазия у детей. Порой его нелегко дифференцировать от содружественного.
Лечение паралитического косоглазия направлено прежде всего на y£XPJ*ffiHH£-_npii4jiHbij вызвавшей поражение нерва или мышцы (удаление опухоли, ликвидация последствий травмы и т. д.). Местно часто с успехом используют физиотерапию. При отсутствии эффекта от консервативного лечения применяют хирургическое. В принципе, как и при содружественном косоглазии, оно заключается в усилении пораженной мышцы или ослаблении антагониста. Нередко приходится прибегать к сложным пластическим вмешательствам на нескольких мышцах.
Вопрос о показаниях и времени операции решается совместно с соответствующими специалистами (невропатолог, онколог и др.). Для освобождения от диплопии назначают призматические очки.
 НИСТАГМ
НИСТАГМ
Нистагм (дрожание глаза) — спонтанные колебательные движения глазных яблок, вызванные центральными или местными причинами. Нистагм по направлению может быть горизонтальным, вертикальным и вращательным, по виду — маятникообразным, толчкообразным и смещенным.
Из местных причин в основе нистагма лежат различные изменения глаз врожденного или приобретенного (в раннем детстве) характера, приводящего к низкому зрению и устранению макулярной фиксации. Из общих причин возникновения нистагма можно назвать поражения различного происхождения таких участков головного мозга, как варолиев мост (мост мозга), мозжечок, гипофиз, продолговатый мозг и др.
Нистагм обычно не причиняет беспокойства больным, но они очень страдают от слабости зрения, мало поддающейся исправлению. С возрастом возможно уменьшение нистагма.
Лечение самого нистагма чаще всего безуспешное. Необходимо устранить основную причину. Однако даже при невозможности ее установления или устранения целесообразно плеоптическое и медикаментозное (витамины группы В, но-шпа, тканевая терапия, инсталляции 1% раствора мезатона и др.) лечение, могущее повести к повышению зрительных функций и некоторому уменьшению амплитуды нистагма. В ряде случаев (в основном при горизонтальном нистагме) удается добиться благоприятного исхода путем миопластических операций.
fY/лава XVII
ЗАБОЛЕВАНИЯ ОРБИТЫ
На долю болезней орбиты, по данным различных авторов, приходится 0,5—0,8% всех глазных заболеваний. В орбите могут развиваться разнообразные патологические процессы, обусловленные как общими, так и локальными причинами. Основными симптомами болезней орбиты являются: смешение глазного яблока, ограничение его подвижности, изменение величины глазной щели.
Смещение глазного яблока проявляется в виде его выпячивания — экзофтальма или, наоборот, западения — энофтальма, который встречается во много раз реже. Наблюдаются также боковые смещения глазного яблока.
Экзофтальм возникает в связи с увеличением содержимого орбиты вследствие образования воспалительного-'Зкссудата, опухоли, кровоизлияния, инородного тела, выстояния в полость глазницы костных стенок (при гиперостозе, мукоцеле) или костных осколков (при переломах), в результате повышения тонуса симпатической нервной системы, диэнцефальных нарушений и пр.
Энофтальм появляется в связи с увеличением объема орбиты при переломах ее стенок с расхождением костных отломков, атрофии
глазничной клетчатки, параличах и парезах симпатического нерва. В последнем случае при поражении шейной части симпатического нерва наряду с энофтальмом возникают сужение глазной щели, миоз и нередко гипотония глазного яблока —^с_и ндром Г о _а_н_е р_а^
Выпячивание или западение глазного яблока может быть от едва заметного до весьма значительного. Определяется оно при помощи зеркального экзофтальмометра Гертеля (см. рис. 29).
Боковые смещения глазного яблока, как и нарушения его подвижности, — частые, но менее постоянные симптомы орбитальной патологии. Они возникают обычно при локализации процесса в боковом участке орбиты, причем подвижность ограничивается в сторону, противоположную смещению глаза. Ограничение подвижности ■ глазного яблока может варьировать в широких пределах: от едва уловимого до полного отсутствия движений. Смещениям глазного яблока^обь!чно_ сопутствует двоение (диплопия). ~~ " ~
В офтальмологической практике чащгТзсего приходится иметь дело с воспалительными и опухолевыми заболеваниями орбиты.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРБИТЫ
Воспалительные процессы в орбите относятся к числу тяжелых заболеваний, перед врачом порой встает задача сохранить не только орган зрения, но и жизнь больного.
Остеопериостит — процесс, клинически диагностируемый обычно как териостит, в большинстве случаев захватывает не только периост, но и^остную стенку глазницы. Он развивается в различных участках орбиты и может носить характер негнойного и гнойного воспаления_вдлоть до образования абсцесса. ~~
При
расположении очага воспаления в передних
отделах орбиты
остеопериостит
проявляется в виде плотной
разлитой или ограниченной
припухлости,
болезненной
щш^ш^льпации. Припухлость
постепенно
расТтргягграняется
HajcocenHHe-VHacTKH.
Кожа
гиперемирована, отечна,
особенно
по,^трам, более теплая на ощупь по
фнвнетпно
с,окружающи-
ми
ткаю1ми_и^^йветствующим'й"учясткямЕГвтОро^й
орбиты. Могут
наблюдаться
также отек
слизистой_р6олочки
век я
конъюнктивальная
инъекция
глазногр яблока. " ™~~ ~ "——~
ЗабоПшаТ»кГ~может
развиваться осттю_— в течение 2—3 дней,
и медленно — в продолжение..нескш&ких-недель.
Затем в зависимости от характера
процесса прпт^упдит^аггяг^ткямт^щзспалительного
очага с замещением
^£о_^о£дини1едьной тканью (при серозной
форме) или размягчение
с_ _прорывом_гноя_,ш,ру>ку либо в
орбитальную клетчатку (при
абсцессе). Вскрытие гнойника через
кожу~можёт сопровождаться обнажением
кости, седсв^сггжцией, образвванием^^свищей^
которые закрываются
тольтгёСшзсдЁ_о_тхождения-секвестров.
В дальнейшем по ходу
свищей возникаютсшаяшнгщ_с__кос1ью_рубць1.
При гнойных процессах
наблюдается б^^^я^реш^я^дот^низма^больнотр:
недомогание,
повышение^г^уше4Штур^ы^^лаГувеличение
СОЭ, лейкоцитоз и др.
Если~остеопериостит развивается^Тлубйяе орбиты, то"~диагностиро-вать его значительно труднее. В данном случае для заболевания характерны экзофтальм со смещением, ограничение подвижности


Заболевание вызывается стафилококками, стрептококками, реже туберкулезными микобактериями и спирохетой. Наиболее частой причиной остеопериоститов является воспаление придаточных пазух носаГрёже — острые инфекционные заболевания: грипп^^штиш^корь. ~скарла.тша^^шшИ1^ъ1 кожи jnjua_ji шь. Кроме того, могут иметь значение дакриоциститы, кариес зубов, тупые травмы.
Для остеопериоститов туберкулезной и сифилитической этиологии характерно переднее расположение, причем первые, как правило, возникают в нижненаружном отделе орбиты, тогда как вторые — в верхненаружном. Сифилитические остеопериоститы сопровождаются самопроизвольными ночными болями, тогда как туберкулезные безболезненны. Они чаще встречаются у детей. Для детей характерно также образование субпериостальных гнойных очагов.
Лечение. При первом же обращении больного необходимо обследование Н£са1_пг)идаточных пазух, горла, зубов и в случае наличия в них воспалительных процессов — проведение, санации. При переднем расположении остеопериостита предположителыю_серозного характера можно ограничиться "мёстньгм_лечением: УВЧ-терапия, диатермия на орбиту, ежедневные введешйГантибйотиков в областъ~ТзосТштйтельного фокуса— —
При гнойных и ^глубоких осте^опериоститах любого характера показаны" антибиртики_^пшищллин~ТОфП~в" виде внутримышечных инъекций по 500г000—1 000 000 ЁД/сут или внутрь (тетрациклин и пр.), сульфаниламиды .(по 1 г через 4 ч).
При сифилитических и туберкулезных периоститах показаны курсы специфического лечения, выскабливания свищей, удаление секвестров, раннее воуэытие абсцессов.
Ф л е г м~0тг-а орбиты — диффузное гнойное воспаление орби-. тальной клетчатки с последующими явлениями некроза. Возникает, как правило, остро, развивается бурно, в течение нескольких часов, самое большее в продолжение 1—2 сут. Появляются сильная головная боль, высокая температура, озноб, замедляется пульс, могут присоединиться мозговые явления.
Веки-резко отечны, гиперемированы (иногда с оттенком цианоза),
при большом усилии. Конъю нктива отечна и может уще мляться ~~межпу веками
(хемЪз). Глаз резко выпячен вперед, его подвижность ограничена или полностью отсутствует (рис. 252). Зрение значительно снижается (Порой до светоошущения, а иногда и слепоты) из-за вовлечения в процесс зрительного нерва. Возможны невриты, застой-
ные диски, тромбоз центральной вены сетчатки с последующей атрофией диска зрительного нерва.
Прогноз очень серьезен не только для органа зрения, но и для жизни больного, особенно в детском возрасте. Опасность заключается в интракраниальных осложнениях, в частности в развитии такого тяжелого заболевания, как тромбоз кавернозного синуса. Распространению патологического процесса способствует отсутствие клапанов в венах орбиты.
Флегмона орбиты чаще всего развивается как тромбофлебит глазничных вен, ведущий к образованию мелких гнойников, в дальнейшем сливающихся между собой.
Этиологические моменты те же, что и при остеопериостите. Кроме них, следует упомянуть возможность непосредственного инфицирования глазничной клетчатки при повреждениях, попадании инородных тел, иногда операциях. Нередко заболевание является следствием выдавливания На лице фурункулов или ячменей, может возникать также при переходе воспаления с соседних участков (при панофтальмите, гнойном дакриоадените, вскрытии субпериостального абсцесса и пр.).
Лечение. Бурный характер и опасность процесса требуют энергичного и по возможности срочного лечения. Показано широкое вскрытие орбиты на глубину до 4—5 см не только при наличии участков флюктуации^но_и в_стадии воспалительного отека. Проведение разреза в Этот период, несмотр_я_^"отсутствие гноя, уменьшает напряжение тканей, препятствует £аспространеШюТ1роцесса" в череп и заметно улучшает общее "сбстояние^больного. Вскрытие безопаснее производить в наружном отделе орбиты. В разрез вводят турунду с гипертоническим раствором хлорида натрия, которую^ежедневно меняют.
Внутрь, внутримышечно, а в тяжелых случаях внутривенно, внутриартериально и интралюмбально вводят антибиотики широкого спектра действия в больших дозах, показаны сульфаниламиды. Из антибиотиков, кроме пенициллина, можно применять: ампициллин, стрептомицин, олететрин, неомицин, олеандомицин, гентамицин, канамицин, линкомицин, цепорин и др. в сочетании с витаминами С и В,. Показаны осмотерапия, в ряде случаев переливание крови и введение изотонического раствора хлорида натрия.
Тенонит — воспаление теноновой капсулы.чВозникает pcrpiOj,. обычно bjpjujqm глазу. ХарактерГОу^тЖ^ч5^55о^дашзе_ния^_о^бите, болезнеш!ас1ь^__особённо при движениях глазного яблока. Полного
развития процесс достигает в^ течение^тг^-дней К_„ээрому времени к
описанным явлениям присоединяются небольшой экзофтальм, незначительные ограничения подвижности rna^jjpjjpj^fljimoriHsrH (дхо_очень важно для диаг!ю15т11ки)~некат15рТЖ~отек ве_к_и_ слизистой оболочки глазног-е^айдока. Отделяемое из конъюнктивальной полости отсутствует. Общее состояние больного в отличие от такового при флегмоне орбиты, как правило, не страдает.
Сущность заболевания заключается в скоплении, в теноновом пространстве серозного, реже гнойного экссудата, чем и объясняются перечисленные симптоТиы^Сершный тенонит быстро подвергается обратному, развитию. При гнойном процессе экссудат часто прорывается в конъюнктивальную полость.


Лечение. При серозном теноните хороший эффект дают местные тепловые процедуры: УВЧ-терапия, облучение кварцевой лампой, диатермия, парафин, грелка._Показаны подконъюнктивальные и ретро-бульбарные инъекции кортйкостероидов, антибиотиков, осмотерапия, салицилаты. Основной метод лечения гнойного тенонита — вскрытие и дренирование теноновой капсулы, внутримышечное введение антибиотиков, впоследствии — местное физиотерапевтическое лечение.
Кроме описанных заболеваний, в орбите могут возникать воспалительные процессы, вызванные грибами (актиномикоз и др.), паразитами (эхинококк и др.), разнообразными воспалительными гранулемами, а также аллергические проявления (ангионевротический отек Квинке), но они встречаются реже и диагностируются труднее.
НОВООБРАЗОВАНИЯ ОРБИТЫ
В орбите могут развиваться все виды опухолей, встречающихся у человека. Они имеют различное происхождение: распространяются из соседних областей (из полости черепа, верхней челюсти, из сосудистой оболочки и т. д.), представляют собой метастазы опухолей других органов и, наконец, первично возникают из стенок или клетчатки орбиты и расположенных в ней образований — мышц, сосудов, нервов. У большинства больных встречаются первичные новообразования орбиты.
Основным признаком опухоли орбиты является п р о г р е с-
Глаз может быть не только выпячен, но и отклонен в ту или иную сторону (рис. 253). Обычно в большей или меньшей степени нарушается подвижность глазного яблока в направлении локализации опухоли. Сохранение подвижности и отсутствие отклонения глаза наблюдаются только в случаях расположения новообразования в мышечной воронке. Развитию экзофтальма предшествуют, хотя далеко не всегда, отек век, парестезии пери-орбитальной области; боли различной интенсивности, иррадиирую-щие в соседние участки, встречаются весьма редко. В дальнейшем с появлением экзофтальма наблюдаются снижение остроты зрения, диплопия, сужение поля зрения или центральная скотома. На глазном
дне обнаруживаются застойный диск, атрофия зрительного нерва, складчатость сетчатой оболочки. Возможны изменения рефракции, повышение внутриглазного давления, изъязвление роговой хэболочки. Перечисленные симптомы наблюдаются в различных сочетаниях в зависимости от расположения, величины, темпа роста и характера опухоли. В ряде случаев наличие экзофтальма долго служит единственным проявлением орбитального новообразования.
Весьма характерный симптом опухоли орбиты — уменыуемме степени или полное отсутствие ре |1_ози ции' глаза прш надавливании на глазное яблоко (в норме смещаемоСгь глазного яблока в орбиту составляет 6 мм). В последнее время стали использовать специальные приборы — орбитотонометры, позволяющие производить дозированное давление на глаз и вычислять степень его' репозиции в зависимости от величины нагрузки. По орбитотонометри-ческим данным можно до известной степени судить о сущности процесса и его локализации.
Важным и наиболее распространенным методом исследования является рентгенографический. На рентгенограмме порой удается отметить затемнение пораженной орбиты, истончение или разрушение одной или нескольких ее стенок, увеличение размеров орбиты. При расположении новообразования в области вершины орбиты может наблюдаться расширение канала зрительного нерва (при прорастании через него опухоли).
В настоящее время, помимо обычной рентгенографии орбиты, разработано и применяется большое количество других рентгенологических методик: рентгенография с прямым увеличением изображения, стереорентгенография, ксерография, орбитография, ангиография, компьютерная томография. Указанные методики значительно расширяют возможности диагностики опухолевого процесса в орбите, в том числе в ранних его стадиях. Так, с помощью томографии, делая послойные снимки орбиты через каждые 0,5 см, удается не только установить наличие опухоли, но и определить более или менее точно ее локализа-1 цию и протяженность. Еще более точным методом считают компьютерную томографию, позволяющую обнаруживать даже небольшие опухоли, наиболее трудные для рентгенодиагностики.
Орбитография является одним из методов, основанных на рентгеноконтрастировании орбиты. Сущность метода заключается во введении в ретробульбарное пространство (в мышечную воронку) водорастворимых контрастных веществ и последующей рентгенографии орбиты. По положению и форме контрастиро-ванной мышечной воронки можно обнаружить опухоль и определить ее расположение.
. Другой способ—в енография орбиты. Венозную систему орбиты через ангулярную или лобную вену заполняют контрастным веществом. По изменению топографии верхней глазничной вены на рентгеновских снимках можно судить о наличии и положении новообразования. Для облегчения расшифровки венограммы используют метод субтракции, позволяющий визуализировать заполненные контрастным веществом сосуды, невидимые на обычных ангиограммах , из-за суперпозиции плотных и сложных по своему строению костных
структур. Эффект субтракции возникает при совмещении венограммы с позитивной краниограммой при условии полного совпадения всех деталей изображения и одинаковой по абсолютной величине оптической плотности их. Визуализация невидимых на обычных венограммах деталей хода глазничной вены, расположения кавернозных синусов, а иногда собственной сети опухоли повышает диагностическую ценность венографии.
По показаниям может быть использована каротидная ангиография, при которой контрастное вещество вводят в общую сонную Артерию.
Диагностическая ценность артерио- и венографии заметно повышается, если их производят не в плоскостном, а в стереорентгенологиче-ском изображении, так как в этом случае они дают более точную информацию о состоянии артериальной и венозной систем пораженной орбиты. Следует отметить, что ангиографические симптомы обнаруживаются раньше, чем изменения в костных стенках глазницы.
В последнее время для диагностики опухолей орбиты с успехом используют В-метод эхографии, который в отличие от А-метода — одномерной эхографии — является двухмерным акустическим исследованием. Диагностический зонд непрерывно перемещается (сканирует) относительно глаза и орбиты, обеспечивая их двухмерное изображение. Точность диагностики возрастает при одновременном сканировании обеих орбит.
В литературе появились также сообщения о попытках применить С-ультразвуковой метод исследования — трехмерную эхографию. Имеются сведения и об определенных диагностических возможностях при опухолевых процессах в орбите метода термогра фи и.
Орбитотонометрия, рентгенография, ультразвуковое зондирование орбиты, термография не имеет противопоказаний, тогда как орбитография не показана при подозрении на злокачественную опухоль или сосудистое поражение орбиты.
Вместе с тем необходимо подчеркнуть, что интерпретацию выявленных рентгенографических, ультразвуковых и других данных необходимо производить в сопоставлении с данными клинического и офтальмологического обследования больного. Только комплексное клинико-инструментальное обследование больных с односторонним экзофтальмом позволяет диагностировать наличие опухоли в орбите, не прибегая к экшлораторной (пробной) орбитотомии.
Чрезвычайно важным вопросом, встающим перед врачом при подозрении на опухоль орбиты, является вопрос о злокачественности или доброкачественности патологического процесса. До известной степени об этом можно судить по скорости роста новообразования: доброкачественные опухоли растут медленно, злокачественные — быстро. Однако такой критерий недостаточно надежен.
Для определения характера новообразования еще до операции применяют радионуклидное исследование. Используют радиоактивный фосфор — 32Р, йод — 1251 и 1311, стронций — 85Sr и др. Методика основана на способности злокачественных опухолей поглощать радиоизотопы в большем количестве по сравнению с доброкачественными новообразованиями. Однако возможности радиоизотопной диагности-
ки также ограниченны, поскольку некоторые доброкачественные новообразования и псевдоопухоли орбиты могут накапливать изотоп, подобно злокачественным новообразованиям. Критерием злокачественности служит относительный прирост скорости радиометрического счета, составляющий 50% и более.
В последнее время для диагностики труднодоступных опухолей орбиты на фоне введения радиоактивных веществ стали использовать методы сканирования и сцинтифотографии, которые позволят регистрировать накопление в новообразовании гамма-излучающих радионуклидов в виде двухкамерного изображения.
, Доброкачественные опухоли
Доброкачественные новообразования орбиты преобладают среди других опухолей (около 80%). Тем не менее, будучи доброкачественными, они могут приводить к потере зрения, а иногда (при прорастании в череп) и более тяжелым последствям.
,Lli«u-h.4O м а — наиболее часто встречающаяся опухоль орбиты. Она может~быть рацемозной или в£геис1О11_д__кавернозной. Последняя всегда окружена капсулой. Кавернозные ангиомы составляют примерно 3/л сосудистых опухолей орбиты.
Гемангиома—врожденная опухоль. Она растет на протяжении 5—10 лет и долыпёТ хотя рост может быть неравномерным: то медленным, то быстрым. Гемангиома наблюдается обычно у лиц в возрасте 30—35 лет, причем у женщин вдвое чаще, чем у мужчин. Рас полагается обычно ретробульбарно, в большинстве случаев в мы шечной воронке. -———-— -
Для сосудистых опухолей характерны повторные подконъюнкти-вальньщ, кровоизлияния, о которых всегда следует" расспрашивать больных в случае подозрения на сосудистую опухоль. При расположении новообразования в переднем отделе орбиты оно просвечивает через конъюнктиву или ткани век в виде припухлости фиолетового цвета, . мягкой или эластичной консистенции.
Диагностика облегчается при обнаружении на рентгенограммах плотных теней (ангиолиты).
Кисты орбиты — опухолеподобные образования различной величины, характеризующиеся наличием капсулы и заключенного в ней кашицеобразного или слизистого содержимого. По происхождению и структуре они неодинаковы. В клинической практике чаще встречаются дермоидные кисты и распространяющиеся в орбиту слизистые кисты придаточных пазух (mucocele).
Дермоидные кисты локализуются главным образом у края орбиты, однако могут быть и ретробульбарными. Они возникают как порок развития в результате отщепления отдельных участков эктодермы. Структура стенок дермоидных кист соответствует структуре кожи. Они содержат волосяные фолликулы, сосуды и т. д. Кисты могут быть одно- и многокамерными, диаметр их достигает 8—10 см, консистенция мягкоэластическая. Рост кисты вначале медленный, но в дальнейшем, например после травмы или в пубертатном периоде, ускоряется.

.Клинически.-мукоцеле :—.мягкая, эластическая, подкожная опухоль, порой флюктуирующая. Большое диагностическое значение имеет наличие дефекта в стенке орбиты и ее сообщение с одной из пазух, устанавливаемое при рентгенографии или пальпации. Дефект образуется вследствие атрофии костной стенки под влиянием давления кисты.
Изменения в йиде экзофтальма, смещения глазного яблока и других' явлений при кистах обусловлены их положением в орбите, величиной, временем и темпами развития. При глубоком расположении кист диагноз может быть установлен только в ходе оперативного вмешательства.
Остеома — опухоль из зрелой костной ткани, по внешнему виду мало отличающаяся от нормальной кости. Возникает обычно в прида-точных^гшо£1ях, чаще всего в лобной, и "стеюда7Тазрушая~кость, 'прорастает в орбиту. Поверхность остеомы покрыта надкостницей, подслизистой и слизистой оболочками синуса. Опухоль связана со стенкой пазухи ножкой, безболезненная, очень плотная, растет медленно, может сочетаться с мукоцеле. Степень выпячивания глаза варьирует. Диагноз подтверждается рентгенологическим исследованием, позволяющим установить величину, форму и отношение опухоли к окружающим тканям.
Из других доброкачественных опухолей орбиты можно назвать фибромы, хондромы, невриномы, смешанные опухоли слезной железы.
Лечение доброкачественных опухолей в основном оперативное. Хирургическое удаление опухолей орбиты осуществляют путем простой или костной орбитотомии. Простая орбитотомия позволяет удалять новообразования, расположенные в переднем и среднем отделах орбиты. При глубоком ретробульбарном положении новообразования обычно прибегают к временной резекции наружной стенки орбиты (костнопластическая орбитотомия).
Опухоль удаляют по возможности тупым путем. При новообразованиях зрительного нерва его приходится резецировать на некотором протяжении. Во избежание рецидива важно удалить опухоль полностью.
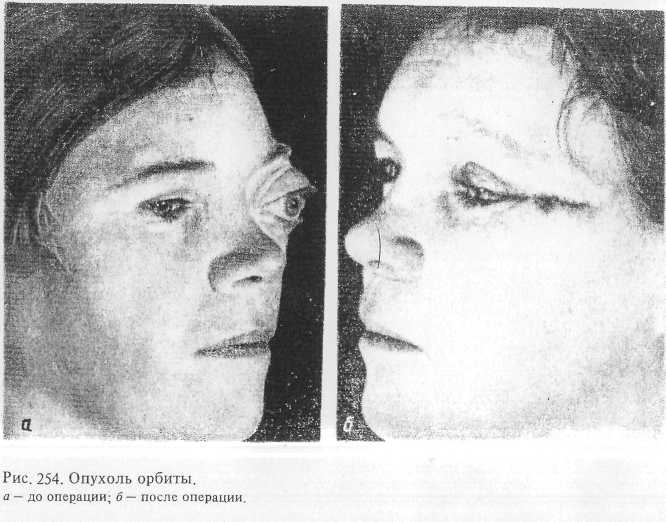
На рис. 254 показана больная до и после костной орбитотомии по по-йОду гемангиоэндотелиомы.
Злокачественные опухоли
Злокачественные опухоли в отличие от доброкачественных характеризуются не только быстрым ростом, но и способностью к метастази-рованию. Они могут развиваться также из ранее доброкачественных новообразований вследствие их малигнизации. Малигнизации подвергаются, например, смешанные опухоли слезной железы и другие новообр аз ования.
Саркома — наиболее часто встречающаяся из злокачественных опухолей орбиты, развивающаяся из надкостницы, теноновой капсулы, мышц жировой клетчатки, нервных элементов и т. д. Располагается чаше в вепхней половине глазницы (оис. 255). Особой злокачественно-
стью^—отдичаются_лавдомиоса-ркомы. Они характеризуются ранним метастазированием в легкие, мозг и другие органы, весьма склонны к рецидивирова-нию. Опухоли поражают преимущественно детей первого десятилетия жизни, но могут наблюдаться и в более старшем возрасте. Иногда саркомы развиваются в течение нескольких недель, заставляя подозревать воспалительный процесс в орбите. К а р ц и н о mjl^z- .эпитеди-альЗШРЗЩЗщйь^ "Как первичное новообразование встречается редко, лишь в случаях дистопии эпителиальных элементов. Значительно чауде развивается вторично, распространяясь в орбиту с кожи век, конъюнктивы, слезного мешка, придаточных пазух носа. Может возникнуть и как метастаз при раке других орга-
нов (молочной железы, матки, печени и др.)- Карцинома растет медленно. Клиническая картина зависит от первичной локализации процесса. В запущенных случаях опухоль заполняет всю орбиту, захватывая глазное яблоко, зрительный нерв и прорастая в придаточные пазухи.
Лечение злокачественных опухолей огдерадащное и лучевое, причем лучевая терапия может иметь и самостоятельн6ё"значение. Наилучший непосредственный эффект она дает при некоторых видах сарком. Обычно хирургическое и лучевое лечение комбинируют: вначале производят операцию, а затем назначают курс телегамматерапии. При вторичных и метастатических опухолях орбиты лучевое лечение и химиотерапия представляют в сущности единственный метод лечения.
Хирургическое лечение злокачественных опухолей заключается в акз^нте2ашш-орбдхь1. Лишь в редких случаях, при наличии инкапсулированных опухолей, может быть произведена орбитотомия с сохранением глазного яблока.
Экзентерацию орбиты осуществляют с удалением век (если они вовлечены в опухолевой процесс) или с их сохранением. Кожу (или слизистую оболочку) разрезают до кости по окружности орбиты. Также рассекают надкостницу и отделяют ее от кости до вершины глазницы. Пересекают зрительный нерв, сосуды и мышцы. Все содержимое орбиты удаляют. В случаях распространения опухоли на придаточные пазухи производят комбинированную операцию — экзентерацию орбиты и синусов. Все операции на орбите необходимо производить под интратрахеальным наркозом.
ДРУГИЕ ИЗМЕНЕНИЯ ОРБИТЫ
Наряду с перечисленными заболеваниями в орбите наблюдаются атрофические и дистрофические процессы, сосудистая и неврогенная патология, изменения, связанные с аномалиями развития.
Представляет практический интерес синдром верхней глазничной щел и—состояние, встречающееся как в офтальмологической, так и в неврологической практике. Само название свидетельствует о поражении области верхней глазничной щели, соединяющей орбиту со средней черепной ямкой. Развитие здесь опухоли, исходящей из мозга или ткани орбиты, наличие инородного тела, гематомы и другие причины вызывают характерный симптомо-комплекс, обусловленный сдавливанием нервных элементов и верхней глазничной вены, проходящей через щель. Этот симптомокомплекс в выраженном виде включает умеренный,- обусловленный сдавлением вены экзофтальм (большим он бывает при наличии новообразования, значительных размеров инородного тела или кровоизлияния), частичный или полный птоз верхнего века, полную неподвижность глазного яблока, мидриаз, паралич_ аккомодации, резкое" снижение чувстви-тельности~роговйцы и кожи век в области разветвлений первой ветви тройничного нерва.
Лечение. В зависимости от причины развития синдрома проводят оперативное лечение, назначают рассасывающее средства или лучевую терапию.
