
travma_dlya_lenivykh
.pdf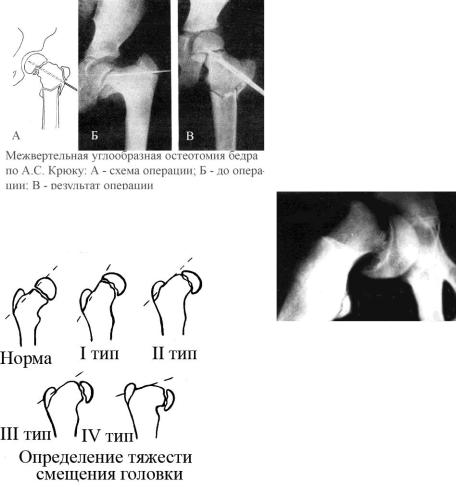
При третьей степени тяжести наибольшие изменения наблюдаются в шейке бедренной кости и вертлужной впадине. В связи с тем, что шейка практически отсутствует, а головка непосредственно соединяется с бедренной костью, происходит еще большее уплощение вертлужной впадины, в особенности верхнего края ее. Она настолько скошена, что почти не определяется на рентгенограмме. Верхушка большого вертела соприкасается с подвздошной костью, препятствуя отведению бедра.
Разделение образовавшихся деформаций в группе больных с оссифицированной зоной перестройки по степеням тяжести более конкретно показывает характер анатомических изменений в проксимальном отделе бедренной кости, вертлужной впадине и правильно ориентирует врача в выборе наиболее рационального метода лечения.
Лечение
Coxa vara в любом возрасте и степени тяжести – лечение только оперативное. Цель операции – восстановить нормальные взаимоотношения в тазобедренном суставе, нормализовать ШДУ, восстановить функцию нижних конечностей, исправить вторичные деформации торса, обусловленные основной патологией.
Предпочтение отдается внесуставным реконструктивным операциям на проксимальной части бедра и при необходимости – на тазовом компоненте патологически измененного сустава.
[При составлении блака информации по Coxa vara
использованы материады монографии проф. А.С. Крюка «Варусная деформация шейки бедренной кости», Мн., 1970).]
Подростковый эпифизеолиз
головки бедренной кости (ПЭГБК)
Подростковый эпифизеолиз головки бедренной кости — дегенератив- но-дистрофическое заболевание, развивающееся на фоне локального остеопо-
61
роза костей тазобедренного сустава с преимущественным поражением головки бедра в зоне росткового хряща, где вследствие дезорганизации костнохрящевой ткани под влиянием статикодинамических сил происходит соскальзывание эпифиза головки бедра кзади и книзу с формированием типичной деформации.
Для систематизации различных форм, характера и стадий патологического процесса имеется рабочая классификация с выделением форм заболевания — полилстеза, острой, острой на фоне хронического смещения и хронической (с медленным, быстрым прогрессированием и стабильной фазы) и трех степеней хронического смещения (1-я — соскальзывание эпифиза до 35° кзади, П-я — от 35° до 50° и Ш-я — свыше 50°), позволившая дифференцировать методы лечения. Определение тяжести смещения головки по E. Lanceford and M. Yoworth (см. рисунок) Хотя и не очень точный, но врачу общей прктики весьма подходит по своей простоте и информативности для установления диагноза.
Вмеханогенезе хронического смещения можно выделить 2 фазы: 1-я (компенсации деформации) — смещается, в основном, эпифиз головки бедренной кости по отношению к метафизу и вертлужной впадине с ранним развитием децентрации в тазобедренном суставе; П-я фаза (декомпенсации) -— эпифиз головки бедренной кости претерпевает незначительные пространственные изменения, увеличение деформации происходит за счет наружной ротации и смещения кверху бедренной кости.
Этиология и патогенез Этиология происходящих изменений в тазобедренном суставе при данной патологии до сих пор остается «белым пятном» современной ортопедии.
Наиболее достоверно установлена связь заболевания с гормональными расстройствами и генетической предрасположенностью. При этом имеет место замедленное половое созревание. Тучность вместе с уменьшением антеторсии проксимального отдела бедра кости и незрелостью костной ткани — главная причина ПЕЭГБК. Не исключается вероятность возникновения ПЭГБК и у худых и высоких детей. Такие случаи заболевания трактуются как идиопатические, при этом радионуклеидное исследование выявляет снижение кровоснабжения головки и уровня минерального обмена проксимального отдела бедра.
Впатогенезе заболевания — медленно прогрессирующее смещение проксимального эпифиза бедренной кости книзу и кзади, сопровождающееся соответствующими клинико-рентгенологическими проявлениями. Чем больше величина смещения эпифиза, тем ярче картина нарушения функции тазобедренного сустава.
Клиника
У девочек данное заболевание начинается чаще в возрасте 11—12 лет, у мальчиков — в 13—14 лет, что совпадает с началом полового созревания. Соотношение лиц мужского и женского пола при данном заболевании составляет 3:2. Двустороннее поражение отмечается у 20% больных. Второй сустав поражается в среднем через 10—12 мес. после появления признаков
62

заболевания первого сустава. Из-за сравнительной редкости заболевания многие врачи не знают о данной патологии, особенно о вероятности двустороннего поражения. Пациентам выставляются всевозможные диагнозы, а каждому третьему больному диагноз не был поставлен вообще. В итоге от появления первых симптомов заболевания до госпитализации нередко проходят месяцы и даже годы. Подавляющее большинство детей с ПЭГБК поступают на стационарное лечение поздно, с уже выраженной деформацией проксимального отдела бедренной кости.
Клиника ПЭГБК достаточно типична и при выраженной степени заболевания не вызывает трудностей, но не на начальных этапах процесса. Диагноз основывается на глубоком анализе жалоб больного, сборе анамнестических сведений, общеклиническом и ортопедическом обследовании, данных рентгенографии, КТ и МРТ.
Как уже отмечалось, для диагностики заболевания имеют значение аномалии конституции и эндокринопатии. Диагностическим фактором следует также признать возраст больных.
Заболевание начинается исподволь. Поводом для обращения к врачу являются периодические боли после нагрузки в паховой области или в коленном суставе. Именно они часто воспринимаются не только пациентами, но и врачами как основные и уводят от правильного диагноза. Затем присоединяются хромота, быстрая утомляемость больной конечности, ограничение движений в тазобедренном суставе. и, наконец - стойкая наружноротационная контрактура больной конечности.
При клиническом обследовании могут наблюдаться гипогенитализм, стрии на коже, повышенное артериальное давление; местно — умеренная атрофия мышц ягодичной области и голени. При пальпации боль в паховой области усиливается, иррадиирует дистально по бедру и в коленный сустав. Но главным, патогномоничным симптомом эпифизеолиза является фиксированная наружная ротация бедра с ограничением внутренней и соответственным увеличением амплитуды наружной ротации. Попытки устранить порочную установку неэффективны и сопровождаются болью. Отведение бедра при выпрямленной ноге также ограничено. Сгибание в тазобедренном суставе
происходит под углом к вертикальной оси тела, вследствие чего наклон корпуса кпереди ограничен.
Дальнейшее прогрессирование смещения головки бедра сопровождается усилением ранних и появлением более поздних симптомов, связанных с формированием наружно-ротационной контрактуры в тазобедренном суставе и недостаточностью ягодичных мышц.
К поздним симптомам заболевания относятся:
1. Симптомом перекрещивающихся голеней — при стоянии на согнутых под прямым углом коленных суставах при
63
двустороннем заболевании имеет место перекрест голеней, при одностороннем заболевании — голень больной ноги перекрещивает голень здоровой;
2.Симптомом Хофмейстера — сгибание конечности в коленном и тазобедренном суставах сопровождается латеральным отклонением и наружной ротацией бедра;
3.Симптомом ротации таза — при попытке установить обе стопы вместе в симметричное (параллельное) положение половина таза на больной стороне смещается кпереди;
4.Ограничение сгибания и отведения бедра в следствие упора шипа шейки в переднее-наружный край вертлужной впадины;
5.Симптом переразгибания бедра;
6.Симптом слабости ягодичных мышц на стороне патологии;
7.Надвертельное укорочение конечности на 2-—3 см;
8.Высокое стояние большого вертела;
9.Гипотрофия мышц голени
10.На заключительном этапе заболевания — тугоподвижность в больном суставе.
При остром эпифизеолизе больные поступают на стационарное лечение после травмы с клинической картиной, сопоставимой с клиникой перелома шейки бедра: боли в паху, наружная ротация конечности, утрата ее опо-
роспособности. Обычно такой симптомокомплекс появляется у девочек при резком разведение ног в положении "шпагат", у мальчиков — при падении с высоты, с велосипеда, мотоцикла, при ударе по большому вертелу.
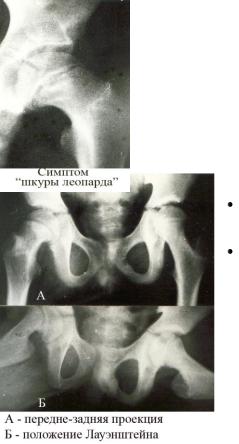
Рентгенологическая диагностика Для ЮЭГБК рентгенологическое исследо-
вание больного тазобедренного сустава является основным в установлении правильного диагноза. Его необходимо производить в двух проекциях: переднезадней и боковой по Лауэнштейну. Особенно информативна последняя. При изучении
рентгенограмм следует выявить:
структуральные изменения в области ростковой пластинки головки бедра;
признаки смещения эпифиза.
В начальной стадии заболевания ростковый хрящ эпифиза расширяется и теряет четкость своих линий, границы его расплывчатые, размытые. Вся эпифизарная зона становится рыхлой, а в метафизе, в непосредственной близости к зоне роста, кость теряет свой характерный трабе-
64
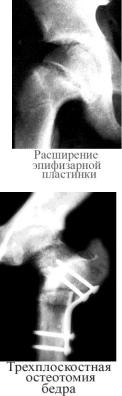
кулярный рисунок, участки остеопороза чередуются с участками остеосклероза. Поэтому слоисто-пятнистый вид шейки бедра назван "симптомом шкуры леопарда". Костная структура самой головки бедра остается неизмененной, хотя возможны остеопороз, усиление (подчеркнутость) ее контуров. Этот признак является важным, если не основным, в дифференциации с бо-
лезнью Пертеса.
В более поздние сроки заболевания на первый план выступают признаки смещения эпифиза бедра. На рентгенограмме, выполненной в передне-задней проекции, начальные признаки смещения головки книзу выражаются снижением высоты эпифиза и нарушением верхнего контура шейки бедра. Снижается высота эпифиза, выявляется его деформация, что является проекционным признаком смещения головки и шейки по отношению друг к другу. Контур шейки бедра, в норме имеющий полуовальную форму, выпрямляется до прямой линии. Шейка бедра при этом укорочена и утолщена. На рентгенограмме, выполненной в позиции Лауэнштейна, на ранних стадиях болезни смещение эпифиза кзади видно наиболее четко. Снимок в этой проекции выявляет уже минимальные (2—3 мм) признаки соскальзывания. Шеечно-эпифизарный угол, в норме равный 90°, уменьшается в зависимости от величины смещения головки книзу.
Выраженный остеопороз костей тазобедренного сустава является постояным, ранним и патогенетически важным рентгенологическим симптомом подросткового эпифизеолиза головки бедра.
Лечение
Консервативное лечение имеет ограниченные показания и может применяться в случаях прелистеза или когда имеются противопоказания к операции при хроническом смещении I степени.
Основным методом лечения подросткового эпифизеолиза головки бедра является хирургический, включающий, в зависимости от формы и тяжести процесса, различные оперативные вмешательства.
При лечении острых форм благоприятные результаты позволяет получить одномоментная щадящая закрытая репозиция с фиксацией эпифиза головки бедра кортикальным костным аллотрансплантатом и спицами.
Методом выбора при лечении хронических форм заболевания со смещением I степени является внесуставной эпифизиодез кортикальным костным аллотрансплантатом.
Двухплоскостные межвертельные реконструктивные остеотомии бедренной кости с транспозицией большого вертела показаны при медленно
65
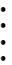
прогрессирующих и стабильных формах хронического эпифизеолнза II— III степени тяжести с умеренным ограничением cгибания в тазобедренном суставе.
При выраженном ограничении сгибания бедра (до угла более 110°) лучшие анатомо-функциональные результаты можно получить при проведении трехплоскоcтной межвертельной реконструктивной проксимальной части больного бедра.
При быстро прогрессирующих запущенных формах хронического эпифизеолиза хорошие результаты позволяет получить одновременная комбинация внесуставного эпифизеодеза с межвертельной реконструктивной остеотомией и транспозицией большого вертела.
Технически правильное выполнение внесуставных стабилизирующих и реконструктивных вмешательств по предлагаемой схеме обеспечивают благоприятное развитие тазобедренного сустава.
Врачам общей практики при осмотрах детей и подростков от 6 до 16 лет необходимо выявлять контингент с признаками адипозо-генитальной дистрофии, ожирением и половым недоразвитием и направлять их на консультацию к ортопеду и эндокринологу,
При появлении у детей и подростков дискомфорта, болезненности в области коленных или тазобедренных суставов следует направлять их к ортопеду для специального обследования.
Занятие 9
Врожденная косолапость
Это аномалия развития конечности, сопровождающаяся изменениями на уровне голеностопного, Шопарова и Лисфранкова суставов, приводящая к выраженным функциональным нарушениям нижней конечности и всего опор- но-двигательного аппарата.
Деформация занимает одно из первых мест среди врожденных пороков развития опорно-двигательного аппарата и составляет до 40% деформации нижних конечностей. Частота данного заболевания колеблется в пределах 1 – 2 случаев на 1000 новорожденных.
Различают следующие степени деформации:
При легкой степени деформации удается одномоментно корригировать все компоненты деформации деформация не превышают 10 – 15°.
При средней степени деформация выраженной и ригидной, т.е. исправить одномоментно не возможно. Супинация стопы составляют от 15 до 30°.
При тяжелой степени – деформация устойчива и превышают 30 – 35°. Клиника у новорожденных:
аддукции переднего отдела стопы, супинации стопы, эквинус стопы,
высокое стояние пяточного бугра (в тяжелых случаях).
66

Врожденная Этап косолапость лечения
С началом ходьбы все клинические проявления усугубляются.
прогрессирует супинация;
омозолелость кожи наружно-тыльной поверхности стопы (больной ходит на ней, подошвенная поверхность при этом смотрит вверх); образуются слизистые сумки под омозолелостью; гипотрофия мышц голени; косолапая походка.
Ребенок, страдающий врожденной косолапостью, должен быть излечен к началу ходьбы.
Лечение
Консервативное лечение врожденной косолапости необходимо начинать с момента установки диагноза с первых дней жизни ребенка (после отпадения пуповины).
 редрессирующая гимнастика – насильственное постепенное исправление деформации с последущим
редрессирующая гимнастика – насильственное постепенное исправление деформации с последущим
 наложение этапных гипсовых повязок на 7 дней для закрепления достигнутого результата коррекции
наложение этапных гипсовых повязок на 7 дней для закрепления достигнутого результата коррекции
 Этапные гипсовые повязки проводятся до переведения стопы в положение гиперкоррекции.
Этапные гипсовые повязки проводятся до переведения стопы в положение гиперкоррекции.
 Далее ребенку изготовляют нитролаковые ортезы для голени и стопы, в которых нога развивается до 3-3,5 лет. Ортезы-тутора меняют по мере роста стопы ребенка.
Далее ребенку изготовляют нитролаковые ортезы для голени и стопы, в которых нога развивается до 3-3,5 лет. Ортезы-тутора меняют по мере роста стопы ребенка.
назначают массаж разгибателей стопы и малоберцовых мышц, тепловые процедуры и ЛФК для голеностопного сустава.
допустима электростимуляция малоберцовых мышц и разгибателей стопы.
Оперативное лечение
Считается оправданным ранняя хирургическая коррекция косолапости, если при проведении консервативного лечения протяжении 2 – 3 месяцев не получено должного эффекта.
 оперативное вмешательство на сухожильно-связочном и капсулярном аппарате стопы и голеностопного сустава по методике Т.С. Зацепина производится в 1 – 3 года;
оперативное вмешательство на сухожильно-связочном и капсулярном аппарате стопы и голеностопного сустава по методике Т.С. Зацепина производится в 1 – 3 года;
67
 при тяжелых степенях косолапости, у больных в возрасте 3 – 12 лет с отягощенными формами косолапости (при рецидивирующих формах) рекомендовано проведение оперативных вмешательств по методике Т.С. Зацепина с фиксацией стопы дистракционно-компрессионным аппаратом. Это позволяет в послеоперационном периоде путем постепенной дистракции вывести стопу в положение гиперкоррекции, вправить таранную кость в вилку голеностопного сустава и обеспечить декомпрессию таранной кости, соблюдая при этом меры профилактики асептического некроза блока таранной кости.
при тяжелых степенях косолапости, у больных в возрасте 3 – 12 лет с отягощенными формами косолапости (при рецидивирующих формах) рекомендовано проведение оперативных вмешательств по методике Т.С. Зацепина с фиксацией стопы дистракционно-компрессионным аппаратом. Это позволяет в послеоперационном периоде путем постепенной дистракции вывести стопу в положение гиперкоррекции, вправить таранную кость в вилку голеностопного сустава и обеспечить декомпрессию таранной кости, соблюдая при этом меры профилактики асептического некроза блока таранной кости.
 операции на костях стопы проводят у подростков и взрослых.
операции на костях стопы проводят у подростков и взрослых.
После оперативных вмешательств ношение ортезов обязательно для управляемого формирования стопы.
Врожденная кривошея
Термин «кривошея» включает в себя группу врожденных и приобретенных заболеваний, ведущими симптомами которых являются деформация шеи и
неправильное положение головы.
Врожденная мышечная кривошея – стой-
кое укорочение грудино-ключично- сосцевидной мышцы, обусловленное ее недоразвитием (возможно травмой или миозитом перинатальном периоде), сопровождающееся наклоном головы и ограничением подвижности в шейном отделе позвоночника, а в тяжелых случаях – деформацией черепа, позвоночника и надплечий.
Среди врожденной патологии опорно-двигательного аппарата ВМК составляет 12,4 %, занимая по частоте третье место после врожденного вывиха бедра и врожденной косолапости.
Этиология и патогенез заболевания до настоящего времени окончательно не установлены.
Клиника
Ранняя форма выявляется в первые дни жизни только при пальпации может обнаруживаться один из 3-х вариантов проявления патологии:
укорочение грудино-ключично-сосцевидной; наличие инфильтрата на границе средней и нижней трети её; тотальное уплотнение кивательной мышцы.
Поздняя форма встречается у большинства больных. Клинические признаки деформации нарастают постепенно. В конце 2-й – начале 3-й недели жизни у больных в средней или средне-нижней трети мышцы появляется плотной консистенции уплотнение, которое прогрессирует и достигает максимальной величины к 4 – 6 неделям. Размеры утолщения могут колебаться от лесного ореха до грецкого.
68

Когда ребенок начинает держать головку (2-3 месяца) становятся заметным наклон головы в сторону больной мышцы и поворот ее в противоположную сторону.
В возрасте 6-7 лет (первый толчок роста) появляются и нарастают вторичные деформации лица, черепа, позвоночника, надплечий. Тяжесть сфор - мировавшихся вторичных деформаций находится в прямой зависимости от степени укорочения мышцы и возраста больного.
Лечение
Ведущая роль принадлежит консервативному лечению. Начатое с момента выявления симптомов заболевания последовательное и комплексное лечение позволяет восстановить форму и функцию мышцы у 74 – 82 % больных.
 Редрессирующие упражнения направлены на сохранение и восстановление длины грудино-ключично-сосцевидной мышцы.
Редрессирующие упражнения направлены на сохранение и восстановление длины грудино-ключично-сосцевидной мышцы.
 Массаж шеи направлен на улучшение кровоснабжения измененной мышцы
Массаж шеи направлен на улучшение кровоснабжения измененной мышцы
 Физиотерапевтическое лечение (тепловые процедуры) проводят с целью улучшения кровоснабжения пораженной мышцы, рассасывания рубцовых тканей.
Физиотерапевтическое лечение (тепловые процедуры) проводят с целью улучшения кровоснабжения пораженной мышцы, рассасывания рубцовых тканей.
Оперативное лечение
 в возраста 1 – 2 лет при отсутствии эффекта от консервативного метода;
в возраста 1 – 2 лет при отсутствии эффекта от консервативного метода;  оптимальный возраст для операции – 5 - 7 лет (перед первым «толчком роста», до появления выраженной асимметрии лицевого скелета).
оптимальный возраст для операции – 5 - 7 лет (перед первым «толчком роста», до появления выраженной асимметрии лицевого скелета).
Внастоящее время для устранения врожденной мышечной кривошеи наиболее широко применяют открытое пересечение головок измененной мышцы (по Микуличу) в нижней ее части. Прогноз при правильно проведенной операции и адекватном восстановительном лечении благоприятный.
Впослеоперационном периоде производят гиперкоррекцию головы и шеи гипсовой повязкой в течение 1 месяца, а затем – восстановительное лечение для предупреждение развития рубцов, восстано в- ление тонуса перерастянутых мышц здоровой половины шеи, выработка правильного стереотипа положения головы.
Плоскостопие
Наиболее часто на практике встречаются статические деформации стоп, которые составляют от 40 до 62,6%.
Классификация статических деформаций стоп продольное плоскостопие и его разновидность – плоско-вальгусная стопа поперечное плоскостопие
комбинированное плоскостопие (сочетание продольного и поперечного); вальгусное отклонение I пальца;
молоткообразные пальцы; варусное отклонение V пальца;
69

 костно-фиброзные разрастания головок I и V плюсневых костей. ОСОБЕННОСТИ АНАТОМИИ СТОПЫ
костно-фиброзные разрастания головок I и V плюсневых костей. ОСОБЕННОСТИ АНАТОМИИ СТОПЫ
Стопа при ходьбе выполняет опорную, рессорную и балансировочную функции. В обеспечении указанных функций принимают участие 26 костей и 24 сустава, подкрепленные мощным сухожильно-связочным аппаратом и 32 мышцами, из которых 22 – собственно мышцы стопы.
В стопе различают продольный и поперечный своды, которые обеспечивают плавность и пружинистость походки, оберегая позвоночник, череп и внутренние органы от сотрясений и повреждений. Опорными точками являются головки IV-V плюсневых костей спереди и бугристость пяточной кости сзади Поперечный свод стопы объективно выявляется на уровне проксимальных и
средних отделов плюсневых костей. Головки плюсневых костей располагаются в виде дуги, или арки. Т.о., стопа соприкасается с плоскостью опоры пяткой, головками I и V плюсневых костей, а средние плюсневые кости практически не
участвуют в опоре.
Поперечный свод стопы поддер-
живается сухожилием длинной малоберцовой мышцы и поперечной головкой приво-
дящей мышцы большого пальца.
Если под влиянием каких-то причин происходит ослабление мышеч- но-связочного аппарата, то начинает нарушаться нормальная форма стопы – она деформируется, становится плоской. При этом значительно снижается или полностью утрачивается рессорная функция стопы.
ПРОДОЛЬНОЕ ПЛОСКОСТОПИЕ Продольное плоскостопие – это деформация стопы, характеризу-
ющаяся стойким уплощением, т. е. уменьшением высоты, ее продольного свода.
Плоскостопие бывает врожденным и приобретенным. Врожденное продольное плоскостопие встречается довольно редко (2,8-3%).
Среди приобретенного плоскостопия различают травматическую, паралитическую, рахитическую и статическую плоскую стопу.
Статическое плоскостопие – самый распространенный вид плоскостопия (около 82,1 %) – возникает вследствие хронической функциональной перегрузки стоп.
У взрослых на фоне слабости мышечно-связочного аппарата под влиянием неблагоприятных факторов (избыточный вес, тяжелая работа: грузчики, кузнецы, литейщики, молотобойцы, нерациональная обувь, беременность и др.) также может сформироваться продольное плоскостопие. Женщины страдают плоскостопием чаще мужчин.
При функциональной перегрузке и переутомлении передней и задней большеберцовых мышц, длинных сгибателей пальцев продольный свод стопы теряет свои амортизирующие свойства. Короткие сгибатели пальцев, по-
70
