
travma_dlya_lenivykh
.pdfДля повреждения уретры характерны следующие клинические признаки: задержка мочеиспускания; кровотечение из мочеиспускательного канала; попытка мочеиспускания сопровождается обжигающей болью; над лобком пальпируется переполненный мочевой пузырь, из уретры выделяется кровь или вокруг нее – следы засохшей крови. Катетеризация в этих случаях противопоказана.
При осмотре всем пострадавшим с повреждениями таза необходимо провести макроскопическое и микроскопическое исследование мочи. В случае острой задержки мочи, которая может быть и рефлекторной, показана катетеризация мочевого пузыря. Если в моче обнаруживается примесь крови, то для исключения разрыва стенки мочевого пузыря выполняется рентген контрастное исследование. В обязательном порядке делают два снимка: с наполненным и опорожненным мочевым пузырем, т.к. в случаях разрыва задней стенки на рентгенограмме с наполненным контрастом пузырем, повреждение может быть не выявлено.
Разрывы прямой кишки возникают при переломах костей таза значительно реже. Различают вне- и внутрибрюшинные повреждения прямой кишки. Внебрюшинные повреждения проявляются развитием тяжелых флегмон клетчатки малого таза. Для внутрибрюшинных разрывов характерны быстро развивающиеся симптомы перитонита. Для исключения патологии со стороны прямой кишки всем пострадавшим с травмой таза должно выполняться ректальное пальцевое исследование. Для уточнения диагноза может применяться ректо - и колоноскопия.
Врач любого профиля, оказывая помощь пострадавшему с переломами костей таза, в обязательном порядке должен исключить повреждение внутренних органов.
Повреждения позвоночника
Повреждения позвоночника относятся к числу наиболее тяжелых травм. Они составляют 0,4 - 0,5 % всех переломов костей скелета. Значительное число травмированных – молодые люди. 20-40% закрытых повреждений позвоночника осложняются повреждением спинного мозга различной степени тяжести. Инвалидность при осложненных повреждениях позвоночника составляет 95%. Летальность в этой группе больных - до 30%.
Повреждения возникают
 при дорожно-транспортных происшествиях
при дорожно-транспортных происшествиях
1.у сидящих в автомобиле в которых сзади «въехал» другой автомобиль. При этом, во время резкого толчка голова сидящего резко запрокидывается назад, повреждаются анатомические образования по передней поверхности позвоночника.
2.При наезде автомобиля на неподвижное препятствие. При резком торможении голова водителя «продолжает поступательное движение вперед», быстро сгибается и как следствие - повреждается задний опорный комплекс позвоночника, приводя к возникновению нестабильных или осложненных повреждений в шейном отделе.
41

 при падении с высоты повреждения позвоночника чаще возникают в грудопоясничном отделе (Th12 - L1), если торс пострадавшего быстро согнулся (сгруппировался) и быстро разогнулся (совершил форсированное сгибаниеразгибание);
при падении с высоты повреждения позвоночника чаще возникают в грудопоясничном отделе (Th12 - L1), если торс пострадавшего быстро согнулся (сгруппировался) и быстро разогнулся (совершил форсированное сгибаниеразгибание);
 при нырянии в мелкий водоем вниз головой происходит резкое сгибание в шейном отделе и повреждается задний опорный комплекс позвоночника, приводя к возникновению нестабильных или осложненных повреждений в шейном отделе.
при нырянии в мелкий водоем вниз головой происходит резкое сгибание в шейном отделе и повреждается задний опорный комплекс позвоночника, приводя к возникновению нестабильных или осложненных повреждений в шейном отделе.
 в горнорудной промышленности травмы позвоночника возникают в следствии прямой травмы позвоночника.
в горнорудной промышленности травмы позвоночника возникают в следствии прямой травмы позвоночника.
Механизм травмы:
1.сгибательный;
2.сгибательно-вращательный;
3.разгибательный;
4.компрессионный или вертикально-компрессионный;
5.от сдвига;
6.от сгибания и растяжения.
Классификация (Я.Л. Цивьян,1971):
Стабильные повреждения позвоночника (спинной мозг не повреждается);
Нестабильные повреждения позвоночника (есть угроза повреждения спинного мозга).
К стабильным повреждениям относятся:
1. Изолированные повреждения структур заднего опорного комплекса (надоститстой и межоститистой связок, остистого, суставных или поперечных отростков, дужек тел позвонков);
2. Компрессионные клиновидные, оскольчатые и взрывные переломы со снижением высоты тела позвонка менее чем на 1/3;
3. Изолированные повреждения передней, задней продольной связок и межпозвоночного диска.
К нестабильным повреждения относятся:
1.Вывихи и подвывихи позвонков;
2.Переломо-вывихи позвонков;
3.Травматический спондилолистез (постепенно развивающееся на фоне повреждения связочного аппарата смещение тела позвонка кпереди);
4.Повреждения от сдвига и от растяжения.
В зависимости от того, вовлечен в патологический процесс спинной мозг или нет, повреждения позвоночника подразделяют на
неосложненные
 осложненные Повреждения спинного мозга встречаются в 20-40% случаев.
осложненные Повреждения спинного мозга встречаются в 20-40% случаев.
Выделяют сотрясение, ушиб и сдавление спинного мозга. Сдавление спинного мозга может быть обусловлено костными отломками, телами позвонков, обрывками связок, дисков, внутрипозвоночной гематомой или отеком.
42
В зависимости от клинических проявлений и степени нарушения проводимости различают следующие повреждения:
 синдром полного нарушения проводимости;
синдром полного нарушения проводимости;
 синдром частичного нарушения проводимости (парез или паралич мышц, арефлексия, расстройства чувствительности ниже уровня повреждения спинного мозга, расстройства функции тазовых органов);
синдром частичного нарушения проводимости (парез или паралич мышц, арефлексия, расстройства чувствительности ниже уровня повреждения спинного мозга, расстройства функции тазовых органов);
 сегментарные нарушения (парез мышц, гипорефлексия, расстройства чувствительности в зоне повреждения).
сегментарные нарушения (парез мышц, гипорефлексия, расстройства чувствительности в зоне повреждения).
При осложненных и нестабильных повреждениях позвоночника в нашей Республике применяется классификация F. Denis (1983), которая основана на т.н. трехстолбовой биомеханической концепции повреждений – переднего, среднего и заднего позвоночных столбов.
Клиника
 боли в области повреждения позвоночника не сильные. Нередко, при падении с высоты,, у пострадавших возникает перелом седалищной кости (приземление в положении сидя) или переломы пяточной кости (приземление в положении стоя). При этом доминирует болевой синдром сопутствующих повреждений, а повреждение позвоночника остается «незамеченным».
боли в области повреждения позвоночника не сильные. Нередко, при падении с высоты,, у пострадавших возникает перелом седалищной кости (приземление в положении сидя) или переломы пяточной кости (приземление в положении стоя). При этом доминирует болевой синдром сопутствующих повреждений, а повреждение позвоночника остается «незамеченным».
Учитывая механизм травмы и обстоятельства при которых произошла травма необходимо проверить симптом усиления боли при нагрузке по оси позво-
ночника. Для этого необходимо либо произвести легкое поколачивание по теменной области пострадавшего, либо создать дополнительную нагрузку на надплечья или голову. Если есть повреждение позвоночника, то больной отмечает не только усиление боли в позвоночнике, но и точно укажет болевую точку, т.е. точное место повреждения. Если симптом положительный, то в большинстве случает повреждение позвоночника буте выявлено и рентгенологически.
Усиление боли при движении; Не естественное фиксированное положение головы;
Сглаженность шейного, поясничного лордоза; Напряжение паравертебральных мышц спины;
Выстояние остистого отростка одного или нескольких позвонков; «Западение» между остистыми отростками.
Все перечисленные симптомы, кроме первого могут появиться после травмы и без повреждения позвоночника, характеризуя наличие остеохондроза у пострадавшего. Следует помнить, что у лиц пожилого и старческого возраста, из-за наличия у них системного остеопороза, переломы позвоночника могут возникнуть при таком механизме травмы (при езде в автомобиле – небольшая «тряска» на неровностях шоссе), на который человек работоспособного возраста даже не обратит внимание.
Осложненные повреждения
К наиболее тяжелым видам травмы позвоночника относятся переломы, пере-
ломо-вывихи и вывихи, осложненные повреждением спинного мозга.
43
Клинически это проявляется наличием очаговой симптоматики со стороны спинного мозга и некоторыми симптомами, описанными выше.
Определение типа нарушения целостности спинного мозга (неоходима только врачу специалисту-вертебрологу) довольно трудная задача. Подтверждению диагноза мешает возникающий при большинстве тяжелых повреждений позвоночника спинальный шок.
Уровень и протяженность повреждения спинного мозга устанавливают по кожной чувствительности, а нижнюю границу – по сухожильным рефлексам, пробе на потоотделение и рефлекторному дермографизму. Обычно уровень повреждения спинного мозга на 1-2 сегмента выше проксимальной границы расстройства чувствительности. Длительность спинального шока может колебаться от нескольких часов до нескольких недель и даже месяцев. Это патологическое состояние может поддерживаться и углубляться различными постоянными раздражителями (гематомы, костные отломки, инородные тела). В остром периоде травмы в первую очередь необходимо выяснить степень поперечного поражения спинного мозга.
Об отсутствии анатомического перерыва спинного мозга можно судить по следующим признакам:
 сохранность едва заметных движений или даже произвольного сокращения мышц ниже предполагаемого уровня повреждения;
сохранность едва заметных движений или даже произвольного сокращения мышц ниже предполагаемого уровня повреждения;  сохранность ощущения глубокого давления в области конечностей;
сохранность ощущения глубокого давления в области конечностей;  наличие позывов на мочеиспускание.
наличие позывов на мочеиспускание.
Уточняется диагноз повреждения позвоночника рентгенологически. Нередкой ошибкой, начинающих свою практику, врачей является отсутствие знаний рентгенологических признаков повреждения позвоночника. Рентгенологические признаки перелома трубчатых костей (наличие линии перелома и смещения отломков) характерны только для перелома поперечно-
го отростка в передне-задней проекции и для перелома остистого от-
ростка – в боковой. Остальные, более тяжелые повреждения имеют свои «неповторимые» признаки:
44
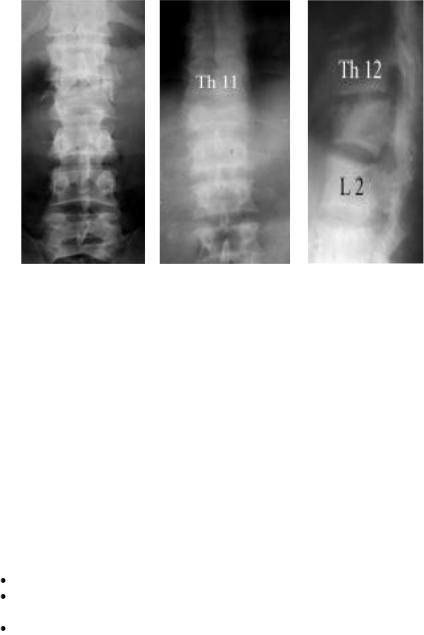
|
Компрессионный не- |
Компрессионный |
|
Отрыв дужки L2 |
стабильный перелом |
нестабильный |
пере- |
|
тела Th12 (переднее- |
лом |
тела |
|
задняя проекция) |
Th12(боковая проек- |
|
|
|
ция) |
|
При переломе(отрыве) дужек только в переднее-задней проекции выявляется отсутствие тени основания дужек и остистого отростка.
Компрессия тела позвонка характеризуется Переднее-задняя проекциям – снижение высоты тела поврежденного позвон-
ка и сглаженность его талии. Если высота тела позвонка снизилась более чем на 1/3, то такой перелом относится к нестабильным (разрушено все тело позвонка и при неумелом оказании помощи пострадавшему может перейти в осложненное повреждение).
Боковая проекция – клиновидная деформация тела поврежденного позвонка и сглаженность его талии.
При нестабильных и осложенных переломах шейного отдела с разрывом заднего опорного комплекса (вывихи и подвывихи) на рентгенограмме в боковой проекции выявляются:
Ступенеобразная деформация между телами позвонков;
Исчезновение естественного изгиба или появление противоположного изгиба позвоночника; Веерообразное расхождение остистых отростков поврежденного отдела позвоночника.
45
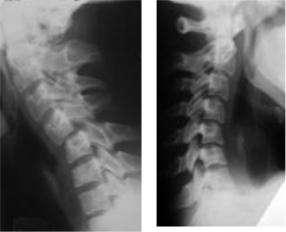
Подвывих С4* Подвывих С5** *Диагноз «Вывих (подвывих)» устанавливается по позвонку, расположенному ближе к голове от места повреждения.
**При «незначительной» ступенеобразной деформации в результате травмы и четко выявляемых других рентгенологических признаках для установления сегмента повреждения необходимо во вновь образованной дуге позвоночника найти самую выстоящую точку – это и будет место повреждения.
Лечение
Первая помощь
 Фиксировать шейный отдел позвоночника жестким ортезом. Пострадавшим в ДТП это необходимо произвести до извлечения их из транспортного средства!!!
Фиксировать шейный отдел позвоночника жестким ортезом. Пострадавшим в ДТП это необходимо произвести до извлечения их из транспортного средства!!!
 Бережно!!! уложить на жесткие носилки (со щитом) на спину. При отсутствии таковых – допустимо уложить пострадавшего на живот (при повреждении грудного или поясничного отдела) с валиком под грудную клетку, достигнув небольшого переразгибания в поясничном отделе.
Бережно!!! уложить на жесткие носилки (со щитом) на спину. При отсутствии таковых – допустимо уложить пострадавшего на живот (при повреждении грудного или поясничного отдела) с валиком под грудную клетку, достигнув небольшого переразгибания в поясничном отделе.
 Введение наркотических средств, как правило, не требуется.
Введение наркотических средств, как правило, не требуется.
 Немедленная доставка пострадавшего в специализированное отделение, т.к. если ему требуется операция по декомпрессии спинного мозга, то она должна быть проведена в ближайшие 3 часа после травмы – до гибели корешков спинного мозга.
Немедленная доставка пострадавшего в специализированное отделение, т.к. если ему требуется операция по декомпрессии спинного мозга, то она должна быть проведена в ближайшие 3 часа после травмы – до гибели корешков спинного мозга.
Специализированное лечение
В лечении повреждений позвоночника основными задачами являются: восстановление анатомической формы поврежденного сегмента и его функции. В зависимости от показаний эти задачи решаются либо консервативными (фиксационный и экстензионный), либо оперативными методами лечения.
46
Фиксационный метод показан (торако-краниальная гипсовая повязка при повреждениях шейного отдела или гипсовый корсет - при повреждениях гру- до-поясничного отдела):
при стабильных повреждениях, обусловленных повреждением связочного аппарата;
при переломах тел, дужек и отростков позвонков без смещения;
при стабильных переломах со смещением (1 степень компрессии), перело- мо-вывихах и вывихах тел позвонков после удачной одномоментной закрытой репозиции;
в дополнение к экстензионному и оперативному методам.
Пациентам с переломами отростков тел позвонков назначают постельный режим в течение 2-4 недель.
При переломах со смещением, переломо-вывихах и вывихах тел позвонков после выполнения вертебральной новокаиновой блокады проводится одномоментная репозиция по методике Белера или Девиса на разновысоких столах с последующей иммобилизацией гипсовым корсетом на срок не менее 4 месяцев.
экстензионный метод применяют при
 стабильных и нестабильных переломах со смещением;
стабильных и нестабильных переломах со смещением;
 переломо-вывихах и вывихах тел позвонков.
переломо-вывихах и вывихах тел позвонков.
Вытяжение предполагает постепенную репозицию костных фрагментов или устранение смещения позвонков.
Больного укладывают на жесткую постель (со щитом).
При повреждениях шейного и верхне-грудного отделов позвоночника вытяжение проводится за теменные бугры или петлей Глиссона.
При повреждении грудного и поясничного отделов позвоночника вытяжение выполняется специальными лямками, ватно-марлевыми кольцами за подмышечные впадины на наклонной плоскости.
При неосложненных компрессионных переломах тел позвонков грудного и поясничного отделов применяют функциональное лечение. Основная цель этой методики заключается в создании естественного мышечного корсета путем специальных ранних систематических упражнений, массажа мышц спины и живота. Занятия делят на 4 периода.
1 период (2-10 суток после травмы) – общегигиенические упражнения, главным образом дыхательные, и движения в небольшом объеме верхними и нижними конечностями. Число упражнений не превышает 10.
2 период (10-20 суток после травмы) – упражнения для укрепления мышц конечностей. В конце этого периода больному разрешается активное поворачивание на живот. Число движений возрастает до 20.
3 период (20-60 суток после травмы) является основным в создании опоры путем укрепления мышц спины и брюшного пресса. Упражнения выполняются многократно, медленно, сочетаются со статическим напряжением мышц. Количество упражнений 30 и более, каждое повторяется 10-15 раз.
4 период (60-80 дней после травмы) подготавливает больного к переходу в вертикальное положение и упражнениям стоя. У пациента выраба-
47

тывают правильную осанку при ходьбе и развивают нормальную подвижность позвоночника. Больному в начале разрешают находиться в вертикальном положении 10-20 минут, постепенно увеличивая это время.
Через 2-2,5 месяца больного выписывают на амбулаторное лечение. Сидеть пациенту разрешается не ранее чем через 2,5-3 месяца при компрессии позвонка 1 степени и через 3-4 месяца при компрессии 2 степени.
После окончания иммобилизации или лечения методом вытяжения больному проводят восстановительный курс ЛФК и физиотерапевтического лечения. Показаниями для оперативного метода лечения являются:
 нарастание неврологической симптоматики;
нарастание неврологической симптоматики;
блок ликвородинамики (то есть продолжающееся и нарастающее сдавление спинного мозга;  отсутствие эффекта от репозиции консервативными методами;
отсутствие эффекта от репозиции консервативными методами;
 нестабильные повреждения, при которых длительное обездвижение в постели может привести к пролежням и другим осложнениям.
нестабильные повреждения, при которых длительное обездвижение в постели может привести к пролежням и другим осложнениям.
В случае продолжающегося сдавления спинного мозга производиться его декомпрессия. При нестабильных повреждениях позвоночника выполняются различные стабилизирующие операции.
7-е занятие
Врожденный вывих бедра
Врожденный вывих бедра – одно из наиболее тяжелых и часто встречающихся заболеваний опорно-двигательного аппарата у детей. Причины возникновения данной патологии до сих пор не ясны. Существует множество теорий, пытающихся в той или иной степени объяснить этот весьма важный вопрос. Различают три степени тяжести недоразвития тазобедренного сустава:
1-я степень – предвывих, характеризуется только недоразвитием крыши вертлужной впадины.
2-я степень – подвывих. При этом кроме недоразвития крыши вертлужной впадины выявляется смещение головки бедра кнаружи (латеропозиция бед-
ра), но за пределы лимбуса она не выходит.
3-й степень – врожденный вывих бедра. Это край-
няя степень дисплазии тазобедренного сустава. Характеризуется тем, что головка бедра полностью «уходит» с недоразвитой вертлужной впадиной и смещается кнаружи и кверху.
Бедренный компонент дисплазии тазобедренного сустава характеризуется (рис.Б) торсией проксимальной части бедра кнаружи, высоким стоянием большого вертела и проекционным увеличением шеечнодиафизарного угла (ШДУ).
Клиника. Диагноз дисплазии тазобедренного сустава следует ставить уже в родильном доме. При первом
48
осмотре ребенка следует учитывать отягощающие факторы анамнеза: наследственность, ягодичное предлежание, аномалии матки, патология беременности. Затем проводят клиническое обследование.
У н о в о р о ж д е н н о г о м о ж н о в ы я в и т ь н и ж е с л е д у ю щ и е с и м п - т о м ы , х а р а к т е р н ы е т о л ь к о д л я в р о ж д е н н о г о в ы в и х а б е д р а :
симптом щелчка или Ортолани-Маркса; отсутствие головки бедра в бедренном треугольнике; ограничение отведения бедра; укорочение ножки; асимметрия кожных складок на бедре; наружная ротация ножки; уплощение ягодичной области.
У ребенка старше года поставить диагноз более легко на основании выявления следующих симптомов:
позднее начало ходьбы. Ребенок начинает ходить на 13-15 месяце; нещадящая хромота на больную ногу; верхушка большого вертела находится выше линии Розера-Нелатона;
положительный феномен Тренделенбурга («умение ходить на вывихнутой ноге»);
 симптом неисчезающего пульса на a. dorsalis pedis при давлении на типичную точку пальпации пульса на бедренной артерии;
симптом неисчезающего пульса на a. dorsalis pedis при давлении на типичную точку пальпации пульса на бедренной артерии;
 симптом Рэдулеску (ощущение головки бедра при ротационных движениях по наружно-задней поверхности ягодичной области);
симптом Рэдулеску (ощущение головки бедра при ротационных движениях по наружно-задней поверхности ягодичной области);  симптом Эрлахера - максимально согнутая больная нога в тазобедренном и коленном суставе касается живота в косом направлении;
симптом Эрлахера - максимально согнутая больная нога в тазобедренном и коленном суставе касается живота в косом направлении;
 симптом Эттори - максимально приведенная вывихнутая нога перекрещивает здоровую на уровне средины бедра, тогда как здоровая нога перекрещивает больную в области коленного сустава);
симптом Эттори - максимально приведенная вывихнутая нога перекрещивает здоровую на уровне средины бедра, тогда как здоровая нога перекрещивает больную в области коленного сустава);  симптом Дюпюитрена или «поршня» (как симптом пружинящего сопротивления при травматических вывихах бедра);
симптом Дюпюитрена или «поршня» (как симптом пружинящего сопротивления при травматических вывихах бедра);  нарушение треугольника Бриана;
нарушение треугольника Бриана;
 отклонение линии Шемакера. Линия, соединяющая верхушку большого вертела и передне-верхнюю ость таза при вывихе проходит ниже пупка;
отклонение линии Шемакера. Линия, соединяющая верхушку большого вертела и передне-верхнюю ость таза при вывихе проходит ниже пупка;  поясничного лордоз увеличен
поясничного лордоз увеличен
 + симптомы, выявляемые в период новорожденности, проявляются более четко (+ограничение отвердения, +наружная ротация, +укорочение). Рентгендиагностика Для подтверждения диагноза в возрасте ребенка 3-х месяцев показано рентгенографическое исследование тазобедренных суставов.
+ симптомы, выявляемые в период новорожденности, проявляются более четко (+ограничение отвердения, +наружная ротация, +укорочение). Рентгендиагностика Для подтверждения диагноза в возрасте ребенка 3-х месяцев показано рентгенографическое исследование тазобедренных суставов.
Путти установил 3 основных рентгенологических признака врожденного вывиха бедра:
1.избыточная скошенность крыши вертлужной впадины;
2.смещение проксимального конца бедра кнаружи-кверху;
49

3. позднее появление ядра окостенения головки бедра (в норме оно появляется в 3,5 месяца).
Хильгенрейнер предложил схему чтения рентгенограммы ребенка для выявления врожденной патологии тазобедренного сустава.
Для ее построения небходимо:
1. Провести осевую горизонтальную линию Келера через У-образные хрящи (расположены на дне верт-
лужной впадины);
2.Опустить перпендикуляр от этой линии до самой выступающей видимой части бедра - высота h (в норме равна 10 мм.);
3.от дна вертлужной впадины провести касательную линию к наиболее выстоящему отделу крыши вертлужной впадины. Таким образом образуется
ацетабулярный угол (индекс) - . В норме он равен 26º-28,5º.
4. Определить дистанцию d – расстояние от вершины ацетабулярного угла до перпендикуляра h на линии Келера. В норме она составляет 10-12 мм.
Для различных степеней тяжести дисплазии тазобедренного сустава параметры схемы Хильгенрейнера будут следующими:
Степень дисплазии |
- ацетабул. угол |
d – дистанция |
h – высота |
норма |
26-28,5º |
10-12 мм. |
10 мм. |
I cт. предвывих |
> 26-28,5º |
норма |
норма |
II ст. подвывих |
> 26-28,5º |
> 10-12 мм. |
норма |
III ст. вывих |
> 26-28,5º |
> 10-12 мм. |
< 10 мм. |
Схема Омбредана применяется в возрасте появления на рентгенограмме контура ядра окостенения головки бедра (3,5 месяца).
Для этого на рентгенограмме проводят три линии: – осевую линию Келера, как и в схеме Хильгенрейнера и два перпендикуляра (справа и слева) от самой выступающей точки крыши вертлужной впадины к линии Келера. При этом каждый тазобедренный сустав разделяется на 4 квадранта. В норме ядро окостенения находится в нижневнут-
реннем квадранте (Б). Всякое смещение ядра окостенения в другой квадрант указывает на имеющееся смещение бедра (А).
У более старших детей и у взрослых обращают внимание на прохождение линий Шентона и Кальве. Линия Шентона (а) в норме проходит от верхней
50
