
- •Тема курсовой работы: "Лечение осложнений инфаркта миокарда"
- •Содержание:
- •Введение
- •Афо сердечно сосудистой системы
- •Инфаркт миокарда (им)
- •Периоды течения инфаркта миокарда
- •Периоды инфаркта миокарда
- •Формы (варианты) инфаркта миокарда
- •2.Абдоминальная (гастралгическая) форма:
- •Осложнения инфаркта миокарда
- •Кардиогенный шок
- •Острая левожелудочковая недостаточность.
- •Нарушения ритма.
- •Экстрасистолии
- •Пароксизмальная тахикардия
- •Мерцательная аритмия
- •Атриовентрикулярные блокады
- •Синдром Морганьи-Адамса-Стокса (мас)
- •Внезапная остановка сердца
- •Механические осложнения инфаркта миокарда.
- •Разрыв межжелудочковой перегородки.
- •Острая митральная регургитация.
- •Острый разрыв миокарда
- •Ранний сухой перикардит
- •Постинфарктный аутоимунный синдром Дресслера.
- •Перикардит
- •Плеврит
- •Пневмония
- •Аневризма сердца
- •Острые аневризмы
- •Диагностика
- •Тромбоэмболия
- •Прогнозы
- •Заключение.
- •Профилактика инфаркта миокарда
Нарушения ритма.

Причиной развитие постинфарктных аритмий сердца и нарушения проводимости у больных ИМ обусловлено тем, что в поврежденном миокарде отмечается снижение или даже полное прекращение проводимости импульса в результате некроза.
Экстрасистолии
Экстрасистолия - преждевременное сокращение всего сердца или только желудочков от импульса, исходящего из участка вне нормального водителя ритма сердца — синусового узла. В зависимости от локализации источника такого импульса различают суправентрикулярные (наджелудочковые), исходящие из предсердий или атриовентрикулярного узла, и желудочковые экстрасистолы.

Клиническая картина. Наличие экстрасистол можно установить при исследовании пульса и аускультации сердца. Практически любая экстрасистола сопровождается удлинением диастолы сердца (компенсаторная пауза). При предсердных экстрасистолах она мало выражена, при желудочковых наблюдается длительная компенсаторная пауза, определяемая самими больными как замирание или ощущение остановки сердца с последующим сильным толчком. Длительная пауза может сопровождаться головокружением, слабостью, нарушениями зрения («мелькание мушек», «потемнение в глазах»)
Диагностика:
ЭКГ Наиболее отчетливыми признаками желудочковой экстрасистолии являются отсутствие зубца Р, деформация желудочкового комплекса (QRS) и наличие компенсаторной паузы.
Лечение (до 48 часов):
Амиодарон 150-300 мг в/в или Метопролол 5 мг в/в
Калия и магния аспарагинат 250 мл в/в капельно
При отсутствии эффекта:
Амиодарон 300-600 мг в/в капельно
Гепарин натрия 4000 МЕ в/в или Эноксапарин натрия 1 мг/кг подкожно
(при отсутствии в анамнезе ИБС) Прокаиномид 1000 мг в/в в течении 20 минут.
Более 48 часов:
Не стремимся купировать приступ
Гепарин натрия 4000 МЕ в/в или Эноксапарин натрия 1 мг/кг подкожно
Пароксизмальная тахикардия

Тахикардия пароксизмальная- внезапное резкое увеличение ЧСС до 140 ударов в минуту.
Клиника:
внезапное возникновение частого сердцебиения с ощущением толчка, укола в сердце, его остановки или переворачивания
Боли в груди или стенокардия, снижение АД.
Беспокойство, слабость, одышка
Частое и обильное мочеиспускание
Приступ длится от нескольких минут до нескольких часов(суток)
Диагностика : Электрокардиография
ЧСС 140-220 уд./мин
Для всех видов пароксизмальной наджелудочковой тахикардии - узкие QRS.
Отсутствие P зубцов (слившихся QRS), наличие положительных или инвертированных Р перед или после тахикардических QRS
Лечение:
проведение вагусных проб, если не помогают то:
Аспарагинат калия и магния Панангин 10% 20 мл
Верапамил 5-10 мг в/в , или Новокаинамид 10% 10,0 в/в очень медленно. При снижении АД меньше 100 -Мезатон 1% 0,1 в/в.
Обзидан до 5 мг в/в дробно медленно или Бревиблок 500 мкг/кг в/в в течении 1 минуты.
Кордарон (Амиодарон) 150-300мг в/в медленно.
При
осложнениях вызов реанимационной
бригады.
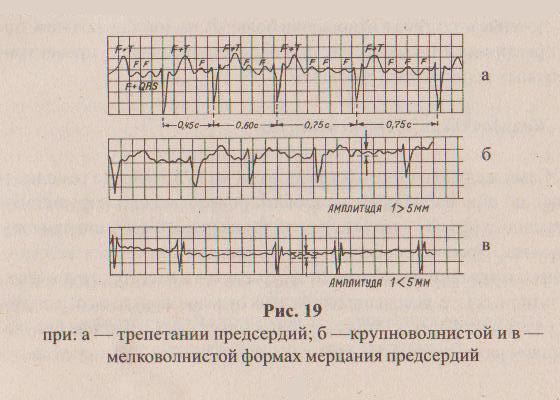
Мерцательная аритмия
Мерцательная аритмия- под этим понятием клинически нередко объединяют трепетание и мерцание (или фибрилляцию) предсердий—собственно мерцательную аритмию. Их проявления сходны.
Клиническая картина:
Больные жалуются на сердцебиение с перебоями,
«трепыхание» в груди, иногда на боли,
сильную слабость, одышку.
Уменьшается сердечный выброс, может понизиться артериальное давление, развиться сердечная недостаточность.
Диагностика:
Пульс становится неритмичным, переменной амплитуды, иногда нитевидным.
Тоны сердца приглушены, неритмичны.
Характерный признак мерцательной аритмии — дефицит пульса, т. е. частота сердечных сокращений, определенная аускультативно, превышает частоту пульса. Это происходит потому, что отдельные группы мышечных волокон предсердий сокращаются хаотично, и желудочки иногда сокращаются впустую, не успев достаточно заполниться кровью. В этом случае пульсовая волна образоваться не может. Поэтому частоту сердечных сокращений следует оценивать по аускультации сердца, а лучше по ЭКГ, но не по пульсу.
ЭКГ признаки:
Чередование учащения и урежения сердечного ритма
увеличение продолжительности R-R
сохранение остальных признаком синусового ритма
Неотложная помощь:
До прибытия реанимацианной бригады:
Панангин 1 табл. Рибоксин 0,002 г. Диазепам 10 мг.
катетеризация перефирической вены
Аспаргинат Калия и Магния (Панангин) 10% 20 мл+натрия хлорид 0,9% 200 мл в/в капельно
Новокаинамид 10% 10 мл в/в очень медленно (при снижении АД ниже 100 + Мезатон 1% 0,1 мл)
При QRS 120 см Новокаиномид не вводить !
Амиодарон (Кордарон) 150-300 мг в/вмедленно. При отсутстивии эффекта:
Амиодарон (Кордарон) 300-450 мг в/в капельно.
