
- •Содержание
- •Часть 1. Предмет патологии. Учение о болезни (Куликов в.П., Доронина н.Л.)... 8
- •Часть 2. Механизмы развития болезней (Куликов в.П., Доронина н.Л.) 15
- •Часть 3* Патология органов и систем (Куликов в.П., Доронина н.Л.) 157
- •Часть 4. Ситуационные задачи (Куликов в.П., Костюченко л.А., Доронина н.Л,
- •Часть 5. Тестовые задания (Куликов в.П., Костюченко л.А., Воронцов в.В.,
- •Часть 6. Задания для подготовки к занятиям. Вопросы к экзамену (Куликов в.П.,
- •Часть 1. Предмет патологии. Учение о болезни.
- •I. Предмет патологии.
- •IIII Понятие болезни. Патологические реакции, процессы, состояния. Симптом и синдром. Классификация, стадии развития и исходы болезней.
- •IV. Умирание. Терминальные состояния.
- •VI. Патогенез заболеваний. Саногенез.
- •VII. Лечение заболеваний
- •Часть 2. Общая патология. 2.1 .Повреждение клетки.
- •IV. Общий адаптационный синдром. Схема развития симпато-адреналовой и гипоталамо-гипоФизарно-адреналовой реакций при стрессе. Стресс-реализующие и стресс-лимитирующие системы.
- •Стадии стресса или общего адаптационного синдрома:
- •V. Дистресс Болезни адаптации. Ятоогенные осложнения вследствие использования аналогов стресс-реализующих гормонов.
- •IV. Механизм Формирования патологии у плода при алкоголизме беременной женщины.
- •V. Методы изучения наследственных болезней.
- •2.4. Нарушение регионального кровообращения. Тромбозы и эмболии.
- •7. Характер движения крови по сосудам:
- •IV. Виды региональных нарушений кровообращения и их механизмы. Сладж-Феномен.
- •V. Методы оценки сосудистой гемодинамики.
- •2.5. Патология гемостаза.
- •V. Гипокоагуляиии. Связанные с дефицитом плазменных прокоагулянтов
- •2.6. Гипоксия.
- •I. Понятие гипоксии.
- •V. Адаптивные реакции организма: срочные и долговременные (дыхательные, гемодинамические, гемические, тканевые). Срочная адаптация к гипоксии (или 1-ая стадия долговременной адаптации)*
- •2.7. Патофизиология боли.
- •II. По характеру:
- •III. Понятия обморока и коллапса. Отличия от шока.
- •IV. Кома. Этиология и патогенез отдельных видов ком (печеночная, уремическая, диабетическая).
- •2.9. Воспаление.
- •III. Стадии опухолевого роста.
- •IV. Свойства опухолевого роста.
- •V. Опухолевые маркеры. Механизмы изменения иммунного надзора при
- •2.13. Патология углеводного обмена. Сахарные диабеты.
- •IV. Нарушение платочного метаболизма липидов. Жировая инфильтрация органов.
- •V Этиология и патогенез атеросклероза. Стадии развития атеросклероза и осложнения.
- •2.15. Патология белкового обмена.
- •IV. Вторичные нарушения обмена аминокислот. Патология конечных этапов белкового обмена, роль печени и почек е метаболизме аммиака. Нарушение обмена пуриновых и пиримидиноеых оснований.
- •Часть 3. Патология органов и систем. 3.1. Патология красной крови.
- •IV. Этиология и патогенез гемолитических анемий.
- •2. Липидзависимые мембранопатии:
- •3. Ферментопатии:
- •4. Гемоглобинопатии:
- •V. Этиология и патогенез дизэритропоэтических анемий.
- •VI. Компенсаторные реакции организма при анемиях.
- •3.2. Лейкоцитозы и лейкопении. Лейкозы.
- •I. Лейкоцитозы.
- •IV. Лейкемоидные реакции. Виды. Причины возникновения.
- •V. Лейкозы. Общая характеристика,
- •I. По виду клетки-«родоначальницы» лейкоза:
- •VI. Лабораторная характеристика лейкозов. Отличия лейкозов от лейке-моидных реакций.
- •VII. Общие изменения е организме при лейкозах.
- •3.3. Сердечная недостаточность.
- •2. Гипертрофия левого предсердия
- •1. Гипертрофия правого желудочка
- •2. Гипертрофия левого желудочка
- •1, Нервная регуляция.
- •1А} Норма
- •IV, Диагностика аритмий.
- •3.7. Патология артериального давления и сосудистого тонуса.
- •Резервный
- •VI. Компенсаторные процессы при недостаточности внешнего дыхания.
- •IV. Расстройства функции тонкого и толстого кишечника: секреции, переваривания, всасывания и моторики.
- •1. Усиление перистальтики кишечника.
- •2. Ослабление перистальтики кишечника.
- •V. Нарушение барьерной функции кишечника. Дисбактеоиоз.
- •I Повышение проницаемости мембранПовреждение мембран клеток с их частичной или полной деструкцией
- •Часть 4. Ситуационные задачи.
- •Часть 5. Тестовые задания.
- •Часть 6. План практических занятий. Вопросы к экзамену. 6.1. План практических занятий по патофизиологии.
II. По характеру:
Хроническая (практически всегда патологическая)
Острая (может быть и физиологической, и патологической): .
Первичная (локализованная) - первичная альтерация при воспалении,
Вторичная (нелокализованная) боль может быть вызвана медиаторами воспаления, повреждениями чувствительного нерва, возникновением псевдосинапсов между нервами.
III. По локализации:
Местная - афферентация идет непосредственно с места повреждения, боль совпадает с местом поражения (рецептора, нервного ствола или корешка).
Проекционная боль отмечается далеко от локализации патологического процесса, обычно она распространяется в зону иннервации, например стреляющая боль в ногах при спинной сухотке, фантомная боль (в удаленной конечности).
Иррадиирующая боль возникает при чрезмерно интенсивной висцеральной боли, когда раздражение с одной ветви нерва передается на другую, имеющую общую корешковую иннервацию с пораженным органом, но иннервирующую участки поверхности тела. Такие висцеро-кутанные боли возникают при стенокардии - боль иррадиирует в левое плечо; печеночной колике - правое плечо; почечной колике -мошонка, бедро; панкреатит вызывает опоясывающие боли и т.д.). Проекция внут-
' ренних органов на поверхность кожи описывается зонами Захарьина-Геда (висце-ро-сенсорные рефлексы).
IV. По происхождению:
Ноцигенная (соматическая) боль возникает при раздражении кожных ноцицеп-торов, ноцицепторов глубоких тканей или внутренних органов тела, возникающие при этом импульсы, следуя по классическим анатомическим путям; достигают высших отделов нервной системы и отображаются сознанием, формируется ощущение боли.
Нейрогенная боль возникает вследствие повреждения периферической или центральной нервной системы и не объясняется раздражением ноцицепторов (ощущение боли возникает даже в здоровом органе).
60
3. Психогенная боль. Утверждение что боль может быть исключительно психогенного происхождения, является дискуссионным. Широко известно, что личность пациента формирует болевое ощущение. Оно усилено у истерических личностей, и более точно отражает реальность у пациентов неистероидного типа. V. По качеству: стреляющие, рвущие, пульсирующие, сжимающие, режущие, колющие и др. (в зависимости от фантазии пациента).
//. Типы болевых рецепторов. Медиаторы боли. Проводниковый и иен-тральный аппараты боли. Вегетативные и эмоциональные компонвн-ты.
Болевые рецепторы:
I. В зависимости от глубины залегания:
Поверхностные (обычно более чувствительные, и это логично, учитывая роль боли в адаптации).
Глубокие (интерорецепторы)
П. В зависимости от способа возбуждения:
Мономодальные реагируют на механическое воздействие.
Бимодальные реагируют на механо - и термовоздействия (менее 10°, более 40°).
Полимодальные реагируют на механо-, термо- и хемовоздействия. Афферентные волокна:
А-дельта волокна:■■-- миелинизированные, быстропроводящие (скорость проведения импульса 6-30 м/с), возбуждаются высокоинтенсивными механическими (булавочный укол), реже термическими раздражениями кожи. Имеют скорее информационное значение для организма (отдернуть руку, отпрыгнуть). Анатомически А-дельта ноцицепторы представлены свободными нервными окончаниями, разветвлёнными в виде дерева (мие-линовые волокна). Они располагаются, преимущественно, в коже, включая оба конца пищеварительного тракта, в суставах. Трансмиттер А-дельта волокон остаётся неизвестным.
С-волокна - немиелинизированные, проводят мощные, но медленные потоки импуль-сации (скорость проведения импульса 0,5-2 м/с). Эти афферентные волокна начинаются от плотных некапсулированных гломерулярных тельц, являющихся полимодальными ноци-цепторами. Считается, что они предназначены для восприятия вторичной острой и хронической боли. С-волокна распределяются по всем тканям за исключением центральной нервной системы.
Первичную боль (от укола, ожога) - проводят А-дельта волокна с поверхностных рецепторов, вызывают быструю, «фазическую» реакцию мьппц (отдергивание). Морфин и другие наркотические аналгетики не снимает первичную боль, поэтому, например, бесполезно удалять зуб под морфиновым обезболиванием.
Вторичная боль вызывается повреждениями ткани хронического характера, чаще с хеморецепторов (под действием медиаторов), механорецепторов; из глубоких или поверхностных рецепторов, импульсы идут по С-волокнам, реакция мьппц спастическая (тоническое сокращение мышц). Морфин эффективен. Проводящие пути
Тело I нейрона проводящего пути болевой чувствительности расположено в спин-но-мозговых узлах, II нейрона - в задних рогах спинного мозга, III нейрона - в талому се (рис. 2.7.1.)- Далее импульсы могут расходиться веером - в корковый анализатор, вегетативные подкорковые центры.
Проведения боли от челюстно-лицевой области имеет некоторые особенности. Основная афферентная импульсация идет по тройничному нерву (тело I нейрона находится в тройничном (тригеминальном) ганглии, тело II нейрона расположено в чувствительные ядрах тройничного нерва). Второй по значимости - язькоглоточный нерв, участвующий в инервации задней части языка, глотки, миндалин, мягкого неба. Третий -промежуточная
61
ветвь лицевого нерва, имеет свой ганглий, путь проходит через ядро единичного пути. Волокна от всех чувствительных нервов переключаются на тело III нейрона в таламусе.
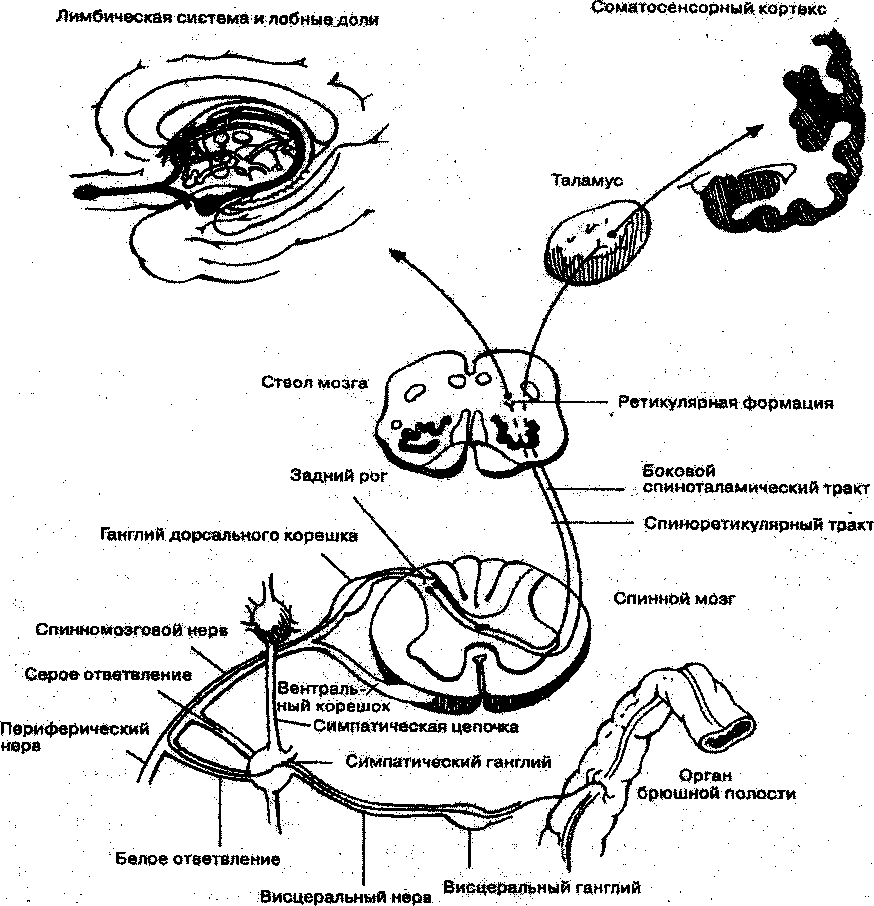
Рис. 2.7.1. Трехнейронный проводящий путь болевой чувствительности [по Дж.М. Хендерсону, 1999].
Специфический (неосшшоталамический) путь - задние рога спинного мозга -> специфические ядра таламуеа ~» кора задней центральной извилины. Этот путь является малонейронным, быстрым, проводит по А-дельта волокнам пороговую, эмоционально неокрашенную, точно локализованную боль (эпикритическая боль).
Неспецифический (палеоспиноталамический) путь - задние рога спинного мозга -» неспецифические ядра таламуеа -> кора лобной и теменной долей. Проводит подпоро-говую, эмоционально окрашенную, плохо локализованную боль (протопатическая боль). Является медленным (по С-волокнам), многонейронным, так как образует^ многочисленные коллатерали со структурами продолговатого мозга, ретикулярной формации, лимби-ческой системы, гиппокампа. Подпороговые болевые импульсы подвергаются суммации в таламусе.
Вегетативные и эмоциональные компоненты боли
Проводимые по неспецифическому болевому пути импульсы возбуждают эмоциональные центры лимбической системы, вегетативные центры гипоталамуса, продолгова-
62
того мозга. Поэтому боль сопровождается страхом, тягостными переживаниями, учащением дыхания, пульса, подъемом АД, расширением зрачка, саливацией, диспепсическими расстройствами.
Медиаторы ноцицептивной системы: субстанция Р (от англ. pain - «боль»), ней-ротензин, брадикинин, холецистокинин, глютамат.
///. Теории возникновения боли.
Теория специфичности утверждает, что боль представляет собой отдельную сенсорную систему, в которой любой повреждающий стимул активирует специальные болевые рецепторы (ноцицепторы), передающие болевой импульс по специальным нервным путям в спинной мозг и в болевые центры головного мозга, вызывая ответную защитную реакцию, направленную на удаление от раздражителя.
Теория интенсивности утверждает, что ощущение боли возникает при раздражении любого рецептора избыточным стимулом (шум, свет).
Теория воротного контроля (Меlzаск, Wа11, 1965). Поток болевой импульсации с периферии идет в задний рог спинного мозга по большим миелинизированным (А-дельта) и малым немиелинизированным (С-волокнам) нервным волокнам. Оба типа волокон образуют синапсы с нейронами второго порядка (Т) ("передача/проекция"). Когда Т-нейроны активированы, они поставляют ноцицептивную информацию в мозг.
Периферические нервные волокна также образуют синапсы с интернейронами же-латинозной сустанции (ЖС), которые при стимуляции угнетают Т-нейроны. А-дельта волокна стимулируют, а С-волокна угнетают интернейроны ЖС, соответственно снижая и повышая центральную передачу ноцицептивных входящих сигналов.
Кроме того, стимуляция интернейронов ЖС на подавление активности Т-нейронов происходит через нисходящие пути, начинающиеся в центральной нервной системе (это происходит при активации различными факторами). Баланс между возбуждающими и угнетающими сигналами определяет степень передачи ноцицептивной информации в головной мозг («+» - возбуждающий сигнал; «-» - угнетающий сигнал) (рис, 2.7.2.).
А-дельта
волокна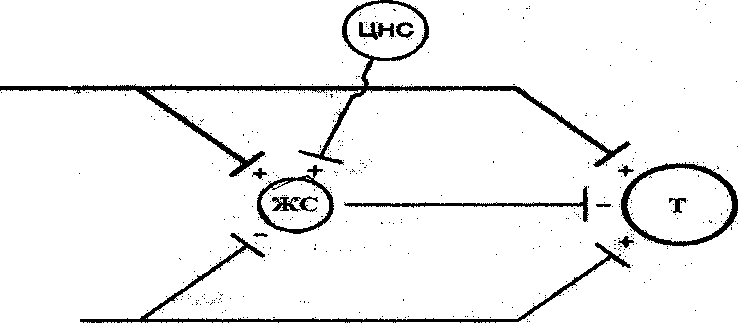
С-вюлокна
Рис. 2.7.2. Схема теории «воротного контроля» по К. Ме1гаск, 1999 (объяснение в тексте).
Теория «генератора патологически усиленного возбуждения» в центральной нервной системе подчеркивает значение центральных механизмов в патогенезе боли и определяет роль периферических факторов.
Генератор патологически усиленного возбуждения (ГПУВ, генератор) - это агрегат гиперактивных нейронов, продуцирующий чрезмерный неконтролируемый поток импульсов.
ГПУВ образуется в поврежденной нервной системе из первично и вторично измененных нейронов и представляет собой новую, необычную для деятельности нормальной нервной системы патологическую интеграцию, возникающую на уровне межнейрональ-ных отношений. Особенностью генератора является его способность развивать самопод-
63
держивающуюся активность. ГПУВ может образовываться практически во всех отделах ЦНС, его формирование и деятельность относятся к типовым патологическим процессам. При создании генератора в системе болевой чувствительности появляются различные болевые синдромы: болевой синдром спинального происхождения (генератор в дорсальных рогах спинного мозга), тригеминальная невралгия (генератор в каудальном ядре тройничного нерва), таламический болевой синдром (генератор в ядрах таламуса).
Невромы, повреждения нервов, смещения межпозвонковых дисков вызывают боль и приводят к возникновению патологических центральных процессов. В ЦНС формируется "генератор патологически усиленного возбуждения", в результате значение периферических факторов уменьшается. Поэтому при сильной фантомной невралгической и поясничной боли после удаления невром нервов, грыж диска и т.п. устранение периферических факторов может не привести к прекращению боли.
Возникновение генератора начинается либо с первичной гиперактивации нейронов, либо с первичного нарушения их торможения.
IV. Антиноиицептивная система. Ее уровни, медиаторы.
В настоящее время установлено, что болевые сигналы, поступающие с периферии, стимулируют активность различных отделов центральной нервной системы (околопроводное серое вещество, ядра шва ствола мозга, ядра ретикулярной формации, ядра тала-муса5 внутренней капсулы, мозжечка, желатинозную субстанцию спинного мозга и др.), оказывающих нисходящее тормозное действие на передачу ноцицептивной афферента-ции в дорзальных рогах спинного мозга.
Основные нейроны антиноцицептивной системы локализованы в околоводопроводном сером веществе (сильвиев водопровод соединяет III и IV желудочки). Их аксоны образуют нисходящие пути к продолговатому и спинному мозгу и восходящие пути к ретикулярной формации, таламусу, гипоталамусу, лимбической системе, базальным гангли-ямикоре.
Медиаторами антиноцицептивной системы являются опиаты (эндорфины, энке-фалины), серотонин, норадреналин, ГАМК. Виды клеточного торможения:
Пресинаптическое направленно на торможение выделения медиатора из-за гиперполяризации всего нейрона.
Постсинаптическое - гиперполяризация следующего нейрона.
Естественная болеутоляющая система так же важна для нормальной жизнедеятельности, как и болесигнализирующая система.
Таким образом, физиологическая ноцицепция включает четыре основных процесса:
Трансдукцию - процесс, при котором повреждающее воздействие трансформируется в виде электрической активности в свободных неинкапсулированных нервных окончаниях (ноцицепторах).
Трансмиссию - проведение возникших импульсов по системе чувствительных нервных волокон и путей в центральную нервную систему.
Модуляцию - процесс изменения ноцицептивной информации нисходящими, ан-тиноцицептивными влияниями центральной нервной системы, мишенью которых являются преимущественно нейроны задних рогов спинного мозга (опиоидергические и мо-ноаминовые нейрохимические антиноцицептивные системы и система воротного контроля).
Перцепцию - субъективное эмоциональное ощущение, воспринимаемое как боль и формирующееся под воздействием фоновых генетически детерминированных свойств центральной нервной системы и ситуационно меняющихся раздражений с периферии.
64
V. Виды обезболивания. Варианты фармакологического обезболивания, I. Немедикаментозные способы обезболивания
Психологические методы (гипноз, внушение).
Физические (акупунктура, горчичники, физиолечение).
Хирургические (иссечение рубцов, неврином, репонирование отломков).
Нейрохирургические (стереотаксическая коагуляция или стимуляция). П. Фармакологическое обезболивание
1. Нарушение проведения боли по афферентам периферической нервной системы:
Местноанестезирующие вещества, применяемые в области болевых терминалей (рецепторов), нервных проводников различной толщины волокна и масштаба в виде инфилыпрационной, проводниковой, плексусной, корешковой анестезии (анестезин, новокаин, лидокаин).
Некоторые ненаркотические анальгетики оказывают обезболивающий эффект путем периферического противовоспалительного действия, тормозя синтез медиаторов ноцицепции в тканях (анальгин, бутадион).
2. Нарушение проведения или торможение болевых нейронов в центральной нервнойсистеме.
Местноанестезирующая группа препаратов в виде эпи-, субдуральной и субарах-ноидальной анестезии для блокады тел вторых боль-проводящих нейронов и проводников на уровне спинного мозга.
Наркотические анальгетики являются аналогами эндогенных медиаторов анти-ноцицепции - энкефалинов и эндорфинов (морфин, фентанил). Действуя на опи-атные рецепторы, они вызывают гиперполяризацию мембран нейронов, проводящих боль, поэтому хороши только при хронической (вторичной, патологической боли). Острая же боль плохо снимается группой наркотических анальгетиков, поскольку сильная афферентация может вызвать деполяризацию даже ги-перполяризованного нейрона. Из минусов этой группы анальгетиков следует отметить высокую вероятность лекарственной зависимости (наркомании за счет постепенного вытеснения из метаболизма (нарушения синтеза) эндогенных опиатов).
Ненаркотические анальгетики тормозят восприятие боли на уровне преимущественно третьего боль-воспринимающего нейрона - таламического (парацетамол, фенацетин), показаны для снятия хронической боли. Эти препараты не вызывают лекарственной зависимости, так как действуют не через опиатные рецепторы.
Торможение боли по аналогии с медиаторами антиноцицептивной системы, например, стимуляция "тормозных" центральных а2-адренорецепторов наподобие эндогенных катехоламинов (клофелин, трамадол, трамал).
Некоторые центральные адреномиметики используются самостоятельно даже для общего обезболивания или для потенцирования действия других обезболивающих (кетамин, каллипсол).
Препараты-аналоги тормозного нейромедиатора ГАМК. Сама гамма-аминомасляная кислота плохо проходит через гемато-энцефалический барьер, но ее аналоги, наряду с другими средствами, применяются для наркоза (оксибу-тират натрия).
В качестве обезболивающих применяют также и средства, влияющие на первичное звено патогенеза боли, в зависимости от причины (почечная, печеночная колика - спазмолитики и т.д.).
Надо учитывать, что боль имеет свои эмоциональные и вегетативные компоненты, поэтому комплексная фармакотерапия боли должна включать подчас назначение некоторых групп психотропных препаратов (антидепрессанты, психостимуляторы), а также пре-
65
паратов, снимающих нежелательные вегетативные реакции (гипертензию, аритмию, гиперсекрецию желудочного сока и т.д.).
2.8. Экстремальные состояния.
Экстремальные состояния - состояния, сопровождающиеся грубыми расстройствами метаболизма, жизненно важных функций и представляющие непосредственную опасность для жизни.
Экстремальные состояния часто связаны с действием сверхсильных патогенных факторов;
Виды экстремальных состояний: коллапс, обморок, шок, кома, терминальные состояния (иногда включаются). /. Понятие {(шок», стадии и патогенез шока. Шок - стадийно протекающее острое состояние, возникающее вследствие воздействия сверхсильных стрессоров и характеризующееся гиповолемией, снижением сердечного выброса и АД, нарушениями микроциркуляции и гипоксией. Стадии шока:
Эректильноя (напряжения) - сопровождается эмоциональным и поведенческирм возбуждением, активацией органов и систем.
Торпидная - угнетение психической, эмоциональной и поведенческой деятельности.
Терминальная,
Этиологическим фактором шока является любой сверхсильный раздражитель. Общий патогенез шока:
Первичное звено - активация симапато-адреналовой и гипоталамо-гипофизарно-надпочечниковой систем, что обуславливает симптомы эректильной фазы (поведение, увеличение силы и частоты сердечных сокращений, дыхания, усиление энергообмена, активация глюконеогенеза).
Торможение (угнетение) ЦНС на начальном этапе охранительное, но при действии очень сильных раздражителей переходит в патологическое (запредельное), обуславливает торпидную фазу.
«Централизация кровообращения» - циркуляция крови по системе "сердце-мозг-сердце". Необходимо для сохранения кровотока в жизненно важных органах и поддержания системного АД. Развивается в результате активации симапато-адреналовой системы (вазоконстрикция сосудов ос-органов [кожа, почки, органы брюшной полости], вазодилатация сосудов р-органов [сердце, мозг]).
Основное звено патогенеза - гиповолемия (и падение АД) вследствие снижения сердечного выброса и недостаточной вазоконстрикции (приводит к нарушению микроциркуляции).
Гиповолемия - несоответствие между объемом сосудистого русла и объемом циркулирующей крови (проявлением ее чаще всего бывает IАД).
• Вазоконстрикция сосудов а-органов приводит к ишемическому стазу, вследствие чегоразвивается гипоксия, ацидоз. Образующиеся при этом вазоактивные соединения вызывают неадекватную вазодилятацию, в результате которой формируется стаз, сладж,ДВС-синдром, лежащие в основе «шоковых органов» (почки, легкие, печень).
/Л Основные виды шока.
Травматический шок представляет собой в большинстве случаев комбинацию болевого и геморрагического шоков.
Болевой шок - сильный болевой раздражитель -» запредельное торможение ЦНС -> распространение торможения на сосудодвигательный центр головного мозга -> нарушение регуляции сосудистого тонуса -> падение АД.
66
Геморрагический шок - гиповолемия обусловлена массивной кровопотерей.
Ожоговый шок возникает при поражении более 15% площади поверхности тела ожогами II степени и более. Причинами гиповолемии являются: потеря плазмы крови через ожоговую поверхность; снижение онкотического давления крови и потеря жидкой части крови из-за онкотических отеков; интоксикация (продукты распада поврежденных тканей, токсины микроорганизмов при присоединении инфекции); грубые изменения физико-химических свойств крови -> гемолиз эритроцитов.
Анафилактический шок - обусловлен нарушением иммунологической реактивности и развитием аллергической реакции I типа; взаимодействие аллергена с Ig Е, фиксированными на поверхности тучных клеток ~> высвобождение гистамина -> бронхоспазм (острая дыхательная недостаточность) + повышение проницаемости сосудов —> отек легких и выход жидкости за пределы сосудистого русла (гиповолемия). Смерть при анафилаксии наступает быстро именно из-за дыхательной недостаточности, выраженная гиповолемия простыне успевает сформироваться.
Гемотрансфузионный шок возникает при переливании несовместимой крови.-» массивная агглютинация и гемолиз эритроцитов -» гемическая гипоксия + высвобождение эритропластина (обладает активностью тромбопластина) -» развитие ДВС-синдрома.
Кардиогенный шок развивается при инфаркте миокарда, аритмиях, тампонаде сердца, тромбоэмболии легочной артерии (ТЭЛА).
Среди кардиогенных шоков выделяют три формы:
Болевой шок.
Истиный шок - обусловлен снижением насосной функции сердца из-за повреждения 50-65% миокарда.
Аритмический шок возникает в связи со снижением насосной функции сердца из-за некоординированных сердечных сокращений.
8. Септический (эпдотоксический) шок обусловлен массивным выбросом фагоцитамиразличных интерлейкинов, в первую очередь фактора некроза опухоли (ФИО), -» ди-латация сосудов + повышение сосудистой проницаемости -» выход жидкости за пределы сосудистого русла. Кроме того, эндотоксины возбудителей активируют протео-литические системы (калликреин-кининовую, фибринолитическую) -» ДВС-синдром.
9: Турникетный шок возникает при сдавлении мягких тканей более 4 часов, сопровождается «краш-синдромом», обусловлен болевым синдромом и интоксикацией продуктами распада после длительной ишемии (лактат, СО2, аденозин, тромбопластин), кроме того, миоглобин вызывает закупорку канальцев почки -» почечная недостаточность.
Оценка степени тяжести шока базируется на измерении величины артериального давления. Классификации тяжести шока могут различаться числом градаций и величинами АД. Принципиальными значениями являются величины систолического АД в диапазоне 50 - 70 мм рт. ст. При падении давления ниже 50 мм рт. ст. нарушается кровообращение жизненно важных органов (сердце, головной мозг, почки). Систолическое давление свыше 70 мм рт. ст. обеспечивает сохранность перфузии основных внутренних органов.
С учетом вышесказанного рекомендуется использовать четырехстепеннную классификацию тяжести шока по величине систолического АД:
I степень - систолическое АД до 90 мм рт. ст.
II степень - -//- до 70 мм рт. ст.
степень - -//- до50ммрт.ст.
степень.- '-//- ниже 50 мм рт. ст.
С этой же целью может быть использован индекс Алговера, который рассчитывается как отношение частоты пульса к систолическому артериальному давлению.
67
I степень - индекс 0,6 - 1 (соответствует кровопотере около 10-15% от ОЦК)э
II степень - индекс 1 - 1,5 (-// - 20-35% от ОЦК),
III степень - индекс более 1,5 (-//- более 40 % от ОЦК).
Для оценки степени тяжести геморрагического шока с известным объемом кровопотери можно использовать классификацию, основанную на учете кровопоте ри:
I стадия - компенсированный шок - 15 - 25% ОЦК
II стадия - некомпенсированный шок - 25 - 45 % ОЦК
III стадия - необратимый шок - более 50 % ОЦК.
