
Руководство, ч.2 для 5 курса
.pdfДифференциальный диагноз ГКМП и «спортивного» сердца
Признаки |
ГКМП |
«Спортивное» |
|
|
сердце |
Признаки гипертрофии левого |
Присутствуют |
Присутствуют |
желудочка на ЭКГ |
|
|
Патологический Q или зубец Т |
Присутствуют |
Отсутствуют |
Максимальная толщина левого |
≥16 мм |
≤16 мм |
желудочка |
|
|
Характер гипертрофии левого |
Асимметричная |
Симметричная |
желудочка |
|
|
Конечно-диастолический размер |
≤45 мм |
≥55 мм |
левого желудочка |
|
|
Диастолическая функция левого |
Нарушена |
Не изменена |
желудочка |
|
|
Размеры левого предсердия |
Увеличены |
Не изменены |
Уменьшение выраженности |
|
|
гипертрофии левого желудочка |
Нет |
Да |
через 3 мес. после прекращения |
|
|
тренировки. |
|
|
Дилатационная кардиомиопатия (ДКМП) - заболевание миокарда неизвестной этиологии, характеризующееся расширением всех камер сердца, нарушением сократительной функции желудочков, хронической недостаточностью кровообращения.
Диагностические критерии ДКМП
№ |
Критерии |
Определение |
|
|
|
|
|
|
1. |
Этиология |
1. Не известна. |
|
|
|
|
||
|
|
2. |
Обсуждается |
значение |
генетических |
|||
|
|
|
факторов |
(аутосомно-доминантный |
||||
|
|
|
тип, так и аутосомно-рецессивный |
|||||
|
|
|
тип). |
|
|
|
|
|
|
|
3. |
Согласно одной из теорий, ДКМП – |
|||||
|
|
|
это |
следствие |
перенесенного |
|||
|
|
|
вирусного миокардита. |
|
|
|||
2. |
Патоморфология |
1. |
Сердце резко увеличено, с резкой |
|||||
|
|
|
дилатацией |
обоих |
желудочков |
и |
||
|
|
|
предсердий, без увеличения толщины |
|||||
|
|
|
стенки ЛЖ. |
|
|
|
|
|
|
|
2. |
Гистологически |
– |
изменения |
|||
|
|
|
неспецифические |
(дегенерация |
и |
|||
|
|
|
некроз |
|
|
кардиомиоцитов, |
||
31
|
|
|
|
|
инфильтрация |
|
миокарда |
|||||
|
|
|
|
|
мононуклеарами, зоны фиброза). |
|
|
|||||
3. |
Клиника |
|
|
1. |
Клиника недостаточности |
|
|
|
||||
|
|
|
|
|
кровообращения (левожелудочковой |
|
||||||
|
|
|
|
|
или бивентрикулярной – одышка, |
|
|
|||||
|
|
|
|
|
застойные хрипы в легких, ортопное, |
|
||||||
|
|
|
|
|
набухание легочных вен, увеличение |
|
||||||
|
|
|
|
|
печени, отеки, асцит. |
|
|
|
|
|||
|
|
|
|
2. |
Нарушения ритма и проводимости. |
|
||||||
|
|
|
|
3. |
Наклонность |
к тромбоэмболическим |
||||||
|
|
|
|
|
осложнениям. |
|
|
|
|
|||
|
|
|
|
4. |
Признаки кардиомегалии. |
|
|
|
||||
|
|
|
|
5. |
Аускультативно - дополнительный III и |
|||||||
|
|
|
|
|
IV |
тон, |
|
систолический |
шум |
|||
|
|
|
|
|
митральной регургитации. |
|
|
|
||||
4. |
ЭКГ |
|
|
1. |
Низкий вольтаж комплексов QRS в |
|||||||
|
|
|
|
|
отведениях |
|
от |
конечностей |
|
и |
||
|
|
|
|
|
высокоамплитудные R и S в грудных |
|||||||
|
|
|
|
|
отведениях. |
|
|
|
|
|
||
|
|
|
|
2. |
Нарушения |
|
атриовентрикулярной |
и |
||||
|
|
|
|
|
внутрижелудочковой |
проводимости |
||||||
|
|
|
|
|
(блокада левой ножки п. Гиса). |
|
|
|||||
|
|
|
|
3. |
Депрессия сегмента ST, инверсия T. |
|
||||||
|
|
|
|
4. |
Желудочковая |
экстрасистолия, |
||||||
|
|
|
|
|
мерцательная аритмия. |
|
|
|
||||
5. |
ЭхоКГ |
|
|
1. |
Увеличение |
размеров желудочков |
и |
|||||
|
|
|
|
|
предсердий. |
|
|
|
|
|
||
|
|
|
|
2. |
Снижение |
систолической |
экскурсии |
|||||
|
|
|
|
|
миокарда, |
|
уменьшение |
фракции |
||||
|
|
|
|
|
выброса ЛЖ. |
|
|
|
|
|
||
|
|
|
|
3. |
Митральная |
и |
трикуспидальная |
|||||
|
|
|
|
|
регургитация. |
|
|
|
|
|||
|
|
|
|
4. |
Внутрипредсердный, |
|
|
|
|
|||
|
|
|
|
|
внутрижелудочковый тромбоз. |
|
|
|||||
6. |
Диагноз |
и |
|
1. |
Диагноз |
ДКМП |
устанавливается |
|||||
|
дифференциальный |
|
|
методом исключения. |
|
|
|
|||||
|
диагноз |
|
|
2. |
Диф. диагноз проводится с: |
|
|
|
||||
|
|
|
- |
алкогольной миокардиодистрофией; |
|
|||||||
|
|
|
- |
ИБС; |
|
|
|
|
|
|
|
|
|
|
|
- |
вирусным миокардитом; |
|
|
|
|||||
|
|
|
- |
приобретенными пороками сердца; |
|
|
||||||
|
|
|
- |
бактериальным эндокардитом; |
|
|
||||||
|
|
|
- |
миокардиодистрофией |
эндокринного |
|||||||
|
|
|
|
генеза. |
|
|
|
|
|
|
|
|
7. |
Течение и прогноз |
|
|
1. |
Смертность 50% за 5 лет. |
|
|
|
||||
32

|
2. Причины смерти: |
|
|
|
|
||
- |
фибрилляция желудочков; |
|
|
||||
- |
прогрессирующая |
недостаточность |
|||||
|
кровообращения; |
|
|
|
|
||
- |
тромбоэмболические осложнения. |
|
|||||
8. Лечение |
Лечение |
синдрома |
ХНК, |
нарушений |
|||
|
ритма сердца, профилактика внезапной |
||||||
|
смерти, |
|
|
предупреждение |
|||
|
тромбоэмболических осложнений |
|
|||||
|
1. Сердечные |
гликозиды |
(дигоксин), |
||||
|
особенно при мерцании предсердий. |
||||||
|
2. Диуретики: |
|
|
|
|
|
|
- |
тиазидового |
ряда |
|
(гипотиазид, |
|||
|
хлорталидон и др.); |
|
|
|
|
||
- |
петлевые |
диуретики |
(фуросемид, |
||||
|
этакриновая кислота). |
|
|
|
|||
|
3. ИАПФ (уменьшение постнагрузки на |
||||||
|
ЛЖ), необходима осторожность в |
||||||
|
связи |
с |
высоким |
риском |
|||
|
ортостатической гипотонии, в связи с |
||||||
|
чем начальные дозы должны быть |
||||||
|
минимальными |
|
|
(эналаприл, |
|||
|
каптоприл, рамиприл, периндоприл). |
||||||
|
4. Нитраты |
(изосорбид |
динитрат, |
||||
|
изосорбид-5-мононитрат) |
|
– |
||||
|
уменьшают |
|
|
|
проявления |
||
|
левожелудочковой недостаточности. |
||||||
|
5. -блокаторы – угнетают активность |
||||||
|
симпатико-адреналовой и ренин- |
||||||
|
ангиотензиновой |
систем. |
Начальные |
||||
|
дозы должны быть |
минимальными |
|||||
|
(атенолол, метопролол). |
|
|
||||
|
6. Хирургическое |
лечение |
при |
||||
|
рефрактерности |
к медикаментозной |
|||||
|
терапии – трансплантация сердца. |
|
|||||
7. Профилактика внезапной смерти:
1)назначение кордарона, соталола;
2)имплантация кардиовертера.
Рестриктивная кардиомиопатия (РКМП)
Это заболевания миокарда и эндокарда, при которых в результате резко выраженного фиброза и утраты эластичности имеет место формированное ограничение заполнения желудочков в диастолу. К
33
РКМП относят леффлеровский париетальный фибропластический эндокардит и эндомиокардиальный фиброз.
Леффлеровский эндокардит. Причина не установлена.
Клиника - гиперэозинофильный синдром (эозинофилия с поражением внутренних органов – печени, почек, легких, костного мозга, сердца) Стадии развития:
1.некробиотическая (эозинофильная инфильтрация миокарда и других органов с повреждением и некрозом эндокарда, миокарда), в клинике лихорадка с потерей веса, кашель, сыпь, тахикардия;
2.тромботическая – формирование тромбов в полости желудочков, тромбоэмболические осложнения, постепенное утолщение эндокарда;
3.фиброзная – фиброз миокарда, полости желудочков частично облитерированы, фиброз створок атриовентрикулярных клапанов с их иммобильностью и регургитацией, нарастает недостаточность кровообращения.
Эндомиокардиальный фиброз.
Одним из факторов риска считают повышенное содержание в воде цезия и пониженное магния (эндемические районы – Африка, Уганда, Киния). Морфологические и клинические признаки идентичны фиброзной стадии леффлеровского эндокардита.
Диагностика основывается на данных инструментального обследования (ЭхоКГ, КТ), биопсии миокарда.
Дифференциальная диагностика РКМП с заболеваниями:
-констриктивный перикардит;
-амилоидоз;
-саркоидоз;
-гемохроматоз;
-гипертрофическая кардиомиопатия Лечение:
1.в ранней стадии - кортикостероиды;
2.в поздних стадиях - трансплантация сердца;
3.резекция эндокарда с протезированием клапанов.
АРИТМОГЕННАЯ КАРДИОМИОПАТИЯ ПРАВОГО ЖЕЛУДОЧКА
У больных аритмогенной кардиомиопатией правого желудочка отмечается частичное или полное замещение миокарда правого желудочка фиброзной или жировой тканью.
Клиника:
нарушения сердечного ритма в виде приступов желудочков тахикардии;
34
рентгенологически и при проведении эхокардиографии - увеличение правого желудочка, нарушение сократимости правого желудочка.
Диагноз подтверждается данными биопсии миокарда и магнитнорезонансной томографии.
Лечение:
назначение антиаритмических препаратов;
хирургическое лечение (удаление или разрушение аритмогенного участка миокарда в правом желудочке, трансплантация сердцца).
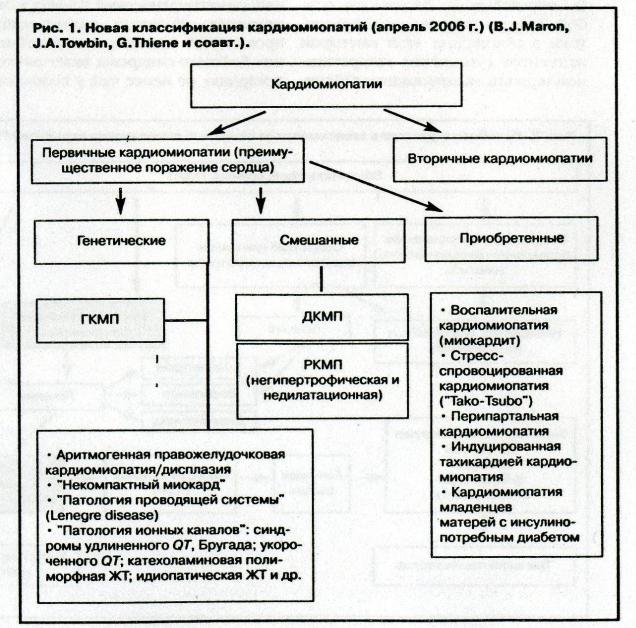
В2006 году появилась новая классификация кардиомиопатий, которая существенным образом меняет ныне существующие представления о данном заболевании. В России пока эта классификация не рекомендована Всероссийским научным обществом кардиологов для практического применения.
35
МИОКАРДИТЫ.
Миокардит – это воспаление сердечной мышцы, вызванное инфекционными и неинфекционными факторами, прямо или опосредованно (через иммунные механизмы) воздействующими на миокард, и протекающие остро, подостро или хронически.
Классификация:
1.По этиологии – инфекционные и неинфекционные.
2.По распространенности – очаговые и диффузные.
3.По характеру течения – острый, подострый, хронический.
4.По степени тяжести – легкий, средне тяжелый, тяжелый. Этиология и патогенез
1.Вирусы (Коксаки, цитомегаловирусы, гепатита, гриппа, кори, краснухи).
2.Бактерии – кокки, бруцеллеза, дифтерии.
3.Спирохеты – лептоспироз, сифилис.
4.Грибы – аспергилез, кандидоз.
5.Патогенетически:
-фаза вирусной репликации;
-последующий клеточный и гуморальный иммунный ответ с поддержанием воспалительного процесса за счет аутоиммунных механизмов.
Гистологически – воспалительная инфильтрация миокарда, повреждение и некроз кардиомиоцитов, замещение их фиброзной тканью.
Клиника и диагностика
1.Жалобы – повышенная утомляемость, слабость, одышка, сердцебиение.
2.Физикально – тахикардия, ослабление I тона, ритм галопа, систолический шум на верхушке.
3.Клиника недостаточности кровообращения.
4.ЭКГ – депрессия или подъем ST, инверсия зубца Т, патологический зубец Q, нарушение АВ-проводимости, блокады ножек п. Гиса, экстрасистолия.
5.ЭхоКГ:
-снижение сократимости ЛЖ;
-зоны акинезии и гипокинезии;
-негомогенный характер поражения миокарда с преобладанием рестриктивных нарушений гемодинамики.
6.Лабораторно:
-ускорение СОЭ, лейкоцитоз, сдвиг лейкоцитарной формулы влево;
-повышение в сыворотке крови уровня СРБ, КФК, МВ-КФК, ЛДГ и трансаминаз;
-повышение в сыворотке крови иммуноглобулинов и титров антител
ктем или иным инфекционным агентам.
36
7.Пункционная биопсия миокарда (наличие клеточной инфильтрации и некроза или повреждение кардиомиоцитов).
Лечение
Преимущественно симптоматическое, направленное на наиболее выраженные клинические проявления:
1.НПВП при острых миокардитах считаются противопоказанными изза их способности активировать воспалительный процесс, возможно назначение через 2-3 нед.
2.Глюкокортикоиды – при тяжелом течении миокардита, миокардите аллергического генеза, а также при хронических миокардитах, в происхождении которых придают значение аутоиммунным механизмам (60-80 мг/сут).
3.Назначение иммуносупрессоров не подтвердило их эффективности при вирусных миокардитах; применение возможно после гистологического подтвержения у больных, не отвечающих на стандартное лечение.
4.При инфекционных невирусных миокардитах терапия антибиотиками.
5.В лечении недостаточности кровообращения сердечные гликозиды (осторожно), диуретики, ИАПФ.
6.Сроки лечения миокардитов не менее 1,5 мес., при тяжелом течении – 6 мес. и более.
МИОКАРДИОДИСТРОФИЯ
– некоронарогенное заболевание, обусловленное метаболическими расстройствами и четко связанное с определенным этиологическим фактором.
Особенности поражения сердца при различных заболеваниях
Сахарный |
1. |
Морфологическая |
основа |
– |
диабет |
|
интерстициальный |
фиброз, |
|
(диабетическая |
|
возникновение которого связывают |
с |
|
кардиомиопатия) |
|
увеличением уровня гормона роста, |
||
|
|
повышенной чувствительностью АТФазы |
||
|
|
к ионам кальция и увеличением |
||
|
|
содержания в миокарде сорбитола. |
|
|
|
2. |
При ЭХОКГ признаки диастолической и |
||
|
|
систолической дисфункции ЛЖ. |
|
|
|
3. |
Прогрессирование |
недостаточности |
|
|
|
кровообращения. |
|
|
Тиреотоксикоз |
1. |
Гиперконтрактильность ЛЖ, |
|
|
|
|
обусловленная как непосредственным |
|
|
|
|
влиянием на миокард тиреоидных |
|
|
|
|
гормонов, так и эффектом, |
|
|
37
|
|
опосредованным через СНС. |
|
|
||||
|
2. |
Увеличение |
сердечного |
и |
ударного |
|||
|
|
объемов ЛЖ и ФВ. |
|
|
|
|||
|
3. |
Тахикардия, артериальная гипертония, |
||||||
|
|
пароксизмы мерцательной аритмии. |
|
|||||
|
4. |
Этиотропная |
|
терапия |
приводит |
к |
||
|
|
нормализации фукционального состояния |
||||||
|
|
миокарда. |
|
|
|
|
|
|
|
|
|
|
|
||||
Микседема |
1. Снижение |
|
сократимости |
миокарда, |
||||
|
|
дилатация ЛЖ, брадикардия. |
|
|
||||
|
2. |
На ЭКГ низкий вольтаж зубцов, |
||||||
|
|
увеличение продолжительности QT. |
|
|||||
|
3. |
Артериальная гипертония. |
|
|
|
|||
|
4. |
Гормональная |
заместительная терапия |
|||||
|
|
приводит |
к |
нормализации сократимости |
||||
|
|
ЛЖ и исчезновению признаков ХНК. |
|
|||||
|
|
|
|
|
||||
Ожирение |
1. Скрытая |
дисфункция |
ЛЖ, |
которая |
||||
|
|
проявляется неадекватным увеличением |
||||||
|
|
индексов сократимости в ответ на |
||||||
|
|
нагрузку объемом. |
|
|
|
|||
|
2. |
Увеличение массы миокарда. |
|
|
||||
|
3. |
Постепенное развитие ХНК. |
|
|
||||
|
4. |
Повышенный риск внезапной смерти. |
|
|||||
|
|
|
|
|||||
Амилоидоз |
1. Амилоидная |
субстанция |
откладывается |
|||||
|
|
между волокнами миокарда, что приводит |
||||||
|
|
к утолщению стенок желудочков и |
||||||
|
|
папиллярных мышц. |
|
|
|
|||
|
2. |
Систолическая дисфункция ЛЖ. |
|
|||||
|
3. |
На ЭКГ снижение амлитуды QRS. |
|
|||||
|
4. |
При ЭХОКГ – утолщение стенок |
||||||
|
|
желудочков на фоне уменьшения их |
||||||
|
|
полости, дилатация предсердий. |
|
|||||
|
5. |
Диагноз |
подтверждается |
данными |
||||
|
|
биопсии. |
|
|
|
|
|
|
|
6. |
Консервативная терапия |
|
|
|
|||
|
|
малоэффективна. |
|
|
|
|||
|
|
|||||||
Гемохроматоз |
1. Повышение уровня железа в крови с его |
|||||||
|
|
отложением в миокарде и других органах |
||||||
|
|
обусловлено |
|
генетическим |
дефектом, |
|||
|
|
передающимся |
по |
|
аутосомно- |
|||
|
|
доминантному типу. |
|
|
|
|||
38
|
2. |
Поражение |
сердца |
связано |
с |
||
|
|
инфильтрацией миокарда железом, так и |
|||||
|
|
с токсическим |
действием |
свободного |
|||
|
|
атома железа, что приводит к увеличению |
|||||
|
|
толщины стенок желудочков и к |
|||||
|
|
дилатации. |
|
|
|
|
|
|
3. |
Клиника СН, нарушения ритма и |
|||||
|
|
проводимости. |
|
|
|
|
|
|
4. |
Увеличение |
содержания |
железа, |
|||
|
|
ферритина, трансферрина в крови. |
|
||||
|
5. |
Полисистемные |
|
|
|
проявления |
|
|
|
(гиперпигментация |
кожи, |
сахарный |
|||
|
|
диабет, цирроз печени, гипогонадизм). |
|
||||
|
6. |
В лечении - повторные кровопускания, |
|||||
|
|
применение десферала. |
|
|
|
||
|
|
|
|||||
Саркоидоз |
1. Грануломатозное заболевание |
|
|||||
|
|
неизвестной этиологии, |
|
|
|
||
|
|
характеризующееся инфильтрацией |
|
||||
|
|
легких, ретикулоэндотелиальной |
|
||||
|
|
системы, кожи. |
|
|
|
|
|
|
2. |
Со стороны сердца в процесс |
|
|
|||
|
|
вовлекаются МЖП, ЛЖ, что проявляется |
|
||||
|
|
нарушением гемодинамики |
|
|
|
||
|
|
рестриктивного или дилатационного типа. |
|||||
|
3. |
В процесс может вовлекаться |
|
|
|||
|
|
проводящая система сердца. |
|
|
|||
|
4. |
Исходом заболевания может быть |
|
||||
|
|
внезапная смерть, обусловленная |
|
||||
|
|
фибрилляцией желудочков или |
|
||||
|
|
асистолией. |
|
|
|
|
|
|
|
|
|||||
Хронический |
1. Основную роль в |
кардиотоксическом |
|||||
алкоголизм |
|
эффекте играет метаболит ацетальдегит. |
|||||
|
2. |
Кардиомегалия вследствие |
|
|
|
||
|
|
диастолической дисфункции ЛЖ, |
|
||||
|
|
небольшая гипертрофия ЛЖ и |
|
|
|||
|
|
наклонность к нарушениям ритма. |
|
||||
|
|
||||||
Дисгормональная |
Развитие симптомов заболевания на фоне |
||||||
миокардио- |
климакса, предменструального |
синдрома, |
|||||
дистрофия |
посткастрационного |
синдрома, |
фибромиомы |
||||
|
матки. |
|
|
|
|
|
|
|
Клиника: |
|
|
|
|
|
|
39

-кардиальный синдром – тупые длительные боли в области сердца, не купируются валидолом и нитроглицерином, сердцебиение, ощущение нехватки воздуха;
-астенический синдром – слабость, адинамия, утомляемость, головные боли, бессонница;
-синдром вегетативной дисфункции – возбудимость, приливы к лицу, потливость, похоладание конечностей, дрожь во всем теле;
- изменения |
на |
ЭКГ: |
нарушения |
автоматизма |
(тахикардия, |
брадикардия) |
|
|
экстрасистолия нарушение реполяризации (снижение Т,
отрицательные зубцы Т, депрессия ST); - положительная проба с кашлем.
Лечение – симптоматическое (кардиометаболики, противоаритмические препараты, седативные).
Соматоформные расстройства в практике терапевта
Среди обращающихся к терапевтам и госпитализирующихся в терапевтические отделения больных особую группу составляют пациенты с разнообразными, нередко множественными жалобами, у которых при тщательных повторных обследованиях не удается обнаружить объективные изменения со стороны внутренних органов. В результате возникают диагностические, дифференциально– диагностические и, конечно, терапевтические проблемы. С особенной остротой это ощущают на себе врачи амбулаторно–поликлинической службы и прежде всего интернисты, к которым в первую очередь обращаются подобные «трудные» больные. Особенности клинической симптоматики, состояние психоэмоциональной сферы больных и их поведенческие реакции наряду с негативными данными объективного обследования позволяют подозревать у данной категории пациентов психогенный характер имеющихся расстройств.
Наиболее часто поводом для обращения к терапевту являются именно те симптомы, которые имитируют разнообразную патологию внутренних органов и обозначаются в современных классификациях, как
40
