
Studmed.ru_hml-sv-akusherstvo_04a7408a03f
.pdfКардіотокографія
Кардіотокографія - це синхронний запис серцебиття плоду і скорочень матки. Проводиться за допомогою приладу кардіото-кографа. Цей метод дає можливість оцінити характер серцевої діяльності плоду, його рухову активність та скоротливу здатність матки. Існує два методи реєстрації фізіологічних показників: зовнішній (непрямий) моніторинг, під час якого ультразвуковий датчик прилаштовують на передній черевній стінці вагітної в ділянці найкращого прослуховування серце-
биття плоду, і внутрішній, що проводиться в пологах після розриву плодового міхура, коли один електрод вводять у піхву, або фіксують до доступної частини плоду, а другий - прикріплюють до передньої черевної стінки. Одночасно визначають внутрішньоматковий тиск з допомогою катетера,
введеного інтраамніально, який з'єднаний з датчиком тиску. У клінічній практиці ширше застосовується непрямий моніторинг, який не має протипоказань, ускладнень і побічних дій. Запис КТГ проводять 40-60 хв., що дає можливість уникнути помилок під час аналізу кардіотокограми.
1.Базальна частота (базальний ритм) - середнє значення частоти серцевих скорочень плоду (ЧСС)
впроміжку між переймами, не враховуючи акцелерацій і децелерацій. В нормі базальна частота серцебиття складає 120-160 уд/хв. Тахікардією називають базальний ритм вище 160 уд/хв.,
брадикардією - нижче 120 уд/хв.
2. Варіабельність ЧСС характеризується частотою та амплітудою миттєвих осциляцій. Амплітуду осциляцій визначають за величиною відхилень від базального ритму, і в нормі вона складає від б до
25 у хвилину (ундулюючий тип кривої). Зниження амплітуди до 3-5 в хвилину (низькоундулюючий)
або зростання більше 25 в хвилину (сальтаторний тип) відносять до помірних змін, а амплітуду нижче 3 в хвилину (німий тип) кваліфікують як виражені зміни серцевої діяльності плоду.
Частота осциляцій визначається або за кількістю нульових пересікань кривої ЧСС за хвилину, або за кількістю піків ЧСС за хвилину. Нормальна частота осциляцій складає 7-12 циклів за хвилину,
помірне її зниження відмічають при частоті циклів 3-6 за хвилину, а виражене - при 0-2 за хвилину.
Акцелераціями називають підвищення ЧСС з амплітудою більше 15 у хвилину і тривалістю більше 15 секунд (всі акцеле-рації, параметри яких менше вказаних, повинні бути віднесені до осциляцій). Періодичні акцелерації виникають на початку пологів і пов'язані зі скороченнями матки,
спорадичні - найчастіше зумовлені руховою активністю плоду. По формі акцелерації бувають варіабельними, що свідчить про благополучний стан плоду і уніформними, реєстрація яких вказує на помірну гіпоксію плоду. Зниження частоти акцелерацій і тим більше їх відсутність є негативною прогностичною ознакою.
Децелераціями називають сповільнення ЧСС з амплітудою більше 15 за хвилину і тривалістю більше
15 секунд. Для їхньої характеристики враховують час від початку перейми до виникнення децелерацій, тривалість і амплітуду.
Dip О (пікоподібні децелерації) виникають у відповідь на скорочення матки, рідше - спорадично.
Dip I - ранні децелерації, виникають періодично у відповідь на перейми і супроводжуються швидким падінням і відновленням ЧСС.
Dip II - пізні децелерації з'являються у зв'язку з переймою, але зі значним запізненням, на 30-60 сек. і
більше. Поява їх свідчить про порушення матково-плацетарно-плодового кровотоку і прогресуючу гіпоксію плоду.
Dip III - варіабельні децелерації характеризуються постійною зміною амплітуди, тривалості і часом запізнення. Вони зумовлені стисненням пуповини.
ІНВАЗИВНІ МЕТОДИ
Кордоцентез - це пункція судин пуповини плоду. Аналіз крові, отриманий у такий спосіб, дає можливість виявити спадкову патологію, обмінні порушення, хвороби крові, інфікування, гіпоксію,
гемолітичну хворобу плоду.
Фетоскопія - це метод прямої візуалізації плоду і внутрішньоматкового середовища.
Проводиться у 15-18 тижнів вагітності під контролем УЗД. Ендоскоп, введений в амніотичну порожнину (через передню черевну стінку або заднє склепіння), дає можливість оглянути частини плоду, провести забір крові, біопсію шкіри для аналізу.
Амніоскопія - інструментальний метод дослідження нижнього полюсу плідного яйця за допомогою амніоскопу. Умовою для проведення амніоскопії є прохідність каналу шийки матки для тубуса мінімального діаметра. Дане обстеження допомагає встановити стан плодового міхура (цілий чи відсутній); наявність судинного малюнка на оболонках; кількість навколоплодових вод; їх забарвлення (світлі, опалесціюючі, меконіальні, жовті, коричневі); ступінь відшарування оболонок нижнього полюсу плодового міхура; передлеглу частину плоду (голівка, сідниці); петлі пуповини і м'які частини плоду. Найбільше діагностичне значення має забарвлення навколоплодових вод: для переношеної вагітності - зелене, для резус-конфлікту - жовте, при внутрішньоутробній гіпоксії плоду
- води меконіальні, при антенатальній загибелі плоду - темно-коричневі. Виражений судинний малюнок зазвичай свідчить про низьке розміщення плаценти.
Амніоцентез - це аспірація навколоплодових вод з допомогою тонкої голки. Залежно від місця пункції розрізняють транс-абдомінальний і транспіхвовий амніоцентез. Проводиться під контролем УЗД у 12-18 тижнів вагітності. Завдяки цитологічному, біохімічному, ендокринологічному,
генетичному та імунологічному дослідженням амніотичної рідини можна виявити хромосомні аномалії і вади розвитку, порушення метаболізму - обміну амінокислот, ліпідів, вуглеводів і му-
кополісахаридів; резус-ізоімунізацію, визначити ступінь зрілості легень плоду.
Трансцервікальна біопсія ворсин хоріона проводиться для діагностики генетичної патології в І триместрі вагітності під контролем УЗД. Завдяки методу можна вивчити гемоглобінопатії (наприк-
лад, серповидно-клітинну анемію і b-таласемію), при діагностиці порушень обміну - провести біохімічне дослідження.
Взяття мазків на онкоцитологічне дослідження, ступені чистоти піхви, гонорею,
"гормональне дзеркало"
Для взяття будь-якого мазка необхідне обладнання:
1) піхвові дзеркала;
2)ложечка фолькмана чи гінекологічний шпатель;
3)пінцет;
4)предметне скельце;
5)ватна кулька;
6)розчин антисептика;
7)бланк направлення в лабораторію. Підготовка хворої:
1)покласти хвору на гінекологічне крісло;
2)провести туалет зовнішніх статевих органів;
3)ввести гінекологічне дзеркало в піхву, вивести шийку матки в дзеркалах.
Техніка взяття мазка на онкоцитологічне дослідження:
1.Обережно ватною кулькою, затиснутою у пінцеті, зняти залишки слизу з шийки матки.
2.Жолобовидним зондом, гінекологічним шпателем зробити зішкріб епітелію з цервікального каналу та з патологічне змінених ділянок шийки матки, виявлених під час кольпоскопії.
3.Нанести на предметне скельце.
4.Взяти вміст заднього склепіння.
5.Нанести на окреме предметне скельце.
6.Вийняти дзеркало.
7.Написати направлення в лабораторію.
Техніка взяття мазка на ступінь чистоти піхви
1.Гінекологічним пінцетом, шпателем, жолобовидним зондом чи ложечкою фолькмана взяти частину виділень із заднього склепіння піхви і штрихоподібними рухами нанести на предметне скельце.
2.Вийняти дзеркало із піхви.
3.Написати направлення в лабораторію.
Мазок на наявність гонореї. Матеріал для дослідження беруть аналогічно із заднього склепіння піхви, цервікального каналу, з уретри, з прямої кишки, наносять на скельце у вигляді окремих
штрихів.
Мазок на "гормональне дзеркало". Матеріал беруть легким дотиком інструменту з верхньої третини бокових склепінь, не раніше як через 2-3 дні після припинення будь-яких маніпуляцій у піхві. Отриманий вміст наносять на предметне скельце. У направленні вказують вік жінки, термін вагітності або день менструального циклу.
Взяття мазків на онкоцитологічне дослідження, ступені чистоти піхви, гонорею,
"гормональне дзеркало"
Для взяття будь-якого мазка необхідне обладнання:
1)піхвові дзеркала;
2)ложечка фолькмана чи гінекологічний шпатель;
3)пінцет;
4)предметне скельце;
5)ватна кулька;
6)розчин антисептика;
7)бланк направлення в лабораторію. Підготовка хворої:
1)покласти хвору на гінекологічне крісло;
2)провести туалет зовнішніх статевих органів;
3)ввести гінекологічне дзеркало в піхву, вивести шийку матки в дзеркалах.
Техніка взяття мазка на онкоцитологічне дослідження:
1.Обережно ватною кулькою, затиснутою у пінцеті, зняти залишки слизу з шийки матки.
2.Жолобовидним зондом, гінекологічним шпателем зробити зішкріб епітелію з цервікального каналу та з патологічне змінених ділянок шийки матки, виявлених під час кольпоскопії.
3.Нанести на предметне скельце.
4.Взяти вміст заднього склепіння.
5.Нанести на окреме предметне скельце.
6.Вийняти дзеркало.
7.Написати направлення в лабораторію.
Техніка взяття мазка на ступінь чистоти піхви
1.Гінекологічним пінцетом, шпателем, жолобовидним зондом чи ложечкою фолькмана взяти частину виділень із заднього склепіння піхви і штрихоподібними рухами нанести на предметне скельце.
2.Вийняти дзеркало із піхви.
3.Написати направлення в лабораторію.
Мазок на наявність гонореї. Матеріал для дослідження беруть аналогічно із заднього склепіння піхви, цервікального каналу, з уретри, з прямої кишки, наносять на скельце у вигляді окремих
штрихів.
Мазок на "гормональне дзеркало". Матеріал беруть легким дотиком інструменту з верхньої третини бокових склепінь, не раніше як через 2-3 дні після припинення будь-яких маніпуляцій у піхві. Отриманий вміст наносять на предметне скельце. У направленні вказують вік жінки, термін вагітності або день менструального циклу.
Цитологічне дослідження піхвових мазків
Слизова оболонка піхви має дві пластини - епітеліальну і власну. У багатошаровому плоскому незроговілому епітелії піхви розрізняють базальний, па-рабазальний, проміжний і поверхневий шари.
Піхвовий епітелій піддається ритмічним змінам протягом менструального циклу, що характеризується різним ступенем проліферації слизової оболонки. Залежно від естрогенної насиченості організму від стінки піхви у різному співвідношенні відділяються три типи клітин: поверхневі, проміжні, па-рабазальні. Саме на визначенні кількісного складу та морфо-ллогічних особливостей клітин грунтується метод кольпоци-
тодіагностики.
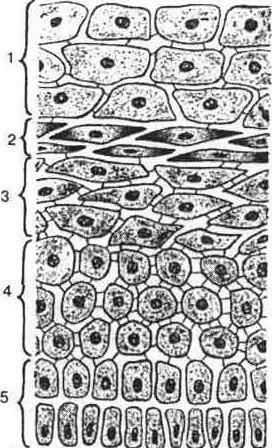
Рис.29а. Шари вагінального епітелію:
1 - поверхневі, 2 - човноподібні;
З - проміжні; 4 - парабазальні;
5 - базальні клітини.
Визначають такі показники:
1)індекс дозрівання - співвідношення поверхневих, проміжних і парабазальних клітин, виражене у відсотках;
2)каріопікнотичний індекс (КІ) - співвідношення поверхневих клітин з пікнотичними ядрами до загальної кількості клітин у мазку, виражене у відсотках. Величина КІ прямо пропорційна ступеню естрогенної насиченості організму;
3)еозинофільний індекс - співвідношення поверхневих клітин з еозинофільне зафарбованою цитоплазмою до клітин з базофільною цитоплазмою, виражене у відсотках.
Для виявлення впливу прогестерону на епітелій піхви визначають характер розташування клітин (наявність
пластів).
ГІГІЄНА ВАГІТНИХ
Фізіологічні зміни, що відбуваються в організмі вагітної жінки, спрямовані на створення сприятливих умов для розит-ку плода, нормального розродження і грудного вигодовування немовляти. Усі системи і органи жінки при цьому функціонують нормально, проте з підвищеним навантаженням. У цих умовах порушення правил гігієни, неправильне харчування, надмірні фізичні та психоемоційні навантаження можуть спричинити різноманітні порушення перебігу вагітності. У
жінок з екстрагенітальними захворюваннями, ознаками затримки розвитку статевої системи навіть незначні порушення правил гігієни і загального режиму можуть призвести до розладів фізіологічних процесів, характерних для вагітності.
Загальний режим при правильному способі життя не потребує особливих змін. Здорові вагітні можть виконувати звичну фізичну та розумову роботу. Робота, особливо пов'язана з руховою активністю, сприяє правильній функції всіх систем та органів, обміну речовин. Зниження рухової активності вагітних призводить до ожиріння, виникнення запорів, а у пологах — слабкості пологової дільності Тому вагітним, особливо тим, у кого робота пов'язана з малою руховою активністю, слід рекомендувати комплекс вправ, що позитивно впливають на перебіг вагітності та пологів. Проте,
навантажень, що призводять до фізичної та розумової перевтоми, слід уникати. Вагітних звільняють від роботи в нічний час, понаднормових робіт, а також від робіт, пов'язаних із впливом шкідливих чинників — вібрації, дії високих температур, радіації, цілої низки хімічних факторів. Не рекомендуються заняття спортом: біг, стрибки, спортивна ходьба, гімнастика та інші види, де є різкі рухи і фізичне перевантаження.
Бажано, щоб вагітна якомога більше перебувала на свіжому повітрі — це корисно як для самої жінки, так і для її майбутнього малюка. Позитивний вплив має хороший, тривалий сон — не менше 8
годин на добу. Слід рекомендувати перед сном здійснювати невеликі прогулянки, а також ретельно провітрювати приміщення. Це дасть можливість запобігти порушенням сну.
Вагітні повинні уникати контактів з інфекційними хворими, всі вогнища інфекції, які є в організмі (каріозні зуби, хронічний тонзиліт і ін.), слід усунути. Особливо ретельним має бути догляд за порожниною рота: необхідно двічі на день чистити зуби, особливо перед сном.
Велике значення для здоров'я вагітної жінки має догляд за шкірою. Вона виконує надзвичайно багато функцій: захисну, дихальну, видільну, терморегуляційну. Чистота шкіри сприяє нормальному здійсненню цих функцій, особливо видільної, чим полегшується робота нирок, які при вагітності працюють з великим наватаженням. Крім того, чистота шкіри є профілактикою ряду інфекційних захворювань. Вагітна повинна регулярно митися, краще приймати душ. Ванни менш бажані, особ-
ливо в останні місяці вагітності. В будь-якому разі слід уникати перегрівання тіла, вода має бути теплою, а не гарячою. Якщо побутові умови не дозволяють приймати душ, слід регулярно проводити вологі обтирання.
Зовнішні статеві органи необхідно обмивати теплою водою з милом двічі на день. Рухи при цьому слід робити від лобка до промежини, а не навпаки. Це дасть можливість запобігти занесенню мікроорганізмів у статеві органи з ділянки анального отвору. Спринцювання під час вагітності не рекомендуються.
Особливу увагу потрібно приділити догляду за молочними залозами. Він полягає у щоденному обмиванні молочних залоз водою кімнатної температури з милом і витиранні шорстким рушником.
Якщо шкіра суха, то можна дозволити змащувати її (включаючи ареолу) нейтральними кремами: «Дитячий», «Рум'янковий». При плоских і втягнутих сосках слід проводити масаж, легенько відтягуючи їх. Декілька разів на день проводяться 10-15-хвилинні повітряні ванни. Жінка має носити зручні бюстгалтери, які не стискають грудну клітку, а лише підтримують молочні залози, що дає можливість запобігти застійним явищам у них.
Особливого значення у вагітних набувають питання статевої гігієни. Необхідно утримуватись від статевих стосунків у перші 2-3 місяці, тому що зміни кровонаповнення судин у статевих органах, які відбуваються при статевому акті, можуть призвести до переривання вагітності, особливо у жінок з ознаками інфантилізму, обтяженим акушерським анамнезом. В останні місяці вагітності статеві зносини слід припинити, тому що підсилюється небезпека інфікування родових шляхів.
Одяг вагітної має бути зручним, не стискати грудну клітку і живіт. Слід надавати перевагу бавовняній білизні, щоб її можна було часто міняти і прати (бажано із виварюванням). Не можна носити круглі гумові підв'язки, а також трико із тугими гумками. Бажано користуватися бандажем,
особливо тим жінкам, які багато разів народжували, з розходженням прямих м'язів живота. Одягати його потрібно лежачи, він має лише підтримувати, а не стискати живіт.
Не менш зручним має бути і взуття вагітної: просторим, на низькому підборі.
Категорично забороняється куріння, а також вживання алкоголю, оскільки це негативно впливає не лише на організм вагітної, а й на розвиток плоду.
Харчування вагітної має бути раціональним: повноцінним і різноманітним за набором харчових продуктів, що забезпечують потреби вагітної та плоду, а також правильно розподіленим протягом дня. Правильне харчування є важливим фактором у запобіганні анемії, гестозів, гіпотрофії плоду,
аномалій родових сил.
Харчовий раціон вагітних має включати білки, жири, вуглеводи, вітаміни, мікроелементи, воду.
Складаючи раціон харчування вагітної, слід враховувати характер її трудової діяльності, зріст, масу тіла, термін вагітності. Протягом першої половини вагітності енергетична цінність раціону для жінки із середньою масою тіла (біля 60 кг) має складати 2400-2700 ккал. і вміщувати 110 г білків, 75 г жирів і 350 г вуглеводів. У другій половині вагітності калорійність має зростати до 2800-3000 ккал.,
кількість білків — до 120 г, жирів — до 85 г і вуглеводів — до 400 г.
Білки вагітна може одержувати, вживаючи м'ясо, рибу, молоко і молочно-кислі продукти, хліб,
крупи. Важливо, щоб 50% білків мали рослинне походження.
Потреба в жирах має задовольнятися за рахунок як тваринних, так і рослинних жирів (не меше
50%). Із тваринних жирів перевагу слід надавати коров'ячому маслу. Вуглеводи надходять в організм з продуктами, що мають багато клітковини (хліб, овочі, фрукти, ягоди). Кількість рідини має складати 1-1,2 л (включаючи супи, молоко, чай, компоти).
Джерелом вітамінів є бобові, ягоди, фрукти, картопля, хліб грубого помолу, м'ясо, сир, молоко,
вершкове масло. Взимку і навесні слід призначати вітамінні препарати. Важливе значення має забезпечення організму вагітної мінеральними речовинами, особливо кальцієм, фосфором, калієм,
натрієм. Ці мікроелементи беруть участь у формуванні скелету плоду, а також підготовці до пологів.
Вони містяться в усіх продуктах рослинного і тваринного походження. Джерелом кальцію є сир і мо-
локо. На солі калію багаті яблука, сливи, курага, абрикоси, картопля, вівсяна крупа. Вагітна повинна отримувати достатню кількість заліза, яке є в яблуках, м'ясі, печінці. Їжу слід приймати 3-4 рази на день, у другій половині вагітності — 5-6 разів. У цей час слід обмежувати кількість солі до 6-8 г на
добу. Раціонально також обмежити вживання кондитерських виробів, варення, тому що вони сприяють збільшенню маси плоду.
Усі жінки під час вагітності повинні займатися гігієнічною гімнастикою. Комплекс фізичних вправ передбачає зміцнення м'язів усього тулуба, особливо передньої черевної стінки та м'язів тазового дна, збільшення рухомості суглобів тазу і хребта, покращення зовнішнього дихання.
Виконання фізичних вправ сприяє тому, що пологи протікають швидше і легше, рідше спостерігаються аномалії родових сил, травми пологових шляхів, кровотечі в ранньому післяпологовому періоді. фізичні вправи призначає лікар жіночої консультації після ретельного обстеження вагітної, а заняття проводить медсестра, що пройшла відповідну підготовку. Вагітна спочатку відвідує групові заняття, а згодом вона може виконувати вправи самостійно. Для кожного терміну вагітності існує певний комплекс вправ. Після 35-36 тижнів до нього включають прийоми знеболювання пологів. Наприкінці вагітності жінку знайомлять з комплексом вправ, які рекомендується виконувати в післяпологовому періоді. Крім фізичних вправ, у жіночій консультації треба проводити ультрафіолетове опромінювання.
ВЕДЕННЯ ВАГІТНИХ У ЖІНОЧІЙ КОНСУЛЬТАЦІЇ
Вагітна жінка має бути взята на облік у жіночій консультації до 12 тижнів вагітності. До цього терміну вагітності повинні бути проведені всі необхідні обстеження, які дадуть можливість виявити можливі ускладнення вагітності та діагностувати екстрагенітальні захворювання, при яких вагітність доношувати недоцільно або ризиковане. Питання про переривання вагітності за медичними показаннями слід вирішити до 12 тижнів вагітності. Якщо жінка бажає доношувати вагітність за наявності ускладнень або супутніх захворювань, то раннє виявлення захворювання дасть змогу своєчасно призначити адекватне лікування.
Об'єм необхідних обстежень:
1.Загальний аналіз крові (при взятті на облік, в 2-3 триместрах, при виявленні відхилень — після лікування).
2.Загальний аналіз сечі (при взятті на облік, при кожному відвідуванні лікаря жіночої консультації).
3.Група крові, резус-фактор крові (при взятті на облік). При резус-від'ємній крові — визначення антитіл в першій половині вагітності — щомісячно, в другій половині — 2 рази на місяць.
4.Аналі крові на RW (при взятті на облік, в 1 і 2 триместрах).
5.Аяаліз крові на ВІЛ-інфікування (при взятті на облік, в 2-3 триместрах).
6.Біохімічний аналіз крові (при взятті на облік).
7.Бактеріскопічне дослідження вагінального вмісту (ступінь чистоти).
8.Бактеріологічне дослідження з носа, піхви на наявність патогенної флори.
9.флюорографічне обстеження всіх дорослих членів сім'ї вагітної.
10.УЗД-обстеження в 16-18 тижнів, в 25-26 тижнів.
11.Огляд терапевта, стоматолога, ЛОР-фахівця, окуліста (при взятті на облік, у 3 триместрі).
12.Кардіотахографія у 30, 36,40 тижнів вагітності.
При взятті вагітної жінки на облік необхідно виміряти зовнішні розміри тазу. Слід визначити висоту стояння дна матки, якщо термін вагітності більше 12 тижнів, обвід живота на рівні пупка.
Артеріальний тиск у вагітних вимірюють обов'язково на обох руках при кожному відвідуванні.
Слід перевірити наявність набряків на нижніх кінцівках, провести зважування вагітної при взятті на облік, при кожному відвідуванні лікаря жіночої консультації.
Вагітна жінка при фізіологічному перебігу вагітності повинна відвідувати жіночу консультацію щомісяця в першій половині вагітності, двічі на місяць — до кінця другого триместру, 4 рази на місяць у третьому триместрі.
ФІЗІОЛОГІЯ ПОЛОГІВ
Пологи (partus) - це фізіологічний процес зганяння з порожнини матки плода і посліду природними пологовими шляхами.
Пологи настають після закінчення фізіологічного терміну вагітності - 10 акушерських місяців (280
днів або 40 тижнів).
ПРИЧИНИ НАСТАННЯ ПОЛОГІВ
1.Зниження збудливості кори головного мозку та одночасне підвищення активності підкіркових структур та спинного мозку.
2.Від фетоплацентарного комплексу надходить інформація про соматичну та імунологічну зрілість плоду: підвищується продукція естріолу, плацентарного лактогену; знижується синтез імунодепресорів - хоріонічного гонадотропіну, пролактину, тому усувається гестаційна імуносупресія, відбувається "відторгнення" плоду як аллотрансплантанта.
3.Підвищується продукція окситоцину, простагландинів та інших утеротонічних речовин;
плацента припиняє вироблення окситоцинази (ферменту, що руйнує окситоцин).
4. В міометрії накопичуються енергетичні речовини (глікоген, АТФ), електроліти (кальцій),
мікроелементи (кобальт, цинк, залізо) та скоротливі білки (актоміозин), необхідні для скорочення матки.
5.Знімається прогестеронове блокування м'язово-нервового апарату матки.
6.Посилена продукція естрогенів сприяє підвищенню чутливості волокон міометрію до утеротонічних речовин (окситоцину, простагландинів).
7.Кількість навколоплодових вод зменшується, посилюється рухова активність плоду, його передлегла частина опускається, що призводить до механічного подразнення нижнього сегменту матки.
Коли інтенсивність механічних та хімічних подразників з одного боку та збудливість матки з іншого
боку досягають певної межі, ініціюється пологова діяльність, розпочинається пологовий акт.
ГОТОВНІСТЬ ОРГАНІЗМУ ДО ПОЛОГІВ
Останні два тижні вагітності є важливим етапом гестаційного процесу - закінчується підготовка організму до пологів. Існують певні клінічні методи обстеження та нескладні тести, до яких вдаються, щоб оцінити стан готовності організму вагітної до родового акту.
Оцінка зрілості шийки матки
У процесі "дозрівання" шийка матки, спочатку відхилена до крижів, поступово розміщується по провідній осі тазу, розм'якшується, вкорочується, починає розкриватися цервікальний канал.
Відбувається розщеплення та деполімеризація колагенових волокон. Ці зміни ідуть "ззовні досередини", тобто від зовнішнього вічка до внутрішнього. Прискорення дозрівання шийки матки відбувається під впливом простагландинів та естрогенних гормонів. Оцінювати зрілість шийки матки можна за Хечінашвілі (за 4-ма ступенями, табл. 1) або за шкалою Бішопа ( за 3-ма ступенями, табл.
2).
Оцінка готовності шийки матки до пологів за шкалою Бішопа:
І ступінь - шийка "незріла" - 0-2 бали;
II ступінь - шийка "недостатньо зріла" - 3-4 бали;
III ступінь - шийка "зріла" - 5-8 балів.
Окситоциновий тест
Готують розчин з таким розрахунком, щоб 1 мл містив 0,01 ОД окситоцину. Для цього 1 мл окситоцину (5 ОД)
розчиняють в 500 мл 5% глюкози або фізіологічного розчину (можна 0,2 мл окситоцину розчинити в 100 мл глюкози).
Таблиця 1
Зрілість шийки матки (за Г.Г.Хечінашвілі)
ийки матки
ої шийкового каналу
і матки шийки
|
|
|
|
|
|
|
|
|
іла» |
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|||||
розм'якшена |
тільки |
по |
|
повністю, |
визначається |
йже повністю, за винятком |
вністю |
|
|||||
|
|
|
|
а |
по |
ходу |
шийкового |
нього вічка |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
||||
на |
збережена |
або |
дещо |
на |
шийки |
матки |
дещо |
а шийки матки вкорочена |
на |
шийки |
матки різко |
||
оли |
дуже довга (4 |
см і |
жина її |
від |
4 до |
3 см), |
д 3 до 2 см), |
шийковий |
м і |
менше), |
шийко-і вий |
||
|
|
|
|
м канал довший піхвової |
вший піхвової |
|
є . довжині піхвової части- |
||||||
|
|
|
|
|
|
|
|
|
|
|
овший , за неї більше, ніж |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ості шийкового каналу і |
відкрите або пропускає |
|
народжують вперше, |
ал прохідний |
для одного |
ал |
вільно прохідний для |
|
|
пропускає кінчик пальця |
ішнє |
|
за внутрішнє вічко, не |
||
|
|
ий для одного пальця до |
|
|
рно |
переходить у нижній |
|
|
|
чка), |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
кі народжують повторно, |
|
|
|
|
|
|
|
я |
одного пальця до |
|
|
|
|
|
|
вічка. Шийковий канал |
|
|
|
|
|
|
|
ий перехід його в нижній |
|
|
|
|
|
|
|
|
|
|
|
|
|
піхвової частини шийки
