
Studmed.ru_hml-sv-akusherstvo_04a7408a03f
.pdfв) кількість живих дітей, їх маса при народженні, особливості розвитку.
9.Гінекологічні захворювання, операції на органах тазу.
10.Перебіг даної вагітності.
11.Рухи плоду:
а) дата першого ворушіння плоду;
б) інтенсивність і частота рухів.
II. ОБ'ЄКТИВНЕ ОБСТЕЖЕННЯ
А. Загальне обстеження організму
1. Огляд:
а) чи відповідає загальний вигляд вагітної її віку;
б) зріст;
в) будова тіла;
г) шкіра (колір, пігментація, висипання, набряки);
г) стан підшкірної жирової клітковини;
д) форма живота (овоїдний, відвислий), стан черевного пресу;
е) стан молочних залоз (розвиток, форма сосків - опуклі, плоскі, втягнуті, виділення із сосків,
наявність рубців та ін.).
2. Дослідження внутрішніх органів і систем організму:
а) вимірювання зросту, маси, температури тіла;
б) визначення стану серцево-судинної, дихальної, травної,
сечовивідної, нервової, ендокринної систем проводиться за допомогою пальпації, аускультації за загальноприйнятими методиками.
Б. Спеціальне акушерське обстеження
Перед дослідженням акушерка ретельно миє руки щіткою з милом, обробляє дезинфікуючим розчином, одягає стерильні гумові рукавички. Зовнішні статеві органи жінки обробляють розчином антисептика.
1. Огляд зовнішніх статевих органів
Виявляють характер росту волосся на лобку і великих статевих губах. Звертають увагу на висоту промежини, ділянку анального отвору (набряк вульви, варикозне розширення вен, гострокінцеві кондиломи, геморой). Вказівним і великим пальцями лівої руки акушерка розводить великі і малі статеві губи. Оглядає вульву, слизову оболонку входу в піхву, зовнішній отвір сечовипускного каналу, вивідні протоки бартолінієвих залоз.
2. Дослідження з допомогою дзеркал. Огляд шийки матки
Огляд проводиться після спорожнення сечового міхура і прямої кишки. Жінка лежить на спині на гінекологічному кріслі, зігнувши ноги в колінних і кульшових суглобах. Проводиться обробка рук акушера та зовнішніх статевих органів жінки. Для огляду можна застосовувати ложкоподібні і двостулкові дзеркала.
Техніка дослідження:
1)вказівним і великим пальцем лівої руки розводять великі і малі статеві губи;
2)правою рукою беруть ложкоподібне дзеркало Сімса (заднє дзеркало);
3)повернувши дзеркало косо відносно входу в піхву, вводять його і розміщують на задній стінці піхви;
4)легко натискуючи на промежину, відводять задню стінку піхви вниз;
5)паралельно задньому вводять переднє дзеркало (плоский підйомник) і піднімають передню стінку піхви;
6)оглядають шийку матки;
7) спочатку виводять підйомник, потім заднє дзеркало, оглядаючи при цьому стінки піхви.
Двостулкове дзеркало Куско вводять у зімкнутому вигляді, розміщуючи стулки паралельно статевій щілині, повертають його на 90", стулки розкривають і фіксують з допомогою замка.
Огляд у дзеркалах дає можливість виявити стан стінок піхви та шийки матки. При огляді шийки матки визначають її колір, величину, форму, розміри, патологічні розростання, ерозії, запалення.
3. Піхвове дослідження Техніка виконання:
1)великі і малі статеві губи розводять великим і вказівним пальцями лівої руки;
2)праву руку складають у вигляді руки акушера: вказівний і середній палець випрямлені,
безіменний і мізинець притиснуті до долоні, великий палець відведений догори;
3)вказівний і середній пальці вводять у піхву;
4)введеним у піхву пальцем визначають стан промежини, стан м'язів тазового дна, піхви
(ширину, довжину, особливості стінок, складчастість); глибину, болючість склепінь, форму,
консистенцію, довжину шийки матки, наявність рубців і розривів, форму зовнішнього вічка. Під час пологів з'ясовують положення та ступінь "зрілості" шийки матки (розм'якшення, згладжування,
розкриття), оцінюють краї зовнішнього вічка (товсті, тонкі, ригідні, податливі), цілість плодових оболонок, характер передлеглої частини плоду, її положення та ступінь
просування, обстежують доступну пальпації внутрішню поверхню малого тазу, мис (promontorium),
вимірюють діагональну кон'югату.
4. Бімануальне (дворучне) дослідження Виконується двома руками: пальці правої руки введені у піхву, лівою рукою проводиться пальпація через передню черевну стінку.
Техніка проведення:
1.Пальці, введені у піхву, розміщують у передньому склепінні.
2.Пальцями лівої руки обережно натискають на передню черевну стінку малого тазу, назустріч пальцям правої руки.
3.Зближуючи пальці обох рук, знаходять тіло матки, визначають його положення, форму, величину,
консистенцію.
4. Переміщуючи обидві руки від кутів матки до бокових стінок тазу, пальпують маткові труби,
яєчники. Ознаки вагітності, що досліджуються при бімануальному дослідженні
1.Ознака Горвіца-Гегара: розм'якшення перешийка матки, що дає змогу при дворучному дослідженні зблизити кінчики пальців.
2.Ознака Снєгірьова: під час дворучного дослідження матка внаслідок механічного подразнення скорочується і стає щільнішою.
3.Ознака Піскачека: у ранні терміни вагітності нерідко визначається асиметрія матки, в одному з її рогів (місце імплантації плідного яйця) з'являється куполоподібне випинання.
4.Ознака Губарєва: легке зміщення шийки матки, що зумовлене розм'якшенням її перешийка.
5. Ознака Гентера: значна антефлексія матки внаслідок розм'якшення її перешийка, а також
утворення гребенеподібного виступу на передній поверхні матки по середній лінії.
При розпізнаванні вагітності не слід задовольнятися одним із зазначених симптомів, потрібно враховувати їх сукупність і дані анамнезу
РОЗМІЩЕННЯ ПЛОДУ У ПОРОЖНИНІ МАТКИ. АКУШЕРСЬКА ТЕРМІНОЛОГІЯ
У першому, другому, на початку третього триместрів вагітності, коли розміри плоду порівняно невеликі, навколоп-лодових вод відносно багато, його розміщення в порожнині матки досить варіабельне. В останні 2-3 місяці вагітності положення плоду стає більш стійким і зберігається до його народження. Для характеристики розміщення плода у матці користуються спеціальними термінами.
Членорозміщення (habitus) - це співвідношення окремих частин плоду (голови, кінцівок, тулуба),
фізіологічним вважається згинальне членорозміщення плоду (habitus flexus), коли тулуб зігнутий,
голівка нахилена до грудної клітки, верхні кінцівки схрещені на грудях, ніжки зігнуті в колінних і кульшових суглобах і притиснуті до живота.
Положення плоду (situs) - це відношення осі плоду до вертикальної осі матки. Вісь плоду - це лінія, що проходить по його спинці від потилиці до куприка. Розрізняють поздовжнє, косе і поперечне положення.
Поздовжнє положення (situs longitudinalis) - вісь плоду співпадає з вертикальною віссю матки.
Поперечне положення (situs transversus) - вісь плоду і вісь матки перетинаються під прямим кутом.
Косе положення (situs obliqus) - вісь плоду і вісь матки перетинаються під гострим кутом.
Позиція плоду (positio) - розташування спинки плоду щодо правого або лівого боків матки.
Розрізняють першу та другу позиції.
Перша позиція - спинка плоду обернена до лівого боку матки.
Друга позиція - спинка плоду обернена до правого боку матки. При поперечних і косих положеннях плоду позицію визначають за голівкою.
Вид позиції - відношення спинки плоду до передньої чи задньої стінки матки. Розрізняють передній та задній вид. При передньому виді спинка плоду обернена до передньої стінки матки, при задньому - до задньої.
Передлежання плоду (praesentatio) - розташування крупної частини плоду (голівки чи тазу) щодо площини входу в таз. Відповідно розрізняють головне і тазове передлежання.
Передлегла частина - це та частина плоду, яка знаходиться ближче до входу в малий таз і першою проходить через родові шляхи. Якщо при головному передлежанні найнижче розміщується потилиця, то таке передлежання називається потиличним.
Вставлення голівки - розміщення сагітального шва відносно симфізу і крижового мису
(промонторію). Розрізняють осьове, або синклітичне, і позаосьове, або асинклітичне вставлення голівки. При вузькому тазі може виникнути передній або задній асинклітизм. Передній асинклітизм - у вхід до порожнини малого тазу вставляється передня
тім'яна кістка, сагітальний шов розміщений ближче до мису. Задній асинклітизм - у вхід до порожнини малого тазу вставляється задня тім'яна кістка, сагітальний шов розміщений ближче до симфізу.
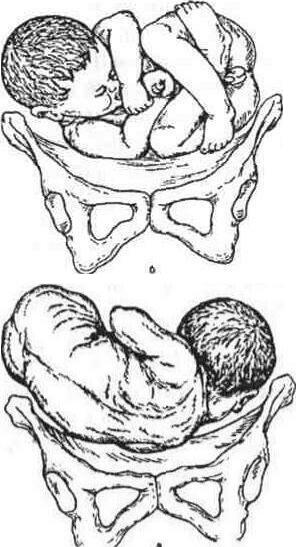
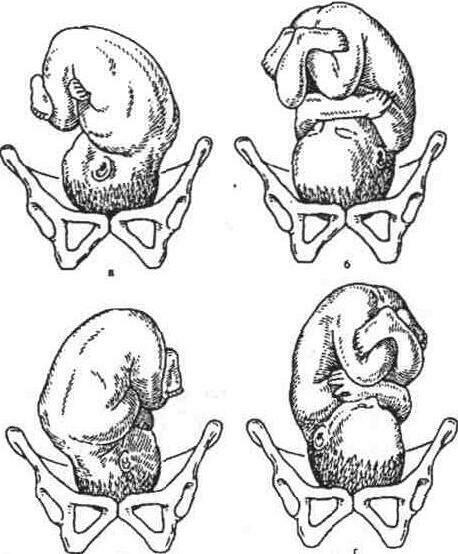
Рис. 24. Варіанти позиції і виду при потиличному передлежанні плоду. а - перша позиція, передній вид; б - перша позиція, задній вид; в - друга позиція, передній вид; г — друга позиція, задній вид.
Рис. 24а. Поперечне положення плоду. а - перша позиція, передній вид; б - друга позиція, задній вид.
Зовнішнє акушерське дослідження за допомогою прийомів Леопольда-Левицького
При зовнішньому обстеженні вагітних і роділь для визначення розташування плоду в матці застосовується пальпація, яку проводять послідовно, використовуючи 4 прийоми, запропоновані Леопольдом і Левицьким.
Вагітна лежить на твердій кушетці на спині. Лікар чи акушерка стає (або сідає) праворуч від вагітної обличчям до її обличчя.
Рис. 25. Зовнішнє акушерське дослідження прийомами Леопольда-Левицького.
Перший прийом. Долоні обох рук кладуть горизонтально, в ділянці дна матки, щільно охоплюючи її (пальці при цьому зближені). Обережно натискують на дно. Визначають при цьому рівень стояння дна матки і частину плоду, розташовану в дні.
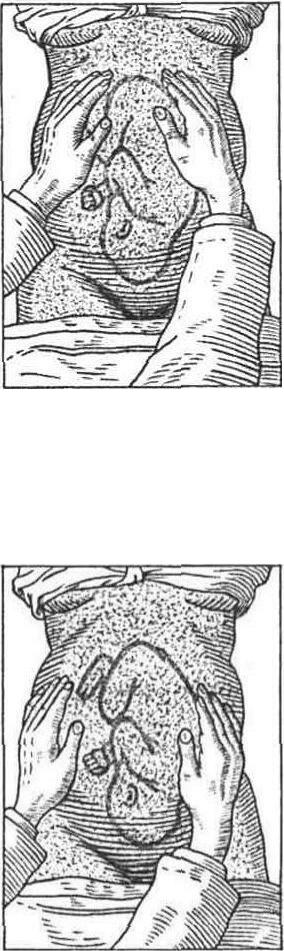
Другий прийом. Обидві руки розміщують на бокових поверхнях матки на рівні пупка. Почергово правою і лівою рукою проводять пальпацію частин плоду. Обережно натискаючи долонями і пальцями рук на бічні поверхні матки, визначають з одного боку щільну, гладеньку, широку частину
- спинку плоду, з протилежного - дрібні частини (ручки, ніжки).
Цим прийомом визначають положення, позицію, вид, а також тонус матки, кількість вод і рухи плода.
Третій прийом. Правою рукою охоплюють передлеглу частину плоду (великий палець з одного боку і чотири - з протилежного боку нижнього сегмента матки). Визначають характер передлеглої частини і її відношення до входу в малий таз. Голівка при цьому пальпується у вигляді щільного кулеподібного утвору з чіткими контурами. Намагаються змістити голівку праворуч і ліворуч. Якщо голівка ще не вставилася в малий
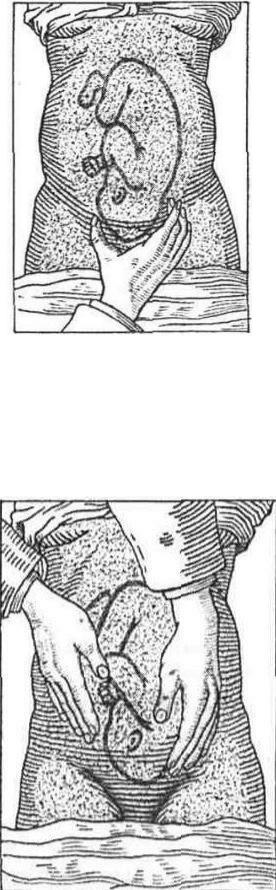
таз, вона легко переміщується, "балотує". При тазовому пе-редлежанні визначається об'ємна частина м'якуватої консистенції, не здатна до балотування. При поперечному і косому положенні плоду передлегла частина не пальпується.
Четвертий прийом. Застосовується для визначення відношення передлеглої частини до площин малого тазу. Для проведення четвертого прийому за Леопольдом-Левицьким лікар чи акушерка стає праворуч від вагітної обличчям до її ніг. Долоні обох рук кладе на бокові поверхні нижнього сегменту матки і обережно кінчиками пальців намагається проникнути між передлеглою частиною і боковими відділами входу в малий таз. Якщо при цьому пальці рук підводяться під голівку, то вона знаходиться над входом у малий таз. Якщо це не вдається -голівка фіксована у вході в малий таз малим або великим сегментом.
Вислуховування серцебиття плода (аускультація)
Вислуховування серцевих тонів з допомогою ультразвукового апарату стає можливим після 8
тижня вагітності. Акушерським стетоскопом серцева діяльність плоду визначається з початком другої половини вагітності (інколи з 18-19 тижня).
Вагітна займає положення, лежачи на кушетці на спині з витягнутими ногами та оголеним животом. Стетоскоп ставиться у місце найбільш чіткого вислуховування серцебиття плоду перпендикулярно до передньої черевної стінки. Один кінець лійки стетоскопа щільно притиснутий до живота вагітної, до другого кінця стетоскопа обстежувач прикладає вушну раковину (в момент вислуховування стетоскоп руками не тримати).
Серцебиття найвиразніше прослуховується з боку спинки плоду, а при лицевому передле-жанні -
з боку грудної клітки (ліворуч - при першій позиції, праворуч
-при другій позиції, при головному передлежанні
-нижче пупка, при тазовому — вище пупка).
Частота серцевих скорочень плоду - 120-140 уд/хв. Тони серця подвійні, ритмічні, не співпадають з пульсом вагітної.
Вимірювання висоти стояння дна матки та обводу живота вагітної
Для дослідження застосовують сантиметрову стрічку. Вагітна займає положення, лежачи на спині, з оголеним животом, випростаними і зведеними разом ногами. Сечовий міхур і пряма кишка повинні бути спорожнені.
Щоб визначити висоту стояння дна матки, правою рукою фіксують початок сантиметрової стрічки до середини верхнього краю лобка. Стрічку розміщують по середній лінії живота. Лівою рукою визначають висоту стояння дна матки і відмічають шукану величину (рис. 26а).
Для вимірювання обводу живота початок сантиметрової стрічки беруть у ліву руку, протягують стрічку під спиною вагітної на рівні задньо-верхніх остей клубових кісток, перехоплюють її правою рукою і вимірюють обвід живота вагітної на рівні пупка (рис. 266).
ВИЗНАЧЕННЯ ТЕРМІНУ ВАГІТНОСТІ І ДАТИ ПОЛОГІВ
При встановленні терміну вагітності слід враховувати такі показники:
1. Величина матки. До 12 тижнів розміри її визначаються шляхом бімануального дослідження, а
починаючи з 16-18 тижнів висоту дна матки над симфізом вимірюють сантиметровою стрічкою.
Висота дна матки над лобком при одноплідній вагітності орієнтовно складає:
—у 12 тижнів вагітності - на рівні симфізу;
—у 16 тижнів вагітності - на 6-7 см вище від симфізу (між симфізом і пупком);
—у 20 тижнів вагітності - на 12-13 см вище від симфізу (на 1,5-2 поперечних пальці нижче пупка);
—у 24 тижні вагітності - на 20-24 см над симфізом (на рівні пупка);
—у 28 тижнів вагітності - на 25-28 см вище від симфізу (на 2-3 пальці вище пупка);
— у 32 тижні вагітності - на 28-30 см вище симфізу, посередині між пупком і мечоподібним відростком; обвід живота при цьому 80-85 см; пупок вагітної згладжений, прямий розмір голівки - 9-
10 см; довжина плоду - 40см;
— у 36 тижнів вагітності - дно матки на 32-34 см вище від симфізу, на 2 см нижче мечоподібного відростку;
— у 40 тижнів вагітності - дно матки опускається і розміщується на 28-32 см вище симфізу. Обвід живота - 95-98 см, пупок вагітної випнутий. Прямий розмір голівки - 12 см, довжина плоду - 50 см.
2. Дата 1-го дня останньої менструації:
а) за даними ВООЗ датою пологів вважається дата, яку отримуємо, відрахувавши 3 календарних місяці назад від 1-го дня останньої менструації;
б) за способом Негеле: від 1-го дня останньої менструації відрахувати 3 календарних місяці і додати
7 днів.
З Дата одноразового статевого акту. Якщо до числа, коли відбувся статевий акт, додати 273 дні, то отримане число вважатиметься датою очікуваних пологів.
4.Дата овуляції Для визначення терміну пологів потрібно від першого дня очікуваної менструації, яка не настала, відняти 14 днів і до отриманого числа додати 273 дні.
5.Дата першого відчуття рухів плода. Щоб отримати дату пологів у першовагітних, до дня першого відчуття рухів плоду додати 20 тижнів, а у повторновагітних 22 тижні.
6.Дані ультразвукового дослідження.
СУЧАСНІ МЕТОДИ ДІАГНОСТИКИ СТАНУ ПЛОДУ
Ультразвукове дослідження (УЗД)
Ультразвуком називаються пружні коливання і хвилі з частотою вище 20 кГц Основною складовою частиною ультразвукового апарату є генератор електричних коливань. Перетворення таких коливань в ультразвукові відбувається завдяки зворотньому п'єзоелектричному ефекту.
Ультразвукові хвилі мають здатність відбиватися від межі середовищ з різними акустичними властивостями. Ультразвукові датчики не тільки перетворюють електромагнітну енергію в коливання пружного середовища, але й приймають відбиті від поверхні органу ехо-сигнали, які потім відображаються на екрані пристрою, пропорційно відстані від датчика до відповідної структури, від якої цей сигнал відбився.
Вважається, що ультразвукове дослідження під час вагітності не має негативного впливу на плід.
При неускладне-ному перебігу вагітності УЗД проводиться два рази: на 20-24 тижні та 28-32 тижні.
Ультразвукове обстеження дає можливість пренатальне діагностувати вади розвитку плоду, пато-
логію з боку центральної нервової системи (гідроцефалія, мікроцефалія, аненцефалія, енцефалоцеле, spina bifida), серцево-легеневої системи (вроджені вади серця, кісти грудної клітки, плевральний випіт), шлунково-кишкового тракту (асцит, діаф-рагмальна грижа, атрезія дванадцятипалої кишки і ін.), нирок (полікістоз, гідронефроз-гідроуретер, агенезія нирок), провести фотометрію (вимірюють біпаріетальний розмір голівки, довжину стегна, окружність живота, грудної клітки), реєструвати частоту серцевих скорочень та дихальних рухів, діагностувати багатопліддя, патологічний розвиток
вагітності, визначити товщину, локалізацію, ступінь зрілості плаценти, встановити її передлежання або відшарування; кількість навколоплідних вод; під контролем ультразвуку проводяться такі інвазивні маніпуляції, як амніоцентез, біопсія ворсин хоріону, кордоцен-тез, внутрішньоутробна трансфузія, дренування кістозних утворів.
Біофізичний профіль плоду
Це комплексна оцінка даних нестресового тесту та УЗД в реальному часі, що дає можливість оцінити стан плоду. Біофізичний профіль плоду включає п'ять параметрів, позитивний результат кожного з яких оцінюється за 2-бальною системою:
—дихальні рухи (нормою вважається наявність не менше одного епізоду дихальних рухів тривалістю 30 сек. протягом 30 хв.);
—рухи плоду ( не менше трьох одночасних рухів кінцівок і тулубу впродовж 30 хв.);
—тонус плоду (за 30 хв. не менше одного епізоду рухів плоду кінцівками із згинального положення в розгинальне і швидке повернення в попередній стан);
—нестресовий тест - збільшення частоти серцевого ритму тривалістю 15 сек. і більше за 10-20 хв.
спостереження у відповідь на рухи плоду;
— кількість амніотичної рідини - у двох взаємно перпендикулярних проекціях повинен визначитися стовпчик навколоп-лодових вод не менше 2 см.
Діагностичне значення біофізичний профіль плоду має при таких станах, як гостра чи хронічна гіпоксія, передчасне відход-ження навколоплодових вод, розвиток хоріонамніоніту та ін.
Електро- і фонокардіографія плоду
Реєстрація біопотенціалів серця - електрокардіограма (ЕКГ) дає можливість оцінити стан серцевої діяльності, що є одним з найважливіших показників життєдіяльності плоду.
Розрізняють непрямий метод ЕКГ, коли електроди розміщують на передній черевній стінці вагітної, і
прямий або внутрішньоматковий, коли електрод вводять між стінкою матки і спинкою плоду. ЕКГ плоду можна проводити у 15 тижнів вагітності, але найбільш достовірна інформація буде отримана після 34-х тижнів. Оцінюють такі показники ЕКГ: частоту серцевих скорочень, ритм, форму,
величину, тривалість шлуноч-кового комплексу QRS. Реєстрація звукових феноменів, що виникають у процесі серцевої діяльності - фонокардіографія (ФКГ) проводиться при накладанні мікрофону в точку найкращого прослуховування серцебиття плоду, фонокардіограма являє собою криву, що складається з двох груп осциляцій, які відображають перший і другий тони серця. Аналіз фКГ проводять за такими показниками:
1)частота серцевих скорочень і її коливання;
2)ритм;
3)тривалість;
4)фазність - систола і діастола;
5)додаткові звукові феномени (розщеплення, роздвоєння тонів, систолічні, діастолічні шуми).
Більшу діагностичну цінність має поєднане застосування фКГ і ЕКГ - фоно-електрокардіографія.
