
82
Нарушение ритма. В нашем исследовании фибрилляция предсердий встретилась у 2 (2,2%) пациентов после лобэктомии и в 12 (13,2%) случаях после пневмонэктомии. В двух случаях после пневмонэктомии осложнение потребовало электрокардиоверсии, в остальных случаях фибрилляция была купирована медикаментозно, согласно вышеприведенного алгоритма. На фоне нарушения ритма у 1 (1,1%) больного после ангиопластической лобэктомии и в 2 (2,2%)
случаях после пневмонэктомии развился острый инфаркт миокарда, что потребовало дополнительного интенсивного лечения, и, к сожалению, в одном случае привело к смерти пациента (после пневмонэктомии слева).
Тромбоэмболия легочной артерии. В нашем исследовании, несмотря на
активные предоперационные профилактические мероприятия, ТЭЛА была
установлена в 1 (1,1%) случае после ангиопластической лобэктомии и в 3 (3,3%)
случаях после пневмонэктомии. Во всех случаях была своевременно проведена
диагностика и начата интенсивная терапия, однако все четверо больных с ТЭЛА
умерли.
Парез возвратного нерва. Диагноз устанавливается при фибробронхоскопии, при которой выявляется парез/паралич одной из голосовых связок. Парез возвратного нерва возник у наших больных во всех случаях слева - 1 (1,1%) после ангиопластической верхней лобэктомии слева, 3 (3,3%) после пневмонэктомии слева. В двух случаях (после пневмонэктомий) парез возник в связи с намеренным пересечением нерва, вовлеченного конгломерат метастатических лимфоузлов. В двух других случаях повреждение возникло при выполнении расширенной лимфодиссекции (в пространстве Буржери).
Проводя анализ непосредственных результатов хирургического лечения рака легкого в обеих группах, следует сказать, что в группе ангиопластических лобэктомий осложнения возникали статистически достоверно реже, чем после выполнения пневмонэктомий (р=0.026). Кроме того, в группе наблюдения в два раза реже возникала разгерметизация дыхательных путей и в три раза реже возникала эмпиема плевры без свища (разница статистически недостоверна, р=0,24
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/

83
и р=0,3 соответственно), в шесть раз реже возникало нарушение ритма по типу
фибрилляции предсердий (разница статистически достоверна, р=0,005).
Таким образом, ангиопластические лобэктомии характеризуются лучшим
профилем безопасности в сравнении с пневмонэктомиями [8].
3.5. Послеоперационная летальность
Послеоперационная летальность является основным критерием,
характеризующим непосредственный результат хирургического вмешательства с
точки зрения его безопасности и целесообразности. Послеоперационная
летальность в обеих группах представлена в таблице 3.5.
Таблица 3.5. - Послеоперационная летальность |
|
|
|||
Причина |
|
Группа |
|
||
|
|
наблюдения (n=92) |
|
Сравнения (n=91) |
|
|
|
абс. |
% |
абс. |
% |
ОИМ |
|
1 (верхняя |
1,1 |
2 (пневмонэктомия |
2,2 |
|
|
лобэктомия слева с |
|
справа, |
|
|
|
циркулярной |
|
пневмонэктомия слева) |
|
|
|
резекцией левой |
|
|
|
|
|
легочной артерии) |
|
|
|
ТЭЛА |
|
1 (нижняя |
1,1 |
3 (пневмонэктомия |
3,3 |
|
|
лобэктомия слева с |
|
справа с резекцией |
|
|
|
краевой резекцией |
|
перикарда, |
|
|
|
левой легочной |
|
пневмонэктомия слева |
|
|
|
артерии) |
|
с резекцией левого |
|
|
|
|
|
предсердия, |
|
|
|
|
|
пневмонэктомия справа |
|
Несостоятельность |
1 (верхняя |
1,1 |
2 (пневмонэктомия |
2,2 |
|
швов |
культи |
лобэктомия справа с |
|
справа с резекцией |
|
бронха/бронхиальн |
краевой резекцией |
|
бифуркации трахеи -2) |
|
|
ого анастомоза |
правой легочной |
|
|
|
|
|
|
артерии |
|
|
|
Всего (р=0,16) |
3 |
3,3 |
7 |
7,7 |
|
При анализе таблицы можно отметить, что только три вида осложнений в
обоих группах становились фатальными.
84
Летальность после ангиопластических лобэктомий составила 3,3%.
Отмечено 3 летальных исхода, по одному случаю пришлось на инфаркт миокарда,
тромбоэмболию легочной артерии и разгерметизацию бронхиального анастомоза с формированием фистулы и аррозионного кровотечения из легочной артерии,
которое привело к смерти пациента.
Летальность после пневмонэктомии в нашем исследовании составила 7 (7,7%) случаев. Во всех случаях летальных исходов после пневмонэктомии имелись несколько из приведенных выше факторов риска. В 3 (3,3%) случаях к смерти привела тромбоэмболия легочной артерии, несмотря на полный спектр предоперационной тромбопрофилактики (низкомолекулярные гепарины,
эластическая компрессия нижних конечностей, отсутствие УЗДГ-признаков тромбоза вен нижних конечностей перед операцией). В 2 (2,2%) случаях на фоне некупируемой фибрилляции предсердий возник острый инфаркт миокарда с кардиогенным шоком. У 2 (2,2%) пациентов после правосторонней пневмонэктомии пусковым моментом танатогенеза выступила разгерметизация дыхательных путей на 16-е и 18-е сутки послеоперационного периода.
Таким образом, при сравнении двух групп не выявлено статистически значимой разницы в показателе послеоперационной летальности. При этом по всем трем основным причинам смерти показатели оказались ниже в группе ангиопластической лобэктомии.
3.6. Расширение легочной артерии как предиктор послеоперационных
осложнений
Нами была проанализирована частота различных осложнений и летальных исходов в обеих группах у пациентов с исходно увеличенным соотношением PA/A (1 и более) и с исходно нормальным соотношением PА/А (менее 1). Результаты отображены в таблице 3.6.
При анализе полученных данных отмечена статистически достоверная разница между общим количеством осложнений как в группе сравнения, так и в
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/

85
группе наблюдения, в сторону ее увеличения в подгруппах пациентов с исходным
соотношением РА/А 1 и более в сравнении больными с соотношением РА/А менее
1 (р=0,014 и р=0,0002 соответственно).
Таблица 3.6. - Частота послеоперационных осложнений и летальности в зависимости от соотношения PA/A в группах сравнения и наблюдения
Осложнение |
|
|
Количество больных |
|
||||
|
|
|
АПЛ (n=92) |
|
|
ПЭ (n=91) |
||
|
|
|
(абс. (%)) |
|
|
(абс. (%)) |
||
|
|
|
PA/A<1 |
PA/A≥1 |
PA/A<1 |
PA/A≥1 |
||
|
|
|
(n=56) |
(n=36) |
(n=50) |
(n=41) |
||
Внутриплевральное |
|
0 (0) |
2 |
(5,6) |
0 |
(0) |
2 (4,9) |
|
кровотечение |
|
|
|
p=0,15 |
|
|
p=0,2 |
|
Свернувшийся гемоторакс |
0 (0) |
2 |
(5,6) |
0 |
(0) |
0 (0) |
||
|
|
|
|
p=0,15 |
|
|
|
|
Хилоторакс |
|
|
1 (1,8) |
0 (0) |
1 |
(2) |
1 (2,4) |
|
|
|
|
|
р=0,61 |
|
|
p=0,7 |
|
Несостоятельность |
швов |
1 (1,8) |
2 |
(5,6) |
1 |
(2) |
5 (12,2) |
|
анастомоза / культи бронха |
|
p=0,34 |
|
|
p=0,06 |
|||
Эмпиема плевры без свища |
1 (1,8) |
0 (0) |
1 |
(2) |
2 (4,9) |
|||
|
|
|
|
p=0,61 |
|
|
p=0,43 |
|
Остаточная |
плевральная |
1 (1,8) |
1 |
(2,8) |
0 |
(0) |
0 (0) |
|
полость |
|
|
|
p=0,63 |
|
|
|
|
Длительное воздухотечение |
2 (3,6) |
1 |
(2,8) |
0 |
(0) |
0 (0) |
||
|
|
|
|
p=0,66 |
|
|
|
|
Ателектаз |
|
|
0 (0) |
1 |
(2,8) |
0 |
(0) |
0 (0) |
|
|
|
|
p=0,39 |
|
|
|
|
Пневмония |
|
|
1 (1,8) |
1 |
(2,8) |
1 |
(2) |
1 (2,4) |
|
|
|
|
p=0,63 |
|
|
р=0,7 |
|
Нарушение ритма |
|
1 (1,8) |
1 |
(2,8) |
4 |
(8) |
8 (19,5) |
|
|
|
|
|
p=0,63 |
|
|
р=0,096 |
|
Острое |
нарушение |
0 (0) |
1 |
(2,8) |
0 |
(0) |
1 (2,4) |
|
мозгового кровообращения |
|
p=0,39 |
|
|
p=0,45 |
|||
Острый инфаркт миокарда |
0 (0) |
1 |
(2,8) |
0 |
(0) |
2 (4,9) |
||
|
|
|
|
p=0,39 |
|
|
p=0,2 |
|
ТЭЛА |
|
|
0 (0) |
1 |
(2,8) |
1 |
(2) |
2 (4,9) |
|
|
|
|
p=0,39 |
|
|
p=0,43 |
|
Парез возвратного нерва |
1 (1,8) |
0 (0) |
2 |
(4) |
1 (2,4) |
|||
|
|
|
|
p=0,61 |
|
|
p=0,58 |
|
Всего осложнений |
|
9 (16,1) |
14 |
(38,9) |
11 |
(22) |
25 (61) |
|
|
|
|
|
p=0,014 |
|
|
p=0,0002 |
|
Летальность |
|
|
1 (1,8) |
2 |
(2,8) |
2 |
(4) |
5 (12,2) |
|
|
|
|
p=0,34 |
|
|
p=0,14 |
|
Примечание: расчет уровня достоверности выполнен по точному методу Фишера

86
Объединенные данные у пациентов обеих групп в зависимости от
соотношения РА/А представлены в таблице 3.7.
Таблица 3.7. - Частота послеоперационных осложнений и летальности в зависимости от соотношения PA/A в группах сравнения и наблюдения
Осложнение |
|
|
Количество больных |
||
|
|
PA/A<1 |
|
PA/A≥1 |
|
|
|
(n=106) (абс. (%)) |
|
(n=77) (абс. (%)) |
|
Внутриплевральное кровотечение |
0 (0) |
4 |
(5,2) p=0,03 |
||
Свернувшийся гемоторакс |
0 (0) |
2 |
(2,6) p=0,18 |
||
Хилоторакс |
|
2 |
(1,9) |
1 |
(1,3) р=0,62 |
Несостоятельность |
швов |
3 |
(2,8) |
7 |
(9,1) p= 0,07 |
анастомоза/культи бронха |
|
|
|
|
|
Эмпиема плевры без свища |
2 |
(1,9) |
2 |
(2,6) p=0,56 |
|
Остаточная плевральная полость |
1 (0,94) |
1 |
(1,3) p=0,67 |
||
Длительное воздухотечение |
2 |
(1,9) |
1 |
(1,3) p=0,62 |
|
Ателектаз |
|
0 (0) |
1 |
(1,3) p=0,42 |
|
Пневмония |
|
2 |
(1,9) |
2 |
(2,6) p=0,56 |
Нарушение ритма |
|
5 |
(4,7) |
9 |
(11,7) p=0,07 |
Острое нарушение |
мозгового |
0 (0) |
2 |
(2,6) p=0,18 |
|
кровообращения |
|
|
|
|
|
Острый инфаркт миокарда |
0 (0) |
3 |
(3,9) p=0,07 |
||
ТЭЛА |
|
1 (0,94) |
3 |
(3,9) p=0,02 |
|
Парез возвратного нерва |
3 |
(2,8) |
1 |
(1,3) p=0,44 |
|
Всего осложнений |
|
20 |
(18,9) |
39 (50,7) p=0,0001 |
|
Летальность |
|
3 |
(2,8) |
7 |
(9,1) p=0,07 |
Примечание: расчет уровня достоверности выполнен по точному методу Фишера
При изучении результатов в зависимости от соотношения РА/А без учета объема операции установлено, что имеется статистически достоверная разница в частоте внутриплевральных кровотечений в сторону ее увеличения у пациентов с исходным соотношением РА/А 1 и более в сравнении больными с соотношением РА/А менее 1 (р=0,03). Аналогичные изменения выявлены при сопоставлении общего количества осложнений: при РА/А<1 зарегистрировано 20 осложнений
(18,9%), при РА/А≥1 - 39 (50,7%) осложнений (р=0,0001).
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/
87
Глава 4. ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ АНГИОПЛАСТИЧЕСКИХ ЛОБЭКТОМИЙ И ПНЕВМОНЭКТОМИЙ В ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ РАКА ЛЕГКОГО
4.1. Отдаленные результаты лечения больных с раком легкого
Наиболее важным критерием эффективности лечения в онкологии являются показатели общей и безрецидивной выживаемости. Мы провели сравнительный анализ данных показателей в группах ангиопластической лобэктомии и пневмонэктомии.
Расчет выживаемости проводили актуариальным (динамическим) методом по Каплан-Майеру в программе Statistica, v. 10.0, сравнение кривых выживаемости выполняли с использованием логрангового критерия. Поскольку проводился расчет наблюдаемой выживаемости, в момент окончания исследования нас интересовала следующая информация о больных: 1. живой без признаков опухоли; 2. живой с признаками опухоли: а) местный рецидив; б) регионарный рецидив; в)
отдаленные висцеральные и лимфогенные метастазы. Больных, умерших в течение периода наблюдения, распределяли на две группы: 1. умер от опухоли
(локорегионарный рецидив, метастазы); 2. умер без признаков опухоли (от интеркуррентных заболеваний). Выживаемость проанализирована у всех пациентов обеих групп.
Мы проанализировали общую выживаемость больных при I-II стадиях опухолевого процесса после ангиопластической лобэктомии и пневмонэктомии
(рис. 4.1).
Одногодичная общая выживаемость пациентов после выполненной ангиопластической лобэктомии составила 98,6%, после пневмонэктомии - 94,1%, 3-х летняя - 67,7% и 67,6%, 5-ти летняя - 38,9% и 31,5% соответственно. Медиана выживаемости в группе наблюдения составила 55,7 месяца, в группе сравнения - 41,4 месяца (p=0,16).
На рисунке 4.2 представлена общая выживаемость пациентов в группах наблюдения и сравнения с III стадией рака легкого.

88
завершенные |
|
|
|
цензурированные |
|
|
|
|
1,0 |
Выживаемость |
АПЛ |
ПЭ |
|
|
1-годичная |
98,6% |
94,1% |
|
0,9 |
3-летняя |
67,7% |
67,6% |
|
5-летняя |
38,9% |
31,5% |
|
|
|
|||
выживаемость |
|
Медиана выжив. |
55,7 мес. 41,4 мес. |
|
0,8 |
|
|
|
|
|
|
|
|
|
Кумулятивная |
0,7 |
|
|
|
0,6 |
|
|
|
|
|
|
|
|
|
|
0,5 |
|
|
|
|
0,4 |
|
|
|
|
0,3 |
|
|
|
|
0,2 |
|
|
|
0 |
10 |
20 |
30 |
40 |
50 |
60 |
70 |
Время, мес.
Рисунок 4.1. - Общая выживаемость больных I-II стадиями РЛ
|
|
|
|
завершенные |
цензурированные |
|
|
|
1,0 |
|
|
Выживаемость |
АПЛ |
ПЭ |
|
|
|
|
|
1-годичная |
90,9% |
83,3% |
|
|
0,9 |
|
|
3-летняя |
|
57,2% |
50,5% |
|
|
|
|
5-летняя |
|
34,8% |
14,7% |
выживаемость |
0,8 |
|
|
Медиана выжив. |
38,5 мес. 36 мес. |
||
0,7 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Кумулятивная |
0,6 |
|
|
|
|
|
|
0,3 |
|
|
|
|
|
|
|
|
0,5 |
|
|
|
|
|
|
|
0,4 |
|
|
|
|
|
|
|
0,2 |
|
|
|
|
|
|
|
0,1 |
|
|
|
|
|
|
|
0,0 |
10 |
20 |
30 |
40 |
50 |
60 |
|
0 |
||||||
Время, мес.
Рисунок 4.2. - Общая выживаемость больных III стадией РЛ
АПЛ 80 ПЭ
70АПЛ
ПЭ
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/

89
Показатели 1, 3-х и 5-ти летней кумулятивной выживаемости, а также медиана выживаемости в обеих группах при III стадии рака легкого ожидаемо оказались несколько хуже, чем при I-II стадиях опухолевого процесса. Они составили 90,9%, 57,2%, 34,8%, 38,5 месяцев для пациентов, перенесших ангиопластические лобэктомии и 83,3%, 50,5%, 14,7%, 36 месяцев для пациентов,
перенесших пневмонэктомии, соответственно (p=0,298) [25].
При анализе общей выживаемости без учета стадии рака легкого, показатели распределились следующим образом (рис. 4.3).
завершенные  цензурированные
цензурированные
Кумулятивная выживаемость
1,0 |
Выживаемость |
АПЛ |
ПЭ |
|
|
1-годичная |
96,7% |
92,3% |
|
0,9 |
3-летняя |
65,1% |
62,5% |
|
5-летняя |
36,6% |
27,6% |
||
|
||||
0,8 |
Медиана выжив. |
53,1 мес. 39 мес. |
||
|
|
|
||
0,7 |
|
|
|
|
0,6 |
|
|
|
|
0,5 |
|
|
|
|
0,4 |
|
|
|
|
0,3 |
|
|
|
|
0,2
0 |
10 |
20 |
30 |
40 |
50 |
60 |
70 |
80 |
|
АПЛ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Время, мес. |
|
|
|
|
|
ПЭ |
|
|
|
|
|
|
|
|
|
Рисунок 4.3. - Общая выживаемость больных I-III стадией РЛ
В группе ангиопластических лобэктомий 1-годичная наблюдаемая выживаемость составила 96,7%, 3-х летняя - 65,1%, 5-ти летняя - 36,6%, медиана выживаемости - 53,1 месяца; аналогичные показатели в группе пневмонэктомий составили: 92,3%, 62,5%, 27,6%, 39 месяцев (p=0,85).
Нами были проанализированы причины смерти пациентов в группах наблюдения и сравнения, исключая послеоперационную летальность.

90
В группе ангиопластической лобэктомии только в 1 (1,1%) случае зарегистрирован летальный исход от интеркуррентных заболеваний. В группе пневмонэктомии 8 (8,8%) больных погибли от декомпенсации коморбидной патологии. Выявлена статистически достоверная разница между данными
показателями (p=0,02).
Таким образом, при анализе общей (наблюдаемой) выживаемости в обеих группах были выявлены различия в сторону увеличения общей выживаемости в группе ангиопластической лобэктомии (p>0,05). При анализе причин смерти пациентов в исследовании выявлено различие в частоте смерти от неонкологических причин, число которых заметно выше в группе пневмонэктомии
(р=0,02).
При анализе безрецидивной выживаемости в обеих группах было исследовано распределение пациентов с прогрессированием опухолевого процесса
(таблица 4.1). |
|
|
|
|
|
|
Таблица 4.1. - Распределение пациентов с прогрессированием опухоли |
|
|||||
Вид опухолевой прогрессии |
|
Объем операции |
р* |
|||
|
|
АПЛ (n=92) |
ПЭ (n=91) |
|
||
|
|
(абс. (%)) |
(абс. (%)) |
|
||
Рецидив |
Локальный |
2 |
(2,2%) |
1 |
(1,1%) |
0,5 |
|
Регионарный |
4 |
(4,4%) |
6 |
(6,6%) |
0,37 |
Метастазирование |
Лимфогенное (в |
том 12 |
(13,0%) |
13 |
(14,3%) |
0,49 |
|
чисде контрлатеральное |
|
|
|
|
|
|
средостение |
и |
|
|
|
|
|
надключичные зоны) |
|
|
|
|
|
|
Висцеральное |
19 |
(20,7%) |
22 |
(24,2%) |
0,35 |
Всего |
|
37 |
(40,2%) |
42 |
(46,2%) |
0,25 |
* Примечание: расчет уровня достоверности выполнен по точному методу Фишера
Основную часть пациентов с прогрессированием опухолевого процесса в обеих группах составили больные с отдаленными висцеральными метастазами - 20,7% в группе наблюдения и 24,2% в группе сравнения.
Локальный рецидив, под которым мы подразумеваем появление опухолевого узла в пределах тканей оперированного гемиторакса (оставшаяся ткань легкого,
культя бронха, грудная стенка, зона резекции и пластики сосуда) возник у двух
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/
91
пациентов после ангиопластических лобэктомий (ткань оставшегося легкого - 2,2%) и у одного больного после пневмонэктомий (культя бронха - 1,1%).
Регионарный рецидив (ткани средостения на стороне поражения)
зарегистрирован у 4 (4,4%) пациентов после ангиопластической лобэктомии и у 6 (6,6%) пациентов после пневмонэктомии. У всех пациентов исходно был позитивный N2-статус.
Метастазирование в лимфоузлы контралатерального средостения и надключичные лимфоузлы возникло в 12 (13%) случаях в группе наблюдения и в
13 (14,3%) случаях в группе сравнения.
Статистически достоверных различий в частоте локорегионарного рецидива не выявлено (таблица 4.1).
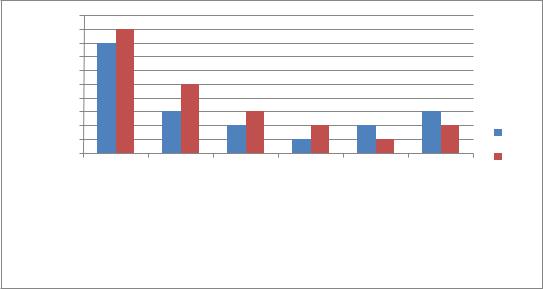
Распределение висцеральных поражений в обеих группах представлено на рис. 4.4.
10 |
|
|
9 |
|
|
8 |
|
|
7 |
|
|
6 |
|
|
5 |
|
|
4 |
|
|
3 |
|
|
2 |
АПЛ |
|
1 |
||
|
||
0 |
ПЭ |
контралатеральное |
легкое |
печень |
надпочечник |
кости |
мягкие |
ткани |
головной |
мозг |
|
|
|
||||||
|
|
|
|
|
|
|
|
Рисунок 4.4. - Частота отдаленных висцеральных метастазов при прогрессировании рака легкого
Наиболее частым видом отдаленных висцеральных метастазов в обеих группах являлись метастазы в паренхиму контралатерального легкого (8 (8,7%)
случаев после ангиопластической лобэктомии и 9 (9,9%) случаев после пневмонэктомии). Метастазирование как в кости и мягкие ткани зарегистрировано в каждой группе у 3 (3,3%) больных. Метастазы в головной мозг возникли у 3 (3,3%) больных в группе наблюдения и у 2 (2,2%) больных в группе сравнения.
