
3 курс / Общая хирургия и оперативная хирургия / Федченко_Я_О_Применение_методов_рентгенохирургии_в_лечении_ТЭЛА
.pdfвыраженности клинических проявлений ТЭЛА (больные с более выраженной степенью клинических появлений поступали в первые сутки). В течение месяца от начала симптоматики были госпитализированы 34 пациента (24,7
%). Как правило, это были больные, перетранспортированные из других клиник города и края. В более поздние сроки – от 1,5 месяцев и до года – поступило 36 больных (26%). Эта группа больных, в связи с тяжестью состояния и неэффективностью лечения, переводилась в КГБУЗ «Краевая клиническая больница» для дифференциально-диагностического поиска и дообследования. Клиническая картина ТЭЛА определялась объемом
поражения малого круга кровообращения и преэмболическим
кардиопульмональным статусом пациента (ХСН, ХОБЛ). Внезапно развившаяся одышка – наиболее частая жалоба при тромбоэмболии лѐгочной
артерии, усиливающаяся при изменении пациентом положения тела, была отмечена у 117(85%) больных, кашель у 61(44%) и цианоз лица и верхней
половины туловища у 84(61%) пациентов. Манифестация симптомов ТЭЛА с обморочного состояния проявлялась у 8(6%) больных.
Периферическая боль в грудной клетке при ТЭЛА, была характерна для поражения мелких ветвей легочной артерии, обусловлена включением в воспалительный процесс висцеральных листков плевры; при поражении крупных ветвей лѐгочного русла боли могут носить ангинозный характер,
вследствие развития острой правожелудочковой недостаточности. Болевой симптом отмечен у 76 пациентов, что составило 55% от общего числа
больных.
Кровохарканье возникало при развитии инфаркт-пневмонии и
отмечено у 50 (36%) пациентов, вошедших в исследование.
Возрастной состав пациентов, вошедших в исследование, отражен в таблице 3. Наибольшее число пациентов – 36 из 138 (26,1 %) – были в
возрасте от 60 до 70 лет.
Всем больным проводилось электрокардиографическое исследование
для выявления перегрузки правых отделов сердца, определения
41

выраженности гипертензии правых отделов сердца, обзорная рентгенография
грудной клетки для выявления косвенных признаков тромбоэмболии
лѐгочной артерии.
Таблица 3 – Возрастной состав пациентов с ТЭЛА, вошедших в
исследование.
Возраст |
Количество больных |
% |
|
|
|
20-30 лет |
5 |
3,6 |
|
|
|
31-40 лет |
19 |
13,8 |
|
|
|
41-50 лет |
32 |
23,2 |
|
|
|
51-60 лет |
23 |
16,7 |
|
|
|
61-70 лет |
36 |
26,1 |
|
|
|
71-80 лет |
17 |
12,3 |
|
|
|
Проводилось исследование лабораторных, биохимических показателей крови, состояние системы гемостаза. Факторы риска развития ТЭЛА,
выявленные при первичном осмотре и в ходе сбора анамнеза у пациентов обеих групп, представлены в таблице 4.
Таблица 4 – Факторы риска, выявленные у пациентов с ТЭЛА,
вошедших в исследование.
Факторы риска |
I группа |
II группа |
р |
||
|
(n=102) |
(n=36) |
|
||
|
|
|
|
|
|
Тромбоз глубоких вен, n (%) |
72 |
(70,6) |
27 |
(75,0) |
0,4 |
|
|
|
|
|
|
ХСН, n (%) |
33 |
(32,4) |
29 |
(80,6) |
<0,001 |
|
|
|
|
||
ХОБЛ, n (%) |
10 (9,8) |
9 (25,0) |
<0,046 |
||
|
|
|
|
|
|
Ожирение, n (%) |
32 |
(31,4) |
12 |
(33,3) |
0,993 |
|
|
|
|
|
|
Опухоли, n (%) |
7 |
(6,9) |
4 (11,1) |
0,652 |
|
|
|
|
|
|
|
Травмы, n (%) |
7 |
(6,9) |
1 |
(2,8) |
0,626 |
|
|
|
|
|
|
Оперативные вмешательства, n (%) |
11 |
(10,9) |
2 |
(5,6) |
0,554 |
|
|
|
|
|
|
Прием контрацептивов, n (%) |
7 |
(6,9) |
1(2,8) |
0,626 |
|
|
|
|
|
|
|
Рецидив ТЭЛА, n (%) |
10 (9,8) |
17 |
(47,2) |
<0,001 |
|
|
|
|
|
|
|
42

Отмечена закономерная, статистически значимая, разница выявления больных с факторами риска во второй группе наблюдений. При поступлении всем пациентам в неотложном порядке проводилась ангиопульмонография
(АПГ) с одномоментным измерением инвазивного давления в стволе лѐгочной артерии или мультиспиральная компьютерная томография (МСКТ)
с последующим измерением давления в стволе лѐгочной артерии во время проведения ЭХО-КГ.
Учитывая, что чаще всего первичный тромб находится в илиокавальных сегментах или проксимальных отделах вен нижних конечностей (рисунок 1), одномоментно проводилась имплантация кава-
фильтра в нижнюю полую вену в инфраренальную позицию для профилактики рецидивов тромбоэмболии лѐгочной артерии (рисунок 2).
Рисунок 1 – Флотирующий тромбоз общей бедренной вены.
43

Рисунок 2 – Противоэмболический фильтр «Песочные часы» (Россия)
имплантирован в типичную инфраренальную позицию НПВ.
В случаях распространения тромба в нижней полой вене до уровня почечных вен и выше, установка кава-фильтра невозможна. В этих случаях производилась катетерная тромбоэкстракция, при помощи специального инструментария – тромбоэкстрактора ТРЭКС (Россия). Методика проведения тромбоэкстракции заключалась в следующем: хирургическим путем выделялась правая ярѐмная вена, затем по ангиографическому J-проводнику
0,035 дюйма, проведенному в нижнюю полую вену до уровня тромбоза проводился тромбоэкстрактор. Внешний вид тромбоэкстрактора приведен на рисунке 3. Мешок тромбоэкстрактора надевался на флотирующую часть тромба и концевой петлѐй производилось срезание и удаление части тромба.
Затем в освободившейся от тромботических масс инфраренальный отдел НПВ устанавливался кава-фильтр.
44

Рисунок 3 – Тромбоэкстрактор ТРЭКС (Россия) в расправленном состоянии.
Кроме того, такое вмешательство позволяло восстановить проходимость вен и тем самым улучшить регионарный кровоток.
Рисунок 4 – Схема тромбоэкстракции с последующей имплантацией противоэмболического фильтра.
На рисунке 4 схематично представлена процедура тромбоэкстракции из нижней полой вены с последующей имплантацией кава-фильтра. Из 138
45

пациентов, включенных в исследование, тромбоэкстракция потребовалась 4
пациентам (2,9%).
Рисунок 5 – Массивный флотирующий тромбоз НПВ до устьев почечных вен.
На рисунке 5 представлен массивный флотирующий тромбоз нижней полой вены, распространяющийся до устьев почечных вен, что делает технически невозможной имплантацию противоэмболического фильтра.
Тромбоэкстракция позволяет предотвратить отрыв тромба и развитие фатальной эмболии, а так же освобождает место для имплантации «кава-
фильтра». После тромбоэкстракции из просвета нижней полой вены удален внутрипросветный тромб, (рисунок 6). В зависимости от давности тромбоза,
тромбы имеют различную структурную организацию, (рисунок 7).
В процессе ангиографического исследования проводилось измерение инвазивного давления в стволе лѐгочной артерии. Затем больные, с
установленным в стволе лѐгочной артерии катетером, переводились в
46

отделение кардиореанимации для проведения селективного тромболизиса, в
основном, стрептокиназой в дозе 3000000 ЕД. (при отсутствии противопоказаний) в течении 24 часов.
Рисунок 6 – Удаленный «красный» флотирующий тромб из просвета нижней полой вены.
Рисунок 7 – Удаленный «белый» флотирующий тромб из просвета нижней полой вены.
47
Медикаментозная терапия проводилась с целью коррекции показателей
гемодинамики, электролитного состава крови, десенсибилизации организма,
профилактики инфекционных осложнений.
2.2 Методы исследования у больных тромбоэмболией лѐгочной артерии,
вошедших в исследование
При физикальном исследовании отмечалось усиление II тона над легочной артерией и появление систолического ритма галопа – этот признак,
говорящий о развитии гипертензии в малом круге кровообращения, отмечен в 40% случаев у 55 больных.
Тахипное при тромбоэмболии чаще всего превышает 20 дыхательных движений в минуту и характеризуется стойкостью и поверхностным характером дыхания – этот признак отмечен в 40% случаев (55 пациентов).
Высокий уровень тахикардии при ТЭЛА, отмеченный у 106 (77%)
больных, находится в прямой зависимости от размеров пораженных сосудов,
выраженности нарушений центральной гемодинамики, дыхательной и циркуляторной гипоксемии. Частота сердечных сокращений является важным прогностическим признаком и непосредственно влияет на исход ТЭЛА.
Исследование ЭКГ проводилось на аппарате «CARDIOVITAT-2»
(Schiller AG, Швейцария) в двенадцати стандартных отведениях. Полученные при исследовании изменения (поворот оси сердца по часовой стрелке,
появление зубца Q3 и инверсия зубца Т3, иногда в сочетании с выраженным зубцом QaVF и отрицательным зубцом Т2, инверсия зубцов Т в правых грудных отведениях – от V1 до V4, а также появление глубокого зубца S1 и
углубление зубцов S в левых грудных отведениях, блокада правой ножки пучка Гиса, появление легочного зубца Р) наиболее специфичны и корригируют с тяжестью лѐгочной эмболии. Все эти признаки в той или иной степени выраженности присутствовали у пациентов обеих групп.
48
Обзорную рентгенографию грудной клетки производили на аппарате
«Opera» (GMM, Италия) с применением рентгеновской плѐнки фирмы
KODAK формата 30х40 . При рентгенографии получали косвенные признаки тромбоэмболии лѐгочной артерии – расширение тени сердца вправо и выбухание конуса лѐгочной артерии, расширение корня лѐгкого, симптом Вестермарка, появление дисковидных ателектазов, инфаркта лѐгкого,
высокое и малоподвижное стояние купола диафрагмы на стороне поражения.
Эхокардиографию проводили на ультразвуковом аппарате компьютерной сонографии «ACUSON 128 ХР/10» (Siemens-Acuson, США).
При исследовании выявляли типичные ЭхоКГ признаки тромбоэмболии лѐгочной артерии – расширение и гипокинез правого желудочка, изменение соотношения объемов правого/левого желудочков в пользу правого,
обусловленное выпячиванием межжелудочковой перегородки в сторону левого желудочка, расширение проксимальной части лѐгочной артерии,
повышение скорости трикуспидальной регургитации, нарушение спектральных характеристик потока в исходном тракте правого желудочка,
расширение нижней полой вены и еѐ коллабирование на вдохе менее 50%. В
ряде случаев ЭхоКГ дает возможность выявления тромбов в правых отделах сердца (рисунок 8).
Трансторакальная эхокардиография. Для получения стандартных трансторакальных эхокардиографических позиций использовался мультичастотный электронный секторный датчик S3194 с частотой сканирования 2,5-3,5 МГц. Двухмерное исследование сердца производилось при сканировании в секторе 90 . При допплерографии использовались импульсноволновой и цветной режимы. Во время проведения эхокардиографии во всех режимах проводилась синхронная запись ЭКГ во II-
м стандартном отведении для точного определения фазы сердечного цикла.
49
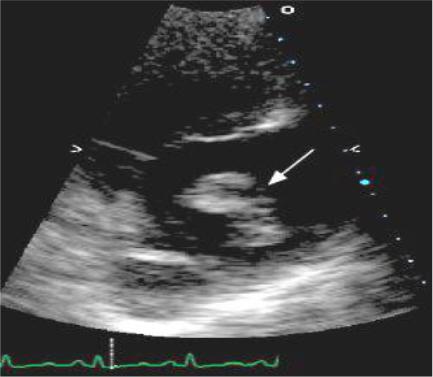
Рисунок 8 – Тромб в правом предсердии.
Исследование осуществлялось в положении больных на левом боку. С
целью лучшего контакта датчика с телом пациента использовался специальный гель для ультразвуковых исследований. Трансторакальную локацию структур сердца проводили из доступов, рекомендованных
American Society of Echocardiography (1980). Основными эхокардиографическими сечениями при ТТЭ были следующие: левая парастернальная (длинная и короткая ось), верхушечная (четырех и пятикамерная), субкостальная.
Наряду со стандартными измерениями структур сердца, особое внимание уделяли измерению толщины передней стенки ПЖ (ТПСПЖ) и
СДЛА.
ТПСПЖ (см) измеряли в зависимости от качества локации или из длинной парастернальной, или из субкостальной позиций.
СДЛА (мм рт.ст.) рассчитывали по формуле Isobe et al. (1986 г) с
использованием импульсноволновой допплерографии:
СДЛА = (51 К) – 14,3,
50
