
- •Т.Д. Тябут некоронарогенные заболевания миокарда. Инфекционный эндокардит:
- •Раздел 1……………………………………………………………3
- •Раздел 2
- •2.1 Определение, этиология, патогенез……………………………20
- •Раздел 3
- •Раздел 4
- •Раздел 5…………………………………………………………………...146
- •Раздел 1. Миокардиодистрофии
- •Определение, этиология, патогенез
- •Классификация, клиническая картина , диагностика
- •1.3. Мкд при сахарном диабете
- •1.4 Мкд при заболеваниях щитовидной железы
- •1.5 Мкд при заболеваниях половой сферы
- •1.5. Мкд физического перенапряжения
- •Раздел 2. Миокардиты
- •2.1. Определение, этиология, патогенез
- •2.2. Клиническая картина и диагностика.
- •2.3. Лечение миокардитов
- •Раздел 3. Кардиомиопатии
- •3.1. Определение, история проблемы
- •3.2. Дилатационная кардиомиопатия
- •Раздел 3.3. Гипертрофическая кардиомиопатия
- •Раздел 3.4. Рестриктивная кардиомиопатия
- •Раздел 3.5 Аритмогенная дисплазия правого желудочка
- •Раздел 4. Инфекционный эндокардит
- •4.1. Определение, этиология, патогенез
- •4.2. Клиническая картина иэ
- •4.3. Диагностика инфекионного эндоардита
- •4.4. Активность процесса и варианты течения
- •4.5. Диагностические критерии
- •4.7. Протезные инфекционные эдокардиты.
- •4.8. Инфекционный эндокрдит при врожденнх пороках сердца.
- •Инфекционный эндоардит у пожилых.
- •4.10. Инфекционный эндокардит наркоманов
- •4.11. Особенности клинической картины, связанные с видом возбудителя.
- •4.12. Лечение инфекционных эндокардитов
- •Классификация антимикробных средств по химической структуре
- •Уреидопенициллины Азлоциллин (Azlocillinum).Синонымы: Азлоциллина натриевая соль, Секуропен
- •Пиперациллин/тазобактам Синонимы:Тазоцин
- •Цефазолин (Cefazolin). Синонимы: Кефзол, тотацеф, цезолин, цефазолин Никомед, цефазолин Тева, цефазолина натриевая соль, цефамезин)
- •Цефуроксим (Сefuroxim). Синонимы: зинацеф, кетоцеф,мультисеф, цефурабол
- •Способ применения: парентерально внутривенно или внутримышечно - 3,0-6,0 г/сут в 2-3 введения (при синегнойной инфекции 3 раза в сутки); при менингите – 0,2 г/кг/сут в 3 введения.
- •Способ применения: парентерально внутривенно или внутримышечно - 4,0-12,0 г/сут в 2 введения (при синегнойной инфекции каждые 6 часов). Сульперазон (Sulperason) - цефоперазон/сульбактам.
- •4.14. Профилактика инфекционного эндокардита
Раздел 3. Кардиомиопатии
3.1. Определение, история проблемы
Кардиомиопатии (КМП) — заболевания миокарда неизвестной этиологии. Термин "кардиомиопатия" введен W. Brigden в 1957 г. для обозначения некоронарогенных заболеваний миокарда неизвестной этиологии.
В 1968 г. ВОЗ определила КМП как заболевания, характеризующиеся кардиомегалией и недостаточностью кровообращения. Поражения миокарда неизвестной этиологии были отнесены к первичным кардиомиопатиям, известной этиологии (при пороках сердца, ишемической болезни сердца, поражениях системных сосудов и т. д.) — к вторичным кардиомиопатиям.
В 1980 г. экспертами ВОЗ к кардиомиопатиям отнесены заболевания миокарда неизвестной этиологии, ведущими признаками которых являются кардиомегалия и недостаточность кровообращения, за исключением процессов, протекающих с поражением клапанов сердца, коронарных, системных и легочных сосудов. Заболевания, которые ранее относили к вторичным КМП, были включены в группу специфических поражений сердечной мышцы.
В 1995 году подходы к определению и классификации КМП были вновь пересмотрены. В настоящее время КМП рассматривают как заболевания миокарда с сердечной дисфункцией, исход установленных или неустановленных заболеваний миокарда. Выделяют следующие виды кардиомиопатий:
Дилатационная
Гипертрофическая
Рестриктивная
Аритмогенная дисплазия правого желудочка
Специфические КМП: ишемическая и клапанная
Недифференцированные КМП.
3.2. Дилатационная кардиомиопатия
ДКМП – заболевание миокарда, в основе которого лежит первичный внутренний дефект – повреждение кардиомиоцитов с их сократительной слабостью, расширением полостей сердца и развитием прогрессирующей ХЗСН
Истинная распространенность заболевания не установлена в связи с трудностями диагностики, отсутствием единых диагностических критериев. В США и Великобритании частота ДКМП составляет 6-8 случаев на 100 000 населения, в Беларуси – 1,16 на 100 000 населения.
Этиология ДКМП не изучена. Большинство исследователей придерживаются полиэтиологической гипотезы происхождения данного заболевания.
Определенная часть случаев ДКМП относится к семейным генетически обусловленным формам болезни. Ретроспективный анализ историй болезней 169 пациентов с ДКМП, проведенный в Mayo Clinic (1985), позволил установить положительный семейный анамнез в 6,5 % случаев. Были выявлены случаи аутосомно-доминантного и аутосомно-рецессивного наследования. В последние годы появляются данные о более частой встречаемости семейных форм заболевания. Установлена определенная связь со специфическими антигенами главного комплекса гистосовместимости – HLA B27, HLA DR4, HLA DQ4.
Простая ДКМП ассоциируется с локусами lq32,2p31,9q13, 10q21-q23, ДКМП с нарушениями проводимости с lq1-1q1,3p22-3p25
Выделяют митохондриальные ДКМП как следствие аномалии структуры митохондрий и дисфункции процесса окислительного фосфорилирования. Митохондрии имеют собственную ДНК, содержащую 37 генов, свои механизмы транскрипции и трансляции. Частота мутаций митохондриальной ДНК в 10 раз выше, чем ядерных геномных ДНК. Каждая митохондрия имеет одиночную хромосому, кодирующую ферменты, принимающие участие в процессах окислительного фосфорилирования. Мутации приводят к нарушению энергетического обмена кардиомиоцитов и развитию ДКМП.
Х - сцепленные ДКМП, обусловлены мутацией различных участков генов, отвечающих за синтез белка дистрофина (21 хромосома). Дистрофин – миокардиальный белок, входящий в состав мультипротеинового комплекса, который связывает мышечный цитоскелет кардиомиоцита с внеклеточным матриксом. Основные функции дистрофина:
Мембраностабилизирующая
Передача сократительной энергии кардиомиоцита во внеклеточную среду
Обеспечение мембранной дифференциации или специфичности мембраны кардиомиоцита
Механизм развития данной формы ДКМП связан с синтезом аминокислот, нарушающих полярность дистрофина, что приводит к потере мембраностабилизирующей функции и развитию дисфункции кардиомиоцитов.
Сцепленные хромосомные ДКМП связаны также с мутацией гена, отвечающего за синтез белка эмерина (28 хромосома). Эмерин – компонент оболочки ядра кардиомиоцита и скелетной мускулатуры. Клиника складывается из картины мышечной дистрофии Эмери-Дрейфуса, ДКМП и суставных контрактур. Возраст дебюта заболевания от 2 до 10 лет . Начальные проявления: слабость мышц плечевого пояса и верхних клнечностей
Обсуждается роль иммунных изменений, возникающих в результате перенесенной вирусной инфекции. В свете этого рассматривается возможность трансформации вирусного миокардита в ДКМП, однако многие авторы в процессе длительного наблюдения за пациентами, страдающими вирусными миокардитами, не выявили признаков трансформации заболевания в ДКМП.
Рассматривается роль аутоиммунных факторов в развитии ДКМП. Выявлены кардиальные органоспецифичские антитела – антимиозин, антиактин, антимиолемма, анти-альфа-миозин,анти-бета-миозин тяжелых цепей, а также антитела к митохондриальной мембране кардиомиоцитов, оказывающие неблагоприятное влияние на функцию мембранных кальциевых каналов и метаболизм миокарда
Роль хронической вирусной инфекции в развитии ДКМП подтверждается с помощью ПЦР. Выявлена роль энтеровирусов группы Коксаки В в развитии ДКМП, однако, частота выявления вирусов варьирует от 0 до 40%. У детей в возрасте от 1 дня до 19 лет с быстроразвивающейся дилатацией левого желудочка и его дисфункцией вирусный геном выявлялся в 68%. Среди выявленных случаев на долю энтеровирусов приходилось – 30%, аденовирусов - 58%, вирус герпеса - 8%, цитомегаловирус - 4% случаев.
Рассматривается возможность отождествления хронического латентно текущего миокардита и дилатационной кардиомиопатии, а также дилатационнной кардиомиопатии как исхода перенесенной во внутриутробном периоде миокардиальной вирусной инфекции.
Ряд авторов рассматривает дилатационную кардиомиопатию как исход установленных или недиагностированных нарушений метаболизма в миокарде.
К ним относят:
электролитные изменения;
нарушение содержания микроэлементов;
изменения содержания витаинов: дефицит витамина В 1 (тиамина) - коэнзима декарбоксилирования альфа-кетокислот, пирувата, альфа-кетоглютарата приводит к нарушению образования энергии в миокарде, появлению гипоксии и поражению сердца, напоминающему изменения при ДКМП, но отличающемуся возможностью обратного развития при введении терапевтических доз витамина В.
уменьшение содержания белка в пище, сочетающееся с дефицитом витаминов и электролитов;
дефицит селена, лежащий в основе тяжелых поражений миокарда, описанных в Китае как болезнь Кешена, приводит к уменьшению активности селензависимого фермента глютатионпероксидазы, накоплению эндоперекисей липидов и свободных радикалов, обладающих высокой токсичностью по отношению к миокарду;
дефицит карнитина, регулирующего транспорт жирных кислот в митохондриях, приводит к дилатации сердца и выраженной сердечной недостаточности при наследственных вариантах ДКМП.
повышенное содержание катехоламинов в периферической крови и ткани миокарда.
Рассматривается влияние на развитие ДКМП нарушений микроциркуляции, в частности спазма сосудов микроциркуляторного русла.
Изучается роль алкоголя в развитии ДКМП, в основе которого лежат нарушения функционирования двух ферментных систем: этанол- и ацетальдегидцегидрогеназы. Значение имеет накопление токсических продуктов, а не длительность и количество употребляемого алкоголя. Необходимо отметить, что, несмотря на изучение роли алкоголя в развитии ДКМП, по классификации экспертов ВОЗ алкогольное поражение сердца относят к специфическим поражениям миокарда. Исследуется значимость беременности и сопровождающих ее процессов гормональной перестройки, анемии, кровотечений для развития послеродовой кардиомиопатии.
Для развития ДКМП необходимо сочетание многих из этих факторов. Это подтверждает высказывание: "У голодающего хронического алкоголика, заражающегося вирусом Коксаки В3 в жарком влажном климате, больше шансов на развитие кардиомиопатии, чем у хорошо питающегося непьющего человека, контактирующего с этой же инфекцией во время приятной погоды весной" (J. Perloff, 1971. Цит. по: Н. М. Мухарлямов, 1990).
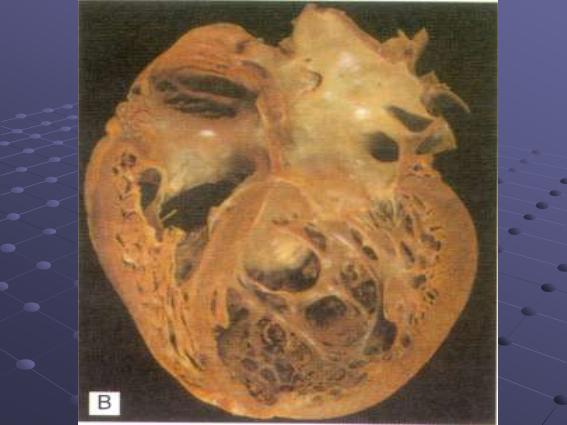
На рисунке представлен макропрепарат сердца больного с ДКМП.
При патологоанатомическом исследовании макроскопически а выявляют значительную дилатацию полостей без выраженных гипертрофии. Масса сердца увеличена и может достигать 800—1000 г. Достаточно часто выявляются пристеночные тромбы, участки крупноочагового фиброза миокарда. При микроскопическом исследовании определяются беспорядочная гипертрофия мышечных волокон, нарушение целостности миокардиоцитов, клеточный отек, интерстициальный фиброз, иногда незначительное количество клеточных инфильтратов без признаков воспалительного поражения миокардиоцитов.
Клиническая картина и диагностика. Проявления ДКМП обусловлены особенностями поражения сердца и сроком заболевания. Наиболее часто встречается тотальное поражение правого и левого желудочков, однако на ранних этапах развития заболевания могут преобладать признаки поражения левого желудочка. Гемодинамические изменения при ДКМП связаны со значительной дилатацией полостей сердца и снижением фракции выброса. Неполное опорожнение левого желудочка приводит к повышению конечного диастолического давления, постепенному увеличению нагрузки на левое предсердие, которая вызывает его гипертрофию, повышение давления в полости и постепенную дилатацию. Увеличению нагрузки на левое предсердие способствует также постепенно формирующаяся относительная митральная недостаточность вследствие растяжения фиброзного кольца атриовентрикулярного клапана. Повышение давления в полости левого предсердия приводит к развитию ретроградной или венозной легочной гипертензии и значительному увеличению нагрузки на правый желудочек и правое предсердие. Гемодинамическая нагрузка на правые отделы сердца приводит к быстрому развитию относительной недостаточности трехстворчатого клапана, повышению давления в полости правого предсердия и проявлению недостаточности кровообращения по лево- и правожелудочковому типам.
Жалобы больных ДКМП обусловлены гемодинамическими изменениями, возникающими при развитии заболевания. Наиболее часто встречаются жалобы, обусловленные развивающейся хронической сердечной недостаточностью:
одышка при нагрузке, а затем и в покое;
кашель;
кровохарканье;
приступы сердечной астмы;
боли и тяжесть в правом подреберье;
отеки на нижних конечностях.
Часть пациентов беспокоят ощущение перебоев, неправильной работы сердца, приступов сердцебиения, в основе которых лежат различные нарушения ритма и проводимости, обморочные состояния, возникающие при нагрузке или резком изменении положения тела, головокружения, вызванные нарушениями ритма или значительным нарушением систолической функции сердца, снижением фракции выброса и обеднением периферического кровотока.
Около половины больных жалуются на боли в прекардиальной области, которые могут быть продолжительны по времени, без четкой иррадиации, ноющего или неопределенного характера, без четкой связи с нагрузками.
У части пациентов возникает типичный синдром стенокардии, проявляющийся болями за грудиной, возникающими при нагрузке или в покое, иррадиирующими в левое плечо, руку, верхнюю челюсть, с четкой положительной динамикой на нитроглицерин. Возникновение синдрома стенокардии обусловлено обеднением коронарного кровотока и увеличением массы миокарда, что приводит к несоответствию между потребностями миокарда в кислороде и его обеспечением.
Иногда ранние и единственные жалобы пациентов связаны с нарушениями ритма и проводимости, тромбоэмболиями различных сосудистых областей.
Чаще всего жалобы проявляются на фоне общего недомогания, снижения работоспособности, повышенной утомляемости.
Анамнестически у части пациентов удается выявить данные об инфекциях дыхательных путей, перенесенных за 2—3 месяца до появления первых жалоб.
Данные объективного обследования зависят от периода развития болезни. На ранних этапах внешний вид может быть не изменен. Постепенно появляются акроцианоз, цианоз губ, бледность или легкая желтушность кожных покровов и видимых слизистых, пастозность и отеки на нижних конечностях. Определяется разлитой, смещенный влево и вниз верхушечный толчок, может выявляться сердечный толчок. Возможно появление набухания шейных вен, положительного венного пульса, обусловленных затруднением притока крови в правое предсердие из-за развития правожелудочковой недостаточности. Перкуторно выявляется смещение границ сердца влево и вниз, вправо в сочетании или изолированно.
Аускультативная картина складывается из ослабления I тона над верхушкой сердца, акцента II тона над легочной артерией, патологического III тона вследствие снижения сократительной способности миокарда и дисфункции сосочковых мышц, ритма галопа. У некоторых больных определяется IV тон, появляющийся в результате гипертрофии предсердий, повышенной интенсивности их сокращений и нарушения диастолической функции левого желудочка. Над верхушкой выслушивается систолической шум, занимающий большую часть систолы, проводящийся в подмышечную область. При улучшении систолической функции левого желудочка он может ослабевать. При развитии высокой легочной гипертензии может выслушиваться протодиастолический шум относительной недостаточности или систолический шум относительного стеноза легочной артерии.
Кроме изменений со стороны сердца, часто при объективном исследовании выявляются влажные хрипы над легкими, увеличенные размеры печени, формирование асцита как проявления недостаточности кровообращения по большому кругу.
Особое место отводится нарушениям ритма и проводимости, которые имеют соответствующую клиническую картину или проявляются только на ЭКГ. Наиболее часто встречающиеся нарушения ритма:
мерцание предсердий,
желудочковая экстрасистолия,
наджелудочковые и желудочковые пароксизмальные тахикардии,
блокада левой ножки пучка Гиса
сочетанные нарушения ритма и проводимости.
У части пациентов тромбоэмболии сосудов большого или малого круга кровообращения превалируют в клинической картине заболевания, могут быть ранним признаком болезни или причиной летального исхода. Источником тромбоэмболии чаще являются пристеночные тромбы левого или правого желудочка, формирующиеся на фоне выраженных нарушений внутрисердечной гемодинамики и изменений реологических свойств крови, возникающих при хронической сердечной недостаточности у больных ДКМП.
Лабораторная диагностика ДКМП неинформативна, поскольку заболевание не имеет каких-либо специфических признаков, выявляемых при исследовании периферической крови и изучении ее биохимических показателей. В связи со значительными изменениями со стороны свертывающей и противосвертывающий систем крови и функциональными особенностями тромбоцитов необходимо проведение тщательного контроля за показателями коагулограммы.
Электрокардиографические изменения у больных ДКМП многообразны, но неспецифичны. К наиболее частым ЭКГ-изменениям относятся:
признаки гипертрофии левого или правого желудочка,
сочетанная гипертрофия желудочков,
инфарктоподобные изменения в виде желудочкового комплекса по типу QS в отведениях V1-V3,
снижение вольтажа зубцов ЭКГ,
нарушение процессов реполяризации,
гипертрофия левого предсердия.
Рентгенологическое исследование сердца позволяет выявить основной признак заболевания—кардиомегалию, определить конфигурацию сердца, которое достаточно часто принимает шарообразную форму и занимает ретростернальное и ретрокардиальное пространство. Рентген-признаками ДКМП считают:
увеличение размеров всех камер сердца,
закругленность верхушки,
сглаженность талии,
выпуклость дуги левого желудочка,
снижение амплитуды пульсации по контуру сердца, наиболее достоверно выявляемое при рентгенокимографическом исследовании.
Ультразвуковое исследование сердца позволяет определить размеры камер,КСР, КДР, КСО, КДО, толщину стенок, состояние клапанного аппарата, сократительную способность миокарда. К характерным признакам ДКМП относят:
расширение полостей сердца (левого предсердия и желудочка, правого желудочка),
систолическое утолщение межжелудочковой перегородки, парадоксальное движение межжелудочковой перегородки,
диффузный или ограниченный гипокинез левого желудочка,
смещение митрального клапана к задней стенке левого желудочка,
выявление внутриполостных тромбов.
Дифференциальный диагноз с ИБС проводится при наличии у пациентов синдрома стенокардии или инфарктоподобных изменений на ЭКГ. Необходимо учитывать соотношение времени возникновения болевого синдрома и признаков недостаточности кровообращения: при ИБС стенокардия предшествует появлению признаков недостаточности кровообращения, при ДКМП они могут возникать одновременно или появление признаков недостаточности кровообращения предшествует болевому синдрому. Для ДКМП характерно диффузное увеличение камер сердца, при ИБС увеличиваются преимущественно левые отделы. Выслушиваемые при ДКМП шумы относительной недостаточности митрального и трикуспидального клапанов и ритм галопа при ИБС встречаются значительно реже. ИБС часто сопровождается развитием атеросклеротического поражения не только коронарных, но и других сосудов: наиболее часто аорты, мозговых сосудов, сосудов нижних конечностей. При наличии изменений на ЭКГ важными для дифференциальной диагностики являются результаты ультразвукового исследования сердца, позволяющие выявить локальные зоны гипо- или акинеза, суммарную амплитуду движений задней стенки левого желудочка и межжелудочковой перегородки. При ДКМП этот показатель меньше или равен 1,3 см, при ИБС больше. Результаты нагрузочных тестов и коронароангиографии позволяют уточнить диагноз.
При наличии у пациентов аускультативных признаков митральной, трикуспидальной недостаточности, легочной гипертензии возникают проблемы дифференциальной диагностики с декомпенсированными клапанными пороками сердца. Значимы для постановки диагноза анамнестические данные о перенесенной острой ревматической лихорадке, хронической ревматической болезни сердца. Важны особенности дилатации камер сердца при пороках - преобладание изменений, характеризующих его гемодинамику, результаты динамического наблюдения за аускультативными изменениями в сердце, медленное развитие хронической сердечной недостаточности. Инструментальные методы диагностики позволяют выявить размеры камер, органические изменения структур клапанов или подклапанного аппарата.
Наиболее сложна дифференциальная диагностика ДКМП и диффузных миокардитов. Клиническая картина миокардита с выраженными кардиалгиями, признаками увеличения камер сердца, снижением сократительной способности миокарда, проявлениями недостаточности кровообращения развивается на фоне бактериальной инфекции и сопровождается ее симптоматикой. Вирусные миокардиты могут иметь латентный период после перенесенной инфекции, исчисляемый 1—2 неделями, часто возможно определение маркеров вирусной инфекции в эти сроки, отмечаются изменения белкового спектра крови, гипергаммаглобулинемия, увеличение содержания иммуноглобулинов A, G, Е, М. При ДКМП эти показатели обычно не изменены. Важным этапом дифференциальной диагностики является проведение пункционной биопсии миокарда, позволяющей выявить признаки воспаления в сердечной мышце. К ним относятся воспалительные инфильтраты, состоящие из гранулоцитов, лимфоцитов, плазматических клеток и гистиоцитов, очаги некроза кардиомиоцитов (см. Даллассские критерии в разделе миокардиты).
Диагностические критерии дилатационной кардиомиопатии включают подтверждающие и исключающие признаки (цит. По В.Н. Коваленко, Е.Г.Несукай, 2001).
Подтверждающие признаки:
Прогрессирующая недостаточность кровообращения, резистентная к лечению
Кардиомегалия с наличием относительной недостаточности митрального и трикуспидального клапанов
Тромбоэмболический синдром
Нарушения ритма, проводимости
Относительно молодой возраст
Отсутствие признаков воспалительного процесса
Отсутствие связи заболевания с инфекционными или каким-либо другим этиологическим фактором
Исключающие признаки:
Нормальные размеры сердца
ИБС (обструкция более 50% просвета основных коронарных артерий)
Системная артериальная гипертензия (выше160/100 мм рт ст), документированная и подтвержденная при повторных измерениях, и /или доказательства поражения органов мишеней
Отсутствие в анамнезе врожденных пороков сердца и приобретенных изменений клапанного аппарата
Указание в анамнезе на хроническое употребление алкоголя (более 40 г в день для женщин и более 80 г в день для мужчин в течение свыше 5 лет) с ремиссией дилатационной кардиомиопатии после 6 месяцев абстиненции
Системные заболевания
Поражения перикарда
Лечение. Цели лечения:
нормализацию систолической функции сердца,
устранение признаков недостаточности кровообращения,
предупреждение тромбоэмболических проявлении
устранение нарушений ритма
Возможно хирургическое лечение — трансплантация сердца.
Эффективность различных видов медикаментозного лечения, применяемых при ДКМП, представлена на рисунке.

Прогноз при ДКМП обусловлен выраженностью изменений левого желудочка и степени хронической сердечной недостаточности, а так же индивидуальными особенностями течения заболевания. По данным различных клиник, за 5-летний период наблюдения смертность составляла 35% - 50 %, за 10-летний период — 70%.
