
- •143200, Г. Можайск, ул. Мира, 93. Www.Oaompk.Ru тел.: (495) 745-84-28, (49638) 20-685
- •Глава 1. Методические подходы к проведению
- •Глава 1 4
- •Глава 3 61
- •Глава 4 86
- •Глава 1 методические подходы к проведению ультразвукового исследования в гинекологической практике
- •Глава 2 ультразвуковая диагностика аномалий развития и заболеваний матки и эндометрия аномалии развития
- •Миома матки
- •Саркома матки
- •Внутренний эндометриоз
- •Изменение эндометрия и внутриматочная патология
- •Изменения, связанные с расширением полости матки
- •Внутриматочные контрацептивы
- •Патологические изменения шейки матки
- •Глава 3 ультразвуковая диагностика заболеваний яичников
- •Отсутствие изображения яичников и аномалии развития
- •Неизмененные по строению и размерам,
- •Измененные по строению, но незначительно измененные в размерах яичники Отсутствие изображения доминантного фолликула.
- •Измененные по строению и увеличенные яичники
- •Опухоли яичников
- •Злокачественные опухоли яичников
- •Метастатические опухоли
- •Глава 4
- •Воспалительные заболевания маточных труб
- •Внематочная (трубная) беременность
- •Скопление жидкости в позадиматочном пространстве
- •Кисты и опухоли маточных труб
- •Приложение
Измененные по строению и увеличенные яичники
Двустороннее увеличение и изменение строения имеет место у пациенток с мультифолликулярными яичниками, с поликистозными яичниками, при гиперстимуляции яичников, эндометриозе, остром оофорите, опухолях Крукенберга. Одностороннее увеличение яичников встречается при остром оофорите, перекруте яичника, яичниковой беременности, опухолевидных образованиях и новообразованиях яичника, включая рак.
Термин «мультифолликулярные яичники» следует использовать для описания яичников с множественными фолликулярными структурами, выявляемыми у женщин, не имеющих клинических или иных проявлений поликистоза яичников. Основными эхографическими характеристиками мультифолликулярных яичников являются: умеренное или незначительное увеличение размеров яичников, визуализация более 10 мелких фолликулов (5-10 мм)
в одном срезе, неизмененная эхогенность стромы, созревание доминантного фолликула, овуляция и образование желтого тела (рис. 3.4). В ходе динамического ультразвукового обследования может наблюдаться исчезновение структурных изменений яичников. Преходящее изменение структуры яичников в виде множественных анэхогенных включений небольших размеров может отмечаться при целом ряде состояний в пубертатном периоде, при психогенных дисменореях, при гормональной контрацепции, при хронических воспалительных заболеваниях и других процессах, имеющих в большинстве случаев обратное развитие.
Под термином «поликистозные яичники» понимают выраженное и стойкое изменение структуры и функции яичников в результате нейрообменных эндокринных нарушений, приводящих к массовой атрезии фолликулов и ановуляции. Частота этого патологического состояния в структуре гинекологической заболеваемости составляет от 0,6 до 11 %. Чаще всего при ультразвуковом исследовании выявляются увеличенные яичники, объем которых превышает 9-13 см3. В большинстве случаев поликистозные яичники приобретают округлую форму. В то же время нередкой является продолговатая форма за счет преимущественного увеличения длины яичника. Характерным для поликистозных яичников являются множественные анэхогенные включения (более 10 в одном срезе при двухмерной эхографии и более 20 - во всем объеме яичника при сканировании в режиме объемной эхографии) небольших размеров (от 2 до 8 мм) (рис. 3.5). В большинстве случаев последние располагаются по периферии яичника (симптом «ожерелья», периферический кистозный тип), реже могут быть расположены диффузно, т.е. как по периферии, так и в центральной части яичника (генерализованный кистозный тип).
Дополнительным признаком можно считать утолщение и повышение эхогенности стромы яичника. За счет этого увеличивается площадь гиперэхогенной стромы по отношению к площади фолликулов (>0,34). Толщина белочной оболочки яичников не является показательным эхографическим признаком поликистоза. Ведущим критерием является то, что при динамическом ультразвуковом исследовании в течение менструального цикла доминантный фолликул и желтое тело не выявляются. Дополнительным признаком служит несоответствие строения эндометрия фазе менструального цикла, нередко наблюдаются гиперпластические процессы. Допплерографическое исследование позволяет выявить повышение васкуляризации стромы, монотонный

Рис.
3.5. Поликистозный
яичник: более 10 атретических фолликулов
в одном срезе.
Рис.
3.4. Мультифолликулярный
яичник. ТВ сканирование.
Следует подчеркнуть, что ультразвуковые признаки не являются однозначным основанием для установления диагноза поликистоза яичников. Этот диагноз является клиническим и может быть выставлен лишь при наличии других критериев этого заболевания.
На фоне приема препаратов, индуцирующих овуляцию, может возникнуть синдром гиперстимуляции яичников. При легкой форме синдрома в яичниках определяется небольшое количество эхонегативных структур диаметром около 20 мм. При средней и тяжелой форме размеры яичников значительно увеличиваются за счет множества текалютеиновых кист размерами до 50-60 мм (рис. 3.6). При этом в полости малого таза, брюшной и плевральной полостях может определяться свободная жидкость. В подобных случаях возникающее изображение яичников практически не отличается от эхограмм цистаденом. При допплерографии отмечается выраженная васкуляризация «перегородок», что также затрудняет дифференциальную диагностику с многокамерными новообразованиями. Однако в отличие от них при синдроме гиперстимуляции яичников все указанные изменения подвергаются спонтанному регрессу в течение 2-3 (максимально 6) месяцев после прекращения стимуляции или проведения лекарственной коррекции. Основой дифференциальной диагностики является указание на прием стимуляторов овуляции.

Рис. 3.6. Яичник при синдроме гипер- Рис. 3.7. Эндометриоз яичника. ТВ стимуляции. сканирование.
Эндометриоз занимает одно из первых мест в структуре причин бесплодия. Однако эхографическое выявление в яичниках эндометриоидных гетеротопий, имеющих вид мелкоочаговых или даже точечных включений, представляет чрезвычайно трудную диагностическую задачу. Не менее сложна и дифференциация эндометриоза яичников от других, иногда эхографически очень схожих патологических процессов. Среди немногих ультразвуковых признаков можно отметить незначительное увеличение яичников, нечеткость их контуров, появление в них гипоэхогенных структур около 2-3 мм в диаметре во время менструации, наличие мелких гиперэхогенных включений по периферии, а также спаечного процесса, приводящего к фиксированному положению яичников при ТВ исследовании (рис. 3.7). Более крупные эндометриоидные гетеротопии обычно называют эндометриомами яичников. Они представляют собой округлые анэхогенные с густой эхопозитивной взвесью включения с четкими ровными контурами, скудным периферическим кровотоком.
Воспалительные заболевания являются наиболее частой причиной увеличения яичников. В начальных стадиях острого оофорита отмечается увеличение яичников, при этом форма яичника становится округлой, структура - гипоэхогенной, контур - нечетким. Фолликулярный аппарат может не соответствовать фазе менструального цикла и четко не визуализироваться. Дополнительно могут определяться: жидкость в малом тазу, изменения других органов (сактосальпинкс). При допплерометрии отмечается усиление кровотока с увеличением скорости и снижением резистентности. ТВ исследование обычно болезненное.
В последствии могут определяться мелкие гиперэхогенные включения, как на поверхности, так и в строме яичника.
Хронический оофорит, в отличие от острого воспалительного процесса, практически лишен специфических эхографических признаков.
Яичниковая беременность встречается чрезвычайно редко - в среднем 1 случай на 25000 - 40000 родов. Придатковое образование в сочетании с отсутствием плодного яйца в полости матки и положительным тестом на беременность (ХГЧ) является важным эхографическим признаком, наиболее часто наблюдаемым при внематочной беременности. При тщательно проведенном ультразвуковом исследовании в структуре увеличенного яичника обнаруживается плодное яйцо. При прогрессирующей яичниковой беременности возможна визуализация эмбриона (рис. 3.8). В ходе допплерографии может определяться «сосудистое кольцо» эктопически расположенного трофобласта, если срок гестации превышает 5 недель. Следует помнить, что желтое тело и тубоовариальные образования могут давать схожую с эктопической беременностью эхографическую и допплерографическую картину.

Рис. 3.8. Прогрессирующая яичниковая беременность: четко виден эмбрион.
ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ЯИЧНИКОВ
Среди различных патологических состояний, вызывающих увеличение яичников, самыми частыми являются кисты. Различают
фолликулярные кисты, кисты желтого тела, эндометриоидные и текалютеиновые кисты яичников. Параовариальные кисты представляют собой вариант аномалии развития и определяются как образования придатковой области. Основными клиническими симптомами у пациенток с функциональными образованиями яичников являются боли внизу живота и/или нарушения менструального цикла.
Фолликулярные кисты образуются за счет скопления жидкости осмотическим путем в неовулировавшем фолликуле. Размеры фолликулярных кист колеблются от 2,5 до 10 см, но редко бывают более 6-7 см в диаметре. При ультразвуковом исследовании эти кисты имеют вид односторонних тонкостенных однокамерных образований округлой формы, располагающихся обычно сбоку или кзади от матки, легко смещаемые при исследовании. Внутренние контуры всегда ровные, строение - полностью эхонегативное (рис. 3.9). Позади кисты определяется выраженный акустический эффект дистального усиления («дорожка»). При небольших размерах (30-50 мм) по периферии образования нередко визуализируется ткань яичника. Для большинства фолликулярных кист характерно спонтанное исчезновение в течение 4-8 нед, максимум 12 нед. Одним из наиболее частых осложнений является перекрут питающей ножки, который эхографически проявляется фрагментарным утолщением стенки кисты (вплоть до появления двойного контура) и изменением внутренней эхонегативной эхоструктуры на неоднородную эхопозитивную. При спонтанном разрыве кисты никаких эхографических признаков, кроме наличия жидкости в позадиматочном пространстве, обычно не появляется. При ЦДК выявляются единичные зоны васкуляризации, расположенные по периферии кисты.
Изображение фолликулярной кисты может практически полностью совпадать с изображением гладкостенной серозной цистаденомы, поэтому следует проявлять определенную онкологическую настороженность, особенно у пациенток в постменопаузе.
Кисты желтого тела образуются за счет кровоизлияния и накопления жидкости в полости овулировавшего фолликула. Кисты желтого тела могут достигать 9-10 см в диаметре, но в среднем составляют около 5 см. В ряде случаев кисты желтого тела могут иметь вид полностью эхонегативных образований и практически ничем не отличаться от фолликулярных и параовариальных кист (рис. 3.10.). Однако наиболее часто кисты желтого тела на эхограммах

Рис. 3.9. Фолликулярная киста. Рис. 3.10. Киста желтого тела.
представлены преимущественно правильной округлой формы эхонегативными образованиями с эхопозитивными включениями различной формы и размеров, чаще в виде нежных повышенной эхогенности сетчатых структур. Стенки кист, как правило, утолщены. Внутренний контур - нечеткий. Следует подчеркнуть, что внутреннее содержимое кист желтого тела может быть чрезвычайно полиморфно и нередко создает иллюзию перегородок различной толщины и даже солидных включений, особенно в случае массивного кровоизлияния внутрь кисты (рис. 3.11).
Причудливость внутреннего строения может привести к ложноположительным диагнозам опухоли яичника или тубоовариального воспалительного образования. Однако при любых вариантах сложного строения всегда присутствует выраженный эффект дистального усиления. Клиническая симптоматика и данные лабораторного обследования способствует дифференциации кисы желтого тела от тубоовариального воспалительного образования. С целью дифференциальной диагностики также следует использовать режим ЦДК, который помогает исключить наличие зон васкуляризации во внутренних структурах кист желтого тела (характерных для кистозных опухолей яичников). Необходимо добавить, что интенсивный кровоток по периферии кист желтого тела с низким индексом резистентности в ряде случаев может имитировать злокачественную неоваскуляризацию. Для уточнения диагноза проводится динамический ультразвуковой контроль состояния яичника, ближайшее исследование осуществляется после очередной менструации. Кисты желтого тела, как правило, подвергаются регрессу после менструации, в более редких случаях в течение 8-12 недель.

Рис. 3.11. Киста желтого тела с кро- Рис. 3.12. Текалютеиновые кисты ле- воизлиянием (стрелки). вого яичника.
Особенностью развития кист желтого тела является склонность к спонтанным разрывам, приводящим к возникновению апоплексии яичника. Апоплексия чаще возникает в стадии развития желтого тела, т.е. в начале II фазы цикла. При этом чаще отмечается разрыв правого яичника. Эхографические признаки при апоплексии, за исключением скопления жидкости (крови) в позадиматочном пространстве не являются демонстративными. Яичник увеличивается в размерах, контуры становятся нечеткими, неровными, повышается эхогенность паренхимы. Структура - гетероэхогенная с небольшими гипо- и анэхогенными включениями. Необходимо дифференцировать это состояние от внематочной беременности и аппендицита. Для внематочной беременности характерными являются задержка менструации и другие субъективные и объективные признаки беременности. Для аппендицита не характерно кровотечение.
Текалютеиновые кисты возникают при воздействии на яичник высоких концентраций хорионического гонадотропина, например, при трофобластической болезни, при гиперстимуляции овуляции, иногда при многоплодной беременности. Эти опухолевидные образования имеют особенность исчезать после того, как прекращается действие источника хорионического гонадотропина (в течение 8-12 нед). Текалютеиновые кисты иногда достигают больших (до 20 см в диаметре) размеров и в большинстве случаев возникают в обоих яичниках. Могут определяться множественные кисты, что создает впечатление многокамерного новообразования. Внутреннее строение кист преимущественно эхонегативное, с многочисленными линейными эхопозитивными включениями (рис. 3.12), что нередко делает их

Рис. 3.13. Эндометриоидная киста Рис. 3.14. Две эндометриоидные кисты правого яичника. в правом яичнике.
неотличимыми от эпителиальных цистаденом, цистаденокарцином, поликистозных яичников, тазовых воспалительных образований. При средней и тяжелой формах синдрома гиперстимулированных яичников может определяться асцит и выпот в плевральной полости. В ходе допплерометрического исследования определяется интенсивный характер кровотока. Решающее значение для диагностики должны иметь данные анамнеза и определение уровня хорионического гонадотропина.
Эндометриоидные, или «шоколадные» кисты, получившие это название за счет содержащейся в них старой крови, являются одной из форм наружного генитального эндометриоза. Они очень разнообразны по размерам - от 3 до 20 см в диаметре. В трети случаев они развиваются в обоих яичниках. Для кист достаточно характерна локализация позади матки. Возникающий за счет множественных микроперфораций выраженный спаечный процесс делает эндометриоидные кисты неподвижными. Эндометриоидные кисты чаще бывают однокамерными, однако могут встретиться несколько близко расположенных кист, создающих впечатление 2-3-камерного образования. Эндометриомы могут иметь различные варианты ультразвукового изображения (рис. 3.13, 3.14). Для наиболее распространенного первого типа характерно наличие однородного эхопозитивного (низкой и средней эхогенности) внутреннего содержимого, создающего эффект «матового стекла». Второй тип, имеющий неоднородное, преимущественно эхопозитивное строение с единичными или множественными включениями различной формы и размеров, малоотличим от воспалительных
образований и некоторых видов цистаденом яичников. Третий, самый редко встречающийся, тип с эхопозитивным (высокой эхогенности) однородным строением имеет определенное акустическое сходство с солидными образованиями яичников, однако в отличие от последних обладает заметным эффектом дистального усиления эхосигнала. Стенки эндометриоидных кист обычно утолщены, часто визуализируется двойной контур образования. При ЦДК внутреннее содержимое эндометриоидных кист всегда представляется аваскулярным, тогда как по периферии обнаруживаются единичные участки васкуляризации. Эндометриоидные кисты не только не исчезают в ходе динамического наблюдения, но могут увеличиваться.
Параовариальные кисты встречаются достаточно часто, составляя около 10% придатковых образований. Они могут развиваться из тазового мезотелия, из надъяичникового придатка или имеют парамезонефральное происхождение. Типичным является расположение кист в мезосальпинксе - части широкой связки между трубой и яичником. Часто они визуализируются выше дна матки. Их размеры обычно не превышают 5-6 см в диаметре, хотя могут достигать очень больших размеров. На эхограммах кисты имеют вид односторонних тонкостенных образований округлой или овоидной формы с полностью эхонегативным внутренним строением. Однако только визуализация отдельно расположенных обоих яичников дает возможность высказать предположение о генезе образования (рис. 3.15). Параовариальные кисты не подвергаются спонтанному регрессу.
Перекрут яичника, придатков - это острое состояние возникает нечасто и, как правило, ни клинически, ни эхографически до операции точно не оценивается. Специфичная эхографическая картина отсутствует, так как зависит от степени перекрута и наличия или отсутствия сопутствующей патологии яичника. На эхограммах прежде всего определяется увеличение, иногда очень значительное, яичника с выраженным изменением его внутреннего строения (рис. 3.16). В ряде случаев яичник превращается в преимущественно эхопозитивное образование с единичными или множественными включениями различной формы и размеров. В отличие от эктопической беременности контуры образования ровные и четкие, внутреннее содержимое аваскулярно, кровоток в стенках либо представлен венозным полнокровием, либо отсутствует. В некоторых случаях может визуализироваться симптом перекрученной сосудистой ножки
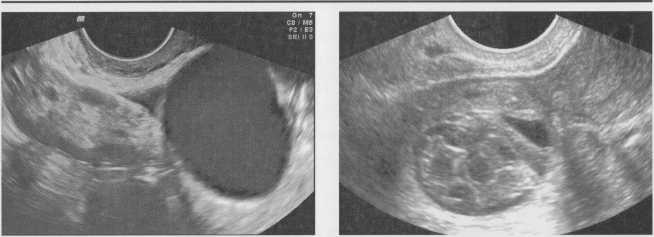
Рис. 3.15. Параовариальная киста. Рис. 3.16. Перекрут яичника.
в виде округлой гиперэхогенной структуры с множественными концентрическими гипоэхогенными полосами, придающими сходство с мишенью, тогда при использовании ЦДК можно увидеть симптом «водоворота» по перекрученным сосудам ножки. У большинства женщин процесс затрагивает правый яичник. Дополнительно может определяться жидкость в малом тазу. Примерно в трети наблюдений развивается асцит.
Изменения яичников, возникающие при воспалительных процессах, чрезвычайно вариабельны - от образований правильной формы с четкими контурами до бесформенных, плохо очерчиваемых конгломератов, сливающихся с маткой. При остром оофорите отмечается заметное, иногда значительное, увеличение яичников. При этом форма яичника становится округлой, структура - гипоэхогенной, контур - нечетким, повышается звукопроводимость. Фолликулярный аппарат может не соответствовать фазе менструального цикла и четко не визуализироваться. Дополнительно могут определяться жидкость в малом тазу и сактосальпинкс. При допплерометрии отмечается усиление кровотока с увеличением скорости и снижением резистентности. ТВ ультразвуковое исследование обычно болезненное. Пиовар - гнойное расплавление яичника. Яичник приобретает вид преимущественно эхопозитивного образования с единичными или множественными включениями различной формы и размеров. При вовлечении в воспалительный процесс маточных труб происходит формирование тубоовариальных образований или комплексов. В этих случаях визуализируются тесно прилежащие друг к другу измененный яичник и заполненная содержимым маточная труба (рис. 3.17). Считается, что для острых процессов более характерно наличие двусторонних образований, а для хронических - односторонних.
Рис.
3.17. Тубоовариальное
образование воспалительного
характера. ТВ сканирование.
Рис.
3.18. Тубоовариальный
абсцесс: низкорезистентный кровоток
в сосудах образования.
При дальнейшем прогрессировании воспаления может сформироваться тубоовариальный абсцесс. Отличительной особенностью тубоовариальных абсцессов является чрезвычайно полиморфное эхографическое изображение и стирание границ между органами, вовлеченными в процесс. Внутреннее строение иногда меняется до такой степени, что создается впечатление опухоли. Однако заболевание имеет достаточно яркую и специфическую клиническую картину. При ультразвуковом исследовании тубоовариальный абсцесс характеризуется наличием в области придатков (чаще прилежащего к заднебоковой стенке матки) образования сложной эхоструктуры с преобладанием кистозного компонента. Кистозные полости могут быть множественными, различными по величине и форме. В структуре конгломерата могут встречаться гиперэхогенные включения с тенью - пузырьки газа, перегородки, взвесь. При ТА эхографии контуры абсцесса могут выглядеть размытыми, в большинстве случаев яичник четко не идентифицируется. В этих случаях ТВ эхография имеет решающее значение в установлении точного диагноза. Иногда удается визуализировать контур образования, найти стенку и определить в ней кровоток. В острой фазе воспаления отмечается интенсивное кровоснабжение со снижением индекса резистентности (рис. 3.18). В дальнейшем кровоснабжение уменьшается, индекс резистентности повышается. Размеры одностороннего абсцесса в среднем составляют 50-70 мм, но могут достигать и 150 мм. При двусторонней локализации тубоовариального абсцесса не всегда удается установить даже условные границы между органами малого таза.
В этих наблюдениях воспалительные образования визуализируются в виде единого конгломерата неправильной формы, с утолщенной капсулой, множественными внутренними перегородками и неоднородным содержимым. Интерпретация эхограмм у пациенток с подозрением на тубоовариальный абсцесс должна проводиться в соответствии с клинической симптоматикой заболевания.
