
- •Жгутиковые (Flagellata)
- •Биологические особенности
- •Клинические проявления
- •Висцеральные лейшманиозы
- •Споровики (Sporozoea)
- •Сосальщики (Trematoda)
- •1. Морфология
- •Ж изненный цикл Clonorchis sinensis.
- •Яйца f. Hepatica
- •Жизненный цикл f. Hepatica.
- •Жизненный цикл Shistosoma spp.
- •Общие закономерности
- •Нематоды
- •Филярии
- •Тип членистоногие (arthropoda)
- •Класс паукообразные (arachnoidea)
- •Из всех паукообразных наибольшее медицинское значение имеют клещи (acarina). Чесоточный зудень (Acarus siro seo Sarcoptes scabiei)
- •Семейство иксодовые (Ixodidae).
- •Собачий клещ (Ixodes ricinus).
- •Таежный клещ (Ixodes persulkatus).
- •Семейство аргазовые (Argasidae).
- •Поселковый клещ (Ornithodorus papillipes)
- •Семейство гамазовые (Gamasoidea).
- •Класс насекомые (insecta) Характеристика класса
- •Насекомые—паразиты и переносчики возбудителей инфекционных и инвазионных болезней Отряд клопы (Heteroptera).
- •Отряд вши (Anoplura)
- •Головная вошь (Рediculus humanis capitis).
- •Платяная вошь (Рediculus humanis humanis)
- •Лобковая вошь, или площица (Phtirus pubis).
- •Отряд блохи (Aphaniptera).
- •Семейство комариные (Culicidae).
- •Семейство бабочницы (Psychodidae)
- •Комнатная муха (Мusca domestica).
- •Осенняя жигалка (Stomoxys calcitrans).
- •Вольфартова муха (Wohlfahrtia magnifica).
- •Оводы (семейства: желудочные оводы Gasterophilidae и подкожные оводы Hypodermatidae).
- •Большой желудочный овод (Gastrophelus intestinalis).
- •Кожный овод рогатого скота (Hypoderma bovis).
- •Овечий (Oestrus ovis) и лошадиный (Rhinoestrus purpureus) оводы.
- •Мошки (семейство Simuliidae).
- •Мокрецы (семейство Ceratopogonidae).
- •Слепни (семейство Tabanidae)
Нематоды
Представители имеют удлиненное цилиндрическое несегментированное тело, покрытое кутикулой, обычно раздельнополые, цикл развития включает одного или нескольких хозяев. По основному месту паразитирования их разделяют на кишечные и тканевые нематоды, а заболевания, вызываемые ими, обозначают как нематодозы. Наиболее распространены кишечные
Enterobius (Oxyuris) vermicularis
Enterobius (Oxyuris) vermicularis (острица) — кишечный паразит человека и приматов, вызывает энтеробиоз (оксиуроз). Возбудитель впервые классифицирован Линнеем (1758). Заболевание наиболее широко распространено среди детей.
Эпидемиология
Энтеробиоз распространен повсеместно, средняя заболеваемость в мире составляет 200-250 млн. человек. Природный резервуар и источник инвазии — больной человек, выделяющий яйца уже через 12-14 сут. после заражения (выделение яиц происходит до полного изгнания паразитов). Путь заражения — фекально-оральный, пути передачи — пищевой и бытовой. Яйца проникают под ногти при расчесывании кожи вокруг анального отверстия, где выползающие острицы вызывают зуд, поэтому возможны аутоинвазии. Чаще регистрируют семейные очаги, но в организованных коллективах пораженность детей может достигать 20-30%.
Морфология
Небольшие нематоды кремово-белого цвета, самки длиной 5-10 мм (составляют до 90% популяции), самцы — 3 мм. На переднем конце тела у женских особей имеется небольшое вздутие (головная везикула), концевой отдел заострен (отсюда — острица), сквозь тело просвечивает матка, заполненная яйцами. У мужских особей хвостовой конец закручен, на нем расположены половые сосочки (рис. 1,2).

Рис. 1. Enterobius vermicularis

Рис. 2. Enterobius vermicularis: gravid female worm.
Яйца бесцветные, прозрачные, с хорошо выраженной оболочкой, форма асимметричная, овальная, одна сторона выпуклая, другая уплощенная. Средние размеры 50-60 х 20-30 мкм. В яйцах хорошо видны личинки (рис.3, 4).

Рис. 3. Enterobius vermicularis egg

Рис. 4. Enterobius vermicularis egg
Жизненный цикл
Средняя продолжительность жизни 1-2 мес. Взрослые особи обитают в нижних отделах тонкой и в толстой кишке, прикрепляясь передним концом к кишечной стенке.
Оплодотворённая самка выползает через задний проход (чаще во время сна) и откладывает 5000-15000 яиц на коже перианальной области и промежности. Миграция самок сопровождается зудом.
Личинки в яйцах созревают в течение 4-5 ч, после чего становятся инвазивными. При расчесах кожи яйца попадают под ногти, на белье, а затем на посуду, игрушки, заносятся в рот и заглатываются. В кишечнике личинки выходят из яиц и развиваются во взрослые особи (рис.5).

Рис. 5. :Жизненный цикл Enterobius vermicularis
Клинические проявления достаточно скудные. Основная жалоба, предъявляемая больными, — зуд в перианальной области. Зуд наиболее часто беспокоит по ночам (основное время миграции самок).
Массивные инвазии могут приводить к появлению болей в животе, потере аппетита, бессоннице, что опосредовано механическим воздействием паразита на стенку кишки, интоксикацией и аллергизацией организма метаболитами гельминтов и нарушением микробиоценоза кишечника.
У больных энтеробиозом на руках значительно чаще выявляют следы фекального загрязнения, что увеличивает риск развития бактериальных инфекций либо других гельминтных инвазий.
Нередко острицы проникают в женские половые пути, вызывая вагиниты, эндометриты и сальпингиты. Довольно часто гельминтов обнаруживают в червеобразном отростке, однако это не сказывается на частоте возникновения острых аппендицитов.
Диагностика энтеробиоза основывается на субъективных данных, выявлении и идентификации яиц, а иногда взрослых особей на слизистой оболочке толстой кишки и перианальных кожных покровах Довольно часто родители сами обнаруживают в фекалиях ребенка «мелких червячков».
Наиболее информативный лабораторный метод — выявление яиц при микроскопии материала, полученного соскобом со слизистой оболочки прямой кишки и кожи перианальной области. Поиск яиц в испражнениях обычно безуспешен, т.к. самки обычно не выделяют их в кишечнике.
Можно увеличить эффективность манипуляции, используя ватные тампоны, смоченные 50% раствором глицерина, либо прикладывая к перианальной области клеющуюся полимерную плёнку (на ней можно обнаружить и взрослых червей).
Соскобы следует проводить сразу после пробуждения, при отрицательном результате и для увеличения достоверности диагностики процедуру следует проводить не менее 3 раз с интервалом 2-3 сут.
Лечение можно проводить любыми противогельминтными препаратами; обычно применяют пирантел или мебендазол. В качестве альтернативного средства можно использовать экстракт мужского папоротника (Filicis maris), однако следует помнить, что препарат токсичен и его не следует назначать пациентам с заболеваниями печени, почек, ЦНС, язвенной болезнью желудка и двенадцатиперстной кишки, также следует исключить жиры из диеты, т.к. препарат легко растворяется в жирах и кумулируется в организме.
Бессимптомный энтеробиоз. Необходимо провести химиотерапию только больного, хотя некоторые специалисты рекомендуют превентивно санировать всех членов семьи.
Эффективность химиотерапии
Однократный приём мебендазола или пирантела обеспечивает выздоровление в 95% случаев, однако следует помнить о высоком риске повторных инвазии.
Профилактика
Поскольку заболевание наиболее часто выявляют в детских коллективах, то необходимо обследовать детей и персонал дошкольных учреждений и школьников младших классов не реже 1 раза в год. В дошкольных учреждениях следует соблюдать строгий санитарный и дезинфекционный режим. Необходимо обследовать каждого вновь поступившего ребёнка и санировать при необходимости. Лабораторные обследования должны охватывать работников питания и приравненных к ним лиц.
Иногда у человека паразитирует другой представитель оксиурид — облигатный паразит грызунов Syphacia obvalata. От остриц его отличают более мелкие размеры (длина самки 3,5-6 мм, самца 1-1,5 мм) и наличие 3 медиовентральных гребней на поверхности тела. Клиническая картина, лечение и профилактика аналогичны таковым при энтеробиозе.
Ascaris lumbricoides
Ascaris lumbricoides. Облигатный паразит животных и человека, вызывает аскаридоз. Следует отметить, что термин определяет все заболевания, обусловленные паразитированием в тонкой кишке человека нематод отряда Ascaridida. Однако все прочие виды у человека в половозрелой стадии встречаются достаточно редко.
Эпидемиология
Аскаридоз широко распространён в странах с умеренным и тёплым климатом. В некоторых тропических районах заболеваемость может достигать 70%, но его редко регистрируют в полярных, приполярных и пустынных регионах. Средняя заболеваемость населения Земли может достигать 100 млн. случаев в год. Основной механизм заражения — фекально – оральный, посредством заглатывания яиц с немытыми овощами и фруктами, а также с пищей (через грязные руки); обсеменению пищевых продуктов в определённой степени способствуют мухи.
Морфология
Наиболее крупная кишечная нематода; веретеновидное тело покрыто плотной розовато-кремовой кутикулой; характерно наличие 3 крупных губ на головном конце; длина самок 20-40 см, самцов 15-25 см хвостовой конец самцов изогнут в виде крючка (рис.6-8).

Рис. 1. Ascaris lumbricoides
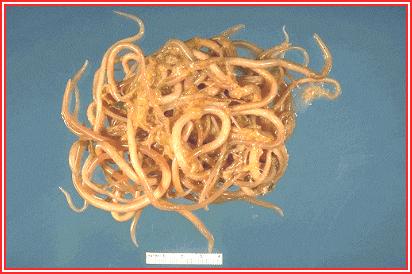
Рис. 2. Ascaris lumbricoides

Рис. 3. Ascaris lumbricoides (характерно наличие 3 крупных губ на головном конце)
Оплодотворённые яйца овоидной формы, размером 55х35 мкм, покрыты желтовато-коричневой белковой оболочкой поверх тонкой и прозрачной хитиновой мембраны. Встречаются яйца без белковой оболочки. Внутри расположена тёмная зародышевая клетка. Полюса свободные и прозрачные (рис.9).

Рис. 4. Ascaris lumbricoides (оплодотворенное яйцо)
Неоплодотворённые яйца крупнее, заполнены желточными клетками; поверхностная оболочка может быть неравномерно бугристой (рис.10).

Рис. 5. Ascaris lumbricoides (неоплодотворенное яйцо)
Независимо от наличия особей мужского пола, самка ежедневно откладывает до 200.000 яиц, попадающих в почву с испражнениями человека. В почве яйца могут сохраняться до нескольких лет, но при высокой влажности в яйцах развиваются личинки; в зависимости от температуры весь цикл длится от 3 нед. до нескольких месяцев.
Жизненный цикл
Личинки выходят из яиц в тонкой кишке, проникают через стенку кишки в кровоток воротной вены и заносятся через печень и верхнюю полую вену в правый отдел сердца.
По лёгочной артерии личинки попадают в легкие и через стенки лёгочных капилляров проникают в альвеолы Из дыхательных путей личинки мигрируют в полость рта (чаще по ночам) и, смешиваясь со слюной, вновь заглатываются.
Личинка, вновь попавшая в кишечник, через 2,5-3 мес. созревает во взрослую особь. Общая продолжительность жизни аскариды 1 год (рис.11).

Рис. 6. Жизненный цикл
Клинические проявления опосредованы как паразитированием гельминтов в кишечнике, так и миграцией личинок через ткани.
Кишечная стадия может протекать латентно, что обусловлено незначительным количеством паразитирующих особей.
Наличие инвазии устанавливают при обнаружении аскарид в испражнениях или выделении их во время приступов рвоты. Отмечают незначительное повышение температуры тела, опосредованное миграцией личинок и движениями взрослых особей. Формирование значительной популяции гельминтов (более 50 особей) вызывает появление выраженной симптоматики.
У взрослых отмечают потерю аппетита, головокружение, тошноту, ощущение тяжести в эпигастральной области. У детей характерны слюнотечение, скрежетание зубами (по ночам), боли и вздутие живота, подавленное состояние, галлюцинации по ночам, головные боли.
В большинстве случаев кислотность желудочного сока понижена. Часто в крови больных отмечается эозинофилия. Осложнения аскаридоза чаще возникают у детей, возможна спастическая или обтурационная кишечная непроходимость, обусловленная образованием клубков гельминтов (до 100 особей) и наблюдаемая в среднем у 2-3 детей на 1000 случаев. Реже регистрируют аскаридоз печени и закупорку червями жёлчных протоков. При тяжёлых кишечных инвазиях смертность может достигать 3%. Лёгочная (миграционная) стадия представляет определённые трудности для диагностики. Клиническими симптомами могут служить повышение температуры тела, продуктивный кашель, эозинофилы в мокроте, летучие инфильтраты в лёгких и эозинофилия (т.е. признаки пневмонита, или синдрома Лёффлера). В регионах с умеренным климатом в большинстве случаев данные симптомы не наблюдают. В эндемичных тропических регионах выраженный синдром Лёффлера (самоограничивающийся пневмонит) наблюдают при массивной инвазии паразита, обычно в сезон дождей.
Лабораторная диагностика
Кишечную инвазию диагностируют по обнаружению и идентификации яиц в испражнениях, реже по обнаружению в них взрослых особей, обычно из данных анамнеза.
Лёгочную стадию аскаридоза диагностируют по наличию эозинофилов и личинок в мокроте.
Личиночный аскаридоз можно диагностировать иммунологическими методами (например, РП, РНГА, РСК).
Лечение
Препараты выбора — пирантел и мебендазол. Для достижения 100% эффекта необходимо провести повторный курс химиотерапии через 6 мес. При наличии противопоказаний можно провести дегельминтизацию введением кислорода через зонд в кишечник (аскариды как анаэробные организмы быстро погибают), либо назначить курс терапии сантонином (действующее начало семян полыни цитварной Artemisia cina, рекомендованных ещё Ибн-Сеной в 1020г.).
Профилактика
Меры по предупреждению бытового аскаридоза аналогичны профилактике энтеробиоза. Принимая во внимание роль почвенного фактора в жизненном цикле аскарид, следует особое внимание уделять мероприятиям по предупреждению загрязнения почвы производственными и сточными водами, соблюдению требований по организации орошения и эксплуатации полей и своевременно проводить их дезинвазию.
Среди прочих аскаридозов следует отметить анизакиоз — инвазию кишечника человека личинками Anisakis marina и близкими к ним гельминтами рода Pseudoterranova, паразитирующими в кишечнике морских млекопитающих. Жизненный цикл представителей обоих родов достаточно сложный и включает различных съедобных рыб в качестве промежуточных хозяев — гельминты рода Anisakis чаще выявляют у макрели и сельдевых рыб. Инвазии у человека зарегистрированы повсеместно, большая часть в Японии, Голландии и США. Для заболевания характерно развитие кишечных эозинофильных гранулём и клинических проявлений, сходных с симптоматикой пептической язвы или опухоли кишечника
Trichuris trichiura
Trichuris trichiura (Trichocephalus trichiurus). У человека вызывает трихоцефалёз (трихуроз) — гельминтоз, протекающий с преимущественным поражением ЖКТ. Возбудитель впервые обнаружен Морганьи.
Эпидемиология
Заболевание распространено повсеместно в странах с тёплым и влажным климатом, особенно в тропиках (до 80% всех случаев). Средняя заболеваемость в мире достигает более 100 млн. случаев в год. Наиболее часто трихоцефалёз регистрируют при употреблении сельскохозяйственной продукции, выращенной на орошаемых полях с нарушением режима обеззараживания почвы.
Морфология
Передняя часть гельминта волосовидная (составляет до 2/3 длины тела), задний конец утолщён. Характерная форма передней части тела обусловила общеупотребительное название гельминта «власоглав». Самец длиной 30-45 мм, хвостовая часть спиралевидно изогнута, в ней расположен кишечник. Самка длиной 35-55 мм, хвостовой конец слегка изогнут, в нём расположены кишечник и матка. Продолжительность жизни 5 лет (рис.12 – 14).

Рис. 1. Trichuris trichiura

Рис. 2. Trichuris trichiura

Рис. 3. Trichuris trichiura в толстом кишечнике
Яйца желтовато-бурого цвета напоминают лимон с прозрачными и бесцветными «пробками» на полюсах, размер 47-52х22-23 мкм, содержимое мелкозернистое, снаружи покрыты многослойной гладкой оболочкой.

Рис. 4. Trichuris trichiura яйцо
Жизненный цикл
Власоглав паразитирует в слепой кишке и червеобразном отростке, при массивных инвазиях (количество особей может достигать 3000 и более) — по всей толстой кишке до анального отверстия. Взрослые особи фиксируются на стенке кишки, пронизывая её тонким передним концом, толстый конец тела свисает в просвет кишечника. Ежедневно самка выделяет от 3000 до 10000 яиц.

Рис. 5. Жизненный цикл
С фекалиями незрелые яйца попадают в почву, где при достаточной влажности (70-90%) и температуре 15-350С происходит их созревание и образуются личинки, имеющие стилетоподобное образование на переднем конце. В зависимости от температуры, время созревания занимает от 2 нед. до 3-4 мес., яйца могут сохраняться в почве 1-2 года.
Заражение человека происходит при заносе зрелых яиц с немытыми овощами, фруктами и грязными руками.
В тонкой кишке из яиц выходят личинки и внедряются в микроворсинки кишечника, где пребывают в течение 3-10 сут. Затем вновь выходят в просвет кишечника, мигрируют до толстой кишки и закрепляются на её стенке. В течение месяца личинки превращаются во взрослую особь (рис.16).
Клинические проявления
При небольшом количестве возбудителей заболевание протекает бессимптомно.
Большие популяции паразитов вызывают нарушения функций ЖКТ.
В местах скоплений паразитов формируются инфильтраты и эрозии; больных беспокоят боли, имитирующие язвенную болезнь, и диспептические расстройства. Часто отмечают повышенную утомляемость, потерю аппетита и повышенное слюноотделение.
Приблизительно половина больных страдают запорами, иногда чередующимися с диареей. При последних стул может содержать слизь и кровь.
В жарких странах, особенно при интенсивных инвазиях, отмечают случаи гемоколита, сопровождающегося у детей выпадением прямой кишки, на слизистой оболочке которой видны сотни прикрепившихся паразитов.
Лабораторная диагностика основана на выявлении яиц в испражнениях, что не составляет особого труда, т.к. их количество может достигать 10.000 на 1 г. фекалий.
Лечение
В настоящее время широко применяют мебендазол, обеспечивающий 70% эффект. При необходимости курс можно повторить через 1-1,5 мес. Возможно проведение оксигенотерапии.
Профилактика аналогична таковой при аскаридозе.
Ancylostoma duodenale
Анкилостомиды. Вызывают анкилостомидозы — инвазии, характеризующиеся аллергическим поражением кожи, органов дыхания на ранней стадии болезни и поражением пищеварительного тракта и железодефицитной анемией на поздней стадии. Возбудители — Ancylostoma duodenale, реже A. ceylanicum (кривоголовки Старого Света), Necator americanus, A. braziliense (американские кривоголовки). Инвазии N. americanus также известны как некаторозы. Отмечены редкие случаи инвазий анкилостомидами, паразитирующими у кошек и собак; поражения человека проявляются кожным синдромом «блуждающей личинки». Некоторые сведения о заболевании содержат труды Гиппократа, Лукреция Кара и Ибн-Сины. До открытия возбудителей европейской медицине заболевания были известны как тропический хлороз, анемия тоннеля Сен-Готтар, афро-американская кахексия, анемия шахтёров. A. duodenale была открыта в 1838 г. итальянским врачом Дубини. Этиологическая роль гельминта была доказана Гризингером (1852) и Бильхарцем (1853). В США Стаилз (1902) обнаружил новый вид анкилостомид и назвал его Necator americanus.
Эпидемиология
Анкилостомидозы распространены повсеместно в ареале между 45° северной широты и 30° южной широты. Инвазии N. americanus регистрируют в Америке, Азии и Африке; A. duodenale — в Японии, Китае, Индии, Средней Азии и странах Средиземноморского бассейна. Больной человек не представляет непосредственной опасности для окружающих, поскольку в момент выделения из организма яйца не обладают инвазивной способностью. Механизмы передачи возбудителя — фекально - оральный и контактный. Чаще заражение человека происходит перкутанно в результате активного внедрения инвазивных личинок в кожу, обычно при ходьбе босиком. Эндемичные очаги анкилостомидоза могут формироваться в угольных и горнорудных шахтах при наличии в них высокой температуры, влажности и плохого санитарного состояния (отсюда устар. — анемия шахтёров).
Морфология
Тело анкилостомид цилиндрической формы, бело-розового цвета (мёртвые особи серые), кишечник часто наполнен кровью. Концевая часть тела самцов снабжена копулятивной бурсой с лопастями (рис.17-19). Отличительные признаки A. duodenale и N. americanus представлены в табл. 1.

Рис. 1. Ancylostoma

Рис. 2. Ancylostoma

Рис. 3. Necator americanus
Яйца анкилостомы и некатора практически неразличимы: овальные, бесцветные, с тонкой оболочкой. В свежевыделенных яйцах содержится 4-8 бластомеров. В тёплую погоду в течение суток из яиц, находящихся в фекалиях, могут развиться личинки (рис.20).


Рис. 4. Яйца Necator americanus
Жизненный цикл
Продолжительность жизни взрослых особей в организме человека 4-8 лет, однако основная масса выделяется наружу в первый год жизни. Общая численность популяции может варьировать от нескольких штук до 2-3 млн. и более. Ежесуточно самки откладывают от 5000 до 25000 яиц (анкилостомы в 2-3 раза больше, чем некаторы).
С испражнениями яйца попадают в почву, где при благоприятных условиях (15-350С) через 24-36 ч. в них созревают личинки, покидающие яйца.
Таблица 1. Морфологические особенности Ancylostoma duodenale и Necator americanus
Ancylostoma duodenale |
Necator americanus |
Длина самца — 8-11 мм самки — 10-13 мм Ширина — 0,4-0,6 мм |
Длина самца — 6-9 мм самки — 10-13 мм Ширина — 0,2-0,4 мм |
Головка согнута в направлении общего загиба тела |
Головка согнута в противоположную загибу тела сторону |
Ротовая капсула больше, чем у некатора, и снабжена 2 парами вентральных и одной парой дорсальных зубов |
Ротовая капсула меньше, чем у анкилостомы, и снабжена 2 острыми режущими пластинами |
Вульва у самки расположена в задней трети тела |
У самки вульва расположена в передней трети тела |
Хвостовой конец у самки с острым шипом |
Самки не имеют хвостового шипа |
У самца дорсальное ребро бурсы расщеплено на 2 половины, каждая из которых расщеплена на 3 лопасти |
У самца дорсальное ребро бурсы расщеплено на 2 половины, каждая из которых расщеплена на 2 лопасти |

Рис. 5. Жизненный цикл
Личинка I стадии (рабдитовидная форма) живет в почве, активно питается, через 48-72 ч. линяет и превращается в личинку II стадии (филяриевидная форма), транс формирующуюся через 24-48 ч/ в подвижную, но не питающуюся личинку III стадии (инвазионная форма).
В организм человека анкилостомы попадают с немытыми овощами, фруктами или через грязные руки. Личинки некатора и иногда анкилостом активно внедряются через кожу (например, при работах с почвой через руки, ходьбе босиком и т.д.). После проникновения личинки мигрируют по кровеносным и лимфатическим путям в легочные капилляры. Отсюда они проникают в дыхательные пути, достигают глотки, где и заглатываются.
Как и взрослые особи, мигрирующие личинки питаются кровью. Достигнув тонкой кишки через 3-6 нед., они превращаются в половозрелых гельминтов (рис.21).
Клинические проявления
В большинстве случаев количество паразитов невелико, и инвазии проходят бессимптомно. Симптоматика более тяжелых форм зависит от способа проникновения паразита в организм.
При проникновении через кожу развивается зудящая эритематозная сыпь (обычно на конечностях). Более массированное проникновение может приводить к отекам конечностей. Сыпь сохраняется в течение нескольких месяцев. Предполагают, что это аллергическая реакция, опосредованная предварительной сенсибилизацией организма антигенами анкилостомид. Более выраженные реакции наблюдают при некаторозах. При миграции личинок через дыхательные пути возможны бронхит, пневмония, легочные инфильтраты, плеврит. Чаще симптомы носят более мягкий характер.
Кишечные поражения проявляются изжогой, рвотой, болями в эпигастральной области, симулирующими развитие язвенной болезни двенадцатиперстной кишки (рис.22).

Рис. 6. Ancylostoma в кишечнике
Со стороны ЦНС отмечают вялость, отставание в умственном и физическом развитии.
Наиболее характерные проявления анкилостомидозов — гипохромные железодефицитные анемии различной тяжести и гипоальбуминемии вследствие хронической кровопотери. В наиболее тяжелых случаях содержание эритроцитов может снижаться до 1x1012/л, а содержание гемоглобина — до 60-70 г %.
Диагностика основана на обнаружении яиц в фекалиях. В подозрительных случаях следует проводить повторные исследования, т.к. возможны наличие только неполовозрелых форм и временное прекращение выделения яиц самками.
Лечение
Препараты выбора — пирантел и мебендазол, обеспечивающие 100% эффект. Тяжелые случаи могут потребовать переливания крови и парентерального питания.
Профилактика включает выявление и санацию больных, соблюдение правил личной гигиены, проведение дезинвазий шахт и земельных участков.
Strongyloides stercoralis
Strongyloides stercoralis (угрица кишечная) Наиболее развитый (в эволюционном плане) круглый гельминт, вызывающий стронгилоидоз — хроническую инвазию с аллергическими и желудочно-кишечными проявлениями. Поскольку циркуляция гельминта сопровождается ауто-инвазией, то стронгилоидоз представляет серьезную опасность для лиц с иммунодефицитами. Стронгилоидоз под названием «кохинхйнская диарея» впервые описал Норман (1876).
Эпидемиология
Источник инвазии — больной человек; заболевание может передаваться через почву, инфицированную фекалиями, или при употреблении загрязненной воды и пищи; возможно заражение при прямых контактах. Ареал инвазии аналогичен таковому при анкилостомидозе, но большинство случаев регистрируют в тропиках — Бразилии, Вьетнаме, Конго, Японии. В странах с умеренным климатом наибольший риск представляют шахты и тоннели с тёплым и влажным климатом. Самозаражение возможно при нарушениях перистальтики (запоры, дисфункция кишечника и т.д.). Наряду с филяриатозами, стронгилоидоз — одна из главных причин тропических эозинофилий.
Морфология
Мелкие прозрачные нитевидные нематоды, самец паразитического поколения длиной 0,7 мм, самка — 2,2 мм Яйца овальные, прозрачные, размером 3 - 5х3 мкм (рис.23, 24).

Рис. 1. Strongyloides stercoralis

Рис. 2. Strongyloides stercoralis
Жизненный цикл протекает со сменой свободноживущего и паразитического поколений (рис.25).

Рис. 3. Жизненный цикл
Половозрелые особи паразитируют в толще слизистой оболочки кишечника (обычно в либеркюновых железах двенадцатиперстной кишки); при интенсивных инвазиях возможно проникновение в слизистую оболочку пилорической части желудка, всех отделов тонкой и толстой кишок и даже желчные и панкреатические протоки (рис.26).

Рис. 4. Strongyloides stercoralis в тонком кишечнике
Из отложенных в кишечнике яиц выходят рабдитовидные (неинвазивные) личинки длиной до 300-400 мкм, выделяемые с испражнениями.
Дальнейшее развитие во внешней среде может проходить по 2 путям: в неблагоприятных условиях через 1-4сут. могут образовываться филяриевидные (инвазивные) личинки, а в благоприятных — свободноживушие взрослые особи, способные дать начало поколению как рабдитовидных, так и филяриевидных личинок.
Последние могут проникать в организм человека через кожу либо с загрязнённой пищей и водой. В обоих случаях личинки мигрируют через лёгкие в глотку и заглатываются. Во время миграции угрицы достигают половой зрелости.
Оплодотворение самок происходит в лёгких, после чего самцы погибают.
Клинические проявления
Анализ клинической картины стронгилоидоза показывает, что для ранних стадий характерны аллергические поражения со стороны кожи и лёгких, а на поздних преобладают поражения ЖКТ.
При незначительных локальных инвазиях наблюдают бессимптомное течение болезни. Миграция личинок в организме вызывает лихорадку, кожный зуд, крапивницу, папулезные высыпания и отёки.
Кишечная стадия сопровождается болями в животе различной интенсивности (в тяжёлых случаях возникают острые боли с повышением температуры тела, тошнотой, рвотой). Периодически развивается диарея (до 5-6 раз в сутки), испражнения содержат слизь, реже кровь, в тяжёлых случаях стул имеет гнилостный запах, содержит кровь, слизь, непереваренные остатки пищи. Тяжёлые случаи могут сопровождать анемия и кахексия.
Лёгочные поражения напоминают таковые при аскаридозе и анкилостомидозах.
При отсутствии адекватного лечения иногда наблюдается аутоинфекция, возникающая при заражении через фекальные массы. Характерны кожно-аллергические поражения перианальной области и внутренних поверхностей бёдер. До начала антигельминтной терапии отмечают рецидивирование повторных аутоинвазий.
Особая группа риска — пациенты с иммунодефицитами. Характерны тяжёлые энтероколиты и диссеминирование гельминтов. Как следствие развиваются поражения печени, сердца, лёгких и ЦНС.
Лабораторная диагностика
Ранние стадии диагностируют микроскопией мокроты с целью выявления личинок (учитывая высокую эозинофилию).
Кишечные поражения распознают при обнаружении личинок в дуоденальном содержимом и испражнениях. При подозрении на стронгилоидоз в случае первого отрицательного результата следует повторять анализ 3-5 раз с недельным интервалом.
Лечение. Обычно назначают пирантел или мебендазол.
Профилактика сводится к строгому соблюдению гигиенических правил, благоустройства населенных пунктов и предприятий угольной и горной промышленности
Trichostrongylidae
Трихостронгилоиды. Представители многих родов семейства Trichostrongylidae — возбудители гельминтозов, обусловленных паразитированием в тонкой кишке человека (факультативный хозяин) и ЖКТ травоядных (облигатные хозяева). Поражения известны как трихостронгилоидозы. В РФ наиболее часто выделяют Trichostrongylus colubriformis, спорадически - Т. vitrinus и Т. scrjabini. В Японии и странах Индокитая — Т. orientalis. На Ближнем Востоке также выделяют трихостронгилоидов рода Ostertagia — О. ostertagi и О. Circumcinta.
Эпидемиология
Заболевание регистрируют повсеместно, исключая регионы с холодным климатом, но относительно часто у населения горных и предгорных районов. В эндемичных районах заболеваемость может достигать 40%. Поскольку человек — факультативный хозяин, его роль в эпидемиологии трихостронгилоидозов абсолютно незначительна.
Морфология
Мелкие нитевидные черви около 1 см. длиной. Виды, выделяемые в РФ, лишены ротовой капсулы, самцы снабжены бурсой с латеральными лопастями.
Яйца сегментированные, крупнее яиц анкилостомид (до 100 мкм) и содержат 8-16 бластомеров, оболочка тонкая и прозрачная, в окружающей среде в яйцах быстро развиваются личинки.
Жизненный цикл
С фекалиями яйца попадают в окружающую среду, где в них образуются личинки. Затем они проходят этап линьки и заползают на растения. Заражение животных и человека происходит при поедании травы (в случаях инвазий человека — при употреблении немытого щавеля, салата и прочих съедобных трав). Попав в кишечник, личинки развиваются до взрослых паразитов.
Диагностика основана на выявлении яиц в испражнениях. Видовая дифференцировка по яйцам невозможна, малоопытные специалисты часто путают их с яйцами анкилостомид и наоборот.
Клинические проявления
При инвазии небольшого количества проявления стертые, включают слабость, потерю аппетита, диспептические расстройства. При массивном заражении клиническая картина может напоминать таковую у анкилостомидозов: выраженная анемия гиперхромного типа, упадок сил, кахектическое состояние.
Лечение аналогично таковому при анкилостомидозах, эффективность терапии средняя.
Профилактика инвазии человека включает соблюдение элементарных правил личной гигиены. Основные мероприятия следует направлять на предупреждение трихостронгилоидозов у сельскохозяйственных животных путем смены участков выпаса с учётом биологии гельминта либо проведением химиопрофилактики фенотиазином (дают с кормовой солью в соотношении 1:10).
Тканевые нематоды представлены достаточно гетерогенной группой гельминтов, паразитирующих в тканях, кровеносной и лимфатической системах человека.
Toxocara canis
Toxocara canis. Паразит ЖКТ собак, спорадически поражает человека (преимущественно Т. canis, очень редко Т. mystax), вызывая токсокароз. Человек — факультативный хозяин; типичное поражение — висцеральный синдром блуждающей личинки. Довольно распространённая инвазия среди собак — в США и Европе токсокарозом больны до 80% щенков и до 20% взрослых животных. По РФ подобные данные отсутствуют. Серологические обследования, проведённые в развитых странах, показали, что до 20% населения сенсибилизировано антигенами токсокар (яйца паразита попадали в организм обследованных). Клинические проявления заболевания наиболее выражены у детей в возрасте от 1 до 6 лет.
Морфология (рис. 1 – 4).
Крупная нематода 15-30 см длиной, строение напоминает A. lumbricoides.
Яйца крупные, покрыты двуслойной оболочкой с неровными краями, ежедневно самки откладывают около 200000 яиц.

Рис. 1. Toxocara canis

Рис. 2. Яйцо Toxocara canis

Рис. 3. Яйцо Toxocara canis
(Сканирующая электронная микроскопия)

Рис. 4. Личинка Toxocara canis
Жизненный цикл.
Жизненный цикл состоит из личиночной стадии, паразитирующей в различных органах и стадии взрослой особи, паразитирующей в кишечнике (рис. 5).

Рис. 5. Жизненный цикл Toxocara canis
Клинические проявления достаточно вариабельны, т.к. паразит способен инвазировать любые органы и ткани; характерны некротические поражения, кровоизлияния и образование эозинофильных инфильтратов (рис. 6).
Общие признаки. Наиболее часто наблюдают поражения сердца, лёгких, печени, скелетных мышц и головного мозга. Тяжесть поражений зависит от общего количества паразитов, локализации очагов поражения и напряжённость иммунного ответа организма на Аг гельминта.



Рис. 6. Кожные поражения
Проявления у детей варьируют от асимптоматического течения до тяжёлых поражений. Практически для всех случаев характерна эозинофилия. Умеренные поражения проявляются лихорадкой и незначительной гепатомегалией. Тяжёлые поражения могут сопровождать гепатоспленомегалия, кожная сыпь, «летучие» инфильтраты в лёгких, бронхоспазм, неврологические расстройства, психические нарушения и судороги.
Прогноз. Токсокары могут персистировать в течение недель и месяцев; летальные исходы наблюдают на фоне острой сердечной и лёгочной недостаточности, а также при поражениях головного мозга.
Проявления у взрослых. Тяжесть заболевания напрямую зависит от функциональной активности иммунной системы. Наиболее распространённое поражение — гранулематозный эндофтальмит, приводящий к одностороннему косоглазию и сужению полей зрения (рис. 7).

Рис. 7. Ocular toxocariasis: posterior retinal granuloma
Диагностика
Предварительный диагноз можно поставить, основываясь на характерных анамнестических сведениях, клинической картине и эозинофилия.
Окончательный диагноз устанавливают только после выявления личинок в биоптатах (обычно из печени). Не следует пытаться обнаружить паразитов и их яйца в испражнениях, т.к. взрослые особи обычно элиминируются из кишечника.
Лечение
Применение противогельминтных средств не всегда обеспечивает полное излечение. В тяжёлых случаях показаны применение глюкокортикоидов и проведение симптоматической терапии.
Профилактика основана на соблюдении гигиенических правил содержания собак.
Trichinella spiralis
Trichinella spiralis. Паразит различных млекопитающих, у человека вызывает трихинеллёз (трихуроз). Поражения характеризуются определённой природной очаговостью. Предположительно, трихинеллы были занесены в Европу из Китая в начале XIX в. Как паразиты впервые описаны Оуэном (1835), значительный вклад в изучение биологии трихинелл внесли исследования Вирхова (1859) и Цёнкера (1860).
Эпидемиология. Заболевание распространено повсеместно, исключая Азиатские страны и Австралию. Циркуляция паразитов среди самых разнообразных диких и домашних животных (более 45 видов) происходит при поедании друг друга. Большинство плотоядных инфицированы Т. spiralis. Наибольшую опасность для человека представляет употребление неправильно приготовленного мяса домашней и дикой свиньи, медведя, барсука, нутрии, морских ластоногих и конины. За последние 30 лет в США и Европе отмечают явную тенденцию к снижению заболеваемости трихинеллёзом. В частности, обнаружение личинок в биоптатах диафрагмальной мышцы снизилось с 16% до 4%. Ежегодно заболевают 150-300 тыс. американцев, более чем у 1,5млн. граждан США выявлены личинки паразита в мышцах. В РФ выделены эндемичные очаги в Закавказских республиках. Большинство случаев протекает бессимптомно, но ежегодно в США выделяют около 100 случаев клинических проявлений инвазии.
Морфология
Мелкие живородящие нематоды; длина самца 1,2 мм, самки до оплодотворения -1,5-2,2 мм, после оплодотворения -3-4,4 мм. На хвостовом конце самца имеются 2 лопасти, облегчающие копуляцию.

Рис. 1. Trichinella spiralis

Рис. 2. Trichinella spiralis в мышечной ткани
Некоторые авторы выделяют 4 вида трихинелл, 2 из которых паразитирует у человека — Trichinella spiralis (наиболее часто) и Т. nativa (зарегистрированы редкие инвазии среди населения лесных районов Евразии и Северной Америки).
Яйца развиваются в матке самки, личинки (более 1500) появляются через 3-6 нед после оплодотворения.
Жизненный цикл
Половозрелые особи обитают в кишечнике хозяина (продолжительность жизни 42-55 сут), родившиеся личинки (юные формы) внедряются в лимфатические капилляры и проникают в кровоток.
Затем личинка проникает под сарколемму скелетной мышцы и спирально закручивается (мышечная форма), через 3-4 нед вокруг неё образуется соединительнотканная капсула толщиной 0,2-0,6 мм. С течением времени капсула утолщается и кальцифицируется, личинки внутри неё остаются жизнеспособными в течение многих (до 40-50) лет (рис. 10).

Рис. 3. Жизненный цикл Trichinella spiralis
Клинические проявления опосредованы поражениями скелетных мышц, миокарда и ЦНС (последние иногда приводят к смерти пациента).
Начальная стадия. Инкубационный период длится от 1 до 35 сут (чаще 10-25 сут). Течение варьирует от бессимптомного до тяжёлого. Отмечают повышение температуры тела, боли в животе, диарею и рвоту, опосредованные поражениями стенки кишечника взрослыми червями.
Основная стадия развивается после проникновения личинок в мышцы. Инвазия 10 паразитов и менее на 1 г мышечной ткани обычно не вызывает клинических проявлений. Инвазия 100 трихинелл и более на 1 г мышечной ткани способствует проявлению симптомов заболевания. Наличие 1000-5000 личинок в 1 г мышечной ткани обусловливает тяжёлое течение трихинеллёза и может привести к смерти пациента.
Основные симптомы — лихорадка (до 38-41 °С), повышенная утомляемость, боли в мышцах (чаще шейных, икроножных и поясничных). Почти во всех случаях отмечают отёк век, кожную сыпь и петехии на конъюнктиве и под ногтями.
Осложнения. Наиболее часто наблюдают инфильтраты в лёгких и кровохарканье Реже развиваются более тяжёлые осложнения — застойная сердечная недостаточность, психозы, парезы и коматозные состояния. Смертность от трихинеллёза достигает 1% при умеренных поражениях и 10% при поражениях ЦНС.
Лабораторная диагностика. Заболевание необходимо дифференцировать с брюшным тифом, рожистым воспалением лица и миозитами. Большое значение имеет адекватно собранный анамнез.
Один из основных признаков — эозинофилия (в динамике заболевания увеличивается от 15 до 93%).
Широко применяют серологические исследования — РСК, метод непрямой флюоресценции AT, реакцию флоккуляции, кожные пробы (положительные результаты реакции можно наблюдать не ранее чем через 4-6 нед после начала заболевания). Для более ранней диагностики можно применять реакцию уропреципитации.
Наиболее адекватные результаты даёт биопсия мышц, в которых пациент ощущает боль; эффективно проведение манипуляции на 3 нед болезни.
Лечение. В настоящее время препараты специфической противогельминтной терапии отсутствуют. В качестве альтернативного средства назначают мебендазол, однако, его эффективность достаточно сомнительна. В тоже время препарат сокращает длительность заболевания. В силу того, что в патогенезе заболевания значительная роль принадлежит аллергической перестройке иммунной системы, высокий терапевтический эффект при поражениях лёгких, сердца и ЦНС оказывают глюкокортикоиды.
Профилактика основана на строгом ветеринарном контроле над качеством свинины. Выявление одной трихинеллы в 24 обязательных срезах с туши — основание для её технической утилизации. Недопустим бесконтрольный подворный забой свиней. Следует разъяснять населению необходимость соблюдения правил термической обработки мяса свиней и диких животных
Dracunculus medinensis
Dracunculus medinensis. Возбудитель своеобразного поражения, обусловленного циркуляцией гельминта в подкожной клетчатке человека. Заболевание известно как дракункулёз (ришта, нору). Первые сведения о заболевании относятся к XVII в. до н. э. (папирус Эберса), описание клинических проявлений включают труды Плутарха и Галёна. Основы эпидемиологии дракункулёза выявили исследования А.П. Фёдченко.
Эпидемиология. Заболевание регистрируют в Восточной и Центральной Африке (от Мавритании до Габона), на Аравийском полуострове, в Азии (Индия, Пакистан, Ирак, Иран) и Южной Америке (Гвиана, Бразилия). Окончательный хозяин — человек, промежуточный — пресноводные рачки-циклопы родов Cyclops, Marocyclops, Eucyclops и др. Следует отметить, что эпидемиологическая роль некоторых млекопитающих (например, собак), указываемая в некоторых источниках, незначительна, т.к. у животных выделяют D. insignis, D. insignis, D. ophidensis и др., патогенность которых для человека весьма сомнительна. Основной путь заражения — заглатывание промежуточных хозяев с водой.
Морфология
Крупная живородящая нематода, самка длиной 32-120 см, белого цвета, головной конец снабжён кутикулярным щитком, рот окружают 8 сосочков, хвостовой конец имеет шиловидный придаток. Самцы гельминта значительно меньших размеров (до 10 мм).
Почти все тело оплодотворенной самки заполнено личинками (до 10 млн.) После оплодотворения вульва облитерируется, и выход личинок из матки возможен лишь при разрыве кутикулы в области головного конца. Личинки размерами 0,5-0,75х0,01-0,02 мм
Жизненный цикл
Половозрелые самки локализуются в подкожной клетчатке. Незадолго до гибели над головным концом формируется псевдофурункул, обнажающий подкожный ход паразита, в разрыв выпячивается матка, которая при соприкосновении с водой она разрывается, после чего наружу выходит тканевая жидкость, содержащая личинки.
Личинки заглатывают рачки-циклопы, в организме которых они дважды линяют и становятся инвазивными через 4-14 сут
В организм человека личинки проникают при заглатывании воды, содержащей циклопов, покинув тело промежуточного хозяина, они проникают в кишечную стенку и дважды линяют. Затем личинки мигрируют по тканям и достигают подкожной клетчатки. Через 3-4 мес. личинки достигают половой зрелости и спариваются. После копуляции самцы погибают, их тела рассасываются или петрифицируются, а самки продолжают расти. Полное развитие самок заканчивается через год после инвазии.
Клинические проявления. В основе патогенеза дракункулеза лежат сенсибилизация организма Аг паразита и механическая травматизация тканей гельминтами. Ранняя стадия заболевания остается плохо изученной. Поздняя стадия развивается на 9-14 мес. после заражения, характерны крапивница, слабость, одутловатость лица, одышка и астматические проявления. Нередко наблюдают аллергические отеки в очагах локализации паразитов (держатся от нескольких дней до 2-3 мес.), с появлением гельминта из-под кожи они исчезают. На коже соответственно месту головного отдела самки формируется кожный элемент (псевдофурункул) диаметром 2-7 см, вскрывающийся через 5-7 сут. и обнажающий тело гельминта.
Осложнения дракункулеза в основном опосредованы присоединением вторичных бактериальных инфекций (абсцессы, флегмоны, гангрены, трофические язвы). Другая группа поражений связана с сенсибилизирующим действием Аг паразита и проявляется отеками, артритами и синовиитами.

Рис. 1. Клинические проявления Dracunculus medinensis

Рис. 2. Клинические проявления Dracunculus medinensis

Рис. 3. Клинические проявления Dracunculus medinensis
Лабораторная диагностика
Окончательный диагноз легко устанавливают при обнаружении подкожного хода червя. Вспомогательными признаками (при наличии соответствующей эпидемиологической обстановки) могут быть эозинофилия и увеличение удельного веса фракции γ- глобулинов в сыворотке крови.
Лечение
Аллергические проявления купируют антигистаминными препаратами. При появлении гельминта из-под кожи проводят постепенное его извлечение, наматывая на валик (обычно по 5-10 см в сутки) и избегая разрыва тела паразита. При появлении гельминтов на нижних конечностях следует провести мероприятия по профилактике столбняка. Химиотерапия проводится сравнительно редко, препарат выбора — тиобендазол (курс 1-3 сут). При присоединении бактериальных инфекций проводят курс антибиотикотерапии.
Профилактика состоит в воздержании от питья сырой воды из стоячих водоемов в эндемичных районах. Больные подлежат лечению и строгому учету. Существенную роль играет своевременная санитарная просветительная работа по индивидуальной и общественной профилактике дракункулеза.
Род Angfostrongylus
Включает нематод, обитающих в кровеносных сосудах различных животных. Жизненный цикл паразитов включает паразитирование в промежуточных хозяевах — слизнях и улитках.
A. costaricensis
A. costaricensis. Взрослые особи паразитируют в брыжеечных артериях хлопковых и черных крыс. Животные заболевают, поедая промежуточных хозяев — брюхоногих моллюсков, содержащих личинки. Личинки мигрируют через ткани мозга в брыжеечные артерии, где превращаются во взрослых особей. Поражения человека наблюдают в странах Центральной и Южной Америки.
Человек заражается так же, как и нематодами A. cantonensis.
Личинки инвазируют артерии тонкой, слепой и толстой кишок. Поражения проявляются рвотой, тошнотой, диареей, болями в животе.
Заболевание диагностируют, основываясь на клинических проявлениях, данных рентгенографии, наличии эозинофилии в периферической крови (у 60-70% пациентов). В некоторых случаях в биоптатах можно обнаружить личинки, яйца, а иногда и взрослых паразитов. Попытки обнаружить их в испражнениях обычно бывают безуспешными.
A. costaricensis
A. costaricensis. Взрослые особи паразитируют в брыжеечных артериях хлопковых и черных крыс. Животные заболевают, поедая промежуточных хозяев — брюхоногих моллюсков, содержащих личинки. Личинки мигрируют через ткани мозга в брыжеечные артерии, где превращаются во взрослых особей. Поражения человека наблюдают в странах Центральной и Южной Америки.
Человек заражается так же, как и нематодами A. cantonensis.
Личинки инвазируют артерии тонкой, слепой и толстой кишок. Поражения проявляются рвотой, тошнотой, диареей, болями в животе.
Заболевание диагностируют, основываясь на клинических проявлениях, данных рентгенографии, наличии эозинофилии в периферической крови (у 60-70% пациентов). В некоторых случаях в биоптатах можно обнаружить личинки, яйца, а иногда и взрослых паразитов. Попытки обнаружить их в испражнениях обычно бывают безуспешными.
