
- •Тема 1.1. Поняття про етіологію та патогенез
- •Тема 1.1. Поняття про етіологію та патогенез
- •Тема 2.1. Основи патології серцево-судинної системи
- •Тема 2.2. Основи патології дихальної системи
- •Тема 2.3. Основи патології опорно-рухового апарату
- •Тема 2.4. Основи патології травної системи
- •Тема 2.5. Основи патології нервової системи
- •Тема 2.6. Основи патології ендокринної системи
- •Тема 2.7. Основні підходи до збереження здоров'я людини
- •Тема 2.2. Поняття про здоров’я, граничні стани, етіологію та патогенез.
- •Тема 2.3. Поняття про імунітет та реактивність організму.
- •Тема 2.1. Патологія серцево-судинної системи людини
- •Тема 2.2. Патологія дихальної системи людини
- •Тема 2.3. Патологія опорно-рухового апарату людини
- •Тема 2.4. Патологія центральної та периферичної нервової систем.
- •Тема 2.5. Патологія травної системи людини.
- •Тема 2.6. Патологія ендокринної системи людини та обміну речовин
Тема 2.2. Основи патології дихальної системи
Лекція № 5. Характеристика найбільш поширених захворювань дихальної системи
Загальна будова дихальної системи
Верхні дихальні шляхи: ніс, носоглотка, гортань. Нижні дихальні шляхи: трахея, бронхи і легені. Вони утворюють систему шляхів по яких повітря проходить до альвеол де відбувається газообмін.
Шлях повітря (вдих) - ніс, носоглотка, гортань, трахея, бронхи (головні, сегментарні і таке інше) які далі поділяються дихотомічно до 7 порядку часточкові бронхи, бронхіоли, альвеоли (газообмін). Бронхіальне дерево - вся сукупність бронхів починаючи з головного і до кінцевих бронхіол.
«Pulmo» (лат.) - легеня, їх 2: права і ліва. В правій легені - 3 долі, в лівій - 2 долі. Функціональною одиницею легенів є ацінус - це частина легенів, що має кінцеву альвеолу, де і відбувається газообмін.
Газообмін відбувається в 2 стадії:
легенева - має значення різниця між тиском газів (О2 й СО2) в альвеолах в повітрі і їх напруженням в крові;
тканинний газообмін - для нього необхідна різниця між напруженням газів в крові і в тканинній рідині. Транспортуються гази гемоглобіном, який знаходиться в еритроцитах крові, або в розчинному стані.
Легеневі обсяги:
Дихальний обсяг (ДО) = 500 мл;
Резервний обсяг вдиху (РО вд) = 1500 - 2000 мл;
Резервний обсяг видиху (РО вид) = 1500 - 2000 мл;
Залишковий обсяг (ЗО) = 1200 - 1500 мл;
Хвилинний обсяг дихання ( ХОД) = ДО х частоту вдихів
ДО + РО вд. + РО вид. = ЖЄЛ (життєва ємність легенів) = 4,0 - 4,5 л
ЗО + ЖЄЛ = ЗЄЛ (загальна ємність легенів) = 6 л = 6000 мл
Функції легенів в організмі:
газообмін;
участь в терморегуляції;
бар’єр для мікробів;
участь в обміні води (особливо при низьких температурах);
виводять летючі шкідливі з'єднання в навколишнє середовище (ацетон, оцтова кислота, аміак, водень, спирт).
Ознаки захворювань органів дихання
задишка, яка буває:
а) інспіраторна - тяжко вдихнути;
б) експіраторна - тяжко видихнути;
в) змішана
кашель та чхання - рефлекторно-захисні механізми;
мокротиння;
біль в грудній клітині.
хрипи в легенях ( сухі та вологі).
Гострі запалювальні захворювання системи дихання
Гострий риніт - звичайний нежить.
Грип. Першою ознакою хвороби є підвищення температури тіла. В перші ж години температура сягає 39-41 градусів за Цельсієм й утримується впродовж кількох днів. Грип супроводжується сильним головним болем, сльозотечею, болем у м'язах, горлі, нежиттю, появою захриплості голосу, загальним нездужанням. Хворого починає турбувати частий сухий кашель, який через 2-3 дні перетворюється на вологий.
Захворюваність на парагрип розпочинається з нападів кашлю. В дитини стає хрипким голос, утруднюється носове дихання, підвищується температура тіла. З часом кашель набуває стійкого характеру, однак залишається сухим і грубим. На 2-3 день хвороби стан дитини погіршується - кашель виникає і вночі, має нападоподібний ("гавкаючий") характер, з тривалим шумним вдихом, що супроводжується задишкою. Таке погіршання стану дитини може бути зумовлене набряком слизової оболонки гортані, що є наслідком парагрипозної інфекції.
Аденовірусна інфекція має гострий початок із підвищенням температури тіла до 38-39 градусів за Цельсієм. Людина стає в'ялою, сонливою, швидко втомлюється, в неї знижується апетит, турбує нежить. Спостерігається гіперемія слизової оболонки глотки та збільшення мигдаликів. Перебіг аденовірусної інфекції супроводжується і збільшенням шийних лімфатичних вузлів. Характерним є почервоніння та набряк слизових оболонок очей, що супроводжується сльозотечею, світлобоязню, відчуттям стороннього тіла в оці. Інші види ГРВІ зустрічаються не так часто і не мають строго специфічних ознак, а діагностуються лише за результатами вірусологічного дослідження хворої дитини.
Тонзиліт переважно виникає у маленьких дітей. Запалення мигдаликів може бути гострим (ангіна) або хронічним. У дітей спостерігається гарячка, біль голови, біль у горлі, утруднене ковтання, біль у вусі. Часто збільшуються шийні лімфовузли. Хронічний тонзиліт розвивається після частих ангін, скарлатини, кору, дифтерії, і сприяє виникненню ревматизму, запаленню нирок, хвороб серця. Якщо інфекція проникає у нижні відділи горла розвивається хвороба фарингіт, який має подібні симптоми.
Гайморит - запалення гайморової порожнини. Здебільшого ця хвороба розвивається після гострої інфекції (скарлатини, кору, грипу, іноді від карієсу зуба). У перші дні захворювання температура тіла зростає до +38 С, дуже болить голова, слизова оболонка з однієї сторони носа набрякає. При переході хвороби в хронічний стан у слизових виділеннях спостерігається гній і кров. Дитину потрібно негайно направити в поліклініку для своєчасного лікування.
Фронтит - запалення лобної пазухи. Хворі жаліються на біль над бровою або у всій нижній частині лоба; спостерігається світлобоязнь. У вертикальному положенні тіла спостерігаються значні виділення гною. Захворювання часто стає хронічним.
Аденоїди - збільшення (розростання) розміщеного у носовій частині горла третього мигдалика. Розвитку хвороби сприяє перенесення інфекційних хвороб та кліматичні умови (холодне та вологе повітря). Аденоїди найчастіше діагностують у дітей 5-6 років, при цьому спостерігають - утруднене носове дихання, хропіння у сні, притуплення нюху, часті нежиті. У хворих дітей постійно відкритий рот, нижня губа відвисає, з’являється особливий “аденоїдний” вираз обличчя.
Ларингіт - професійна хвороба вчителів. Здебільшого спричиняється вірусом. У хворих спостерігається захриплість, втрата голосу, сухий кашель та біль у горлі.
Бронхіт - запальне захворювання бронхів, яке може виникати під впливом фізичних. хімічних або інфекційних подразників, в деяких випадках в наслідок підвищеної гіперактивності бронхів, має гострий. хронічний перебіг та супроводжується в більшості випадків ознаками дихальної недостатності при відсутності ураження легеневої тканини. Бронхіти поділяють на гострі, рецидивуючі і хронічні.
Гострі бронхіти, як правило, є проявами вірусних інфекцій (грип, ріновіруси, аденовіруси, вірус кору), або наслідком ураження бронхів бактеріями ( стрептококи. стафілококи, пневмококи, грам негативні мікроби). Виникненню бронхітів сприяють: переохолодження, забруднення повітря, пасивне куріння, спадкові фактори, які зумовлюють гіперреактивність бронхів.
Клінічні симптоми ( катаральні явища, кашель спочатку сухий потім продуктивний, біль за грудиною, підвищення температури, інтоксикація) тривають до 2-х тижнів.
Хронічний бронхіт - хронічне неспецифічне запалення бронхів, в основі якого лежать незворотні морфологічні зміни у вигляді деформації бронхів і який характеризується наявністю продуктивного кашлю, тривалістю 3 місяці і більше щорічно, повторюючись не менше 2-х разів на рік. Найбільш характерний симптом – кашель більше 3-х місяців в рік з виділенням харкотиння. Сприяють виникненню бронхітів - охолодження, коливання температури зовнішнього середовища, алергія.
Пневмонія - запалення легень, що спричиняється мікробами, вірусами, грибками, зниженням природного імунітету, загальним ослабленням організму, зменшенням опірності легенево-бронхіальної тканини. Пневмонія може бути як самостійним захворюванням, так і ускладненням інших хвороб (грип, кір, хвороби серця та ін.). Розвивається вона також у хворих, які лежать без активних рухів, особливо після операцій (гіпостатична пневмонія). Захворювання може проходити гостро і хронічно. До гострих запалень відносять крупозну і вогнищеву пневмонії.
При гострій пневмонії вражається в основному паренхіма легенів, а при хронічній - інтерстиціальна тканина. Хвороба характеризуються високою температурою, болем у грудній клітці при диханні, кашлем з мокротинням, задишкою, порушеннями функції серцево-судинної системи, загальним пригніченим станом хворого. Перебіг крупозної пневмонії більш тяжкий, оскільки патологічним процесом уражена доля або вся легеня і загальна інтоксикація організму вища.
Одне з найтяжчих захворювань органів дихання - хронічна пневмонія. Вона розвивається на тлі повторення гострих пневмоній і поєднується із захворюваннями верхніх дихальних шляхів та носоглотки (аденоїди, тонзиліт та ін.). Хронічна пневмонія нерідко супроводжується вираженим у різному ступені астматичним синдромом. До реабілітаційного комплексу включають руховий режим (відповідно до загального стану пацієнта), дієту, ліки та засоби фізичної реабілітації (ЛФК, масаж, фізіотерапію).
Хронічні захворювання легенів
Плеврит - запалювання листків плеври, яка покриває легені зовні, внутрішню частину грудної клітини і діафрагму. Розрізняють: сухий (без рідини з наявністю фібрину) , ексудативний - з появою ексудата (рідини в плевральній порожнині.
Бронхіальна астма - це хронічне захворювання, що характеризується періодичними нападами ядухи, яка виникає внаслідок спазму дрібних і середніх бронхів. Природа захворювання переважно інфекційно-алергійна. Алергенами можуть бути квітковий пилок, хімічні речовини, ліки, побутовий пил, гриби, ягоди, запахи, кліматичні чинники. Напади бронхіальної астми іноді бувають нервово-рефлекторного походження.
При нападі бронхіальної астми різко порушується механізм дихання, особливо видих, і повітря неповністю виходить з легень. Це призводить до збільшення кількості повітря в альвеолах, здуття легень, зниження вентиляції, до нестачі кисню в крові. Хворому не вистачає повітря, він стає блідий, згодом обличчя стає синюшним; у хворого виникає страх смерті. Дихання здійснюється з великими зусиллями, за допомогою допоміжних м'язів і супроводжується свистячими хрипами, які можна почути на відстані. Під кінець нападу починається відкашлювання мокротиння, яке заважало нормальному проходженню повітря в легенях. Через декілька годин після нападу всі ці явища зникають, і хворий почуває себе краще.
Для перебігу бронхіальної астми характерні періоди загострення і ремісії. У деяких хворих напади виникають рідко, в певний період року, а в інших - по декілька разів за добу. Інколи виникає астматичний статус (коли напади тривають протягом кількох діб). Напад може тривати від декількох хвилин до декількох годин.
Лікування бронхіальної астми комплексне і спрямоване насамперед на усунення нападу. Для цього використовують медикаменти, які знімають спазми мускулатури бронхів і розширюють їх просвіт. Застосовують також засоби, що сприяють зниженню чутливості організму до алергенів (десенсибілізація), нормалізують діяльність ЦНС, протидіють інфекції. В лікуванні бронхіальної астми великого значення надають засобам фізичної реабілітації.
Емфізема легенів - розширення альвеол, атрофія їхніх перетинок, зниження еластичності легеневої тканини (легені роздуваються як стара куля).
Туберкульо́з (tuberculosis, синонім - сухоти) це інфекційна хвороба, яка викликається мікобактеріями туберкульозу і характеризується утворенням специфічних гранульом в різноманітних органах та тканинах (найчастіше в легенях) і поліморфною клінічною картиною.
Туберкульоз супроводжував людство здавна. Ще у залишках кісток древніх людей знаходили сліди туберкульозного ураження. Опис хвороби знаходили у єгипетських ієрогліфах, старих перських книгах, індійських ведах. У вавілонських законах (поч. II ст. до н. е.) встановлено право на розлучення з жінкою, яка захворіла на сухоти. Гіппократ у V—IV ст. до н. е. описав прояви туберкульозу та описав його патогенез, але вважав, що ця хвороба є спадковою, бо вражає цілі сім'ї. Аристотель перший описав туберкульозний горбик (phymos), а Гален у Римі стверджував, що ця хвороба є заразною. Хвороба супроводжувались інтоксикацією, виснаженням, виділенням харкотиння, кровотечами, і тому виникла назва «сухоти» (phthisis), що означає виснаження.
В 1865 році французький науковець Вільмен експериментально довів інфекційну природу туберкульозу. Проте практично йому не вдалося продемонструвати збудника і результати його досліджень не були визнані. Лише у 1882 р. німецький бактеріолог Роберт Кох в Берліні довів інфекційну природу туберкульозу. Він розробив спеціальний метод забарвлення збудника і виділив його. Він отримав водно-гліцеринову витяжку культури мікобактерій (яку назвав туберкуліном). Величезну роль у діагностиці туберкульозу відіграло відкриття в 1895 р. Рентгеном Х-променів. Це дало можливість виявляти найменші зміни в легенях. У 1916 р.
Основним досягненням в боротьбі з туберкульозом в XX столітті стало відкриття французькими вченими Кальметом і Гереном у 1919 р. протитуберкульозної вакцини, названої на їх честь — БЦЖ (BCG — Bacilles Calmette, Geurin). Перше щеплення було проведене 1921 р., а в 1925 р. вакцина була передана в СРСР. Масово виявлення туберкульозу стало можливим після запровадження флюорографічного обстеження, яке вперше застосувалось в 1924 р. в Бразилії. Довготривалі пошуки ліків проти туберкульозу не давали ніяких результатів аж до 1943 р., коли Зельман Ваксман (виходець з України) отримав антибіотик стрептоміцин, за що став лауреатом Нобелівської премії.
Епідеміологія - збудник (мікобактерія) передається як через людину, так і через тварин, особливо через велику рогату худобу, а також, значно рідше, через птахів. Мікобактерії людського типу спричиняють у людей у 80 — 95 % випадків захворювання туберкульозом. Мікобактерії можуть виділятись під час кашлю з харкотинням, слиною, а також під час співу, розмови. Рідше — з калом, сечею при поза легеневих формах туберкульозу.
Мікобактерії вельми живучі у зовнішньому середовищі. Потрапивши в повітря, вони можуть утримуватись у завислому стані до 5 годин. Зараження може відбутися і під час безпосереднього контакту з хворим (через поцілунки), і опосередковано (через забруднені предмети вжитку : книжки, рушники, посуд, продукти, особливо молочні). Найчастіше зараження відбувається повітряним шляхом (90 %), рідше — через продукти (2 %) або контакти (5 — 6 %). Туберкульозна паличка може вражати всі органи і системи людського організму — легені, бронхи, нирки, кишечник, кістки, серце, слизові оболонки.
Найнебезпечнішими є хворі з легеневими формами туберкульозу. За добу вони можуть виділяти… понад 1 млрд. мікобактерій. Але більшість людей має велику опірність до туберкульозу, зумовлену комплексом вроджених і набутих механізмів захисту, рівнем імунітету. Тому, якщо загальна інфікованість туберкульозом на планеті складає 50 %, хворіє лише 5 — 6 %. Сьогодні у світі налічують 50 — 60 млн. хворих на туберкульоз, щороку захворює 7 −10 млн., помирає 3 млн. Одна хвора людина може інфікувати за рік 10-15 людей.
Епідемія туберкульозу в Україні. В Україні в 1999 р. захворіло на туберкульоз 21 тис. осіб, померло 7 тисяч та зареєстровано близько 600 тис. хворих на туберкульоз. Оскільки за критеріями ВООЗ , якщо кількість хворих перевищує 0,5 % від загальної кількості населення, це є епідемічний стан, то в Україні було оголошено епідемію цієї недуги. За даними прес-службі МОЗ України, на сучасному етапі Україна віднесена до групи країн з високим рівнем захворюваності на туберкульоз (81 на 100 тис. населення) та посідає за цим показником сьоме місце в Європейському регіоні Всесвітньої організації охорони здоров'я (ВООЗ) після Росії, Грузії, Киргизстану, Румунії, Молдови та Казахстану. Так, у 2007 році на диспансерному обліку у протитуберкульозних закладах України перебувало 498 тис. 643 хворих, у тому числі хворих на активні форми туберкульозу — 93 тис. 195 осіб. Аналіз показника смертності від туберкульозу за 15 останніх років збільшився у 2,9 рази. Епідемія туберкульозу в Україні має дві особливості:
перша — спостерігається взаємозалежність швидкості розповсюдження туберкульозу від епідемії ВІЛ-інфекції/СНІДу та поширенням наркоманії;
друга — високий рівень хіміорезистентних (стійких до ліків) форм: первинної — 30 % та вторинної — 75 %.
У структурі захворюваності на туберкульоз найбільший відсоток припадає на безробітних працездатного віку. Очевидно недостатнє фінансування регіональних програм протидії туберкульозу. В жодному регіоні не забезпечується належне харчування хворих на туберкульоз та інфікованих мікобактеріями туберкульозу за нормами, передбаченими відповідною постановою уряду. Високий відсоток хворих, переривають лікування (від 4,9 до 33 %), що є однією з основних причин розвитку стійких до протитуберкульозних препаратів форм туберкульозу. Тому регресія епідемії туберкульозу в Україні може бути відстрочена у часі на 5-6 років.
Збудник туберкульозу - Mycobacterium tuberculosis. Серед збудників туберкульозу основними є:
M. tuberculosis — збудник туберкульозу людини;
M. bovis — збудник туберкульозу великої рогатої худоби;
M. africanum — африканський вид, виділений у західній тропічній Африці, йому притаманні риси двох попередніх видів.
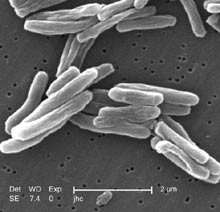 Клітини
M. tuberculosis мають вигляд тонких, дещо
вигнутих гомогенних або зернистих
паличок довжиною 0,8 — 5 мікрон,
товщиною 0,3 — 0,5 мікрон. Бактерії не
утворюють спор
і капсул,
їх особливостями
є
кислото-,
луго-, спиртостійкісь. Цикл
ділення материнської клітини на дві
дочірні займає 22-24 години,
хоча виділяють штами, які розмножуються
швидше, повільніше або знаходяться у
латентному стані. Популяції M. tuberculosis
з різною активністю мають і різну
чутливість до антибактеріальних
препаратів. M. bovis може викликати
захворювання не тільки у людей, а і у
великої рогатої худоби, кіз, свиней,
собак, коней, кішок.
Клітини
M. tuberculosis мають вигляд тонких, дещо
вигнутих гомогенних або зернистих
паличок довжиною 0,8 — 5 мікрон,
товщиною 0,3 — 0,5 мікрон. Бактерії не
утворюють спор
і капсул,
їх особливостями
є
кислото-,
луго-, спиртостійкісь. Цикл
ділення материнської клітини на дві
дочірні займає 22-24 години,
хоча виділяють штами, які розмножуються
швидше, повільніше або знаходяться у
латентному стані. Популяції M. tuberculosis
з різною активністю мають і різну
чутливість до антибактеріальних
препаратів. M. bovis може викликати
захворювання не тільки у людей, а і у
великої рогатої худоби, кіз, свиней,
собак, коней, кішок.
Діагностика. На початковому етапі недуги не виникає жодних хворобливих відчуттів, рання діагностика туберкульозу можлива тільки при застосуванні специфічних методів дослідження (рентгенологічних, туберкулінодіагностики, інструментальних).
Симптоми:
кашель більше 2 тижнів,
підвищена температура тіла більше 7 днів,
поганий апетит,
постійна слабкість,
безпідставна втрата ваги,
підвищена пітливість, особливо вночі,
задишка,
біль в грудній клітині,
кровохаркання.
Під час розвитку хвороби проявляються симптоми інтоксикації: зниження апетиту, загальна слабкість, підвищена пітливість, температура тіла піднімається до 37,2 — 38,0 °C. З'являється кашель, на який хворий спершу не звертає уваги, пов'язуючи його з курінням чи застудою. Харкотиння виділяється мало, воно слизисто-гнійне. На початкових стадіях і задишка, і біль в грудях бувають рідко.
Як правило, описані симптоми проявляються на тлі задовільного самопочуття і збереження працездатності. Тому так важливо не нехтувати загальним правилом: коли кашель триває більш ніж 21 день — обов'язковим є рентгенологічне обстеження. Позачергово обстежуватись необхідно особам з бронхо-легеневими симптомами, з тривалою інтоксикацією невідомої причини. Раз у рік повинні флюорографічно обстежуватись особи з так званої «групи ризику» щодо туберкульозу: хворі на часті пневмонії, цукровий діабет, виразкову хворобу шлунка і дванадцятипалої кишки.
Профілактика. Для запобігання туберкульозу, окрім специфічної профілактики, яку здійснюють працівники протитуберкульозних установ, необхідно дотримуватись здорового способу життя, не зловживати алкоголем, курінням. Дотримуватись правил праці та відпочинку, санітарно-гігієнічних умов. У приміщенні має бути свіже чисте повітря. Їжа повинна бути збалансована. Варто також уникати стресових, конфліктних ситуацій.
