
Учебное пособие Соматические заболевания детей старшего возраста. Детские инфекции
..pdf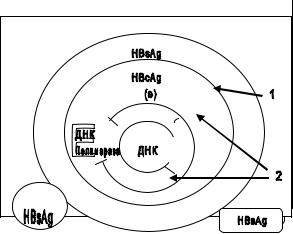
ние гепатита. Вирус А относительно устойчив к инактивации теплом, эфиром или кислотой, но погибает при обработке формалином в разведении 1:4000 при t = 37 С в течение 72 ч, хлорировании в разведении 1:1000 000 в течение 30 мин и при воздействии микроволн.
Пассивная иммунизация: Введение сывороточного человеческого иммуноглобулина объемом 5 мл в/м (детям 0,02 мл/кг) в течение 6 сут после инфицирования может служить мерой кратковременной (около 6 мес.) профилактики в 80 – 90 % случаев. Нецелесообразно проводить пассивную иммунизацию через 2 недели после контакта с инфекцией.
Активная иммунизация: Иммуногенная вакцина, полученная путем инактивирования формальдегидом вирусных частиц при однократном введении 1 мл, обеспечивает быстрое (в течение 15 сут) формирование иммунитета. Повторное введение вакцины через 6
– 12 мес. в 95 % случаев формирует долговременный иммунитет. Высоко эффективно введение 1 дозы инактивированной вакцины у детей, а в Таиланде доказан протективный эффект длительностью не менее 1 года против HAV 2 доз вакцины. Вакцинации подлежат лица, относящиеся к группе риска.
Гепатит В Этиология, эпидемиология: Гепатит В - острое воспаление печени, вызываемое
ДНК-содержащим гепадновирусом (42 нм), передающееся парентеральным, половым, а также перинатальным путем, чаще сопровождается формированием длительного вирусоносительства и/или переходом в хронический гепатит и цирроз печени. Заболевание составляет 40-45 % клинически проявляющегося гепатита в экономически развитых странах. В настоящее время оно все чаще фигурирует как заболевание, передающееся половым путем, а также от инфицированной матери ее ребенку, если заболевание наблюдается в III триместре беременности и беременная становится не только HbsAg-положительной, но и одновременно HbeAgположительной. Вероятность передачи HBV ребенку в I или II триместре беременности остается очень небольшой. В высокоэндемичных регионах заражение в детском возрасте происходит, вероятно, горизонтальным путем: через поцелуи, бытовые предметы (зубные щетки и лезвия) и при инъекциях, контакт в дошкольных учреждениях. Кровососущие членистоногие (москиты, постельные клопы) могут быть переносчиками инфекции. Парентеральное заражение возможно при использовании нестерильных инструментов, шприцев, игл наркоманами, стоматологами, косметических проколах ушей и маникюре, неврологическом обследовании, профилактических прививках, подкожных инъекциях, акупунктуре. К группе риска относятся обслуживающий больного  персонал.
персонал.
Вирион гепатита В состоит из поверхностного слоя (1) и сердцевины (2) (Рис. № 8). Сердцевина (core) вируса формируется в ядре гепатоцитов и содержит ДНК-полимеразу, двухцепочечную ДНК, ядерный антиген и е-
антиген, а поверхностные частицы (HbsAg) –
формируются в цитоплазме гепатоцитов. В
сыворотке в свободном состоянии циркули-
руют сферические частицы и трубочки HbsAg. Описаны различные варианты генома HBV, которые образуются вследствие мутаций в
разных рамках считывания.
Рис. №8. Строение вириона гепатита В (HBV, частица Дейна).
Отличить вирусный гепатит В от гепатита А в продромальную фазу или в клинической стадии без помощи лабораторных исследований не представляется возможным. Несколько лет назад было показано, что гепадновирусы могут поражать и другие органы
111
кроме печени, но дискутируется вопрос, является ли это следствием внепеченочной инфекции или опосредованно иммунологически.
Клиническое течение острого гепатита В у взрослых более тяжелое, общая картина с другими формами острых
гепатитов сходная. Лабораторные исследования включают определение трансаминаз, концентрацию билиру-
бина и железа сыворотки крови, про-
ведение электрофореза белков сыворотки. Точная диагностика возможна лишь с помощью дополнительных иммунологических исследований
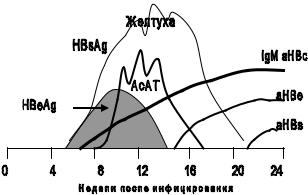
Рис. № 9. Динамика маркеров H BV
В настоящее время определяются серологические маркеры вирусного гепатита В. (Рис.№ 9), (Табл. № 23).
Профилактика пассивная проводится до заражения или в течение нескольких часов после него гипериммунным сывороточным глобулином с высоким титром антител.
Вакцинация рекомбинантной вакциной проводится здоровым людям в/м в дозе 10 мкг (1 мл) дважды с интервалом 1 мес. с последующей ревакцинацией через 6 мес. по-
сле первого введения. При сохранении угрозы заражения следует проводить ревакцинацию через 5–7 лет.
Контингент, подлежащий вакцинации против гепатита В: а) хирурги, стоматологи, студенты-медики; в) сотрудники больниц и лабораторий, контактирующие с кровью; в) больные и сотрудники онкологических, гематологических, гепатологических, нефрологических, психиатрических отделений; г) больные с психическими расстройствами; д) лица, случайно контактирующие с HBsAg-положительной кровью; е) лица, бывшие в тесном семейном и половом контакте с HBsAg-положительными носителями; ж) дети, рожденные от HBsAg-положительных матерей; з) дети при осуществлении расширенной программы иммунизации; и) наркоманы; к) мужчины – гомосексуалисты; л) лица, направляющиеся в районы высокого риска инфекции. Важно отметить, что именно эта форма гепатита часто переходит в хроническую, особенно это учитывается при пересадке органов.
Гепатит Д
HDV представляет маленькую частицу (36 нм), которая содержит РНК, покрытую HBsAg. HDV не способен к самостоятельной репликации, но может вызывать инфекцию при активации в присутствии вируса HBV. Заражение HBV и HDV может произойти одновременно (коинфекция), либо HDV может поражать хронического носителя HBsAg (суперинфекция). Передача вируса тесно связана с передачей вируса-помощника, т.е. HBV.
Диагноз острого гепатита D ставят на основании повышенного титра в сыворотке анти-HDV IgG. Коинфекцию диагностируют по наличию в сыворотке анти-HDV IgM и высокого титра анти-HBc IgM, которые проявляются в течение 1 недели. Анти-HDV IgM исчезают к 5-6 неделе, что свидетельствует об излечении от HDV-инфекции, но могут персистировать на протяжении 12 нед – свидетельствует о хронизации процесса. При исчезновении анти-HDV IgM начинают выявляться анти-HDV IgG. Выявляют также HBsAg, однако в низком титре, или не обнаруживаются, снижение титра анти-HBc IgM, до выявления маркеров HDV может ошибочно ставится диагноз острого гепатита С. Клинически картина не отличима от гепатита В, однако может отмечаться двухфазный подъем активности АСТ, при этом второй пик обусловлен острым поражением HDV.
Для суперинфекции HDV у носителей HBV характерны раннее появление в сыворотке анти-HDV IgM, почти одновременно с анти-HDV IgG, и персистенция обоих классов антител. У этих больных анти-HBc IgM обычно отсутствуют или выявляются в низких
112
титрах. HDV-инфекция угнетает репликацию HBV и у больных обычно отсутствуют
HBeAg и HBV-ДНК.
Вакцинация против гепатита В создает у реципиента иммунитет к HBV-инфекции и защищает против HDV-инфекции.
Гепатит С
Инкубационный период заболевания составляет от 5 до 12 нед, только у 25 % зараженных развивается желтуха, может протекать бессимптомно, у ВИЧ-инфицированных быстро прогрессирует. HCV-РНК может обнаруживаться в сыворотке через 1-2 нед после инфицирования. Активность сывороточных трансаминаз нарастает умеренно через 7-8 нед, превышая в 15 раз верхнюю границу нормы. При полном выздоровлении HCV-РНК в сыворотке не выявляется, но антитела персистируют в течение нескольких месяцев. Через год у большинства больных с посттрансфузионным гепатитом сохраняется повышенная активность трансаминаз.
Разработка вакцин против HCV находится на начальном этапе.
Гепатит Е
HEV-РНк-содержащий вирус (32-34 нм), не покрытый оболочкой, клинически напоминает гепатит А, редко встречается у детей. Инкубационный период при заражении через кровь длится от 22 до 46 сут, а при фекально-оральном заражении от 34 до 46 сут. У 100 % больных возникает желтуха и отсутствуют внепеченочные проявления. HEV приводит к острой печеночной недостаточности в эндемичных районах, отмечается фульминантное течение заболевания. Летальность высокая среди беременных женщин в III триместре и составляет около 25%, проявляется острым геморрагическим синдромом, энцефалопатией и почечной недостаточностью.
К профилактическим мерам относятся употребление чистой воды, соблюдение правил гигиены и повышение санитарной культуры. В связи с общим генотипом вируса возможна разработка вакцины.
Таблица 23
Значение серологических маркеров в диагностике вирусных гепатитов.
Маркер |
Значение |
|
|
Гепатит А |
|
Анти-HAV IgM |
Острый гепатит А |
|
Анти-HAV IgG |
Иммунитет к гепатиту А |
|
|
Гепатит В |
|
|
Появляется в крови через 6 нед после заражения в период клинической манифестации и исчезает |
|
HBsAg |
через 3 мес. в фазу реконвалесценции, сохранение в сыворотке более 12 нед свиде- |
|
|
тельствует о переходе в хроническую форму, а более 6 мес. о вирусоносительстве |
|
HBcAg |
Ядерный антиген, в периферической крови не выявляется, а методом иммунофлюооресценции выяв- |
|
ляется в ядрах гепатоцитов |
||
|
||
|
Острый гепатит В (высокий титр) |
|
Анти-HBc IgM |
Хронический гепатит В (низкий титр), обнаруживаются после элиминации HBsAg из сыворотки в |
|
|
течение 6 мес. и более |
|
Анти-HBc IgG |
Контакт в анамнезе с больными гепатитом В (HBsAg-отрицательный) |
|
Хронический гепатит В (HBsAg-положительный) |
||
|
||
|
Выздоровление и формирование иммунитета, обнаруживаются после вакцинации. Появляются через |
|
Анти-HBs |
3 мес после начала заболевания в фазу реконвалесценции и сохраняются длительное |
|
|
время |
|
|
Продукт распада HbcAg, коррелирует с продолжающейся репликацией вируса и контагиозностью, |
|
HBeAg |
ненадолго появляется в острой фазе, элиминируется раньше, чем HBsAg. Персистен- |
|
|
ция более 10 нед свидетельствует о хронизации |
|
Анти-HBe |
Предвестник полного выздоровления, низкая контагиозность |
|
ДНК– |
Активная репликации вируса при остром и хроническом гепатите (с наличием HbeAg) |
|
полимераза |
||
|
||
HBV-ДНК |
Продолжающаяся инфекция, следует определять у HbeAg –положительных и у анти-Hbe- |
|
положительных пациентов, особенно при подозрении на хронический гепатит. |
||
|
||
|
Гепатит D |
|
АнтиHDV IgM |
Острая или хроническая инфекция, вызванная HDV |
|
АнтиHDV IgG |
Хроническая инфекция HDV (высокий титр с наличием антиHDV IgM) |
|
Инфекция HDV в прошлом (низкий титр в отсутствие антиHDV IgM) |
||
|
||
|
|
В преджелтушной стадии гепатит можно ошибочно принять за другие инфекционные болезни, синдром острого живота (аппендицит или гастроэнтерит). Наличие желчных
113
пигментов в моче, уплотнение и увеличение печени, и повышение активности сывороточных трансаминаз, исследование маркеров инфекции являются наиболее важными признаками в диагностике острого вирусного гепатита. В желтушной стадии дифференцируется с хирургическим внепеченочным холестазом, разграничение проводится с лекарственными реакциями на основании анамнеза. В постжелтушной стадии с хроническим гепатитом.
Лечение вирусных гепатитов. Больные гепатитом в нашей стране госпитализируются. Основу терапии составляет постельный режим в период разгара болезни и рациональное питание. Пищевой рацион должен быть полноценным, но с ограничением тугоплавких жиров, экстрактивных веществ. Обработка пищи щадящая (паровая, отварная, молотая и др.). Обильное питье (5% раствор глюкозы и отвары легких желчегонных трав).
В настоящее время разработаны протоколы лечения вирусных гепатитов В и Д, включающие назначение базисной терапии (ферменты, желчегонные, сорбенты, фитотерапия и т.д.) и назначение интерферонотерапии (виферон, интрон, реаферон и др.). Интерферонотерапия проводится длительно (от 6 мес. до 1 года), продолжительность курсов и дозы препаратов интерферона определяются индивидуально в зависимости от состояния функций печени, ее размеров и наличия маркеров вирусного гепатита.
При выраженной интоксикации полезно проведение энтеральной дезинтоксикации (энтеродез по 2,5 – 5 г 4-5 раз в день 3-5 дней, с предварительным разведением в воде, чае, компоте). При повторных диспептических явлениях (тошнота, рвота) показана инфузионная терапия (глюкоза, электролиты), противорвотные препараты назначаются в низких дозах, ингибиторы протеаз, антибиотики. Кортикостероиды не оказывают влияния на степень печеночного некроза, скорость излечения и состояние иммунной системы, их применение оправдано лишь при холестатическом гепатите А в течение длительного периода выздоровления. Также используются урсофальк, урсосан, гепатофальк планта, адеметионин при мучительном зуде используются препараты, связывающие желчные кислоты или антигистаминные средства. Для лечения упорных болей в верхних отделах живота используются спазмолитики. Витамины. Возможно применение α-интерферона в старшем возрасте при вирусном гепатите С, с целью предупреждения хронизации процесса в дозе 5-6 млн ЕД 3 раза в нед в течение 3 мес., при гепатите В детям младшего возраста природный α-интерферон (вэлферон) до 10 МЕ/м2 3р/нед в течение 12 нед.
Таблица 24
Диспансерное наблюдение реконвалесцентов вирусного гепатита
Рекомендации |
Вирусный гепатит А |
Вирусный гепатит В |
Частота осмотра |
Через 1 мес. после выписки лечащим вра- |
Не позднее, чем через 1 мес. после |
|
чом стационара |
выписки лечащим врачом стационара; |
|
|
в дальнейшем при отсутствии отклоне- |
|
|
ний врачом КИЗа поликлиники через 3, |
|
|
6, 9, 12 мес. после выписки |
Кратность исследований |
Через 1 мес. после выписки лечащим вра- |
при отсутствии отклонений в анализах |
- физикальный осмотр (жалобы, |
чом стационара |
наблюдение в КИЗе поликлиники через |
размеры печени и селезенки) |
|
3, 6, 9, 12 мес. после выписки из ста- |
- активность АЛТ, тимоловой и |
|
ционара |
сулемовой пробы, билирубина |
|
|
- серологические маркеры |
|
|
Снятие с «Д» учета |
Через 1 мес. после выписки при отсутствии |
При отсутствии хронизации процесса и |
|
у реконвалесцентов клинических и биохи- |
двукратном отрицательном результате |
|
мических отклонений; |
исследования на HBsAg, проведенного |
|
Через 3 мес. после выписки, реконвалес- |
с интервалом 10 дней |
|
центы с остаточными явлениями берутся |
|
|
на учет в КИЗе, .где проводится повторное |
|
|
обследование |
|
Рекомендации при выписке: 1) пищевой режим – диета № 5, освобождение от тяжелого физического труда и занятий спортом на 3-6 мес.; санторно - курортное лечение через 6 мес. после перенесенного заболевания. Противопоказаны профилактические прививки в течение 6 мес. (кроме противостолбнячной и антирабической вакцины), применение гепатотоксических препаратов, проведение плановых операций.
Вопросы для тестового контроля:
114

№ |
Содержание вопросов |
Эталоны |
|
п/п |
ответов |
||
|
|||
1 |
При типичной форме вирусного гепатита желтуха: а) наблюдается; |
а |
|
|
б) не наблюдается |
|
|
2 |
Трансплацентарная передача вирусного гепатита В: а) возможна |
а |
|
|
б) не возможна |
|
|
3 |
Передача вируса гепатита В осуществляется следующими путями: |
в, г |
|
|
а) воздушно-капельный; б) пищевой; в) шприцевой; г) гемотранс- |
|
|
|
фузионный |
|
|
4 |
При субклинической форме гепатита А отмечаются: а) увеличение |
в |
|
|
печени; б) слабая иктеричность склер и кожи; в) повышение актив- |
|
|
|
ности АЛТ в сыворотке крови; г) билирубинемия; д) выделение в |
|
|
|
моче желчных пигментов |
|
|
5 |
Характерными клинико-лабораторными показателями типичного |
б, в, д |
|
|
гепатита А в период разгара являются: а) лихорадка; б) желтуха |
|
|
|
в) гепатомегалия; г) боли в мышцах и в суставах; д) увеличение по- |
|
|
|
казателя АЛТ |
|
|
6 |
При пальпации печени у больного гепатитом можно выявить: а) |
б, г, д |
|
|
бугристую поверхность; б) увеличение размеров печени; в) острый |
|
|
|
край; г) плотно-эластическую консистенцию; д) болезненность во |
|
|
|
всех отделах |
|
|
7 |
Для безжелтушной формы острого вирусного гепатита характерен: |
а |
|
|
а) повышенный уровень сывороточных трансаминаз; б) нормаль- |
|
|
|
ный уровень сывороточных трансаминаз |
|
|
8 |
Гепатит Е наиболее неблагоприятно протекает у: а) детей раннего |
в |
|
|
возраста; б) у детей школьного возраста и подростков; в) беремен- |
|
|
|
ных женщин |
|
|
9 |
При вирусном гепатите А самочувствие больного с момента появ- |
б |
|
|
ления желтухи: а) ухудшается; б) улучшается |
|
|
10 |
При вирусном гепатите С часто отмечается: а) фульминантная фор- |
б |
|
|
ма; б) хронизация процесса; в) выздоровление |
|
Ситуационные задачи:
№ |
Содержание задач |
Эталоны ответов |
||
п/п |
|
|
|
|
1. |
Больная Маша В..8 лет поступила в отделение |
1.Можно предположить, что имеет |
||
|
с жалобами на тошноту, боли в животе, жид- |
место вирусный гепатит А, пред- |
||
|
кий стул, повышение температуры тела до |
желтушный период, либо безжел- |
||
|
38,4 С. Из анамнеза известно, что вышеуказан- |
тушная форма острого |
вирусного |
|
|
ные жалобы появились два дня назад. Ребенок |
гепатита А. |
|
|
|
от 1 беременности, которая протекала без осо- |
2.Лечение: |
|
|
|
бенностей. Роды в срок, в затылочном предле- |
Режим - постоянный. |
|
|
|
жании. Девочка развивалась соответственно |
Диета - стол №5 по Певзнеру. Ви- |
||
|
возрасту, редко болела ОРВИ. Наследствен- |
тамин Е, дезинтоксикационная те- |
||
|
ность не отягощена. |
рапия, внутривенное введение 10% |
||
|
Объективно: общее состояние средней степени |
раствора глюкозы |
с |
раствором |
|
тяжести, кожные покровы умеренно бледные, |
Рингера (2:1). |
|
|
|
чистые. Зев - слегка гиперемия. Носовое дыха- |
Кортикостероидные |
препараты - |
|
|
ние не затруднено. Тонус мышц сохранен. В |
преднизолон 1 мг/кг в течение 3-5 |
||
|
легких дыхание везикулярное, хрипов нет. ЧД |
дней. |
|
|
|
26 в минуту. Тоны сердца ясные, ритм пра- |
Симптоматическая |
терапия - жа- |
|
|
115 |
|
|
|
вильный. ЧСС - 96 в минуту. Живот при паль- |
ропонижающие, |
мочегонные, |
|
пации мягкий, болезненный в правом подребе- |
транквилизаторы, ноотропы. |
||
рье. Печень +3,0 см. из под края реберной дуги, |
3.Дифференциальный диагноз: |
||
селезенки не увеличена. Мочится достаточно, |
|
кишечные инфекции |
|
моча цвета пива с желтой пеной, стул ахолич- |
|
ОРВИ |
|
ный. В исследованиях крови: уровень билиру- |
|
ревматизм |
|
бина (свободная форма) 10 мкмоль/л. АЛТ – |
|
острый аппендицит |
|
2,0ммоль/ч.л. АСТ – 2,4 ммоль/ч.л. |
|
инфекционный мононуклеоз |
|
Вопросы: О каком заболевании можно думать, |
|
острый холецистит |
|
чем обосновывается диагноз? Назначить лече- |
|
||
|
|
|
|
ние. Дифференциальный диагноз. |
|
|
|
2.Больной Сергей С., 10 лет поступил в отделе- 1.Диагноз: Вирусный гепатит В, ние с жалобами на желтушное окрашивание типичное течение средней степени
кожных покровов, носовые кровотечения, кож- |
тяжести, желтушный период. |
||||||
ный зуд, слабость, недомогание. |
2.Лабораторные |
исследования: |
|||||
Из анамнеза известно, что ребенок от 1 бере- |
трансаминазы, билирубин, железо |
||||||
менности, протекавшей на фоне токсикоза 2 |
сыворотки крови в динамике, ЭКГ, |
||||||
половины, роды в срок без особенностей. Ре- |
протеинограмма, |
серологические |
|||||
бенок развивался не отставая от сверстников. |
маркеры вирусного гепатита. В |
||||||
Перенесенные заболевания: ОРВИ, острый ап- |
УЗИ органов брюшной полости, |
||||||
пендицит 3 месяца назад (проведена операция- |
почек, копрограмма, общий анализ |
||||||
аппендэктомия). |
|
|
мочи, анализ мочи по Нечипорен- |
||||
Объективно: общее состояние средней тяжести. |
ко. |
|
|
|
|||
Кожные покровы, склеры желтые, отмечается |
3.Лечение: |
|
|||||
зуд, расчесы. Носовое дыхание не затруднено, |
Диета - стол №5 по Певзнеру. |
||||||
зев спокоен. Температура |
тела 36,8 С. |
Режим - постельный. |
|||||
В легких дыхание везикулярное. ЧД 20 в мину- |
Витамин |
Е, дезинтоксикационная |
|||||
ту. Тоны сердца ясные, ритм правильный, ЧСС |
терапия, |
внутривенное введение |
|||||
- 96 в минуту. Границы сердца в пределах нор- |
10% раствора глюкозы с раствором |
||||||
мы. Живот при пальпации мягкий, болезнен- |
Рингера 2:1. Преднизолон 1 мг/кг 5 |
||||||
ный в правом подреберье. Печень +2,0 см из- |
дней, затем отмена, постоянно |
||||||
под края реберной дуги. Селезенка не увеличе- |
снижая дозу; ингибиторы протеаз - |
||||||
на. |
|
|
|
контрикал. |
|
||
Лабораторные данные: в общем анализе - кро- |
4.Дифференциальный диагноз: |
||||||
ви лейкопения, лимфоцитоз, СОЭ - 20 мм/ч. |
|
инфекционный мононуклеоз |
|||||
Билирубин крови - 80 мкмоль/л, АлАТ 3,2 |
|
иерсиниоз |
|
||||
мкмоль/ч.л., АСТ 2,4 мкмоль/ч.л. Протромби- |
|
токсический гепатит |
|||||
новый индекс 0,4. Сулемовая проба 1,6 мл. |
|
|
|
|
|||
Вопросы: 1.Поставить предположительный ди- |
|
|
|
|
|||
агноз. |
2.Наметить |
план |
обследования. |
|
|
|
|
3.Назначить лечение.4.Дифференциальный ди- |
|
|
|
|
|||
агноз. |
|
|
|
|
|
|
|
Рекомендуемая литература:
Основная:
2. Нисевич Н.И., Учайкин В.Ф. Инфекционные болезни у детей. - М.: "Медицина",
2008, -790 с.
Дополнительная:
1. Краснов В.В. Инфекционные болезни в практике педиатра. Нижний Новгород,
1997.-103 с.
116
2.Лечение вирусных гепатитов у детей. //Под ред. А.А.Баранова, В.Ф. Учайкина, Т.И.Чередниченко и др., М., 2003, 128 с.
3.Инфекционные болезни у детей / под редакцией профессора Э.Н. Симованьян - Ростов на Дону: Феникс, 2007, - 766 с. – (Высшее образование).
Занятие № 15. ОСТРЫЕ КИШЕЧНЫЕ ИНФЕКЦИИ
Цель занятия: ознакомиться с вопросами эпидемиологии, этиопатогенеза наиболее распространенных кишечных инфекций у детей, изучить особенности клинических проявлений, диагностики и дифференциальный диагностики кишечных инфекций в детском возрасте, научиться составлять план лечения и профилактических мероприятий при кишечных инфекциях.
Вопросы для самоподготовки:
1.Этиология сальмонеллеза, дизентерии, эшерихиозов.
2.Патогенез кишечных инфекций у детей.
3.Особенности клинических проявлений, диагностики дизентерии.
4.Классификация, клиника основных форм сальмонеллеза у детей.
5.Клинические проявления эшерихиозов у детей. Понятие о токсикозе с эксикозом.
6.Дифференциальный диагноз кишечных инфекций.
7.Принципы терапии острых кишечных инфекций у детей.
Острые кишечные инфекции (ОКИ) – это большая группа инфекционных заболеваний человека с энтеральным (фекально-оральным) механизмом заражения, вызываемых патогенными (шигеллы, сальмонеллы и др.) и условно-патогенными бактериями (протей, клебсиеллы, клостридии и др.), вирусами (рота-, астро-, калици-, группы Норфолка и др.) и простейшими (амеба гистолитика, криптоспоридии, балантидия коли и др.), объединенных развитием диарейного синдрома.
Вобщей структуре инфекционных заболеваний ОКИ составляют более 40% от всех госпитализированных больных, а в структуре инфекционной заболеваемости занимают второе место после ОРВИ и гриппа. В последние годы отмечается преобладание вирусных диарей в структуре всех ОКИ. Источником инфекции – является человек и/или животные. Пути передачи: контактнобытовой (новорожденные и дети первого года жизни), пищевой или водный (дети старшего возраста). При кишечных инфекциях, протекающих с бактериемией (например, брюшной тиф, кампилобактериоз), возможно внутриутробное инфицирование плода. Для кишечных инфекций характерна сезонность. Для большинства заболеваний бактериальной природы характерен летнеосенний подъем заболеваемости, для вирусных диарей – осенне-зимний период года. Иммунитет после перенесенных кишечных инфекций, как правило, видоспецифический и нестойкий. Передача антител от матери к плоду не происходит и поэтому дети оказываются высоко восприимчивыми к кишечным инфекциям уже с периода новорожденности.
Всовременной клинической практике используется классификация диарейных заболеваний ВОЗ, дополненная и адаптированная для практического врача. Согласно классификации по механизмам развития различают «инвазивные» (экссудативные), «секреторные» и «осмотические» диареи, разграничение которых имеет большое практическое значении (таблица 24)
|
|
Таблица 24 |
Классификация острых кишечных инфекций по типу диареи |
|
|
|
ИНВАЗИВНЫЙ (экссудативная диарея) |
|
Топический диаг- |
Возбудители |
Клинические синдромы |
ноз |
|
|
Гастрит, энтерит, |
Шигеллы, сальмонеллы, эшерихии (энтеро- |
Синдром нейро-токсикоза |
гастро-энтерит, |
патогенные, энтеро-инвазивные), иерсинии, |
(токсическая энцефалопа- |
колит, энтеро- |
Кампилобактер, клостри-дии, клебсиеллы, сине- |
тия). Синдром дегидрата- |
колит, гастро- |
гнойная палочка, стафилококк, энтеро-бактер, про- |
ции (токсикоз с эксико- |
энтероколит |
тей и другие условно-патогенные микроорганизмы. |
зом). Инфекционно- |
|
|
токсический шок. Токси- |
Дистальный колит |
Шигеллы, сальмонеллы , энтероинвазивные эше- |
ко-септический или ток- |
|
рихии, некротоксин продуцирующие штаммы: кло- |
сико- |
117
|
стридий, кампилобактера, протея, |
дистрофический синдром |
|
|
синегнойной палочки |
|
|
«Гемоколит» |
Энтерогеморрагические эшерихии и Шига-токсин |
Гемолитикоуремический |
|
|
продуцирующие штаммы |
синдром (Гассера) |
|
|
шигелл, сальмонелл, иерсиний и др. |
|
|
СЕКРЕТОРНЫЙ ("водянистая» диарея без явлений метеоризма) |
|||
Энтерит, гастроэн- |
Холерные (Эль-Тор, Бенгал), галофильные, НАГ- |
|
Синдром дегидратации |
терит |
вибрионы , энтеротоксигенные штаммы: эшерихий |
|
(токсикоз с эксикозом) |
|
(ЭТЭ), клебсиелл пневмо-ния, клостридий, кам- |
|
|
|
пилобактера, сальмонелл, иерсиний, стафилококка, |
|
|
|
протея, синегнойной палочки |
|
|
ОСМОТИЧЕСКАЯ(«водянистая» диарея с явлениями метеоризма) |
|||
Энтерит, гастроэн- |
Ротавирусы, астро-, калици-, торо- и вирусы группы |
|
Синдром дегидратации |
терит |
Норфолка, респираторно-кишечные : корона-, адено- |
|
(токсикоз с эксикозом) |
|
и реовирусы |
|
|
СМЕШАННЫЙ ТИП (инвазивно-секреторный, инвазивно-осмотический) |
|||
Возможно пораже- |
Бактериально-бактериальная или вирусно- |
|
Возможно развитие лю- |
ние любого отдела |
бактериальная микст-инфекция |
|
бого клинического |
кишечника |
|
|
синдрома |
При развитии «Инвазивного» типа диареи происходит адгезия микроорганизмов на поверхности энтероцитов с последующей инвазией возбудителя в клетки, а также в кровяное русло, развитие воспалительного процесса. Продукты жизнедеятельности бактерий, токсины приводят к транссудации через кишечную стенку белков, форменных элементов крови, потери ферментов и иммуноглобулинов, нарушается процесс расщепления углеводов, что способствует повышению осмолярности в просвете кишечника, нарушению всасывания воды и электролитов. Происходит усиление перистальтики и быстрое продвижение химуса. Наличие эрозивного или язвеннонекротического процесса в кишечнике с повышением чувствительности рецепторов и паретическим состоянием сфинктеров прямой кишки при дистальных колитах. «Осмотический» тип диареи возникает в результате проникновения в кишечник вирусов, которые проникая в энтероциты реплицируются и нарушают функцию клетки, кроме того повреждается щеточная кайма ворсинок
ипристеночный слой слизи тонкой кишки. Развивается нарушение пристеночного и полостного пищеварения в тонком кишечнике, снижается выработка дисахаридаз (главным образом лактазы), что приводит к накоплению избыточного количества негидролизированных углеводов), а также специализированных белков переносчиков, с помощью которых осуществляется транспорт продуктов гидролиза пищевых субстратов (моносахаридов, аминокислот) из просвета кишки. Оставшиеся в просвете (невсосавшиеся) вещества с высокой осмотической активностью являются причиной нарушения реабсорбции воды и электролитов и развития водянистой диареи. Поступая в толстую кишку, эти вещества становятся субстратами для ферментации кишечной микрофлоры с образованием большого количества органических кислот, газообразного водорода, углекислого газа, метана и воды. Результатом являются повышенное газообразование в кишечнике (метеоризм)
иснижение рН кишечного содержимого, поэтому синдром осмотической диареи у маленьких детей проявляется вздутием и болями в животе (коликами), появлением пенистого стула, отхождением газов. «Секреторные» диареи возникают в результате патогенного действия микробов с колонизацией микроворсинок слизистой эпителия кишки без их повреждения и без развития воспаления. Следствием такого типа взаимодействия возбудителей с кишечным эпителием являются процессы гиперсекреции, обусловленной ростом активности аденилатциклазы, повышением концентрации циклической АМФ в энтероцитах с усилением секреции воды в просвет кишечника. Отмечается снижение процессов реабсорбции жидкости при гиперпродукции кишечных гормонов, что усугубляет водно-электролитные и обменные нарушения. Снижение объема циркулирующей крови сопровождается гипоксией, метаболическим ацидозом, обменными расстройствами (в том числе аминокислотного баланса). Критериями тяжести при кишечных инфекциях являются степень проявлений общетоксического синдрома (вялость, слабость, температурная реакция и др.) и выраженность поражения различных отделов желудочно-кишечного тракта (боли в животе, рвота, кратность стула, его характер, наличие патологических примесей и др.). Выделяют легкие, среднетяжелые и тяжелые формы кишечных инфекций. Легкая форма ОКИ характеризуется умеренно выраженными проявлениями интоксикации (температура тела не выше 3838,5, снижение аппетита, недомогание, рвота однократно или вообще отсутствует) и диарейного синдрома (частота сту-
118
ла не превышает стул 6-8 раз в сутки). Среднетяжелая форма болезни проявляется выраженной интоксикацией (температура тела 38,5-390, головная боль, вялость и др.) и выраженным местным синдромом (рвота повторная, боли в животе, метеоризм, стул 10-12 раз, потери воды со стулом могут привести к появлению признаков обезвоживания – жажда, сухость языка и др.). Тяжелая форма ОКИ развивается преимущественно у детей раннего возраста из «группы риска», со сниженным иммунитетом. Характеризуется выраженным местным синдромом (стул «без счета», с большим количеством воды или других патологических примесей – слизи, зелени, гноя, крови), развитием целого ряда тяжелых синдромов (эксикоз II-III степени, гиповолемический шок, первичный токсикоз I-II-III степени, ИТШ I-II-III степени, гемолитико-уремический синдром, острая почечная недостаточность), своевременная диагностика которых очень важна для выбора адекватной тактики в отделениях реанимации и интенсивной терапии. Стертые ОКИ имеют минимальные клинические проявления со стороны ЖКТ (стул 3-4 раза в сутки, практически без воды и примесей) при отсутствии симптомов интоксикации и нарушения самочувствия. При субклинических формах – клинические проявления заболевания вообще отсутствуют. Выявляются эти атипичные формы обычно в очаге инфекции при целенаправленном обследовании контактных. Течение кишечных инфекций может быть острым (до 1 мес.), затяжным (до 3 мес), хроническое (свыше 3-х мес).
Шигеллез. Инкубационный период колеблется от нескольких часов (пищевой путь) до 7 дней (контактно-бытовой путь), чаще составляет 2-3 дня. У детей старше года выделяют два клинических варианта манифестных форм шигеллеза. Колитический вариант, наиболее типичный, характеризуется острым началом с повышением температуры до фебрильных цифр, которая держится 3-5 дней. В течение первых суток заболевания может быть одноили двукратная рвота, которая в последующие сутки обычно не повторяется. Ребенок становится беспокойным, вялым, отказывается от еды, плохо спит, жалуется на головную боль (при тяжелых формах могут иметь место явления менингизма, расстройство гемодинамики). Через несколько часов от начала заболевания появляются боли в животе, чаще схваткообразного характера без четкой локализации или в левой подвздошной области. Стул учащается, становится жидким, появляются патологические примеси в виде мутной слизи, зелени, а иногда и крови. В начале заболевания стул имеет каловый характер, к концу суток, чаще на 2 день болезни он становится скудным, теряет каловый характер и запах, приобретает вид "ректального плевка" – комочек мутной слизи (нередко гноя) с прожилками (или примесью) крови. В этот период болезни появляются характерные для шигеллезов тенезмы - тянущие боли в животе. Иногда позывы могут быть ложными. Отмечается податливость ануса с явлениями сфинктерита, реже – зияние ануса. Возможно развитие выпадения слизистой оболочки прямой кишки. При глубокой пальпации прощупывается болезненная или чувствительная сигмовидная кишка в виде уплотненного тяжа за счет ее спазма и инфильтрации. Гастроэнтероколитный вариант начинается с многократной, иногда неукротимой рвоты, лихорадки, сопровождающейся резкой головной болью, иногда явлениями менингизма, судорогами. Позже может развиться эксикоз I-II степени. Кишечная дисфункция появляется спустя несколько часов, стул имеет вначале энтеритный характер, лишь к концу первых, началу вторых суток - развивается типичный для дизентерии синдром дистального колита. Тяжелые формы заболевания протекают с развитием геморрагического колита. У детей первого года жизни возможно подострое начало болезни; чаще синдром энтероколита и энтерита редкость «колитической» формы болезни. Эквивалентами синдрома дистального колита являются беспокойство, натуживание ребенка во время дефекации, сучение ножками и покраснение лица; тяжесть болезни обусловлена нарушениями гемодинамики, водно-минерального и белкового обмена; К специфическим осложнениям шигеллеза относят инфекционно – токсический шок, острую почечную недостаточность, гемолитико – уремический синдром, выпадение слизистой прямой кишки, динамическую кишечную непроходимость, кишечное кровотечение, реактивный панкреатит, инвагинацию, трещины и эрозии заднего прохода, аппендицит, дисбактериоз кишечника. Такие специфические осложнения как прободение кишечника и развитие перитонита у детей практически не встречаются. Среди неспецифических осложнений, особенно у детей раннего возраста, встречаются отиты, бронхиты и пневмония (чаще как осложнения наслоившейся ОРВИ), инфекция мочевыводящих путей. Лабораторное подтверждение дизентерии осуществляется бактериологическим методом (выделение шигелл из испражнений) и серологическим (РПГА с эритроцитарным диагностикумом). Диагностически значимыми являются рост титров антител в 4 и более раз ко 2-й неделе заболевания, а также появление антител в диагностических титрах (1 : 200 и выше у детей старше года и 1 : 100 и выше - у больных до года). Экспресс – методы диагностики являются информативными и высокоспецифичными. Используют
119
иммунофлюоресцентный, иммуноферментный анализ, реакцию угольной агломерации, О – агрегатгемагглютинационную пробу, РСК, ПЦР и др.
Сальмонеллезы. Источником инфекции являются животные и человек. Пути передачи: пищевой, контактно – бытовой, реже водный. Инкубационный период продолжается от нескольких часов до 5 – 8 суток. Типичная желудочно – кишечная форма встречается наиболее часто. Заболевание начинается остро с повышения температуры тела, развития симптомов интоксикации и кишечной дисфункции. Гастрит наблюдается чаще у детей старшего возраста. Заболевание начинается остро появляются многократная рвота, боли в животе, повышается температура тела. Одновременно нарастают слабость, головная боль, снижается аппетит. Живот вздут, болезненный в эпигастральной области. Стул не изменяется. Энтерит начинается постепенно с периодически возникающего беспокойства, снижения аппетита. Температура тела субфебрильная. Стул жидкий, пенистый, обильный до 5 – 10 раз в сутки. Отмечаются признаки токсикоза с эксикозом. Гастроэнтерит характеризуется длительной лихорадкой, выраженными симптомами интоксикации, учащением стула до 3 – 8 раз в сутки, рвотой. Стул жидкий, обильный, водянистый, пенистый с примесью слизи
изелени. У большинства больных развивается обезвоживание I – II степени. С первых дней болезни язык сухой, обложен белым налетом, живот вздут, отмечаются урчание, шум плеска по ходу кишечника. У части больных в начальном периоде преобладает нейротоксикоз. В ряде случаев развивается инфекционно – токсический шок. Энтероколит и гастроэнтероколит развиваются остро: температура тела повышается до 38,5 – 39,5° и сохраняется на этом уровне в течение 5 – 7 суток с периодическими повышениями и снижениями. У больных с гастроэнтероколитной формой сальмонеллеза отмечается рвота – нечастая (2 – 3 раза в сутки), но упорная, сохраняющаяся, как правило, в течение всего острого периода. С первых дней болезни стул частый, обильный, с неприятным запахом, темно – зеленого цвета (в виде «болотной тины»), с большим количеством слизи и прожилками крови. Живот вздут, при пальпации определяется разлитая болезненность, часто боли локализуются вокруг пупка и по ходу толстой кишки. Увеличиваются размеры печение
иселезенки. Симптомы интоксикации достигают максимума к 3 – 5 м суткам. У половины больных наблюдаются признаки обезвоживания I – III степени. Характерны торпидное течение, продолжительная дисфункция кишечника, длительное бактериовыделение. Колит (дизентериеподобная форма) начинается остро, с повышения температуры тела, появления учащенного, жидкого, содержащего каловые массы стула. Сходство с дизентерией заключается в наличии примеси слизи, иногда и крови в испражнениях. Однако тенезмов и зияния ануса не наблюдается. В анализе крови в острый период отмечаются лейкоцитоз, нейтрофилез с палочкоядерным сдвигом, повышенная СОЭ. Тифоподобная форма встречается редко, преимущественно у детей школьного возраста и подростков, по клиническим проявлениям напоминает тифо-паратифозные заболевания. Септическая форма возникает чаще у новорожденных и детей раннего возраста с отягощенным преморбидным фоном. Осложнения могут быть специфического (инфекционно-токсический шок, ДВС – синдром, гемолитико-уремический синдром, миокардит, дисбактериоз кишечника) и неспецифического характера (бронхиты, пневмонии, отиты, синуситы и др.). Для диагностики используют бактериологический метод (выделение бактерий в испражнениях, рвотных массах, промывных водах желудка, крови, моче, ликворе, слизи из зева и носа). Для серологического исследования используют РНГА с эритроцитарным диагностикумом и цистеиновую пробу (на 5–7-е и 12– 15– е сутки болезни). Диагностическими титрами при определении суммарных антител в РНГА являются – 1:100 (у детей до 1 года) и 1:200 (старше 1 года). Эшерихиозы. Эшерихии подразде-
лятся на несколько подгрупп: энтропатогенные (ЭПЭ), энтротоксигенные (ЭТЭ), энтероинвазивные (ЭИЭ), энтерогеморрагические (ЭГЭ); энтероагрегативные (энтеровыстилающие) (ЭАЭ)
идиффузно-прикрепляющиеся (ДПЭ) . Чаще всего в педиатрической практике встречаются эшерихиозы, вызванные первыми тремя группами бактерий. ЭПЭ вызывают заболевание у детей в возрасте от 3 мес. до 1 года с отягощенным преморбидным фоном, находящиеся на искусственном вскармливании. Инкубационный период в среднем составляет 4-8 суток. Заболевание начинается с дисфункции кишечника по типу энтерита или гастроэнтерита, повышения температуры тела, нарушения общего состояния, появляются срыгивания или рвота (упорная, но нечастая – 2 – 3 раза в сутки). Стул имеет характер «водянистой диареи» - обильный, брызжущий, иногда смачивает всю пеленку, желтого цвета или бесцветный, с умеренным количеством слизи, перемешанной с калом и водой. Частота стула обычно нарастает к 5-7 дню болезни. Характерно развитие токсикоза с эксикозом, развитие осложнений (отит, анемия, гипотрофия, дисбактериоз кишечника, вторичный синдром мальабсорбции). У детей старше 3-х лет и взрослых развиваются эшерихиозы, вызванные ЭИЭ. Инкубационный период колеблется от нескольких часов до 1-3 суток. Заболева-
120
