
- •2. Медикаментозное лечение – основные группы препаратов:
- •3. Дополнительные методы лечения:
- •Тактика лечения больных стенокардией.
- •При ФК I – медикаментозное лечение не проводится, рекомендуются немедикаментозные мероприятия, воздействие на факторы риска, профилактический прием небольших доз аспирина (100 мг/сут), нитроглицерин сублингвально или в виде спрея по требованию.
- •При ФК III – добавляется один из не применявшихся ранее антиангинальных ЛС (чаще используют нитрат длительного действия с бета-блокатором или антагонистом кальция)
- •При ФК IV – показаны все три основных антиангинальных препарата (нитрат длительного действия, антагонист кальция, бета-блокатор), метаболическая терапия, ингибиторы АПФ и ставится вопрос о хирургическом лечении.
- •При неэффективности консервативного лечения на всех стадиях решается вопрос о хирургическом лечении!
- •Дифференциальная диагностика – см. вопрос 137.
- •Примечания: 1) при различных САД и ДАД ориентируются на более высокое значение 2) на фоне гипотензивной терапии степень АГ повышается на 1 уровень.
- •Стратификация риска – вероятность развития сердечно-сосудистых осложнений у данного пациента в ближайшие 10 лет (риск 1 – до 15%, риск 2 – 15-20%, риск 3 – 20-30%, риск 4 – более 30%).
- •Факторы, влияющие на прогноз и используемые для стратификации риска:
- •(до 55 лет для мужчин, до 65 лет для женщин)
- •Определение степени риска:
- •Степень I
- •Степень II
- •3. 3 и более факторов риска или ПОМ
- •NB! В диагнозе АГ указывается ее степень (I, II или III) и риск (1, 2, 3, 4).
- •Клинические проявления артериальной гипертензии.
- •В диагностике АГ выделяют два уровня обследования пациента:
- •а) амбулаторный – план обследования:
- •Критерии исключения НЦД:
- •2. Характерна лабильность АД с тенденцией к гипертензии
- •3. В области сердца выявляются зоны гипералгезии
- •Этиология
- •Патогенез
- •Классификация
- •Характеристика отдельных нарушений сердечного ритма
- •Синусовая тахикардия
- •Синусовая брадикардия
- •Пароксизмальная желудочковая тахикардия
- •Диагностика
- •Лечение
- •Коронарография сосудов сердца
- •Что такое коронарография
- •Коронарография сосудов сердца: как делают
- •Показания к коронарографии
- •Противопоказания к выполнению коронарографии
- •Возможные осложнения
- •Подготовка к коронарографии

При неустановленном возбудителе ИЭ лечение начинают и проводят, как при энтерококковом ИЭ, при отсутствии эффекта через 3-5 дней терапия осуществляется как при стафилококковом ИЭ.
В лечении ИЭ широко используется дезинтоксикационная терапия и экстракорпоральные методы очищения крови - плазмаферез и гемосорбция. Для профилактики тромбоэмболических осложнений вводят дезагреганты - дипиридамол по 2-3 мг/кг, трентал - 600 мг/сут, аспирин -250 мг/кг.
При прогрессировании сердечной недостаточности, перфорации створок клапанов сердца и их отрыве, абсцессах миокарда, грибковом эндокардите, рецидивирующих тромбоэмболиях показано хирургическое лечение.
Аритмии сердца
Аритмия сердца — патологическое состояние, при котором происходят нарушения частоты, ритмичности и последовательности возбуждения и сокращения сердца. Аритмия — любой ритм сердца, отличающийся от нормального синусового ритма (ВОЗ, 1978). При таком патологическом состоянии может существенно нарушаться нормальная сократительная активность сердца , что, в свою очередь, может привести к целому ряду серьёзных осложнений.
Термин «аритмия» объединяет различные по механизму, клиническим проявлениям и прогностическому значению нарушения образования и проведения электрического импульса.
Этиология
Наиболее частые причины нарушений сердечного ритма и проводимости:
1. Кардиальные причины:
ИБС, в том числе инфаркт миокарда и нестабильная стенокардия
Сердечная недостаточность
Кардиомиопатия
Приобретённые пороки сердца
Врождённые пороки сердца
Миокардиты

Пролапс митрального клапана 2. Лекарственные воздействия:
Сердечные гликозиды
Антиаритмические препараты (проаритмическое действие)
Диуретики
Симпатомиметики
3. Электролитные нарушения:
Гипокалиемия
Гиперкалиемия
Гипомагниемия
Гиперкальциемия и другие 4. Токсические воздействия:
Курение
Алкоголь
Тиреотоксикоз
5. Идиопатические аритмии
Патогенез
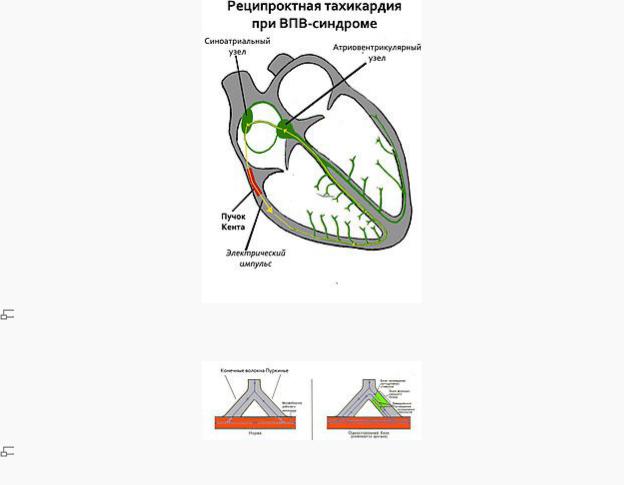
Рис. 1. Возникновение аритмии по механизму macro-re-entry при ВПВ-синдроме
Рис. 2. Возникновение аритмии по механизму micro-re-entry
Под влиянием одного или нескольких этиологических факторов нарушается одна или несколько функций сердца:
автоматизм (автоматическая генерация импульсов кардиомиоцитами водителем ритма)
возбудимость (способность кардиомиоцитов генерировать потенциал действия в ответ на раздражение)
проводимость (проведение импульса по проводящей системе сердца)
сократимость (сокращение сократительных кардиомиоцитов)
рефрактерность (электрическая инертность КМЦ некоторое время после проведения импульса, не допускающая возврат проведенного импульса и наложение последующего)
абберантность (возможность проведения импульса по дополнительным путям проводящей системы сердца)

Так, наиболее известными механизмами нарушений возбудимости (экстрасистолий, пароксизмальных тахикардий) являются:
механизм повторного обратного входа импульса (re-entry): macro-re-entry (циркуляция вокруг полых вен, при синдроме Вольфа-Паркинсона-Уайта: из предсердий через пучок Кента в миокард желудочков, затем через волокна Пуркинье, ножки и ствол пучка Гиса в атриовентрикулярный узел — обратно в предсердия; рис. 1); micro-re-entry[прим. 1] (при дистрофических и некротических изменениях возникает неполный однонаправленный блок проведения возбуждения к миофибрилле рабочего миокарда предсердий или желудочков. Но в этом же месте сохраняется способность антидромного проведения импульса. Если импульс зацикливается один-два раза — возникает экстрасистолия, если три и более — пароксизмальная тахикардия; рис 2.)
неравномерная реполяризация миокарда
увеличение амплитуды следовых потенциалов
увеличение автоматизма гетеротопных очагов
В основе аритмии лежит изменение условий формирования возбуждения сердечной мышцы или аномалия путей его распространения. Аритмии могут быть вызваны как функциональными нарушениями, так и тяжёлыми органическими поражениями сердца. В некоторых случаях причиной нарушений сердечного ритма являются врождённые особенности проводящей системы сердца. Определённую роль в возникновении аритмии играет состояние нервной системы. Например, психическое, эмоциональное напряжение вызывает изменения в темпе, а зачастую — и в ритме сердечных сокращений, в том числе, и здоровых людей. Аритмия нередко возникает у людей с заболеваниями центральной и вегетативной нервной системы.
Разные заболевания, сопровождающиеся нарушением анатомической структуры сердца или происходящих в нем обменных процессов, вызывают различные по продолжительности и характеру виды аритмии, и установить диагноз может только врач, выводы которого основываются на клинико-электрокардиографических данных.
Классификация
В зависимости от нарушенной функции сердца в настоящее время принято выделять следующие группы аритмий:
1.Нарушения автоматизма
1.Номотопные (водитель ритма — в синусовом узле)
синусовая тахикардия (СТ)
синусовая брадикардия (СБ)
синусовая аритмия (СА)
синдром слабости синусового узла (СССУ)
недыхательная синусовая аритмия
2.Гетеротопные (водитель ритма — вне синусового узла)
нижнепредсердный ритм
атриовентрикулярный ритм
идиовентрикулярный ритм
2.Нарушения возбудимости
1.Экстрасистолии
1.По источнику: предсердные, атриовентрикулярные, желудочковые
2.По количеству источников: монотопные, политопные
3.По времени возникновения: ранние, интерполированные, поздние
4.По частоте: единичные (до 5 в минуту), множественные (более 5 в минуту), парные, групповые
5.По упорядоченности: неупорядоченные, аллоритмии (бигеминия, тригеминия, квадригеминия)
2Пароксизмальные тахикардии (предсердная, АВ, желудочковая)
2Нарушения проводимости
1Увеличение проводимости (WPW синдром)
2Уменьшение проводимости (блокады: синоаурикулярная, внутрипредсердная, АВ, блокада ножек пучка Гиса)
