
болезни почек
.pdfОстрый гломерулонефрит: этиология, патогенез, клинические варианты, диагностика, принципы лечения.
Острый гломерулонефрит (ОГН) – острое двустороннее диффузное иммуновоспалительное заболевание почек с преимущественным поражением почечных клубочков, а также с вовлечением канальцев и (реже) интерстициальной ткани.
Этиология ОГН: 1) инфекции (80%):
а) бактериальные – нефритогенные штаммы (12, 49) β-гемолитического стрептококка группы А (80% всех инфекционных ОГН; ОГН возникает через 6-12 дней после тонзиллитов, скарлатины, фарингитов, отита, синусита), стафилококки и др.
б) вирусные – гепатит В, С, краснуха, герпес, аденовирус
в) паразитарные – малярия, шистосомоз, трихинеллез
2) токсические вещества (органические растворители, алкоголь, свинец, ртуть, ЛС: АБ, лазикс)
3) экзогенные неинфекционные антигены, действующие с вовлечением иммунных механизмов (прививки, сыворотки)
Предрасполагающие факторы: наследственная предрасположенность (HLA B12, DRw6, DRw4); повышенная семейная восприимчивость к стрептококковой инфекции; хронические очаги инфекции в организме; гиповитаминозы; охлаждение.
Патогенез пострептококкового ОГН:
1.Антигены нефритогенных штаммов стрептококков (эндострептолизин, стрептолизин-О, НАД-нуклеотидаза, дезоксирибонуклеаза В, гиалуронидаза) индуцируют выработку АТ, при этом часть АГ осаждается на базальной мембране клубочковых капилляров, а часть – циркулирует в крови.
2.Образовавшиеся АТ связывают АГ с образованием иммунных комплексов, в конечном счете фиксирующихся на базальной мембране клубочковых капилляров. Иммунные комплексы вызывают активацию системы комплемента, выделение хемотаксинов, привлечение нейтрофилов, что приводит к повреждение эндотелия и увеличению его проницаемости; также активируется фактор
Хагемана, происходит агрегация тромбоцитов и отложение фибрина в капиллярах клубочков.
Морфологические формы ОГН: пролиферативный эндокапиллярный, пролиферативный экзокапиллярный, мезангиопролиферативный, мезангиокапиллярный, склерозирующий.
Клинические варианты ОГН:
а) классическая триадная: мочевой синдром + отечный синдром + артериальная гипертензия
б) бисиндромная форма: мочевой синдром + артериальная гипертензия ИЛИ нефротический синдром
в) моносиндромная форма: изолированный мочевой синдром (иногда выделяют также моносимптомные отечную, гипертоническую, гематурическую формы)
г) нефротический синдром.
Основные клинические синдромы:
а) мочевой синдром – протеинурия (от 1 до 3 г/л и более), эритроцитурия (микрогематурия – чаще, число эритроцитов от 5-15 до 50-100 в поле зрения, макрогематурия – реже, моча цвета «мясных помоев»), цилиндрурия (чаще гиалиновые цилиндры)
б) отечный синдром: отеки - ранний признак заболевания у большинства больных; располагаются преимущественно на лице («лицо нефритика»), бледные, плотные, теплые, следы от надавливания не характерны, появляются после ночи, исчезают обычно через 2-3 недели; в тяжелых случаях возникает экссудативные плеврит, перикардит, асцит (причина нефритических отеков – снижение СКФ)
в) артериальная гипертензия – ранний признак заболевания у большинства больных; АД может быть повышено до умеренных, реже - до высоких цифр (180/120 мм рт.ст. и выше), возможно развитие ОЛЖН (причина гипертензии - гиперволемия и увеличение ОПС сосудов при активации РААС)
г) нефротический синдром: 1) массивная протеинурия больше 3 г/сут 2) гипопротеинемия (55 г/л и меньше) с диспротеинемией 3) гиперхолестеринемия (из-за компенсаторного усиления синтеза ХС при гипопротеинемии)
4) выраженные стойкие гипопротеинемические отеки (на ногах в положении стоя, на спине в положении лежа, мягкие, оставляют следы от надавливания, появляются быстро, т.е. это не нефритические, а нефротические отеки)
Клиника классической триадной формы ОГН:
-острое начало заболевания, иногда с явления ОЛЖН или судорожного синдрома («церебральный дебют»)
-жалобы на выраженную слабость, жажду, головные боли, тошноту, рвоту, интенсивные боли в пояснице с обеих сторон (чаще вместо боли – чувство холода или тяжести в пояснице)
-характерна олигурия (иногда может быть и анурия с умеренной азотемией), моча цвета «мясных помоев», протеинурия
-артериальное давление в пределах 140- 160/90-110, иногда выше 180/120 мм рт.ст., но снижается сравнительно быстро
-быстро появляются отеки на лице, веках, туловише, сопровождаются бледностью и сухостью кожи; могут быть «скрытые» отеки, определяемые при взвешивании больного
Диагностика ОГН:
1. Лабораторные методы исследования:
1)ОАК: снижение уровня гемоглобина (из-за гемодиллюции), умеренное повышение СОЭ
2)БАК: гипопротеинемия с диспротеинемией (гипоальбуминемия, преобладание 2- и реже-глобулинов), гиперлипидемией (проявления нефротического синдрома); снижение
концентрации СН50 (отражает гемолитическую активность комплемента) и С3-компонента комлемента; повышение мочевины и креатинина (при наличии ОПН)
3)ОАМ: протеинурия, гематурия; относительная плотность мочи не снижена
4)анализ мочи по Нечипоренко: гематурия (микроили макро-), эритроцитарные цилиндры
5)анализ мочи по Зимницкому: сохранение концентрационной функции почек
6)проба Реберга-Тареева: снижение СКФ
7)определение суточной протеинурии
2. Иструментальные методы исследования:
1)УЗИ почек: размеры органа не изменены или слегка увеличены, ткань отечна, чашечнолоханочная система не изменена
2)мазок из зева – для выявления стрептококков
3)изотопная ренография – в/в вводится гиппуран, меченый йодом, который избирательно накапливается в почках и выводится только через них, затем ставится 2 датчика на поясницу и 1 – на область сердца; кривая состоит из двух отрезков: секреторный сегмент говорит о работе клубочков и их способности захватывать из крови гиппуран,
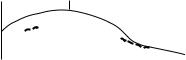
экскреторный – о работе 
 ГН
ГН 
 канальцев и собирательных
канальцев и собирательных 


 трубочек; при ГН снижена
трубочек; при ГН снижена
почечная секреция, поэтому первый отрезок расположен ниже нормы.
3) почечная биопсия – для морфологической верификации диагноза и подбора оптимального лечения.
Исходы ОГН: а) полное выздоровление б) летальный исход (чаще при осложнениях – эклампсии, ОЛЖН) в) переход в хроническое течение (1/2-1/3 всех случаев)
Принципы лечения ОГН:
1.Госпитализация в нефрологический стационар (4-8 недель), при выраженных отеках, АГ, значительных изменениях в моче – постельный режим (вплоть до улучшения состояния, но минимум 2 недели); диета № 7 (бессолевая): ограничение соли, ограничение потребления воды (суточный диурез + 400 мл), ограничение белков; ежедневный контроль выпитой и выделенной жидкости, контроль АД
2.Воздействие на стрептококковую инфекцию при высоких титрат антистрептококковых АТ и/или четкой связи ОГН с перенесенной стрептококковой инфекцией –
бензилпенициллин по 1 млн – 2 млн ЕД/сут в/м 7-10 дней.
3.Подавление аутоиммунных реакций: при затянувшемся ОГН, наличии нефротического синдрома – ГКС (преднизолон 50-60 мг/сут 1,0- 1,5 мес. с последующим постепенным снижением дозы), при неэффективности или противопоказании к ГКС – цитостатики.
4.Снижение свертывающей активности крови – рекомендуется при нефротическом синдроме (гепарин)
5.Диуретики – при выраженных отеках: фуросемид 20-80 мг 1 раз/сут
7.Лечение АГ: медикаментозная терапия показана при неэффективности диеты и постельного режима (ингибиторы АПФ, бетаблокаторы, блокаторы кальциевых каналов)
8.Санаторно-курортное лечение – показано не ранее, чем через 6 мес. после ОГН (приморские курорты).
Профилактика обострений гломерулонефрита:
1) лица, перенесшие ОГН, ставятся на диспансерный учет; обязательно проводится санация очаговой инфекции (особенно в миндалинах!)
2)противопоказана работа, связанная с переохлаждением, во влажной среде
3)лицам, страдающим аллергическими заболеваниями (крапивница, БА) противопоказаны профилактические вакцинации
Хронический гломерулонефрит: этиология, патогенез, клинические и морфологические варианты, диагностика, исходы, принципы лечения.
Хронический гломерулонефрит (ХГН) –
группа длительно протекающих (не менее 1 года) иммунновоспалительных заболеваний почек, разных по происхождению и морфологическим проявлениям, характеризующихся первичным поражением клубочкового аппарата почек с последующим развитием гломерулосклероза и ХПН.
Этиология ХГН:
1) следствие не излеченного или своевременно не диагностированного ОГН
Предрасполагающие факторы для хронизации ОГН: наличие в организме и обострение очагов стрептококковой инфекции; повторные
охлаждения (особенно влажный холод); неблагоприятные условия труда и быта; травмы; злоупотребление алкоголем и др.
2)длительно существующие очаги инфекции любой локализации (первично-хронический ГН)
3)продолжительное воздействие на почки ряда химических агентов (ЛС)
4)вакцинация (у предрасположенных к иммунокомплексным заболеваниям лиц)
Патогенез ХГН:
Аналогичен патогенезу ОГН (см. вопрос 50), но при этом макрофагальная реакция организма оказывается недостаточной и отложившиеся иммунные комплексы не удаляются из тканей почки, что приводит к хроническому течению воспалительного процесса.
Патоморфология ХГН: воспаление клубочков (инфильтрация клетками воспаления); очаговая или диффузная пролиферация мезангиальных, эпителиальных или эндотелиальных клеток.
Морфологические варианты ХГН: 1. Невоспалительные:
а) минимальные изменения клубочков –
гистологические изменения клубочков выявляются лишь при электронной
