
3 курс / Топографическая анатомия и оперативная хирургия / Хирургическая_анатомия_венечных_артерий,_Бокерия_Л_А_,_Беришвили
.pdf
В связи с этим нами изучены особенности венечных артерий при ТАЛА. Материалом для данного исследования служили сердца 43 больных с ТАЛА
(и АКМАЛА), умерших в возрасте от 4 дней до 12 лет (1987-1990 гг.). Все сердца име ли атриовентрикулярную конкордантность, желудочково-артериальную дискордантность. Во всех сердцах подтвержден митрально-полулунный фиброзный контакт.
В материал исследования включены сердца с право-передним и лево-передним по ложением аорты относительно легочного ствола. Мы не наблюдали сердец с право-зад ним расположением аорты (R. Van Praagh et al., 1971; J. Wilkinson et al., 1975). Из ма териала исследования исключены случаи с «верхомсидением» артериальных клапа нов и случаи с атрезией или «верхомсидящим» атриовентрикулярным клапаном.
Как показал анализ межартериальных взаимоотношений (см. табл. 2 и рис. 118), в 41 случае аорта располагалась спереди и справа или прямо впереди легочного ство ла, в двух случаях - спереди и слева от него. Таким образом, в 39 случаях (95,1%) име лась D-ТАЛА и в двух (4,9%) - L-ТАЛА, или анатомически корригированная мальпо-
|
зиция аорты и легочной артерии |
|||||||
|
(АКМАЛА). Число наблюдений в за |
|||||||
|
висимости от угла разворота коно- |
|||||||
|
трункуса |
(и, соответственно, |
прост |
|||||
|
ранственных взаимоотношений арте |
|||||||
|
риальных клапанов) по всей серии |
|||||||
|
представлено на рис. 118. Угол разво |
|||||||
|
рота конотрункуса на весь спектр |
|||||||
|
«транспозиций» в нашей серии коле |
|||||||
|
бался от 103 до 234°, что, по нашим |
|||||||
|
данным, |
должно было соответство |
||||||
|
вать формулам 5-11 соединения ВА. |
|||||||
|
Как показал анализ данных, действи |
|||||||
|
тельно, |
анализируемым сердцам |
||||||
|
с ТАЛА соответствовали 5-11 типы |
|||||||
|
соединения ВА. Распределение числа |
|||||||
|
наблюдений с ТАЛА, формула ВА |
|||||||
|
при каждом типе венечно-артериаль- |
|||||||
|
ного соединения, символичное изоб |
|||||||
|
ражение анатомии ВА и угол разворо |
|||||||
|
та конотрункуса при каждой форму |
|||||||
|
ле В А приведены на рис. 118. |
|
||||||
|
|
Как следует из данных литерату |
||||||
|
ры (U. Rowlatt |
et al, |
1963; |
L. Elliott et |
||||
|
al., |
1966; |
U.Hvass, |
1977; |
M.Yacoub |
|||
|
and |
R. Radley-Smith, |
1978; |
R. Shaker |
||||
|
and |
G. Puddu, |
1979; A. Gittenberger-de |
|||||
|
Groot et al., 1983; O. Bical et al., 1984; |
|||||||
|
J.Quaegebeur, |
1986; |
E.Bove |
et al., |
||||
Рис. 118. Взаимоотношения артериальных сосудов |
1988; D. Sidi et |
al., 1987; W. Brawn et |
||||||
al., |
1988; |
W.Norwood et |
al., |
1988; |
||||
и типы венечно-артериальной системы при транс |
C.Planche et al., 1988), наибольшее |
|||||||
позиции аорты и легочной артерии (ТАЛА). |
||||||||
число наблюдений ТАЛА имеет сег |
||||||||
В первом столбце даны сегментарная и венечно-артериальные |
||||||||
ментарную |
формулу 8 |
- |
69% |
|||||
формулы, во втором - пространственные взаимоотношения арте |
||||||||
(рис. 119, |
120). Второй |
по |
частоте |
|||||
риальных сосудов и типы строения венечно-артериальной систе |
||||||||
мы, в третьем - угол разворота конуса (средний), в четвертом - |
встречаемости |
является |
сегментар |
|||||
отхождение ВА от 1-го (1) и 2-го (2) лицевых синусов аорты и вет |
ная формула 7 А - 19% (рис. 121). Эти |
|||||||
ви этих ВА, в пятом - число собственных наблюдений (п). |
||||||||
две формулы составляют 88% |
от всех |
|||||||
АКМАЛА - анатомически корригированная мальпозиция аор |
||||||||
вариантов |
строения |
ВА при данном |
||||||
ты и легочной артерии. КА - конусная артерия. |
||||||||
Остальные обозначения те же, что и на рис. 21. |
пороке. На остальные семь |
формул |
||||||
194

приходится 12%, и все они встречаются исклю чительно редко. Венечно-артериальные форму лы 6-11 при ТАЛА встречаются в 75% случаев, а распределение формул 8-10, не представлен ных в литературе, в раздельном виде таково: формула 8 - 60,7%, формула 9 - 21,2%, форму ла 1 0 - 1 8 , 1 % .
Из всех приведенных в литературе формул венечно-артериального соединения при ТАЛА нами не выявлены только формулы 2, 4 и 5, ко торые встречаются крайне редко. Причем, про анализировав описания случаев с так называе мой задней транспозицией (R. Van Praagh et al, 1971; J. Wilkinson et al., 1975) и материалы изу чения отхождения аорты и легочной артерии от левого желудочка с расположением магистраль ных сосудов (МС) бок о бок или заднеправом по ложении аорты (P. Brandt et al., 1976; Е. Coto et al, 1979; R.Rivera et al, 1980; D. Murphy et al, 1981; M.Subirana et al, 1984), мы пришли к выводу, что в этих случаях варианты распреде ления ВА соответствуют формулам 2-4. Мы на
блюдали два сердца с отхождением аорты и легочной артерии от левого желудочка со второй сегментарной формулой распределения ВА, при которой крупная КА спереди
Рис. 120. Коррозионный препарат сердца с транспозицией аорты и легочной артерии. Строение венечных артерий при формуле 8 их соединения.
А - вид спереди. Правая венечная артерия, отходящая от 2-го лицевого синуса аорты (А), огибает аорту сзади и, отдав крупные ветви (несколько) к подлегочному конусу, далее продолжается в правой атриовентрикулярной борозде. Ле вая венечная артерия, отходящая от 1-го лицевого синуса аорты, дает переднюю межжелудочковую (ПМЖВ) и огиба ющую (ОВ) ветви.
Б - вид сзади. Задняя межжелудочковая артерия (ЗМЖВ) является ветвью ПВА.
ПЖ и ЛЖ - правый и левый желудочки, ПП и ЛП - правое и левое предсердия, УПП и УЛП - ушки правого и левого предсердий, ЛА - легочная артерия.
195

|
пересекала подаортальный |
инфундибу- |
|||||||
|
лум, |
отдавая |
небольшой |
эквивалент |
|||||
|
ПМЖВ |
к межжелудочковой перегород |
|||||||
|
ке. В обоих этих сердцах основная |
||||||||
|
ПМЖВ, как и в норме, представляла со |
||||||||
|
бой ветвь ЛВА. В обоих случаях аорта |
||||||||
|
располагалась справа и чуть кзади от ле |
||||||||
|
гочного ствола, а угол разворота коно- |
||||||||
|
трункуса колебался в пределах 80-90°. С |
||||||||
|
учетом этих данных, по-видимому, ре |
||||||||
|
альная частота ТАЛА с сегментарными |
||||||||
|
формулами 2-4 ниже, что хорошо согла |
||||||||
|
суется с материалами A. Gittenberger-de |
||||||||
|
Groot и соавт. (1983), констатировавших |
||||||||
|
исключительную редкость ТАЛА с поло |
||||||||
|
жением МС бок о бок и, соответственно, с |
||||||||
|
сегментарными формулами 2-4. |
|
|||||||
|
Анализ представленных данных сви |
||||||||
|
детельствует о том, что ТАЛА чаще всего |
||||||||
|
(в 93,1% случаев) имеет формулы 6-10. |
||||||||
Рис. 121. Препарат сердца с транспозицией |
из которых формулы б и 7 представляют |
||||||||
аорты и легочной артерии. Строение венечных |
собой случаи |
с единственной ВА. Если |
|||||||
артерий при транспозиции аорты и легочной |
правая и левая ВА отходят от одного си |
||||||||
артерии. 7-я формула. |
|||||||||
нуса, то можно констатировать наличие |
|||||||||
Строение ВА при ТАЛА практически всегда (см. рис. 119) |
|||||||||
общего |
устья |
или |
отхождение |
ВА не |
|||||
позволяет беспрепятственно перемещать венечные арте |
|||||||||
сколькими (больше одного) устьями от |
|||||||||
рии из аорты (А) в легочную артерию (ЛА). Кружочками |
|||||||||
без звездочки показана область должного перемещения |
того или иного синуса. При отхождении |
||||||||
правой (5) и левой (2) ВА, позволяющая избежать переги |
ВА единым стволом от одного устья име |
||||||||
ба огибающей ветви (3). При перемещении правой ВА в об |
|||||||||
ется единственная ВА. По данным лите |
|||||||||
ласть кружка со звездочкой образуется перегиб ОВ. |
|||||||||
|
ратуры |
(U.Hvass, |
1977; |
R. Shatter and |
|||||
G.Puddu, 1979; A. Gittenberger-de Groot et |
al., |
1983; J.Quaegebeur |
et |
al., |
1986; |
||||
W. Norwood et al., 1988; O. Planche et al., 1988), частота единственной ВА при ТАЛА ко леблется от 3 до 9% . На 41 наблюдение D-ТАЛА мы обнаружили единственную ВА в трех случаях (7,3%).
В литературе описано всего 69 случаев с единственной ВА, что составляет 4,4%, при чем 39 из них имели формулу 6 (единственная ВА отходит от 1-го лицевого синуса) и 28 - формулу 7 (единственная ВА отходит от 2-го лицевого синуса). Описаний ТАЛА с единственной ВА, имеющей формулу 5, в литературе не представлено. При сопоставле нии указанных данных с частотой единственной ВА при ТФ обращают на себя внимание несколько моментов. При ТФ описаны случаи с единственной ВА с формулами 5 и 6 и не описаны с формулой 7. При D-ТАЛА описаны случаи с единственной ВА с формулами 6 и 7 и, наоборот, не описаны с формулой 5. Иными словами, каждый из указанных по роков «использует» построение той формулы, которая ближе к его сектору разворота конотрункуса. К тому же при ТФ сектор с единственной ВА является соседним, при ТАЛА - собственным, чем и объясняется то, что при ТАЛА единственная В А встречает ся в 4 раза чаще ( 1 % при ТФ и 4% при ТАЛА). Кроме того, единственная В А при ТФ, как правило, - аномалия, а при ТАЛА, в определенном секторе, - закономерность.
Согласно систематике ВА по A. Gittenberger-de Groot и соавт. (1983), единствен ная ВА бывает двух типов: 1) ВА отходят от 1-го лицевого синуса аорты (наш тип 6 со ответствует типу Ап авторов) и 2) ВА отходят от 2-го лицевого синуса аорты (наш тип 6А соответствует типу Вг авторов). Причем, цитируемые авторы не нашли первый ва риант единственной ВА (наш тип 6) в своих наблюдениях. Между тем, как следует из табл. 1, этот тип единственной В А встречается втрое чаще второго типа (по данным литературы тип 6 встречается в 2,5% случаев, тип 6А - в 0,8% случаев). Второй
196
вариант единственной ВА A. Gittenberger-de Groot и соавт. (1983) обнаружили в пяти случаях, причем в четырех из них ОВ и правая В А отходили отдельными устьями. Мы полагаем, что в данном случае следует говорить об отхождении ВА двумя устьями от одного синуса и не считаем такие случаи истинной единственной ВА, тем более, что, как следует из наших наблюдений, при этой формуле (6Л ) от 1-го лицевого синуса мо жет изолированно отходить КА, нередко отдающая небольшой эквивалент ПМЖВ
(R. Shaher and G. Puddu , 1979; W. Norwood et al., 1988).
He вдаваясь здесь более в терминологические споры, представляется необходимым подчеркнуть, что случаи с формулами 5 Д - 7 А , по мнению большинства авторов
(A. Gittenberger-de Groot et al., 1983; A. Castaneda, 1986; D. Sidi et al., 1987), представ ляют собой крайне неблагоприятный вариант (пожалуй, единственный, повышающий риск операции Jatene) отхождения ВА. Операция в этих случаях чревата натяжением
идеформацией правой ВА и перекрутом ОВ (С. Planche et al., 1988). Неблагоприят ность данной формулы венечно-артериального соединения усугубляется тем, что каж дый четвертый (25%) случай данного варианта строения ВА сопровождается самосто ятельным отхождением правой В А и ОВ от одного синуса.
На 41 наблюдение D-TAJIA мы имели 4 (9,7%) случая отхождения ВА двумя усть
ями от одного синуса. Один из них представлял вариант 7А . В двух случаях с самым частым типом соединения ВА (формула 8) самостоятельными устьями от 1-го лицево го синуса отходили ПМЖВ и КА и в одном (формула 10) - правая ВА и КА, начинаю щиеся во 2-м лицевом синусе. В общей сложности самостоятельное отхождение КА мы наблюдали в 7,3% случаев.
Если в трех последних случаях КА можно перевязать (С. Planche et al., 1988) или
переместить на одной «подушке» в неоаорту, при формулах 5А ~7А технические слож ности перемещения правой ВА и ОВ очевидны. Для избежания натяжения правой ВА
икинкинга ОВ в этих случаях представляется логичным перемещение этих сосудов на
раздельных «подушках» (D. Goor et al., 1982). Однако с учетом того, что в этой груп пе, во избежание ишемии и инфаркта передней межжелудочковой перегородки, необ ходима и релокация ВА, отходящей от 1-го лицевого синуса, трудно не согласиться с A. Castaneda (1986) о необычайной сложности данной процедуры в этих случаях. По его данным, такие сложности он наблюдал в 7,4%. По сводным данным литературы, такое распределение В А встречается в 5,1% случаев.
Вдвух случаях венечные стволы отходили в виде «двустволки»: в одном - при сег
ментарной формуле 7А - двумя перегороженными в устье стволами от 2-го лицевого синуса аорты отходили ОВ и ЗМЖВ и в другом - с сегментарной формулой 8 - от 1-го лицевого синуса отходили КА и ПМЖВ. Технически разделение таких сосудов на от дельных «подушках» не представляется возможным, и при совмещенном перемеще нии общего устья в таких случаях важно сохранить просвет обеих ветвей.
Вдвух случаях нами выявлено эктопическое отхождение одной ВА от аорты. В од ном случае (L-TAJIA - формула 11) имелось высокое отхождение левой ВА от 1-го ли цевого синуса. При этом вследствие вертикальной «транслокации» (эктопии) устье ле вой ВА располагалось на 8 мм выше синотубулярного соединения. В таких случаях возможно отсутствие контрастирования одной ВА, что, как следует из наших данных, не обязательно свидетельствует об единственной ВА и требует тщательного исключе ния диагноза последнего. В этом случае имелся также стеноз легочной артерии и, со ответственно, высокое эктопическое отхождение В А может затруднить выполнение межартериального анастомоза. В другом случае (формула 8) имелась горизонтальная «транслокация» левой ВА, устье которой располагалось в непосредственной близости между первой лицевой и нелицевой заслонками. Перемещение такой ВА чревато со зданием недостаточности клапана неолегочного ствола.
Влитературе представлено несколько больших исследований морфологии ВА при
ТАЛА |
(U.Rowlatt et |
al, 1962; |
L.Elliott |
et al., |
1966; U.Hvass, 1977; M.Yacoub and |
R Radley-Smith, 1978; |
R. Shaher |
and G. Puddu, |
1979; A. Gittenberger-de Groot et al., |
||
1983; |
Т. В. Бородий, 1990). Тем не менее, |
попытки классификации вариантов отхож- |
|||
197
дения, ветвления и распределения ВА, на наш взгляд, нельзя признать завершенны ми. Если в одних из них за основу взят описательный либо частотный принцип клас сификации ВА, то в других предпринята попытка их систематизации только по прин ципу отхождения от того или иного синуса аорты.
Из всех существующих классификаций, по-видимому, наиболее предпочтитель ной следует считать систематизацию A. Gittenberger-de Groot и соавт. (1983). Класси фикация основана на правиле отхождения ВА от лицевых синусов (R.Anderson and A. Becker, 1981; A. Gittenberger-de Groot et al., 1983). Систематизация ВА опирается на это правило и включает в себя шесть основных вариантов отхождения ВА и их глав ных ветвей от лицевых синусов. Кроме того, допуская, что ВА могут отходить и от не лицевых синусов (это уже выходит за рамки основного правила), авторы рассматрива ют еще шесть теоретически возможных типов строения ВА. При несомненных досто инствах классификация имеет ряд недостатков. Во-первых, если и говорить о система тизации ВА по данному принципу, то, по-видимому, следует говорить о классифика ции ВА вообще, а не о классификации ВА при ТАЛА. Во-вторых, как показывает ана лиз данных литературы, вариантов строения ВА гораздо больше, в том числе и при ТАЛА. В-третьих, строение ВА в классификации рассматривается изолированно, вне связи с другими структурами сердца, либо исключает возможность суждения о них по каким-либо другим критериям. В таком контексте классификация не позволяет су дить о различии в строении ВА-системы при других ВПС.
Иными словами, указанная классификация, будучи ограничена рамками данного порока (ТАЛА) (по A. Gittenberger-de Groot et al., 1983), не позволяет увидеть общей за кономерности распределения ВА для всех сердец, в том числе и для сердец с ТАЛА. Наша попытка систематизации анатомических особенностей ВА при ТАЛА лежит в русле общих представлений о строении ВА в сердце. И различия в строении ВА при ТАЛА составляют лишь часть всего спектра анатомии ВА для всех сердец, зависяще го, как оказалось, от угла разворота конотрункуса.
Согласно основному правилу распределения ВА, в нашей систематизации взаимо отношение крупных ветвей и артериальных клапанов определяется стороной ротации конотрункуса от исходной позиции. Изменения в строении ВА от исходной венечноартериальной формулы (кстати, представляющей собой ЕВА - формула 6) при этом симметричны по мере удаления от начального сектора разворота конотрункуса и стро го специфичны для секторов этого разворота.
Отсюда понятны некоторые общие закономерности:
-при первых пяти формулах строения ВА-системы (при ТАЛА - при формулах 2, 4, 5) крупная ВА располагается за клапаном легочного ствола;
-при последних пяти (7-11) формулах строения ВА-системы (при ТАЛА имеются все эти формулы) крупная ВА (ОВ) располагается впереди легочного ствола, что во избежание травмы ОВ следует всегда учитывать при попытке устранить сте ноз легочной артерии (Н. Neufeld and A. Schneeweiss, 1983).
Аналогично: при первых пяти формулах соединения ВА (2, 4 и 5 формулы для ТАЛА встречаются редко) крупная ветвь ВА проходит впереди аорты и наоборот - при формулах 8-11 (при отсутствии сохранившегося круга Вьессена - формула 9) подаортальный конус свободен от крупных ветвей ВА. Все эти закономерности строения ВА при ТАЛА являются частным следствием общих правил распределения ВА для всех сердец.
Исключением из этого правила являются формулы 5А ~7А , которые встречаются при ОАЛА ПЖ и обусловлены сохранением при данном пороке бульбовентрикулярной складки (ВВС). Вследствие этого при ОАЛА ПЖ сохраняются и те части первич ного ВА-сплетения, которые при абсорбции ВВС, как правило, разрываются. Поэтому при этих формулах (и при ОАЛА ПЖ) возможно наличие крупной ветви ВА за аортой (в формуле 5А ) и крупной ветви ВА за ЛА (в формулах 6А и 7А ). Указанные типы стро ения ВА очень схожи с ЕВА, но отличаются от нее и от всех других типов строения ВА
198
(формул) отхождением от 1-го лицевого синуса одной ветви (КА или ПМЖВ), не соеди ненной с другими ветвями 1-го порядка (ОВ, правой ВА, КА или ПМЖВ).
Знание этой группы, представляющей отклонение от общего правила, нам представ ляется не менее важным, поскольку в транспозиционном комплексе она (особенно тип 7А, встречающийся в 19% случаев, - второй по частоте тип соединения В А при ТАЛА) встречается достаточно часто (в 20,6% случаев). Частично эти данные, отражающие вза имоотношения В А и артериальных клапанов, представлены в работах L. Elliott и соавт. (1966), R. Shaher и G. Puddu (1979), A. Gittenberger-de Groot и соавт. (1983) и др., но они не рассматривали весь разворот конотрункуса, а оценивали только три фиксирован ные позиции: расположение аорты и легочной артерии бок о бок, аорты правее и впере ди легочной артерии и аорты строго впереди легочной артерии. Поэтому указанные ав торы смогли констатировать лишь то, что при положении артериальных клапанов бок о бок ОВ всегда отходит от 2-го лицевого синуса (A. Gittenberger-de Groot et al., 1983) или то, что ОВ при ТАЛА всегда пересекает выводной отдел ЛЖ (R. Shaher and G. Puddu, 1979). Между тем четыре из основных шести типов строения ВА при ТАЛА, приведен ных A. Gittenberger-de Groot и соавт. (1983), встречаются исключительно редко, а ОВ не всегда (хотя и часто) пересекает выводной отдел ЛЖ . Для правильного понимания при веденных данных наш подход представляется предпочтительным. Он раскрывает прак тически все основные варианты (не их подтипы, конечно) строения ВА и закономернос ти их следования, что очень важно в хирургическом плане, тем более, что при современ ном состоянии диагностических методов они вполне диагностируемы.
Аномалии венечных артерий при ТАЛ А
1.Отсутствие огибающей ветви левой ВА. Эта аномалия нами не выявлена ни в одном наблюдении. R. Shaher и G. Puddu (1979), С. Planche и соавт. (1988) наблюдали
еев 2,0% (в 3 из 147) и в 2,5% (в 3 из 120) случаев соответственно. Следует отметить, что врожденное отсутствие ОВ - исключительно редкая аномалия ВА. Первое ее опи сание (два наблюдения) принадлежит V. Barresi и A. Susmano и датируется только 1973 г. Случаи, описанные указанными авторами, а также Е. Mievis и соавт. (1979), диагностированы клинически и по данным ангиокардиографического исследования и не подтверждены морфологически. Первое и пока единственное документированное описание аномалии принадлежит R. Bestetti и соавт. (1985), и поэтому столь большое число наблюдений (6 случаев при ТАЛА) сомнительно. Хотя в целом по серии, по дан ным литературы (кроме R. Shaher и G. Puddu, 1979 и G. Planche и соавт., 1988), ано малия при ТАЛА не описана. Аномалия при ТАЛА встречается крайне редко.
2.Отхождение ЛВА от 2-го лицевого синуса аорты с дальнейшим распростране нием сначала между аортой и ЛА и далее кпереди от легочного клапана. Эта анома лия при ТАЛА описана в двух основных модификациях и на 1550 случаев, по данным литературы, встретилась в 12 (0,8%) наблюдениях. В пяти случаях имелись обе ВА
(K.Anderson et al., 1978, - 1 наблюдение; J.Quaegebeur et al., 1986, - 1 наблюдение; W.Brawn и Е.Мее, 1988, - 2 наблюдения; W.Norwood et al., 1988, - 1 наблюдение), в шести - единственная ВА (левая) (L. Elliott et al., 1966, - 2 наблюдения; R. Shaher и
G.Puddu, 1979, - 4 наблюдения; W.Norwood et al., 1988, - 1 наблюдение). Причем в трех случаях ВА отходили двумя устьями от одного синуса.
М. Nakazawa и соавт. (1988) описали один случай отхождения ПМЖВ от 2-го ли цевого синуса аорты (рис. 122) при ТАЛА. Сосуд далее следовал между аортой и легоч ным стволом, пересекая выводной отдел правого желудочка. Из того же синуса от дельным устьем отходили правая и левая ВА (сегментарная формула 7А ). После релокации ВА в неоаорту по Jatene больной умер при явлениях низкого сердечного выбро са, обусловленного снижением насосной функции левого желудочка, по-видимому, вследствие ишемии миокарда. По мнению авторов, это было обусловлено перегибом ПМЖВ при реимплантации.
В нормальных сердцах прохождение ВА между аортой и легочной артерией описа но достаточно полно. В литературе приведены наблюдения отхождения правой ВА от
199

Рис. 122. Схематическое изображение венечных артерий (по М. Nakazawa и соавт., 1988) сердца больного с транспозицией аорты и легочной арте рии, умершего от низкого сердечного выброса, обусловленного несостоятельностью левого желу дочка вследствие ишемии миокарда, возникшей после операции Jatene.
Ао - аорта, ЛА - легочная артерия, ПВА - правая венечная ар терия, ОВ и ПМЖВ - огибающая и передняя межжелудочко вая ветви.
2-го лицевого синуса, левой ВА от 1-го лицевого синуса, описаны и случаи, в которых
правая ВА |
отходит от единственной левой |
ВА (J.Mustafa et al, 1981; D.Zipes, 1982; |
D. Barboeur |
and W. Roberts, 1985; J. Bett et al, |
1985; D. Kimbiris et al, 1985; A. Kragel |
and W.Roberts, 1988). По единодушному мнению авторов, указанная аномалия фа тальна, поскольку сопровождается сдавлением аномального сосуда и, соответственно, явлениями ишемии и инфаркта миокарда.
3.Случаи отхождения ВА от нелицевого синуса аорты, описанные L. Elliott и со авт. (1966) и Н. Shaher и G. Puddu (1979), по-видимому, являются следствием путани цы, связанной с определением синусов. Тем более, что такие случаи и в норме пред ставляют исключительную редкость. В наших наблюдениях, равно как и в подавляю щем большинстве других сообщений, ВА отходили от лицевых синусов, и мы разделя ем мнение A. Gittenberger-de Groot и соавт. (1983), что при отхождении ВА от аорты является правилом.
4.Интрамуральный ход устья левой ВА (рис. 123). Впервые на эту особенность об ратили внимание A. Gittenberger-de Groot и соавт. (1983, 1986). Впоследствии такие случаи описаны J. Quaegebeur (1986), W. Norwood и соавт. (1988) и С. Planche и со авт. (1988). Это серьезная аномалия, резко затрудняющая возможность релокации ВА
иповышающая риск этой процедуры.
Рис. 123. Интрамуральный ход венечных артерий (по A.Gittenberger-de Groot и соавт., 1986).
А - интрамуральное отхождение левой венечной артерии (ЛВА); Б - интрамуральное отхождение правой венечной ар терии (ПВА) и передней межжелудочковой ветви (ПМЖВ); В - эктопическое интрамуральное отхождение (стрелка) ЛВА.
Ао - аорта, ЛА - легочная артерия, ОВ огибающая ветвь.
200
5. Эктопия ВА (рис. 123,В) выявлена нами в двух случаях. Вертикальная «трансло кация» устья ВА является аномалией, в то время как горизонтальная ее транслокация, ведущая к эксцентричному отхождению устья, представляет собой вариант нормы.
Врожденные пороки ВА при ТАЛА очень редки. В 1988 г. A. Castaneda и соавт. описали один случай фистулы между правой ВА и правым предсердием. Одно наблю дение аневризмы ВА принадлежит L. Elliott и соавт. (1966).
Особенности венечных артерий при ТАЛА
Учитывая важность тех или иных взаимоотношений ВА и магистральных сосудов (МС) для хирургической релокации кровотоков на артериальном уровне, особо следу ет выделить особенности ВА, влияющие на операции. Вне зависимости от того, пред ставляют ли они эмбриологические или анатомические закономерности или анома лии, к особенностям хирургической анатомии ВА мы относим случаи, влияющие на хирургическую технику или вообще не позволяющие выполнять операцию артериаль ной релокации.
Специальные исследования, посвященные морфометрическому исследованию В А на основании оценки ветвления ВА, проведенные на первых этапах внедрения опера ции Jatene (S.Balderman et al, 1974; U.Hvass, 1977; H.Sievers et al, 1985), в настоя щее время представляют теоретический интерес, поскольку сейчас доказано, что прак тически все варианты строения ВА позволяют выполнить их перемещение (D. Sidi et al, 1987; F. Idriss et al, 1988; W. Norwood et al, 1988; G. Wernovsky et al, 1988).
Из особенностей, затрудняющих адекватное выполнение этой процедуры, следу ет отметить интрамуральный ход ВА в стенке аорты, единственную ВА, отходящую от 2-го лицевого синуса, и самостоятельное отхождение ВА от 2-го лицевого синуса. На первой из них мы останавливались выше. При отхождении единственной левой ВА от 2-го лицевого синуса перемещение единственного устья из аорты в легочную арте рию сопряжено с серьезными трудностями в связи с возникающим при этом натяже нии и перекруте ВА. Относительно безопасную технику перемещения ВА в этих слу чаях описали С. Planche и соавт. (1988).
К особенностям, затрудняющим перемещение ВА, относится и отхождение двух и более ВА из одного синуса (F. Idriss et al, 1988). Поскольку в данном случае возника ют сложности, схожие с таковыми при перемещении единственной ВА, D. Goor и со авт. (1982) предложили оригинальную методику разобщения общей аортальной «по душки» с последующей раздельной имплантацией ВА на своих «подушках».
Из технических особенностей операции пересадки ВА С. Planche и соавт. (1988) ре комендуют избегать перегиба задней ВА (таковой чаще является ОВ) и натяжения и сдавления передней ВА (таковой чаще является правая ВА). Для избежания этих ослож нений оптимальным является несимметричная пересадка ВА на «подушках», исполь зуя, в зависимости от необходимости, и горизонтальное (см. рис. 121) и вертикальное пе ремещение имплантируемого венечного сосуда (рис. 124, 125), вплоть до его фиксации выше линии неоаортального анастомоза (D. Goor et al, 1982; С. Planche et al, 1988).
Клинические рассуждения
Прямая анатомическая коррекция ТАЛА резко повысила интерес к изучению всех аспектов анатомии порока. Сейчас окончательно установлено, что наличие аномалий ЛЖ (недостаточность или расщепление створок митрального клапана, сужение вы водного отдела ЛЖ и др.), которые могут влиять на работу ЛЖ при выполнении им функции насоса в системную циркуляцию, является противопоказанием к операции
(О. Bical et al, 1984; J. Quaegebeur et al, 1986; F. Idriss et al, 1988).
Недостаточное знание особенностей анатомии ВА при ТАЛА приводит к частому их повреждению (K.Anderson et al, 1978; F. Idriss et al, 1988). Поэтому понятен по вышенный интерес, который сегодня проявляется к изучению строения ВА при ТАЛА. Как свидетельствуют многочисленные данные литературы, анатомия ВА в большинстве случаев позволяет произвести пересадку ВА и сама по себе несущественно
201
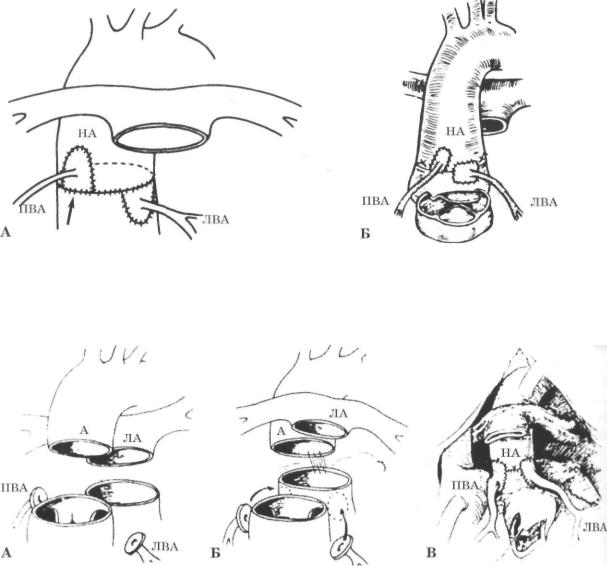
Рис. 124. Техника перемещения венечных артерий в неоаорту (НА).
Для предотвращения перегиба и перекрута ВА нередко одну (А) или обе (Б) венечные артерии располагают выше (или на) линии анастомоза.
Здесь и на рис. 125 ПВА и ЛВА - правая и левая венечные артерии.
Рис. 125. Техника перемещения венечных артерий в неоаорту (НА) с использованием маневра Y. Lecompte (А, Б) или без него (В).
влияет на риск операции (M.Yacoub and R. Radley-Smith, 1984; J.Quaegebeur et al, 1986; D. Sidi et al., 1987). Другое дело — соблюдение всех технических манипуляций, предупреждающих натяжение, кинкинг, перекрут или инвагинацию ВА (D. Goor et al., 1982; С. Planche et al., 1988; К. Sakamoto et al., 1989).
Среди анатомических факторов (по строению ВА), влияющих на результаты опе рации, следует отметить интрамуральный ход левой ВА (см. рис. 123), встречающий ся, к счастью, исключительно редко. Другая, более частая причина, серьезно ослож няющая операцию, - отхождение двух крупных ВА (правой ВА и ОВ) самостоятель ными устьями от 2-го лицевого синуса аорты. По сводным данным литературы, этот тип строения ВА встречается в 5% случаев (типы 5А -7А ).
Более редкими аномалиями ВА, осложняющими операцию и встречающимися ис ключительно редко, являются отхождение ЛВА от 2-го лицевого синуса аорты с после дующим ее следованием между артериальными клапанами и далее кпереди от легоч ного ствола и эксцентрическая горизонтальная «транслокация» левой ВА с отхождением ее устья у комиссур между аортальными заслонками.
Доили интраоперационное исключение этих случаев, на наш взгляд, существен но повысит надежность результатов и будет способствовать заметному снижению рис ка операции Jatene.
202
Отхождение аорты и легочной артерии от правого желудочка
С ростом представлений о таком сложном врожденном пороке сердца, как отхожде ние аорты и легочной артерии от правого желудочка (ОАЛА ПЖ) (И. И. Беришвили и др., 1990; M.Lev, 1972; R.Anderson et al, 1983; G.Piccoli et al, 1983; A.Mazzuco et al, 1985), с совершенствованием диагностических процедур, позволяющих осуществлять топическую диагностику порока и его вариантов (А. В. Иваницкий и др., 1990; С. Тума и др., 1990; Н. Capelli et al, 1983; F. Macartney et al., 1984), с разработкой различных хи рургических подходов (В. И. Бураковский и др., 1986,1990; К. Kanter и др., 1986; Е. Bove et al., 1988; P. Russo et al., 1986; J. Waldman et al., 1988) к лечению столь многообразно го в своих анатомических и клинических проявлениях комплекса, объединенного в по нятие ОАЛА ПЖ, в настоящее время приобрело особую актуальность понимание особен ностей коронарного кровообращения при нем (J. Quaegebeur, 1983; R. Firmin et al., 1983; J. Quaegebeur et al., 1986; E. Bove et al, 1988; J. Waldman et al., 1988).
Учитывая, с одной стороны, отсутствие в литературе исчерпывающей информа ции по данному вопросу, а с другой - высокую частоту хирургически значимых анома лий венечных артерий (Ф. Р. Разимое и др., 1988; U.Hvass et al., 1983) и необходи мость изменения «обычной» хирургической тактики при отдельных типах порока и особенностях анатомии и топографии ВА при ОАЛА ПЖ (Ю. С. Пепгросян и др., 1982; J. Judson, 1983), мы предприняли попытку комплексного изучения анатомии ВА при данном пороке.
Материалом для исследования служили сердца 67 больных с ОАЛА ПЖ, умерших до или после операции в возрасте от 4 дней до 17 лет (1975-1990 гг.). 36 (53,7%) из изученных нами сердец принадлежало лицам женского пола, 31 (46,3%) - мужского.
В предыдущих работах (И. И. Беришвили, М. Н. Вахромеева, 1990; М. Н. Вахромеева, И. И. Беришвили, 1990) мы показали существование закономерностей отхождения и ветвления эпикардиальных стволов ВА в зависимости от сегментарной форму лы и угла разворота конотрункуса. Поэтому, учитывая широкий спектр позиционных взаимоотношений и различий в степени разворота конотрункуса при ОАЛА ПЖ, ана лизу особенностей венечно-артериальной системы при данном пороке мы придавали особое значение.
Оценку ВА производили в соответствии с основными выявленными нами типами порока (И. И. Беришвили и соавпг., 1988-1990).
В своих исследованиях мы опирались на анатомические критерии порока, разра ботанные в Институте сердечно-сосудистой хирургии им. А. Н. Бакулева АМН СССР
(И. И. Беришвили и соавпг., 1988-1990).
Анатомическими критериями порока служили: 1) наличие бульбовентрикулярной складки, разделяющей митральный и аортальный клапаны; 2) полная или час тичная задержка перемещения подаортального конуса к левому желудочку; 3) нали чие полностью или частично сформированного проксимального конуса; 4) в силу пол ного или частичного отсутствия конусной части левый желудочек недосформирован; 5) из-за сохранения разнонаправленных примитивных составляющих выводной отдел левого желудочка деформирован; 6) единственным выходом из левого желудочка слу жат отверстия в проксимальном конусе либо часть непереориентированного первично го бульбовентрикулярного отверстия; 7) при обтурации первичного бульбовентрикулярного окна левый желудочек либо полностью лишен выхода, либо таковым может служить некоммитированный дефект, располагающийся в мышечной части межже лудочковой перегородки; 8) передние края бульбовентрикулярной складки и конус ной перегородки не сращены, и наджелудочковый гребень не образован; 9) дефект межжелудочковой перегородки, образованный несращением бульбовентрикулярной складки и конусной перегородки, соединяет аорту с правым желудочком; 10) аорта и легочная артерия полностью или частично отходят от правого желудочка.
Распределение материала в зависимости от типа порока и сегментарной формулы и типа соединения ВА представлено в таблицах 17, 18 и на рис. 126 и 127.
203
