
6 курс / Кардиология / ЭЛЕКТРОКАРДИОСТИМУЛЯЦИЯ_В_КЛИНИЧЕСКОЙ_ПРАКТИКЕ
.pdf
Рис. 79. ЭКГ и ВЭМ больного К. 43 лет с гипертрофической кардиомиопатией после имплантации ЭКС. Объяснение в тексте.
Как выяснилось при последующем наблюдении за больными с ГКМП и искусственным водителем ритма [34], одним из лечебных эффектов укороченной АВ задержки при данном заболевании является благоприятное изменение соотношения активности отделов вегетативной нервной системы - увеличение парасимпатического и уменьшение симпатического тонуса. Эти изменения отчетливо коррелируют с клиническим улучшением.
Последние модели ЭКС для лечения ГКМП снабжены дополнительными функциями, которые придают стимуляторам свойства имплантируемых электрофизиологических лабораторий, приближающих к цели создания физиологичного автоматического прибора, самостоятельно оптимизирующего процесс электротерапии сердца. Техническое оснащение для электротерапии ГКМП непрерывно совершенствуется. Возможно, нас ждут новые открытия в этой области.
Дилатационная кардиомиопатия
Дилатационная кардиомиопатия (ДКМП), ведущая к быстрому прогрессированию недостаточности кровообращения, прогностически - одно из самых неблагоприятных заболеваний, смертность при котором в первый год после постановки диагноза достигает 50%. ДКМП является причиной более 30% показаний к трансплантации сердца.
Как последнее, альтернативное трансплантации сердца средство рассматривали кардиомиопластику - эффективный хирургический метод лечения пациентов с сердечной недостаточностью. Сердце полностью обертывалось m. latissimus dorsi, в которую имплантировали провода мышечного электрода, а в левый желудочек для синхронизации работы миостимулятора вживляли эпикардиальный электрод. Большинство больных получали стимуляцию с кратностью синхронизации 1:1 или 1:2 по отношению к сердечному ритму.
Электрокардиостимулятор должен быть частотно-адаптивным и обеспечивать миостимуляцию синхронно с ритмом сердца с кратностью от 1 до 4, так чтобы частота стимуляции m. latissimus dorsi не превышала 30 в минуту. Таким образом, использование скелетной мышцы адаптировано к гемодинамическим потребностям и ее перегрузка исключена. Наблюдения свидетельствовали, что после динамической кардиомиопластики значительно улучшается качество жизни пациентов, а продолжительность жизни прооперированных - значительно выше, чем у пациентов, получающих в клинике только медикаментозное лечение. В то же время анализ данной работы показал, что кардиомиопластика не уменьшает вероятность внезапной смерти в результате ФЖ [2].
В некоторых случаях с целью лечения терминальной сердечной недостаточности, вызванной дилатационной кардиомиопатией, эффективно применение постоянной двухкамерной (предсердно-желудочковой) электростимуляции с укороченной АВ задержкой. Кроме того, в плане достижения ресинхронизации сердца перспективным направлением становится попытка коррекции электромеханических расстройств миокарда, имеющих место при сердечной недостаточности, с помощью мультифокальной (бивентрикулярной) электростимуляции [26].
Трансплантация сердца
Трансплантация сердца во многих кардиохирургических клиниках мира является стратегией выбора для лечения пациентов в последней стадии сердечной недостаточности. Хирургическая техника разработана уже достаточно хорошо, но по-прежнему серьезную проблему представляют собой послеоперационные факторы риска и основной из них - острое отторжение донорского сердца. Раннее определение острого отторжения жизненно важно для пациентов после операции трансплантации сердца.
До сих пор в качестве стандартного метода наблюдения за процессом отторжения используются частые эндокардиальные биопсии. Но это метод инвазивный, дорогостоящий, несовершенный из-за субъективности оценок и не дающий возможности применять более адекватную иммунодепрессивную терапию для уменьшения риска отторжения.
Применение двухкамерного ЭКС и двух желудочковых эпикардиальных электродов для регистрации интракардиальных электрограмм и особенно стимулированных желудочковых потенциалов (потенциалов отклика желудочков) предоставляет новые возможности неинвазивной диагностики отторжения трансплантата. Система CHARM (Computerized Heart Acute Rejection Monitoring -
компьютерная система мониторирования сердечного трансплантата), успешно испытанная в клинике, создает предпосылки мультицентрового и рутинного

клинического применения интракардиальных электрограмм для неинвазивного мониторирования пациентов после трансплантации сердца (рис. 80).
Рис. 80. Система CHARM (Computerized Heart Acute Rejection Monitoring) - компьютерная система мониторирования сердечного трансплантата [20].
Синдром удлиненного QT
Синдром удлиненного QT (удлинение интервала QT на ЭКГ) известен как прогностический критерий высокого риска внезапной смерти (ВС) от желудочковых тахиаритмий. Лечение пациентов с повышенным риском ВС остается актуальной и пока нерешенной проблемой кардиологии, а высокая частота летальных исходов у лиц с удлиненным интервалом QT требует немедленных активных действий - воистину «промедление - смерти подобно».
Попытки подбора медикаментозной терапии при возникновении желудочковой экстрасистолии у пациентов с синдромом удлиненного QT с целью профилактики ЖТ и ФЖ (новокаинамид, лидокаин, амиодарон, орнид, препараты калия и магния в рекомендуемых в настоящее время дозах) не всегда оказываются успешными. Более того, некоторые из этих препаратов (в частности, орнид) могут сами приводить к удлинению интервала QT, проявляя свой проаритмический эффект.
Вургентных ситуациях для предотвращения ЖТ используются учащающая чреспищеводная электростимуляция предсердий и временная эндокардиальная ЭКС желудочков.
Внекоторых случаях единственным приемлемым методом лечения ЖТ (нередко двунаправленной веретенообразной ЖТ типа torsades de pointes) у больных с синдромом удлиненного QT является постоянная учащающая ЭКС в сочетании с антиаритмическими препаратами, позволяющими снизить до оптимальных пределов частоту стимуляции. Такое клиническое наблюдение успешного лечения больной с приобретенным синдромом удлиненного интервала QT приводят Л.А. Кофаль, Д.Ф. Егоров и А.А. Петров [14].
Вэтом сообщении речь идет о 57-летней женщине с гипертонической болезнью I степени, перенесшей тяжелую психотравму, после которой на ЭКГ наряду судлинением интервала QT до 800 мс (рис. 81А) и выраженными изменениями реполяризации, появились эпизоды ЖТ типа «пируэт» (рис. 81Б). Терапия большими дозами
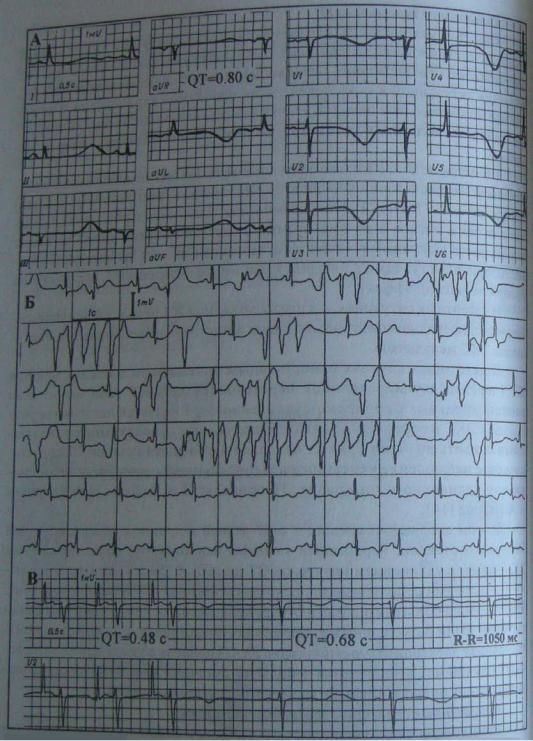
β-адреноблокаторов, левосторонняя симпатэктомия были безуспешными. Временная предсердная, а в последующем - постоянная электрокардиостимуляция (AAI) привела к укорочению интервала QT (до 480 мс), а добавление небольшой суточной дозы анаприлина позволило достичь полного антиаритмического эффекта (рис. 81В).
Рис. 81. Применение временной ЭКС при синдроме удлиненного QT и пароксизмальной двунаправленной желудочковой тахикардии [14]. Объяснение в тексте.
Нейрогенные сердечно-сосудистые обмороки
Применение электрокардиостимуляции при нейрогенных сердечно-сосудистых обмороках оправдано в тех случаях, когда кратковременные утраты сознания
(синкопальные состояния) обусловлены значительным урежением частоты сердечного ритма (кардиоингибиторный тип).
Развивающаяся в момент обморока брадикардия (асистолия) связана с нарушением автономной регуляции функции синусового узла и/или АВ соединения. Какой-либо органической патологии сердца у этих больных не выявляется; при пробах с физической или эмоциональной нагрузкой отклонений от нормы обычно не отмечается, частота сердечных сокращений достигает должных величин.
По особенностям гемодинамики, выявляемым при проведении тилт-теста (head up tilt test), описываемые обмороки относятся к кардиоингибиторным обморокам 2Б типа (по классификации Sutton R.). Обычно они протекают злокачественно, т.е. без предвестников (не позволяя пациенту подготовиться и занять безопасное положение) и с продолжительной асистолией [47]. Несомненно, методом выбора в лечении больных с такого рода синкопальными состояниями является электрокардиостимуляция.
Выбор однокамерной стимуляции не оправдан, так как:
*стимуляция только предсердий (AAI) окажется неэффективной, если в генезе развития брадикардии (асистолии) будут лежать и нарушения АВ проводимости;
*стимуляция только желудочков (VVI) может усугубить гипотензию (и без того присущую обморокам вследствие вазодилатации), так как создает предпосылки к развитию синдрома кардиостимулятора (из-за довольно часто обнаруживаемого у больных с нейрогенными сердечно-сосудистыми обмороками ретроградного ВА проведения, а также вследствие отсутствия синхронного сокращения предсердий и желудочков в режиме VVI).
Таким образом, целесообразна двухкамерная стимуляция в режиме DDI с частотой, не превышающей частоту синусового ритма (чтобы его не подавлять) и не низкой (чтобы быть эффективной). Понятно, что уладить эту проблему позволит включение функции гистерезиса. АВ задержка должна соответствовать высокой частоте стимуляции, следовательно, быть укороченной.
Эти программируемые параметры стимуляции подбираются индивидуально каждому пациенту в соответствии с данными о динамике частоты ритма сердца, полученными при мониторировании в момент обморока, в том числе и индуцированного при проведении тилт-теста [40]. На фоне электрокардиостимуляции с адекватными параметрами самочувствие больных улучшается, частота обмороков значительно уменьшается (по данным литературы, почти в 10 раз) или они вовсе прекращаются [28].
При вазодепрессорном типе нейрогенных обмороков имплантация ЭКС не показана, поскольку не может препятствовать расширению сосудов. При смешанном типе с достаточно выраженным кардиоингибиторным компонентом применение кардиостимуляции возможно в сочетании с медикаментозной терапией. Во всех случаях перед имплантацией ЭКС необходимо убедиться в ее эффективности путем проведения тилт-теста на фоне временной двухкамерной электростимуляции.
Электрокардиостимуляция абсолютно показана при синкопальных состояниях, случающихся в связи с раздражением каротидного синуса, которое может возникать спонтанно или при вагусных воздействиях (I класс).
Относительное показание возникает у тех пациентов, у которых давление на каротидный синус приводит к асистолии более 3 секунд, однако, при этом невозможно доказать связь обмороков со спонтанным раздражением каротидного синуса (II класс). Чтобы предотвратить излишнюю имплантацию ЭКС таким больным, необходимо тщательное ЭКГ-мониторирование. В тех случаях, когда патологический рефлекс каротидного синуса вызвать возможно, однако самочувствие больного при этом не страдает, стимуляция не показана (III класс).
При смешанной форме гиперчувствительности каротидного синуса или нейроопосредованных синдромов, когда наряду с кардиоингибиторным компонентом имеется также более или менее выраженный вазодепрессорный ответ, применение электростимуляции гораздо менее эффективно, так как не предотвращает снижение артериального давления, приводящего к развитию обморока. Однокамерная желудочковая стимуляция вообще не эффективна или даже вредна. В некоторых случаях помогает двухкамерная стимуляция с положительным гистерезисом, обеспечивающим учащение частоты стимуляции при внезапном урежении спонтанного ритма. Учащающая двухкамерная стимуляция способна в некоторой степени затормозить снижение артериального давления, предотвращая или отдаляя развитие обморока. В каждом конкретном случае для решения вопроса об имплантации ЭКС необходимо проведение провокационных тестов (массаж каротидного синуса, тилт-тест, медикаментозные пробы) на фоне временной двухкамерной электростимуляции для оценки ее эффективности.
При изолированной вазодепрессорной форме гиперчувствительности каротидного синуса или нейроопосредованных синдромов электростимуляция не эффективна и не показана.
ПРИЛОЖЕНИЕ
Показания к имплантации постоянного электрокардиостимулятора или антитахиаритмического устройства
Согласно Директивам по имплантации электрокардиостимуляторов и антиаритмических устройств, предложенных Американским кардиологическим колледжем (АСС) и Американской сердечной ассоциацией (AHA) в 1998 г. [35],
показания к имплантации ЭКС систематизированы по классам:
КЛАСС I
Состояния, при которых имеются доказательства и/или общее мнение, что имплантация постоянного ЭКС или антитахикардитического устройства выгодно, полезно и эффективно.
КЛАСС II
Состояния, при которых имеются противоречивые данные и/или расхождение мнений о пользе и эффективности имплантации постоянного ЭКС или антитахикардитического устройства.
Класс IIa
Большинство данных и/или мнений свидетельствует о пользе и эффективности метода.
Класс IIb
Данные и/или мнения о пользе и эффективности метода менее убедительны.
КЛАСС III
Состояния, при которых имеются данные и/или общее согласие, что имплантация ЭКС или антитахикардитического устройства бесполезна и неэффективна, а в некоторых случаях даже вредна.
Показания к постоянной электрокардиостимуляции при приобретенной АВ блокаде у взрослых
КЛАСС I
1.АВ блокада III степени на любом анатомическом уровне, сопровождающаяся одним из следующих состояний:
a. Симптоматичная брадикардия.
b. Аритмии и другие ситуации, которые требуют лекарственной терапии, приводящей к симптоматичной брадикардии.
c. Документированные периоды асистолии ≥ 3,0 секунд или любой замещающий ритм с частотой < 40 в минуту у бодрствующих, асимптоматичных пациентов.
d. АВ блокада после аблации АВ соединения.
e. Послеоперационная АВ блокада при отсутствии надежды на ее исчезновение.
f. Нейромышечные заболевания с АВ блокадой, например, миотоническая мышечная дистрофия, синдром Кирнса-Сейра (Kearns-Sayre), дистрофия Эрба (Erb) и малоберцовая мышечная дистрофия.
2.АВ блокада II степени вне зависимости от ее типа или уровня, сопровождающаяся симптоматичной брадикардией.
КЛАСС IIa
1.Асимптоматичная АВ блокада III степени на любом анатомическом уровне со средней частотой желудочкового ритма в бодрствующем состоянии не менее 40 в минуту.
2.Асимптоматичная АВ блокада II степени II типа.
3.Асимптоматичная АВ блокада II степени I типа на уровне пучка Гиса или ниже, обнаруженная случайно при электрофизиологическом исследовании, выполненном по другим показаниям.
4.АВ блокада I степени с симптомами, похожими на синдром ЭКС, при документированном устранении симптоматики путем временной АВ двухкамерной
электростимуляции.
КЛАСС IIb
1.Выраженная АВ блокада I степени (> 0,30 сек.) у пациентов с левожелудочковой дисфункцией и симптомами застойной сердечной недостаточности, у которых укорочение АВ интервала приводит к улучшению гемодинамики, предположительно посредством снижения давления заполнения левого предсердия.
КЛАСС III
1.Асимптоматичная АВ блокада I степени. (См. также «Электростимуляция при хронических бифасцикулярных и трифасцикулярных блокадах»).
2.Асимптоматичная АВ блокада II степени I типа на уровне АВ узла.
3.АВ блокада с надеждой на ее исчезновение и с малой вероятностью рецидива
(например, лекарственная интоксикация, болезнь Лайма (Lyme)).
Показания к постоянной электрокардиостимуляции при хронических бифасцикулярных и трифасцикулярных блокадах
КЛАСС I
1. Интермиттирующая АВ блокада III степени.
2.АВ блокада II степени II типа.
КЛАСС IIa
1.Синкопальными состояниями, отношение которых к АВ блокаде не доказано, но другие возможные причины обмороков, особенно желудочковая тахикардия (ЖТ), не выявлены.
2.Случайно выявленное при электрофизиологическом исследовании удлинение интервала HV (≥ 100 мсек.) у асимптоматичных пациентов.
3.Случайно выявленная при электрофизиологическом исследовании нефизиологичная блокада ниже уровня пучка Гиса, индуцированная электростимуляцией.
КЛАСС IIb
Нет.
КЛАСС III
1.Фасцикулярная блокада без АВ блокады и симптоматики.
2.Фасцикулярная блокада с АВ блокадой I степени без симптоматики.
Показания к постоянной электрокардиостимуляции при АВ блокадах, связанных с инфарктом миокарда
КЛАСС I
1.Устойчивая постинфарктная АВ блокада II степени с билатеральной блокадой ножек пучка Гиса или III степени на уровне системы Гиса-Пуркинье или ниже.
2.Транзиторная далеко зашедшая (II или III степени) АВ блокада ниже уровня АВ узла в сочетаний с блокадой ножек пучка Гиса.
3.Устойчивая и симптоматическая АВ блокада II или III степени.
КЛАСС IIa
Нет.
КЛАСС IIb
1.Устойчивая АВ блокада II или III степени на уровне АВ узла.
КЛАСС III
1.Транзиторная АВ блокада при отсутствии нарушений внутрижелудочкового проведения.
2.Транзиторная АВ блокада при наличии изолированной блокады передне-верхней ветви ЛНПГ.
3.Приобретенная блокада передне-верхней ветви ЛНПГ при отсутствии АВ блокады.
4.Устойчивая АВ блокада I степени при длительном существовании блокады ножки пучка Гиса или при невозможности определить ее давность.
Показания к постоянной электрокардиостимуляции при дисфункции синусового узла
КЛАСС I
1.Дисфункция синусового узла с документированной симптоматичной брадикардией, включая частые синусовые паузы, приводящие к появлению симптоматики. У некоторых пациентов брадикардия является ятрогенной, будучи следствием длительной лекарственной терапии такого типа и в таких дозах, для которых нет приемлемой альтернативы.
2.Симптоматичная хронотропная некомпетентность.
КЛАСС IIa
1.Дисфункция синусового узла, возникающая спонтанно или в результате необходимой медикаментозной терапии, с частотой сердечного ритма < 40 в минуту, когда не документирована четкая связь между выраженной симптоматикой, характерной для брадикардии, и действительным наличием брадикардии.
КЛАСС IIb
1.Частота сердечного ритма < 30 в минуту у бодрствующих пациентов с минимальной симптоматикой.
КЛАСС III
1.Дисфункция синусового узла у асимптоматичных пациентов, включая тех, у которых выраженная синусовая брадикардия (частота сердечного ритма < 40 в минуту) является следствием длительной медикаментозной терапии.
2.Дисфункция синусового узла у пациентов, для которых четко установлено, что симптоматика, предполагавшая наличие брадикардии, в действительности не связана с редким сердечным ритмом.
3.Дисфункция синусового узла с симптоматичной брадикардией вследствие лекарственной терапии, не являющейся обязательной для пациента.
Показания к постоянной электрокардиостимуляции у детей и подростков КЛАСС I
1.Далеко зашедшая АВ блокада II или III степени, сопровождающаяся симптоматичной брадикардией, застойной сердечной недостаточностью или низким сердечным выбросом.
2.Дисфункция синусового узла, сопровождающаяся симптоматикой во время неадекватной возрасту брадикардии.
3.Послеоперационная выраженная АВ блокада II или III степени при отсутствии надежды на ее исчезновение или при ее сохранении более 7 дней после операции.
4.Врожденная АВ блокада и замещающий ритм с широкими комплексами QRS или желудочковая дисфункция.
5.Врожденная АВ блокада III степени у ребенка с частотой желудочкового ритма <
50-55 в минуту, а при наличии врожденного порока сердца - < 70 в минуту.
6. Устойчивая желудочковая тахикардия, зависимая от пауз, при удлиненном или нормальном интервале QT, когда четко документирована эффективность электрокардиостимуляции.
КЛАСС IIa
1.Синдром брадикардии-тахикардии при необходимости длительной антиаритмической терапии (не сердечными гликозидами).
2.Врожденная АВ блокада III степени после первого года жизни с частотой сердечного ритма < 50 в минуту или внезапные паузы в желудочковом ритме длительностью в 2-3 базовых сердечных цикла.
3.Синдром длинного QT в сочетании с АВ блокадой 2:1 или III степени.
4.Асимптоматичная синусовая брадикардия у ребенка со сложным врожденным
пороком сердца при частоте сердечного ритма в покое < 35 в минуту или паузами в желудочковом ритме > 3 секунд.
КЛАСС IIb
1.Транзиторная послеоперационная АВ блокада III степени, переходящая в синусовый ритм с остаточной бифасцикулярной блокадой.
2.Врожденная АВ блокада III степени у асимптоматичного новорожденного, ребенка или подростка с приемлемой частотой ритма, узкими комплексами QRS и нормальной желудочковой функцией.
3.Асимптоматичная синусовая брадикардия у подростков с врожденным пороком сердца и частотой сердечного ритма в покое < 35 в минуту или паузами в желудочковом ритме > 3 секунд.
КЛАСС III
1.Транзиторная послеоперационная АВ блокада с восстановлением АВ проводимости в течение 7 дней.
2.Асимптомная послеоперационная бифасцикулярная блокада с АВ блокадой I степени или без нее.
3.Асимптоматичная АВ блокада II степени I типа.
4.Асимптоматичная синусовая брадикардия у подростков с максимальным интервалом RR < 3 секунд и минимальной частотой сердечного ритма > 40 в минуту.
Показания к имплантации постоянных электрокардиостимуляторов, автоматически детектирующих и купирующих тахикардии
КЛАСС I
1.Симптоматичная рецидивирующая суправентрикулярная тахикардия, надежно купирующаяся электростимуляцией, если препараты и катетерная аблация не способны контролировать аритмию или приводят к непереносимым побочным эффектам.
2.Симптоматичная рецидивирующая устойчивая желудочковая тахикардия. В этом случае ЭКС является частью автоматического дефибриллятора.
КЛАСС IIa
Нет.
КЛАСС IIb
1.Рецидивирующая суправентрикулярная тахикардия или трепетание предсердий, надежно купирующаяся посредством электростимуляции как альтернативы лекарственной терапии или аблации.
КЛАСС III
1.Тахикардии, которые при электрокардиостимуляции часто ускоряются или переходят в фибрилляцию.
2.Наличие дополнительных путей проведения, имеющих большую проводящую способность в антероградном направлении, вне зависимости от того, участвуют ли они в механизме тахикардии.
Показания к постоянной электрокардиостимуляции для профилактики тахикардии
КЛАСС I
1. Устойчивая желудочковая тахикардия, зависимая от пауз, при удлиненном или нормальном интервале QT, когда эффективность электростимуляции четко документирована.
КЛАСС IIa
1. Пациенты группы высокого риска с врожденным синдромом длинного QT.
КЛАСС IIb
1. АВ реципрокная или АВ узловая реципрокная суправентрикулярная тахикардия, рефрактерная к медикаментозной терапии или аблации.
