
6 курс / Кардиология / ЭЛЕКТРОКАРДИОСТИМУЛЯЦИЯ_В_КЛИНИЧЕСКОЙ_ПРАКТИКЕ
.pdf
ГЛАВА 1. ПОКАЗАНИЯ К ЭЛЕКТРОКАРДИОСТИМУЛЯЦИИ У ПАЦИЕНТОВ С БРАДИАРИТМИЯМИ
Несмотря на то, что существуют традиционные взгляды на использование электрокардиостимуляции у больных с брадиаритмиями, выбор показаний к имплантации ЭКС требует тщательного анализа нарушений ритма и клинической картины основного заболевания. Понятно, что определить природу таких жалоб, как головокружение или утомляемость (применительно к возрасту пациента), при отсутствии их непосредственной корреляции с брадикардией трудно, а подчас и невозможно. Именно эти «трудности» чаще всего и повинны в излишних имплантациях ЭКС.
Итак, прежде всего нужно выяснить:
•именно ли с брадикардией, а не с какой иной причиной связана симптоматика;
•носит ли брадикардия постоянный характер или она временна;
•может ли быть она устранена назначением лекарственной терапии или, наоборот, отменой медикаментов, угнетающих автоматизм или проводимость;
•можно ли в данном случае обойтись временной ЭКС или для устранения данных проявлений брадикардии необходима постоянная электростимуляция сердца.
Согласно Директивам по имплантации электрокардиостимуляторов и антиаритмических устройств, предложенных Американским кардиологическим
колледжем (АСС) и Американской сердечной ассоциацией (AHA) в 1998 г. [35], показания к имплантации ЭКС систематизированы по классам (см. Приложение).
Что касается пациентов с брадиаритмиями, показание к имплантации ЭKC становится очевидным, если имеется документированная, не связанная с внешними причинами брадикардия, вызывающая синкопальные состояния, сердечную недостаточность в покое и/или при нагрузке, общую слабость и утомляемость, недостаточность кровоснабжения головного мозга и другие
проявления синдрома «малого выброса» (класс I). В тех случаях, когда связь между явными
патологическими изменениями на ЭКГ и сопутствующей симптоматикой не может быть доказана, или клиническая картина не очень четка, решение вопроса о целесообразности ЭКС обсуждается особо и показания в таком случае являются относительными (класс II).
Клинически не проявляющаяся патология проводящей системы сердца в определенных ситуациях делает имплантацию ЭКС неоправданной
(класс III).
Кроме учета клинической симптоматики при брадикардии, в определении класса показаний к ЭКС у пациентов с АВ блокадой принимается во внимание уровень поражения проводящей системы - АВ узел или ниже него, так как в плане прогноза дистальные АВ блокады имеют менее благоприятный прогноз, чем проксимальные. Топографический уровень поражения проводящей системы определяется посредством регистрации электрограммы пучка Гиса
(рис. 2).

Предлагаем читателю ознакомиться с подробным перечнем систематизированных по нозологии и по классам показаний к имплантации постоянного электрокардиостимулятора или антитахикардитического устройства, изложенных в Директивах АСС/АНА 1998 г. (см. Приложение).
Мы посчитали необходимым привести здесь эти пересмотренные и обновленные в 1998 г. Директивы по имплантации ЭКС, являющиеся стандартом, по которому оценивается медицинская практика в Соединенных Штатах. Этот стандарт был принят за основу во многих организациях, контролирующих профессиональный медицинский уровень. В клинической практике удобно пользоваться схематическим изображением показаний к ЭКС, это подчас облегчает принятие сложных решений.
Показания к электротерапии при нарушениях АВ проведения
В рекомендациях рабочей группы по электрокардиостимуляции немецкого
кардиологического научного общества 1995 г. [20] в схеме показаний к ЭКС при нарушениях АВ проводимости (рис. 3) нашла отражение тактика врача при приобретенных и при врожденных полных и неполных АВ блокадах, в том числе при АВ блокаде I степени. В каждом конкретном случае рекомендуется уточнить уровень блокады.
Рис. 3. Показания к электрокардиостимуляции при нарушениях АВ проведения.
АВ блокада I степени обычно локализована проксимально, поэтому при отсутствии клинической симптоматики имплантация ЭКС не показана (III класс). При наличии симптомов (обмороки, головокружение) необходимо проведение электрофизиологического исследования. Если при электрографии пучка Гиса обнаружитсяудлинение интервала HV ≥ 100 мс, т.е. дистальная блокада, то абсолютным показанием (I класс) будут служить признаки трехпучкового нарушения проведения. Примером тому может служить клинический случай из нашей практики.
Больная 45 лет, доставлена в клинику бригадой врачей «Скорой помощи» после приступа потери сознания, возникшего у нее внезапно при подъеме по лестнице на 10 этаж своего дома (без лифта) с тяжелой сумкой. Пациентке известно об имеющемся
у нее врожденном пороке сердца («как будто 6ы - межжелудочковом дефекте»), однако к врачам по этому поводу она давно не обращалась; рождение ребенка в 23 года прошло без осложнений; до дня госпитализации самочувствие больной оставалось удовлетворительным.
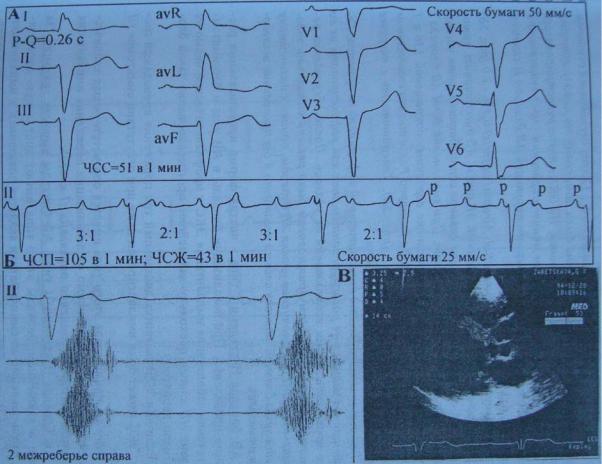
На снятой в клинике ЭКГ в покое (рис. 4А) наблюдалось: синусовая брадикардия с частотой 51 в 1 мин, АВ блокада I степени (PQ=0.26 с), блокада передне-верхнего разветвления левой ножки пучка Гиса (<αQRS = - 60°, QRS = 0.13 с). Сочетание АВ блокады I степени со столь выраженным отклонением электрической оси QRS может служить указанием на дистальный характер АВ блокады, что и подтвердилось при проведении незначительной физической нагрузки (ФН). Уже на 1 мин. I ступени велоэргометрической пробы (ВЭМ) (25 Вт) при учащении синусового ритма до 60 в 1 мин. АВ блокада прогрессировала в АВ блокаду II степени типа II с проведением 2:1 и 3:1. Аналогичные результаты были получены при внутривенном введении Sol. Atropini sulfatis 0,1% - 1,0 (рис. 4Б). При этом пациентка испытывала небольшое головокружение. При фоно- и ЭхоКГ исследовании был уточнен диагноз - врожденный субаортальный стеноз (рис. 4В).
Без сомнения, показания к имплантации ЭКС относились к I классу, однако, считая себя практически здоровой, от операции по имплантации ЭКС больная категорически отказалась. По собственному желанию она выписалась из стационара, обещав обдумать предложение врачей. Конец этого случая был очень драматичным - вскоре после выписки из клиники пациентка внезапно умерла.
Рис. 4. Результаты обследования больной З. 45 лет с врожденным субаортальным стенозом. А. ЭКГ. Б. Проба с атропином. В. Фрагменты фоно- и эхокардиограммы. Объяснение в тексте.

При отсутствии клинической симптоматики у лиц с аналогичными изменениями гисограммы показание к постоянной электростимуляции относят ко II классу.
Еще одно наблюдение за больным с АВ блокадой I степени показывает неоднозначность и сложность в решении вопроса о хирургическом лечении.
В течение последних 2,5 лет пациента К., 32 лет, беспокоят в основном предобморочные состояния (дважды были обмороки), по поводу которых поступил в стационар для обследования. На ЭКГ в покое регистрировалась АВ блокада I степени, при суточном мониторировании - преимущественно АВ блокада I степени, участки интермиттирующей АВ блокады II степень типа I (5:4, 6:5, 4:3) - (рис. 5А).
После внутривенного введения Sol. Atropini sulfurici 0,1% - 1,0 (рис. 5Б) был зафиксирован переход на ускоренный АВ ритм, АВ диссоциацию, который больной ощутилкак«неприятноесильноесердцебиение»,хотячастотаАВритманепревысила 80 в I мин. При выполнении ВЭМ АВ блокада I степени не прогрессировала, при частоте сердечных сокращений 136 в 1 мин. наблюдался «перепрыгивающий Р» («skipped Р»), в восстановительном периоде долго сохранялся «Р в Т» - (рис. 5В). Толерантность к нагрузке была сниженной из-за общей слабости.
Рис. 5. Результаты функционального обследования б-го К. 30 лет с интермиттирующей АВ блокадой I-II степени I типа. А. До введения атропина. Б. После введения атропина. В. Данные ВЭМ. Объяснение в тексте.
Результаты тилт-теста дополнительной информации не принесли. Генез обмороков остался не расшифрованным, так как зафиксировать их во время проведенных нами исследований не удалось. После обсуждения результатов с кардиохирургом-аритмологом было решено выполнить эндокардиальное ЭФИ для уточнения уровня АВ блокады, однако к дальнейшему обследованию больной отнесся весьма негативно и от проведения исследования отказался.
АВ блокада II степени I типа - частая форма проксимальных расстройств проведения. При локализации блокады в АВ узле и бессимптомном течении заболевания имплантация ЭКС с профилактической целью не показана (III класс), поскольку дальнейшее прогрессирование такой блокады мало вероятно.
Если при ЭФИ выявится дистальный тип поражения проводящей системы, ЭКС может быть имплантирован даже при отсутствии симптомов (II класс).
Если же при блокаде этого типа имеется соответствующая клиническая симптоматика, то независимо от локализации поражения имплантация кардиостимулятора несомненно оправдана (I класс).
АВ блокада II степени II типа, АВ блокады высоких градаций. 3а редким исключением, блокады этого типа имеют дистальную локализацию, что независимо от симптоматики является показанием к имплантации ЭКС (I или II класс), так как подобные блокады имеют большую вероятность дальнейшего прогрессирования до полной.
Приобретенная АВ блокада III степени, как правило, является показанием к постоянной электрокардиостимуляции вне зависимости от симптоматики (I или II класс). Исключение составляют бессимптомные интермиттирующие вагозависимые блокады, не вызванные физической нагрузкой и при отсутствии заболеваний сердца (например, выявленные при ЭКГ-мониторировании у спортсмена во время сна).
Бессимптомные полные поперечные блокады сердца, постоянные или интермиттирующие, при любой анатомической локализации с частотой желудочкового ритма не менее 40 в минуту относят ко II классу показаний.
Врожденная АВ блокада III степени. При врожденной полной поперечной блокаде решающее значение имеет наличие симптоматики. У бессимптомных больных с замещающим ритмом достаточной частоты оправдана выжидательная тактика. При появлении симптомов целесообразность электростимуляции сердца становится очевидной (класс I). Кроме того, при решении вопроса об имплантации ЭКС необходимо учитывать и другие факторы: частота замещающего ритма, наличие внезапных пауз в желудочковом ритме и частота их встречаемости в течение суток, основное заболевание, удлинение интервала QT, толерантность к физической нагрузке. Приводим клинический пример, который встретился в нашей практике.
Пациент С., 18 лет, никаких жалоб не предъявлял. На снятой случайно ЭКГ обнаружена АВ блокада III степени, замещающий АВ ритм с частотой 50 в 1 мин. Поскольку не было указаний на наличие у пациента в детстве каких-либо серьезных заболеваний, помимо простудных, а при клиническом и инструментальном обследовании никаких отклонений от нормы не обнаружено, было решено считать полную поперечную блокаду сердца врожденной.
Мнения врачей по поводу тактики ведения молодого человека разделились: одни считали необходимым имплантировать ЭКС, по мнению других решать этот вопрос следовало после определения адекватности хронотропной реакции сердца на физическую нагрузку.
Проведена ВЭМ. Переносимость ФН удовлетворительная, толерантность высокая. Приводим протокол нагрузочной пробы и ЭКГ больного в виде иллюстрации
(рис. 6).

Учитывая результаты обследования, имплантация ЭКС в настоящее время признана нецелесообразной. Пациенту рекомендовано диспансерное наблюдение у кардиолога.
Рис. 6. Фрагменты ЭКГ и протокол нагрузочной пробы больного С. 18 лет с врожденной АВ блокадой III степени. Объяснение в тексте.
Этот клинический пример, кроме всего прочего, показывает значение функционального подхода к решению вопроса о показаниях к имплантации ЭКС в каждом конкретном случае.
Показания к электротерапии при нарушениях внутрижелудочковой проводимости
Трудности диагностики и лечения, часто возникающие у больных с пресинкопальными и синкопальными состояниями, заслуживают того, чтобы расстройства внутрижелудочкового проведения рассмотреть особо.
В связи с этим необходимо обратить внимание на то, что у больных с блокадами ножек пучка Гиса тахиаритмические и прочие расстройства значительно чаще оказываются причинами обмороков, чем транзиторные брадиаритмии. Поэтому имплантация кардиостимулятора ex juvantibus у этих пациентов зачастую не избавляет их от симптомов. В подобных случаях важно особенно тщательное уточнение природы обмороков, а иногда и проведение эндокардиального ЭФИ, регистрации электрограммы пучка Гиса.
Представленные на рис. 7 алгоритмы выбора показаний к ЭКС при внутрижелудочковых блокадах, естественно, годны не на все случаи жизни, и какие-то отклонения неизбежны. Разберем отдельные конкретные ситуации.
Монофасцикулярные блокады, например, блокада правой ножки пучка Гиса (БПНПГ), не служат показанием к имплантации ЭКС (III класс). Если же у больного с признаками монофасцикулярного блока появляются симптомы, вызывающие подозрения на брадикардию (обморок, головокружение), то необходимо общее и электрофизиологическое обследование. Что же касается имплантации ЭКС ex juvantibus, то это считается неправомерным (III класс).
При бифасцикулярных блокадах (например, при сочетании БПНПГ и блокады передней ветви левой ножки пучка Гиса (БПВЛНПГ) решающее значение имеет сохранность функции оставшейся ветви. Прогностически комбинация БПНПГ и блокады задней ветви левой ножки пучка Гиса менее благоприятна, чем сочетание БПНПГ и БПВЛНПГ.

Рис. 7. Показания к электрокардиостимуляции при нарушениях внутрижелудочковой проводимости.
Если бифасцикулярная блокада не сопровождается иными ЭКГ признаками нарушений (АВ блокада I степени) или какой-либо симптоматикой, то имплантация ЭКС не показана (III класс).
При наличии клинической симптоматики удлинение интервала HV ≥ 100 мс, как проявление трифасцикулярной блокады, является показанием к переводу пациента на искусственное ритмовождение (II класс).
Сочетание бифасцикулярной блокады с АВ блокадой I степени в случаях отсутствия клинической симптоматики также не требует направления больных к кардиохирургам (III класс). Если же имеются типичные клинические проявления, то показания к электростимуляции сердца очевидны, особенно, если удлинен интервал HV (I класс).
Сочетание бифасцикулярной блокады с АВ блокадой II степени I типа при отсутствии клинических симптомов имплантации стимулятора не требует (III класс). Если же возникают клинические проявления, то показания становятся очевидными (I
класс).
При наличии бифасцикулярной блокады и АВ блокады II степени II типа имплантация ЭКС показана независимо от клинической картины заболевания (I класс).
Полная трифасцикулярная блокада означает прогностически весьма неблагоприятную форму дистальной блокады - в таком случае показания к ЭКС абсолютны (I класс).
Показания к имплантации ЭКС при инфаркте миокарда
При возникновении у больного с острым инфарктом миокарда нарушений АВ проводимости рекомендуется следующая тактика.
При брадикардитических расстройствах проведения и/или обмороках и/или синкопальных состояниях вначале показана временная стимуляция. Дальнейшее определяется локализацией инфаркта, а также зачастую зависящими от этого степенью и уровнем блокады проведения.
При инфаркте миокарда задней стенки нарушения проводимости в АВ соединении, благодаря их преходящему характеру, довольно часто удается легко корригировать лекарствами или временной стимуляцией. Если блокада стойкая, то вопрос об имплантации постоянного ЭКС следует решать лишь по прошествии 8-10 дней от начала заболевания.
Появление нарушений проводимости при инфаркте миокарда передней стенки, в отличие от задней, всегда означает внутрижелудочковую блокаду проведения, которая слабо регрессирует и создает серьезный риск развития синкопальных состояний и внезапной смерти. По этой причине развитие блокады, например, левой ножки пучка Гиса или сочетание БПНПГ и БПВЛНПГ, в остром периоде инфаркта миокарда расценивается как прогностически весьма неблагоприятное и является показанием к профилактической имплантации временного стимулятора. Если же в этот период развиваются блокады, обусловленные медикаментозным лечением, то имплантация постоянного ЭКС может быть выполнена раньше указанного выше срока.
Показания к электрокардиотерапии при брадиаритмической форме фибрилляции предсердий
Абсолютно показана имплантация стимулятора при мерцании (трепетании) предсердий с редким проведением на желудочки и симптомами недостаточной перфузии мозга или сердечной недостаточности в покое или при нагрузке (I класс).
Не является показанием к ЭКС бессимптомная брадиаритмия, даже менее 40 в минуту, когда отдельные R-R интервалы составляют более 1500 мс (III класс).
Показания к электрокардиотерапии при синдроме слабости синусового узла
Абсолютными показаниями к имплантации ЭКС (I класс) являются: синусовая брадикардия (постоянная или преходящая), отказ СУ и /или СА блокада, явно вызывающие клиническую симптоматику. При этом у некоторых пациентов эта брадикардия может быть вызвана приемом медикаментов (например, антиаритмических), отменить которые нельзя.
Ко II классу показаний к ЭКС относится выраженная синусовая брадикардия, отказ синусового узла и/или СА блокада (возникшие спонтанно или являющиеся следствием медикаментозной терапии), связь которых клинической симптоматикой не убедительна.
Имплантация ЭКС не показана (III класс) больным с синусовой брадикардией, не сопровождающейся клинической симптоматикой, даже в те случаях, когда частота ритма менее 40 в минуту.
Показания к электрокардиотерапии при синдроме гиперчувствительности каротидного синуса
Электрокардиостимуляция абсолютно показана при синкопальных состояниях, случающихся в связи с раздражением каротидного синуса, которое может возникать спонтанно или при вагусных воздействиях (I класс).
Относительное показание возникает у тех пациентов, у которых давление на каротидный синус приводит к асистолии более 3 секунд, однако при этом невозможно доказать связь обмороков со спонтанным раздражением каротидного синуса (II класс). Чтобы предотвратить излишнюю имплантацию ЭКС таким больным, необходимо тщательное ЭКГ-мониторирование.
В тех случаях, когда патологический рефлекс каротидного синуса вызвать возможно, однако самочувствие больного при этом не страдает, стимуляция не показана
(III класс).
Вазодепрессорныйтип.Причисто вазодепрессорномтипесиндромакаротидного синуса и отсутствии брадикардии ЭКС не показана.
ГЛАВА 2. ВЫБОР СИСТЕМЫ ЭЛЕКТРОКАРДИОСТИМУЛЯЦИИ
Определив показания к имплантации ЭКС в данном конкретном случае, необходимо выбрать подходящую систему электростимуляции с учетом электрофизиологических, гемодинамических и социально-экономических факторов, а также индивидуальных особенностей пациента.
Мы уже говорили, какой рывок совершила пейсмекерная технология в связи с достижениями в различных областях техники, появлением новых технологических «know how». Если первый имплантируемый ЭКС представлял собой асинхронный генератор импульсов с фиксированной частотой, который только «производил» импульсы для стимуляции сердца и тем самым поддерживал жизнь пациентов с АВ блокадой или отсутствием устойчивого ритма, то в настоящее время на смену приходят сложные частотно-адаптивные одно-, двух-, трех- и даже четырехкамерные ЭКС, полностью протезирующие проводящую систему сердца, нередко выполняющие и антитахиаритмическую функцию. То есть, современный ЭКС становится чрезвычайно сложным прибором, который позволяет не только сохранить жизнь пациента, но и значительно улучшить ее качество.
В связи с множеством вариантов, видов, типов, моделей, режимов существующих ЭКС для их унификации и удобства выбора Комитет по электростимуляции Интернациональной комиссии по исследованию заболеваний сердца (Pacing Committee of Intersociety Commission for Heart Disease Resources) в 1974 году разработал специальную систему кодов ЭКС, которая в последующем трижды модифицировалась в 1981, 1983 и 1987 годах под патронажем Североамериканского общества специалистов по хирургии, кардиостимуляции и электрофизиологии (NASPE) и Британской группы электрофизиологов (BREG). Последний пересмотр 1987 года (пятибуквенный код) получил международное обозначение «Модифицированный код NBG» (табл. 1).
Как разобраться в этой аббревиатуре, как пользоваться этим кодом?
Буква в 1-й позиции обозначает стимулируемую камеру сердца, то есть ту, к которой поступают импульсы стимулятора (А - предсердие (atrium); V - желудочек (ventricle); D - обе камеры, A+V (dual); О - никакая, то есть отсутствие функции стимуляции сердца). Поскольку однокамерные ЭКС могут использоваться как в предсердии, так и в желудочке, фирмы-производители применяют дополнительное обозначение «S» (одиночный (single)), указывающее на возможность стимуляции только одной из камер сердца.
Буква во 2-й позиции обозначает детектируемую камеру сердца, то есть ту, от которой ЭКС воспринимает управляющий сигнал (буквенное обозначение камер аналогично названным выше).
Буква в 3-й позиции обозначает способ ответной реакции аппарата на детектированный электрический сигнал (I - ингибирующий, запрещающий, выключающий (inhibited); Т - триггерный, повторяющий, включающийся синхронно с сигналом (triggered); D - двойной, I+T (dual); О - никакой, то есть отсутствие ответной реакции аппарата на собственные сигналы сердца, когда стимулятор «не ощущает», не воспринимает поступающий от сердца электрический сигнал и генерирует импульсы с заданной фиксированной частотой (асинхронный режим).
Буква в 4-й позиции обозначает программируемость функций аппарата и наличие частотной адаптации (Р - простая программируемость (simple programmability), то есть возможность программирования лишь 1-2 параметров, например, частоты стимуляции и/или амплитуды стимула; М - мультипрограммируемость (multiprogrammability), то есть возможность программирования более двух параметров; С - двухсторонняя связь, телеметрия (communicating); R - частотная адаптация (rate responsive); О - отсутствие возможности программирования

каких-либо параметров, то есть ЭКС работает постоянно с заданной на заводе программой).
Буква в 5-й позиции определяет антитахиаритмические функции ЭКС (Р -
антитахиаритмическая стимуляция (pacing); S - дефибрилляция, кардиоверсия (shock); D - двойная, P+S (dual); О - отсутствие антитахиаритмической функции).
Табл. 1. Кодирование электрокардиостимуляторов по NASPE/BREG (NBG).
Поскольку практически все современные ЭКС являются мультипрограммируемыми, для удобства на практике нередко используются только первые три из 5 букв кода NBG, когда в 4 и 5 позиции указаны «О». Четвертая позиция в основном применяется для обозначения частотно-адаптивной электростимуляции. В антитахикардитических устройствах обозначаются все 5 букв кода.
Напомним, что сам кардиостимулятор состоит из корпуса, масса которого составляет 17-50 г (при наличии антитахиаритмической функции вес ЭКС может достигать 200 г), и одного или двух электродов. В корпусе ЭКС имеются три принципиальные части: источник питания (в современных ЭКС - литиево-йодная батарея), генератор тактовой частоты (генератор деполяризующих импульсов) и контроллер - электронный блок, детектирующий и анализирующий собственную активность сердца и формирующий управляющие сигналы. Корпус ЭКС сделан из титана и имеет специальное биосовместимое полимерное покрытие. Длительность эксплуатации современных кардиостимуляторов составляет от 6 до 18 лет. Следует отметить, что до сих пор еще встречаются пациенты, имеющие отечественные однокамерные ЭКС с радиоизотопным источником питания (плутоний), срок службы которых гораздо больше. Однако, подобные ЭКС больше не выпускаются и постепенно заменяются новыми моделями.
Постоянная электрокардиостимуляция в зависимости от способа проведения электрода может быть эндокардиальной и миокардиальной, в зависимости от места фиксации электрода - предсердной, желудочковой или предсердно-желудочковой. Первые 2 варианта называются однокамерной электростимуляцией, третий - двухкамерной электростимуляцией. Кроме того, в последнее время активно разрабатываются трехкамерные и даже четырехкамерные ЭКС, играющие большую роль при наличии выраженных внутрипредсердных и внутрижелудочковых блокад проведения импульса, а также при сердечной недостаточности. Кроме того, электростимуляция может быть униполярной (монополярной) или биполярной. В пер-
