
- •Глава 1. Элементы реанимации и экстренные манипуляции
- •1.1 Экстренное восстановление проходимости дыхательных путей
- •1.3 Восстановление сердечной деятельности и кровообращения
- •1.4 Виды и способы остановки кровотечений
- •Окончательные способы остановки кровотечения
- •1.5 Определение степени кровопотери
- •1.6 Венесекция.
- •1.7 Пункция и катетеризация подключичной вены по методике Сельдингера (1986).
- •1.8 Определение групповой принадлежности крови и резус-принадлежности.
- •Глава 2. Основные диагностические и лечебные манипуляции при заболеваниях грудной и брюшной полости у детей
- •2.1 Плевральная пункция
- •2.2 Торакоцентез и дренирование плевральной полости
- •2.3Пункция перикарда.
- •2.4 Симптомы и методика пальпации живота у детей при хирургических заболеваниях брюшной полости.
- •1. Сильная боль в левом плече. Наблюдают при внутрибрюшных
- •1. Усиление боли в правой подвздошной области при ротации правого
- •2. Уменьшение отношения частоты пульса к частоте дыкания при
- •3. Боль, возникающая в правой подвздошной области при сдавлении
- •2. В случаях внутрибрюшного кровотечения перкуссия при мягкой или
- •10 Дней нарастает боль в животе, чаще в правой подвздошной области.
- •1. Боль, возникающая при легком постукивании кончиками пальцев по
- •2. Ограниченная болезненность при легкой пальцевой перкуссии в
- •1. Болезненность на шее у места прикрепления ножек кивательной
- •2. Болезненность при пальпации левого подреберья. Наблюдают при
- •1. У больного острым аппендицитом болезненность при пальпации
- •1. Аускультатииио определяемый звук падающей капли. Определяют
- •2. При расширении двенадцатиперстной кишки, застойный, уве-
- •1. При непроходимости толстых кишок во время проведения клизмы
- •1. Цианоз отдельных участков кожи живота при остром панкреатите.
- •4. Терминальный отдел подвздошной кишки в виде четкообразной
- •2.5 Промывание желудка
- •2.6 Пункция брюшной полости
- •2.7 Неотложная помощь при химических ожогах пищевода.
- •5.Внутрисердечное введение лекарственных средств производится: а)во 2-ом межреберье слева отступая на 1 см от края грудины;
- •Глава 3. Основные диагностические и лечебные манипуляции при заболеваниях прямой кишки и ано-ректальной области, мочевыделительных путей.
- •3.1 Общий осмотр
- •3.2 Пальцевое исследование прямой кишки
- •3.3 Исследование анального рефлекса
- •3.4 Клизмы
- •1.По цели применения
- •На что обратить внимание при постановке клизмы?
- •Рекомендуемые количества жидкости для очистительных клизм у детей разного возраста
- •3.5 Катетеризация мочевого пузыря
- •3.6 Пункция мочевого пузыря.
- •3.7 Ректороманоскопия
- •Глава 4 Особенности транспортировки новорожденных и детей раннего возраста с хирургической патологией
- •4.1 Атрезия пищевода
- •4.2 Врожденная диафрагмальная грыжа
- •4.3 Дефекты передней брюшной стенки
- •4.4 Врожденная кишечная непроходимость
- •4.5 Язвенно-некротический энтероколит
- •4.6 Врожденные пороки ануса и прямой кишки
- •4.7 Пневмоторакс
- •4.8 Бактериальные инфекции новорожденных
- •4.9 Транспортировка детей с врожденными пороками сердца
- •Заключение
- •Приложение 2 Перечень практических навыков по детской хирургии
- •Нормы биохимического анализа крови у детей
- •Симптомы и синдромы в хирургии
- •Глава 1.Элементы реанимации и экстренных манипуляций………………… …………4
- •Глава 2. Практические навыки при заболеваниях грудной и брюшной полости у детей………………………………………………………………………………………43
- •Глава3. Практические навыки при хирургических заболеваниях прямой
- •Глава 4. Особенности транспортировки новорожденных и детей раннего возраста с хирургической патологией…………………………………………………………….121
2.6 Пункция брюшной полости
Показания. Наложение пневмоперитонеума: для дифференциальной диагностики перитонита у новорожденных; диагностики внутрибрюпшого кровотечения, в качестве подготовительного этапа при лапароскопии и удаления асцитической жидкости.
Противопоказания. Спаечный процесс в брюшной полости. Обезболивание. Аппаратно-масочный наркоз.
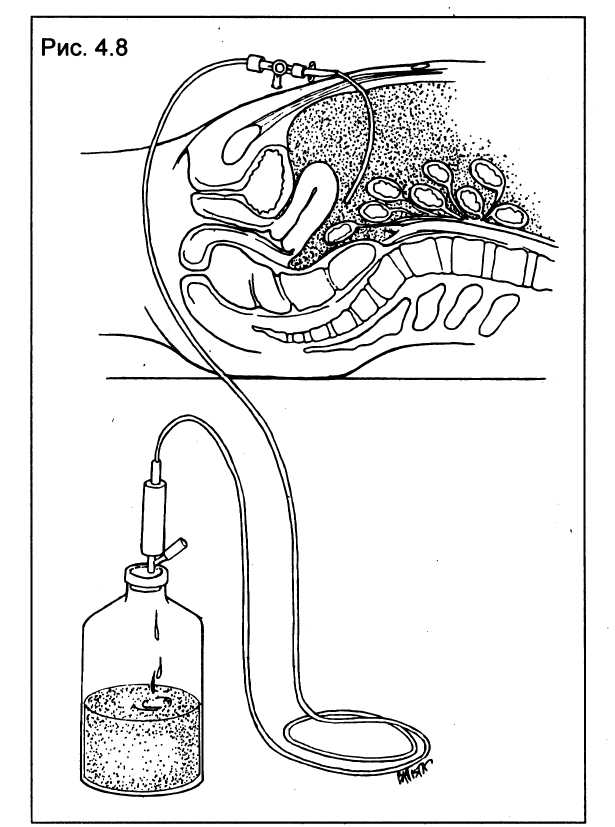
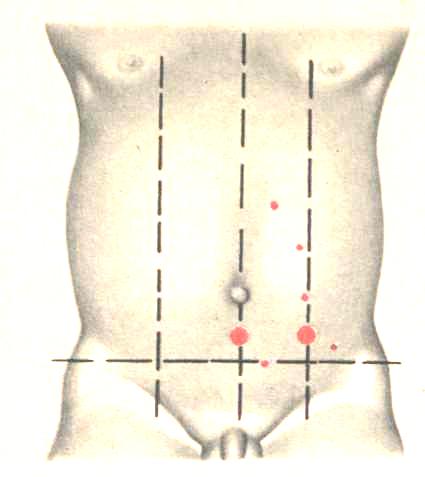
Рис. 34 Наиболее часто используемые места пункций брюшной полости с последующим введением катетера.
Положение больного на спине, горизонтальное.
Техника операции. Место прокола зависит от цели пункции, а также локализации каких-либо образований. Наиболее часто используют пункцию по белой линии живота, отступя от пупка на 1- 3 см или на середине между пупком и лонным сочленением. На область пупка накладывают крестообразный шов с захватыванием апоневроза. Брюшную стенку максимально приподнимают за концы нити. Иглу с мандреном вводят в образовавшееся при этом возвышение под углом 45° к поверхности живота до ощущения провала. Если после этого 10 мл 0,5% раствора Новокаина свободно поступают из шприца через иглу, а при пальпации вокруг иглы не обнаруживается скопления жидкости в толще брюшной стенки, манипуляция считается проведенной правильно. При сопротивлении току новокаина через иглу в нее вновь вставляют мандрен и иглу продвигают вперед или оттягивают назад. Затем вновь производят контроль за ее положением. Дальнейшие манипуляции зависят от цели пункции: вводят полиэтиленовый проводник(леску), по ней полиэтиленовый катетер, при подозрении на кровотечение вводят в зависимости от возраста 0,9% р-р хлорида натрия, при наличии асцита выпускают жидкость. По извлечении катетера на место прокола к коже асептическая повязка.
Описанная методика применяется при пункции в любой указанной выше точке, при этом место наложения крестообразного шва соответственно меняется. Вместо иглы при необходимости применяют троакар.
Осложнения. Повреждение внутренних органов.
2.7 Неотложная помощь при химических ожогах пищевода.
Действие «скорой помощи»: ввести обезболивающее, отсасывание слизи из носоглотки , срочно доставить ребенка в специализированное отделение. В стационаре через зонд производят удаление химического агента из желудка. Промывание следует проводить только в тех случаях, когда имеется указание на прием большого количества едкой жидкости и подозрение на отравление. Опасность повреждения обожженного пищевода зондом при промывании преувеличена, однако процедуру следует проводить осторожно, без насилия, особенно при признаках отека гортани. Оставлять зонд в пищеводе на длительное время не следует. Рвота путем раздражения пальцем глотки противопоказана(в этом случае химический агент возвращается обратно в пищевод и вновь вызывает его повреждение).
Если имеются признаки отека гортани, то немедленно начинают комплексную терапию, включающую внутриносовую новокаиновую блокаду; внутримышечное или внутривенное введение гидрокортизона (от 25 до 100 мг в зависимости от возраста и выраженности отека); внутривенное введение 20-40 мл гипертонических растворов (20-40% раствор глюкозы, 10% раствор хлорида натрия), целесообразно также введение 3-5 мл глюконата кальция; применение горчичников или горчичных ванн в качестве отвлекающих; назначение седативных препаратов (пипольфен, аминазин, супрастин); ингаляции со щелочами, антибиотиками, гидрокортизоном. Во всех случаях проводят оксигенотерапию, назначают антибиотики, часто отсасывают катетером слизь из носоглотки.
Выраженный терапевтический эффект оказывает вдыхание гелио-кислородной смеси и гипербарическая оксигенация.
В указанном комплексе мероприятий необходимо обратить особое внимание на важность седативной терапии. Дыхательная недостаточность при отеке гортани не всегда связана со стенозом, она усугубляется неравномерностью вентиляции из-за возбуждения, испуга и беспокойства ребенка. Частое поверхностное дыхание оказывается неадекватным и малоэффективным, наступает утомление дыхательной мускулатуры с развитием декомпенсации. Необходим контроль за КЩС и газами крови для своевременной коррекции метаболических сдвигов и суждения о действенности проводимой терапии.
При отсутствии выраженного эффекта указанные мероприятия повторяют через 2-3 ч. С целью стимуляции диуреза вводят лазикс, урегид, новурит, кофеин. К трахеостомии, особенно у детей раннего возраста, показания следует ставить очень осторожно из-за опасности последующего развития гнойного трахеобронхита. Целесообразна интубация трахеи термопластической трубкой с осуществлением спонтанного, вспомогательного или искусственного дыхания в течение нескольких дней. Однако при отсутствии эффекта от консервативного лечения и нарастающей гипоксии, ухудшении показателей газового состава крови с трахеостомией медлить не следует. Необходимо при дисфагии парэнтеральное питание.
Местная терапия заключается в санации полости рта (полоскание или осторожное протирание салфетками, смоченными антисептическими растворами). Слизь из носоглотки периодически отсасывают через катетер. Ребенку дают внутрь растительное масло, рыбий жир. По мере того как становится возможным глотание, начинают давать охлажденную до комнатной температуры жидкую пищу – молоко, бульон, кисель, жидкую манную кашу с маслом и пр. нужно стремится к раннему переходу на обычную пищу; чаще всего это возможно с 4-5 дня. Первая диагностическая эзофагоскопия производится на 5-6 день после ожога – по стихании острых воспалительных изменений и уменьшении отека.
Тесты к главе II
1. Пункцию плевральной полости у детей проводят:
1.по нижнему краю ребра;
2.по верхнему краю ребра;
3.в середине межреберья.
2.При наличии воздуха в плевральной полости пункция и дренирование производятся:
а) в 6-ом межреберье по средней подмышечной линии;
б) в 7-ом межреберье по задней подмышечной линии;
в)во 2- 3-ем межреберье по среднеключичной линии.
3.Укажите наиболее часто используемую точку для пневмоперитонеума у детей:
а) по белой линии живота, отступя от пупка на 1 см;
б)в правой подвздошной области;
в)на середине расстояния от пупка до мечевидного отростка;
г)в области правого подреберья.
4. Первичная эзофагоскопия у детей с химическими ожогами пищевода проводится:
1.в первые сутки заболевания;
2.на третьи сутки заболевания;
3. на 5-6 сутки заболевания;
4.на 14 сутки заболевания.
