
Методы обследования больных с заболеваниями уха
Клиническое обследование пациентов с заболеваниями уха. Пациенты с заболеваниями уха могут предъявлять жалобы на боль в ухе. Требуют уточнения характер боли (ноющая, стреляющая), а также факторы, усиливающие боль: усиление болевых ощущений при зевании, глотании, чихании наблюдается при среднем отите, а боль при прикосновении к ушной раковине, надавливании на козелок более характерна для воспаления отделов наружного уха. Пациента также может беспокоить зуд, жжение в области ушной раковины или наружного слухового прохода, также характерное для поражения наружного уха. Жалобы на заложенность в ухе, снижение слуха на одно или оба уха, аутофония (резонирование собственного голоса в больном ухе) наблюдаются при заболеваниях среднего уха. Выделения из слухового прохода гнойного характера свидетельствуют о воспалительной природе заболевания, геморрагические выделения, ликворея, как правило, бывают травматического происхождения. Шум в ухе является признаком поражения слухового нерва. Жалобы на головокружение, шаткость походки, тошноту, рвоту, связанные с вовлечением в патологический процесс периферического отдела не только слухового, но и вестибулярного анализатора, присутствуют при поражении внутреннего уха.
Наружный осмотр и пальпацию начинают со здорового уха. Проводят осмотр и пальпацию ушной раковины, наружного отверстия слухового прохода, для-
чего у взрослого ушную раковину необходимо оттянуть кзади и кверху (рис.5, а). Для осмотра заушной области ушную раковину смещают кпереди, при этом обращая внимание на хорошо контурирующую заушную складку. Область сосцевидного отростка пальпируют в проекции антрума, сигмовидного синуса и верхушки отростка (рис. 5., б).
Рис.
5. Наружный осмотр и пальпация: а - осмотр
наружного слухового прохода, б - осмотр
и пальпация заушной области.
В норме ушная раковина имеет правильную форму, потягивание за нее и пальпация козелка безболезненны, наружный слуховой проход широкий, содержит умеренное количество серы, мягкие ткани в проекции сосцевидного отростка не изменены, заушная складка контурирует, пальпация заушной области безболезненна. Исследование завершают пальпацией регионарных лимфатических узлов кпереди, книзу и кзади от слухового прохода, в норме лимфатические узлы не пальпируются.
Отоскопия. Оттягивают левой рукой правую ушную раковину, большим и указательным пальцем правой руки вводят ушную воронку в перепончатохрящевую часть наружного слухового прохода для удержания его в выпрямленном состоянии, при введении воронки ее длинная ось должна совпадать с осью слухового прохода. При осмотре левого уха ушную раковину оттягивают правой рукой, а левой удерживают воронку. Для того чтобы последовательно осмотреть все отделы барабанной перепонки, перемещают наружную часть воронки (рис.6).
В норме барабанная перепонка имеет серый цвет, перламутровый блеск. На ее поверхности определяются следующие опознавательные пункты: рукоятка молоточка, передняя и задняя молоточковые складки, световой конус. В перепонке выделяют натянутую (ниже молоточковых складок) и ненатянутую (выше молоточковых складок) части. Для удобства клинической отоскопии перепонка условно делится на четыре квадранта двумя линиями: одна идет по рукоятке молоточка вниз, другая - перпендикулярно ей через центр барабанной перепонки и нижний конец рукоятки молоточка (рис. 7).
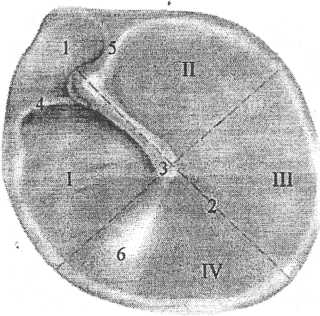
Рис.7. Опознавательные пункты барабанной перепонки при отоскопии: 1-ненатянутая часть барабанной перепонки; 2-натянутая часть барабанной перепонки; 3-рукоятка молоточка; 4-задняя молоточ- ковая складка; 5-передняя молоточковая складка; 6-световой конус. Пунктирными линиями обозначено деление перепонки на квадранты: I - передневерхний, II - задневерхний, III - задненижний, IY
передненижний.
Исследование функции слухового анализатора
Определение субъективного шума. Под субъективным шумом понимают посторонние звуки, слышимые пациентом помимо слухоречевого общения. Чаще всего эти звуки воспринимаются как шелест листьев, кипение чайника, звонки различной тональности и интенсивности, шумы, сопряженные с пульсом. Существует три степени выраженности субъективного шума. Если шум ощущается непостоянно, то он оценивается как «периодический» и отмечается в слуховом паспорте как «+-». Если шум в ушах наблюдается постоянно, но при работе или каком-то занятии пациент может от него отвлечься, то такой субъективный шум
является малоинтенсивным (I степени) и отмечается как «+». Постоянный шум, от которого нельзя отвлечься, оценивают как среднеинтенсивный (II степени) и отмечают как «++». Если пациент жалуется на ощущение непрерывного шума в ушах, нарушающего трудоспособность, сон, то его определяют как высокоинтенсивный (III степень) и отмечают «+++». Низкочастотные шумы (125-500 Гц) характерны для поражения звукопроводящего аппарата, а высокочастотные - для поражения звуковоспринимающего аппарата.
Исследование слуха живой речью. Позволяет определить социальную пригодность слуха и возможность профессионального и бытового слухоречевого общения человека с окружающими и выделить контингент больных, нуждающихся в специальном сурдологическом обследовании и лечении. Исследование слуха живой речью включает: исследование шепотом, исследование разговорной речью.
Исследование шепотом проводят с расстояния 6 м. Пациента ставят (садят) боком к исследователю, чтобы исключить чтение с губ. Для исключения пере- слушивания неисследуемым ухом его закрывают ватным тампоном, введенным в наружный слуховой проход, при этом пациент плотно прижимает его указательным пальцем. При исследовании слуха врач шепотом на спокойном выдохе (за счет резервного воздуха в дыхательных путях) произносит слова, которые пациент должен повторить. При условии отсутствия стопроцентной разборчивости речи (если пациент повторил неправильно хотя бы одно их нескольких произнесенных слов) исследователь приближается к исследуемому, каждый раз сокращая расстояние на один метр до тех пор, пока все слова не будут повторены правильно. Это расстояние принимают за остроту слуха и измеряют в метрах (в норме 6 м).
Исследование слуха разговорной речью проводят, если больной не слышит шепотную речь у ушной раковины или слышит ее с расстояния менее 1,5 м. Исследование начинают, как и в предыдущем случае, с расстояния 6 м, произнося слова обычной тональности (средней громкости). Если пациент не слышит разговорную речь, то слова очень громко произносят у ушной раковины. Когда больной слышит только звуки речи, но слова разобрать не может, это практическая глухота. Полное отсутствие восприятия громких звуков речи расценивают как абсолютную глухоту. При исследовании живой речью лучше начинать с лучше слышащего уха, чтобы больной определился в характере выполняемого задания. Для исследования слуха необходимо применять одно-двух-трехсложные слова, наиболее часто встречающиеся в повседневной практике, нельзя использовать слова, содержащие шипящие и числительные, т.к. они содержат характерные звукосочетания и легко узнаются пациентом.
Исследование слуха камертонами позволяет определить характер тугоухости, то есть поражение звукопроводящего, звуковоспринимающего или смешанного характера. Для исследования функции звукопроведения пользуются низкочастотным камертоном Сш» Камертоны Сю24> С2о48 используют для исследования функции звуковосприятия. Для проведения камертональных проб необходимо знать паспорт камертона, т.е. продолжительность его звучания в воздушной среде (воздушная проводимость) и при проведении звука через кость (костная проводимость). Паспорт камертона необходимо выверять один раз в шесть месяцев на 10- 12 нормально слышащих лицах в возрасте 16-23 лет. За паспортную величину воздушной и костной проводимости считают среднеарифметическое значение соответствующих исследований у лиц контрольной группы. Воздушная и костная проводимость (паспорт) для камертона Сщ равна соответственно 60 с и 30 с. Приведение камертона в рабочее состояние производят путем сближения бран- шей камертона до соприкосновения резонаторов, после чего резко отпускают. При проведении камертональных проб исследователь должен находиться позади пациента, камертон при необходимости держать за ножку, не касаясь рукой браншей камертона и головы пациента.
Проба Ринне (количественная) заключается в исследовании воздушной и костной проводимости для каждого уха отдельно и их сравнительной оценке между собой и паспортом камертона. При проведении пробы ножку звучащего камертона ставят на сосцевидный отросток и измеряют продолжительность восприятия звука в секундах через кость (костная проводимость) (рис.8, а). После прекращения восприятия звука через кость бранши камертона сразу подносят к слуховому проходу и измеряют длительность восприятия звука в воздушной среде (рис.8, б.). Воздушная проводимость определяется как общая длительность звучания камертона от момента начала исследования до его прекращения, то есть как общее время восприятия звука с кости и у ушной раковины.
Рис.
8. Проба Ринне: а - исследование костной
проводимости, б - исследование воздушной
проводимости.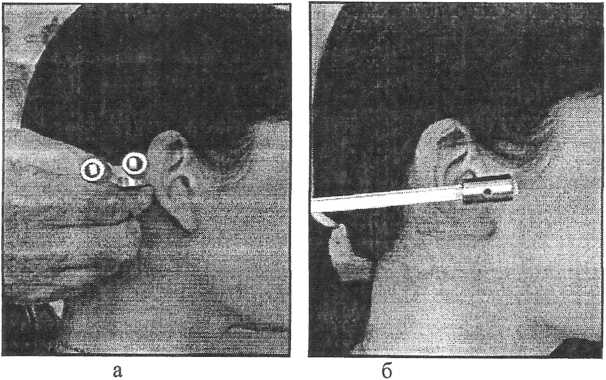
Оценка результатов пробы: при совпадении количественных результатов измерений воздушной и костной проводимости с паспортом камертона (в норме длительность восприятия звука через воздух приблизительно в два раза больше, чем через кости черепа и для камертона равна соответственно 60 с и 30 с) опыт Ринне оценивают как «большой положительный». Если величина воздушной проводимости больше костной и длительность восприятия звука через кость и через воздух снижены пропорционально, опыт оценивают как «малый положительный», что свидетельствует о поражении звуковоепринимающего аппарата. Если величина воздушной проводимости меньше костной, опыт Ринне будет «отрицательным», что свидетельствует о поражении звукопроводящего аппарата. Результаты пробы обозначаются в слуховом паспорте соответственно R(+),
r(+), R(-).
Проба Ринне (качественная) проводится по описанной методике, но величина костной и воздушной проводимости сравниваются не с паспортными значениями, а только между собой («положительный» или «отрицательный» Ринне).
Проба Вебера заключается в определении латерализации (несимметричного восприятия) звука при исследовании костной проводимости со средней линии головы. При проведении пробы ножку звучащего камертона ставят по средней линии головы в сагиттальной плоскости перпендикулярно к поверхности черепа (на темя, лоб) так, чтобы ось, проходящая через бранши камертона, совпадала с осью, проведенной через оба уха одновременно. Пациенту, сидящему с закрытыми глазами, после восприятия звука в течение 7-8 с, предлагают определить, каким ухом он лучше слышит звук (или одинаково) (рис.9).
Рис.
9. Проба Вебера
Оценка результатов пробы: при поражении звуковоспринимающего аппарата звук латерализуется в здоровое, а при двустороннем поражении - в лучше слышащее ухо. При поражении звуковопроводящего аппарата звук латерализуется в больное, а при двустороннем поражении - в хуже слышащее ухо. Отсутствие латерализации свидетельствует об одинаковом слухе.
Проба Желе заключается в определении изменений характера звучания камертона с сосцевидного отростка при изменении давления в наружном слуховом проходе. При проведении пробы ножку звучащего камертона ставят на сосцевидный отросток. Одновременно с помощью баллона Политцера оливой плотно закрывают слуховой проход и создают в нем на 3-4 с повышенное воздушное давление, затем на 3-4 с приводят к исходному и снова повторяют цикл исследования.
Оценка результатов пробы: если пациент при изменении давления в наружном слуховом проходе определяет изменение звука камертона как более или менее громкий, то такой опыт Желе считают «волнообразным», свидетельствующим о нормальной подвижности цепи слуховых косточек, и, прежде всего, стремени. Если при изменении давления в наружном слуховом проходе пациент не отмечает изменения громкости звучания камертона, и звук камертона постепенно затухает, то пробу считают «затухающей», что свидетельствует о блокаде звуковопроводящей системы среднего уха, и, прежде всего, об анкилозе стремени (отосклерозе).
Результаты исследования функций слухового анализатора регистрируют в слуховом паспорте (табл. 1).
Таблица
1.
Слуховой
паспорт
Правое
ухо (AD)
Тесты
Левое
ухо (AS)
Варианты
изменений
-
субъективный
шум (СШ)
-
«-+»,«+»,«++»,«+++»
6
м
шепотная
речь (ШР)
6
м
*
более
6 м
разговорная
речь (РР)
более
6 м
*
(R)+
Проба
Ринне (R)
(R)+
(R)-;(r)+
(W
)о
Проба
Вебера (W)
(W)o
(W)<-;
(W)->
«волнообр.»
Проба
Желле (G)
«волнообр.»
«монотон.»
♦-указывается
значение в метрах (расстояние, с которого
пациент слышит живую речь)
Заключение:
нормальная
слуховая функция или имеется снижение
слуха справа (слева) по типу нарушения
звукопроведения (звуковосприятия).
Аудиометричеекое исследование - исследование слуха с помощью электроакустической аппаратуры. Различают субъективные и объективные методы аудиометрического исследования. К субъективным методам относятся тональная пороговая, надпороговая и речевая аудиометрия. К объективным методам аудиометрического исследования относят акустическую импедансометрию (тимпанометрию и регистрацию акустического рефлекса стременной мышцы), регистрацию слуховых вызванных потенциалов, регистрацию отоакустиче- екой эмиссии.
Тональную пороговую аудиометрию выполняют с целью определения порогов восприятия различных частот при воздушном и костном проведении, что позволяет определить остроту слуха, а в случае снижения слуха - установить характер тугоухости (нарушение звукопроведения, звуковосприятия) и ее степень.
Принцип метода. Аудиометр генерирует чистые тоны различной частоты - от 100 до 8000 Гц, которые подаются через воздушный (воздушное проведение) или костный (костное проведение) телефоны. Для каждой частоты определяется порог восприятия - минимальный по интенсивности звук, который воспринимает пациент. Полученные данные регистрируют графически в виде аудиограммы (рис. 9), при этом на оси абсцисс отмечают частоту тона в диапазоне от 100 до 8000 Гц, на оси ординат - интенсивность тона в дБ. Нормальные пороги восприятия всех частот и по воздушному, и по костному проведению отмечены нулевой линией. Анализируется положение кривых воздушного и костного проведения относительно нулевой линии, относительно друг друга (костно-воздушный разрыв), тип кривой (нисходящий и т.д.). В норме на аудиограмме пороги воздушного и костного проведения располагаются рядом с нулевой линией, между кривыми воздушного и костного проведения имеется костно-воздушный разрыв не более 5 дБ (рис. 10).
—О—воздушное
• - о • • костное
Рис.
10. Аудиограмма при нормальном слухе
При
нарушении звукопроведения
(кондуктивная форма тугоухости)
на аудиограмме отмечается повышение
порогов воздушного
проведения, пороги
костного
проведения не
страдают, между кривыми воздушного и
костного проведения имеется значительный
костно-воздушный
разрыв
(рис. 11).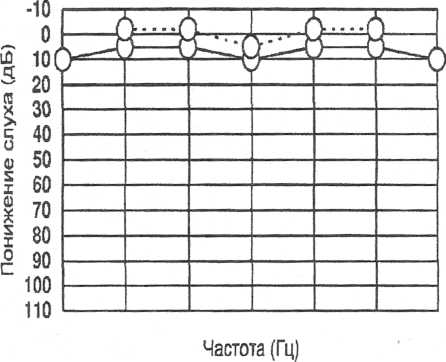
125 250 500 1000 2000 4000 8000
■10

о
10
20
30
40
50
60i
70
80
90
100
110
—О—воздушное - ■ О • • костное
О" -Л.
|
ьч |
г |
|
|
I— |
|
|
|
П |
|
|
|
|
|
|
|
|
о
о
с
Частота
(Гц)
Рис.
11. Аудиограмма при кондуктивной
тугоухости
При нарушении звуковосприятия (нейросенсорная форма тугоухости) пороги воздушного и костного проведения повышаются в одинаковой степени костновоздушный разрыв отсутствует. Страдает преимущественно восприятие высоких частот, поэтому кривая имеет нисходящий вид (рис. 12).
-ю
о
10
20
30
40
50
60
70
S0
90
100
110
С
1
ш
d
S
В
0
S
3
3
5
—С—воздушное
• - О • ■ костное




ЗЕ
Е
Частота (Гц)
Рис. 12. Аудиограмма при нейросенсорной тугоухости
При нарушении звукопроведения и звуковосприятия (смешанная форма тугоухости) отмечается повышение порогов и воздушного и костного проведения, но в разной степени, поэтому между кривыми воздушного и костного проведения имеется костно-воздушный разрыв (рис. 13).
Рис.
13. Аудиограмма при смешанной тугоухости
Степень снижения слуха определяется на основании международной классификации степеней тугоухости (табл.2).
Таблица 2
Классификация степеней тугоухости
Степень тугоухости |
Среднее значение порогов восприятия на речевых частотах (дБ) |
I |
26-40 |
II |
41-55 |
III |
56-70 |
IY |
71-90 |
Глухота |
>91 |
Тональная надпороговая аудиометрия — комплекс методов для выявления феномена ускоренного нарастания громкости (ФУНТ), наличие которого обычно свидетельствует о поражении клеток спирального органа. Наиболее распространенные методы надпороговой аудиометрии: дифференциальный порог восприятия интенсивности звука (метод Люшера), выравнивание громкости по Фоулеру (при односторонней тугоухости), индекс малых приростов интенсивности (ИМПИ или SISI-тест).
Дифференциальный порог восприятия интенсивности звука (метод Люшера). У пациента с понижением остроты слуха развивается повышенная чувствительность к громким (надпороговым) звукам. Клинически о наличии феномена ускоренного нарастания громкости (ФУНТ) свидетельствуют жалобы пациента на непереносимость громких звуков больным ухом, а также наличие диссоциации между восприятием шепотной и разговорной речи (шепотная речь воспринимается только у ушной раковины, разговорная речь - на расстояния более 2 м). Классический метод выявления ФУНГа - определение дифференциального порога восприятия интенсивности звука (ДЛИ), в норме ДЛИ равен 0,8-1,0 дБ, если меньше 0,7 дБ — ФУНТ положителен.
Речевая аудиометрия позволяет определить социальную пригодность слуха у пациента.
Принцип метода. Аудиометр генерирует фонематически сбалансированные группы слов, в одной группе преобладают слова с фонемами средних и высоких частот, в другой - низких. Определяют пороги разборчивости речи (отношение числа правильно понятых слов к общему числу прослушанных, в %). Полученные результаты регистрируют графически в виде кривых разборчивости речи, при этом на оси абсцисс отмечают интенсивность речи (дБ), на оси ординат - процент правильных ответов (рис.14).
'S.
o'
10
20
30
40
50
60
70
80
90
100
110
120
Рис.
14. Кривые разборчивости речи (речевые
аудиограммы) исследуемого с нормальным
слухом и больных с кондуктивной и
нейросенсорной тугоухостью
■нормальный
слух
кондуктивная
тугоухость
■сенсоневральная
тугоухость
£
с;
О
ш
S
т
а
о
ю
я
й.
Уровень
речевого сигнала (дБ)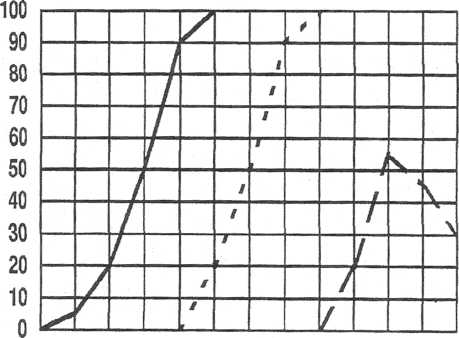






Импедансометрия основана на измерении акустического импеданса (сопротивления, оказываемого структурами среднего, в меньшей степени - наружного и
внутреннего уха проведению звуковой энергии). В норме акустическое сопротивление минимально, практически вся звуковая энергия достигает внутреннего уха, и акустический импеданс равен нулю. При уменьшении подвижности барабанной перепонки, цепи слуховых косточек часть звуковой энергии отражается и регистрируется датчиком. Проводят два теста: тимпанометрию и акустическую рефлексометрию.
Тимпанометрия основана на измерении зависимости акустической проводимости (величины, обратной акустическому импедансу) от давления воздуха в наружном слуховом проходе (рис. 15.). Акустическая проводимость количественно характеризует звукопроведение. Метод позволяет оценить подвижность барабанной перепонки, цепи слуховых косточек, а также объективно измерить воздушное давление в полостях среднего уха.
Давление,
мм водн. ст.
Рис. 15. Тимпанограмма. Пик кривой соответствует максимальной разнице сопротивления на границе сред (наружный слуховой проход - барабанная перепонка - барабанная полость)
Кривая, отражающая зависимость акустической проводимости от давления, называется тимпанограммой. Различные типы тимпанограмм отражают нормальное или патологическое состояние среднего уха (рис.16).
давление
С
D
о
о
Ad
давление
о
давление
А
давление
Е
о
давление











As
![]()
о
давление
Рис. 16. Основные типы тимпанограмм по классификации Jerger (1970: тип «А» — у здоровых лиц, тип «В» — при адгезивном, экссудативном среднем отите, тип «С» — при нарушении функции слуховой трубы, тип «D» — при рубцах и атрофических изменениях барабанной перепонки, тип «Е»
при разрыве цепи слуховых косточек — при высокой частоте зондирующего тона (травма, асептический некроз, воспалительный процесс), тип «Ad» — то же при низкой частоте зондирующего тона, тип «As» — при отосклерозе.
Акустическая рефлексометрия основана на регистрации сокращения стременной мышцы в ответ на звуковую стимуляцию. В результате рефлекторного сокращения стременной мышцы в движение приходит барабанная перепонка, изменение давления в слуховом проходе регистрируется датчиком. Отклонение от нормы свидетельствует о нарушении подвижности основания стремени в овальном окне (отосклероз), распад рефлекса наблюдается при невриноме пред- дверно-улиткового нерва.
Отоакустическая эмиссия - это звуковые колебания, генерируемые наружными волосковыми клетками органа Корти. Используется в качестве скринингового исследования для выявления врожденных форм глухоты у новорожденных.
Одним из современных методов объективного обследования является аудиометрия с регистрацией слуховых вызванных потенциалов (СВЩ. Метод основан на регистрации импульсов в головном мозге в ответ на звуковые сигналы, и записи их в виде электроэнцефалограммы (ЭЭГ). Различают коротколатентные слуховые вызванные потенциалы £КСВП), позволяющие ориентироваться в
локализации поражения слухового анализатора (преддверно-улитковый нерв, подкорковые ядра), но не дающие представления о реакции на стимул определенной частоты. В этом плане более информативны длиннолатентные слуховые вызванные потенциалы ЩСВП), с помощью которых возможна регистрация ответа коры головного мозга на определенную частоту тона (рис. 15). Данный метод можно использовать, когда проведение обычной аудиометрии, основанной на осознанных ответах пациента, не представляется возможной (у детей грудного и младшего возраста, лиц с психическими заболеваниями).
<--"КСВП-»
<- ССВП >
< дсвп
Рис
17. Различные классы слуховых вызванных
потенциалов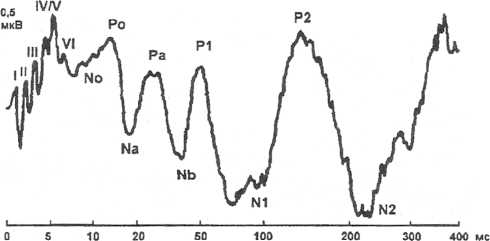
Методы рентгенологического исследования полостей среднего уха. Наиболее распространены при выполнении рентгенограмм височных костей укладки по Шюллеру, Майеру и Стенверсу. С помощью рентгенографии по Шюллеру определяется тип пневматизации сосцевидного отростка, при мастоидите выявляется костная деструкция, экссудация в ячейках сосцевидного отростка (рис.18.).

Рис. 18. Рентгенограмма височных костей в укладке по Шюллеру, норма: 1- наружный слуховой проход, 2 - сосцевидный отросток, 3 - головка нижней челюсти, выше - суставная щель височно- нижнечелюстного сустава.
На рентгенограммах в укладке по Стенверсу определяются верхушка пирамиды височной кости, лабиринт и внутренний слуховой проход, расширение последнего наблюдается при невриноме преддверно-улиткового нерва. Укладка информативна также при поперечных переломах пирамиды височной кости.
Компьютерная томография (КТ) позволяет получить изображения различных отделов уха в аксиальной, сагитальной и фронтальной плоскостях с толщиной среза 1-2 мм. Данный метод позволяет выявить деструктивные и травматические изменения височной кости: при хроническом гнойном среднем отите, мастоидите - костную деструкцию стенок барабанной полости, слуховых косточек, ячеек сосцевидного отростка, при переломах височной кости, входящей в основание черепа - линию перелома (рис. 19).

Рис. 19. КТ височной кости, аксиальная проекция, норма: 1 - костные ячейки сосцевидного отростка, 2 - пирамида височной кости, 3 - внутренний слуховой проход.
Магнитно-резонансная томография (МРТ) используется для визуализации мягкотканых образований (холестеатома, новообразованияй барабанной полости, преддверно-улиткового нерва, височной доли мозга). Метод является эталонным для диагностики невриномы преддверно-улиткового нерва (рис. 20).
Рис.20.
МРТ височной кости: невринома
преддверно-улиткового нерва (VIII пары):
а - аксиальная проекция, б - сагиттальная
проекция. Локализация опухоли указана
стрелками.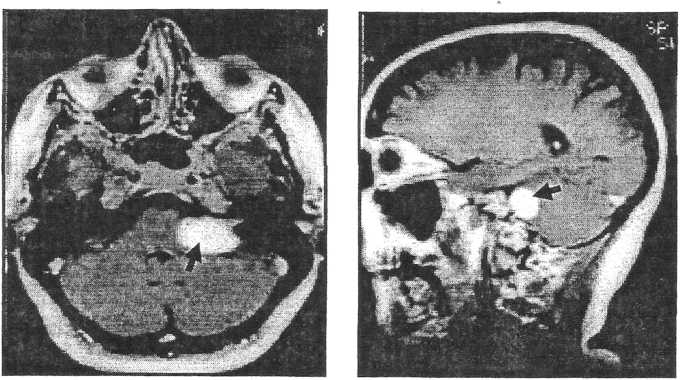
Методы оценки вентиляционной функции слуховой трубы Проба с пустым глотком - пациента просят выполнить глотательное движение, во время которого через отоскоп врач слышит характерный легкий треск. Проба Тойнби - глотательное движение пациента просят выполнить при закрытых носе и рте, во время глотания пациент ощущает легкий толчок в уши, а врач слышит характерный звук при прохождении воздуха через слуховую трубу. При проведении пробы Вальсальвы проходимость слуховой трубы оценивают во время экспирации (выдоха с закрытым носом и ртом). При способе Политцера оливу ушного баллона вводят в преддверие носа справа, одну из олив отоскопа вводят в правый наружный слуховой проход пациента, вторую оливу вводят в ухо врача. Просят пациента произнести по слогам слово «пароход», на гласном звуке сжимают баллон. В момент произнесения гласного звука мягкое небо соприкасается с задней стенкой глотки, изолируя носо- и ротоглотку, часть воздуха под давлением проходит в глоточные отверстия слуховых труб, что сопровождается характерным звуком, ощущаемым пациентом и выслушиваемым через отоскоп (трубку, соединяющую слуховой проход пациента и врача). Таким же образом исследование проводится слева.
Проходимость слуховой трубы оценивается в степенях: если все пробы выполняются, проходимость оценивает I степенью, если удается получить положительный результат только при катетеризации слуховых труб - IV степенью.
