
- •Расспрос
- •Пальпация
- •Перкуссия
- •5. Аускультация
- •Глава 2
- •1.1. Методы исследования больных с заболеваниями
- •1. Расспрос. Основные жалобы и их патогенез.
- •Боли в грудной клетке и их характеристика.
- •Клиническая оценка
- •1. Боли, связанные с поражением плевры (плевральные боли).
- •2. Боли связанные с перенапряжением дыхательных мышц.
- •3. Боли, связанные с раздражением болевых рецепторов слизистой бронхиального дерева скоплением мокроты.
- •Одышка и ее характеристика.
- •Клиническая оценка одышки.
- •Удушье и его характеристика
- •Клиническая оценка удушья
- •Лихорадка и ее характеристика
- •Клиническая оценка лихорадки
- •Клиническая оценка полученных данных при определении сознания
- •2. Определение положения больного
- •3.Определение конституции больного
- •4.Осмотр кожи
- •5. Осмотр кистей рук и стоп
- •Клиническая оценка
- •1.Осмотр кожи лица больного.
- •3. Осмотр кистей рук и стоп.
- •4. Проведение осмотра видимых слизистых.
- •Клиническая оценка
- •Проведение осмотра грудной клетки
- •Клиническая оценка осмотра грудной клетки
- •Пальпация кожи
- •Клиническая оценка.
- •Клиническая оценка.
- •Исследование подкожно-жирового слоя
- •Клиническая оценка
- •Клиническое значение выявленных нарушений жирового обмена
- •Клиническая оценка
- •Клинические признаки периферических отеков, появляющихся при легочно-сердечной недостаточности:
- •Клиническая оценка
- •Клиническая оценка
- •Клиническая оценка
- •Клиническая оценка
- •Клиническая оценка
- •Перкуссия лёгких Сравнительная перкуссия легких
- •Сравнительная перкуссия легких. Техника сравнительной перкуссии легких:
- •Дифференциация различных видов перкуторного звука.
- •4. При выявлении тимпанического перкуторного звука.
- •Топографическая перкуссия легких. Вертикально-топографические линии грудной клетки
- •Общие правила топографической перкуссии
- •Методика топографической перкуссии легких.
- •Клиническая оценка верхней границы легких.
- •Определение нижней границы легких.
- •Клиническая оценка нижней границы легких
- •Определение экскурсии легочного края
- •Перкуторные эталоны (основные перкуторные синдромы)
- •Методика аускультации
- •Критерии определения основного дыхательного шума
- •Клиническая оценка аускультации основных дыхательных шумов
- •Побочные дыхательные шумы
- •Исследование побочных дыхательных шумов.
- •Дифференцирование побочных дыхательных шумов и их клиническая оценка
- •Сухие хрипы
- •Условия образования сухих хрипов:
- •Клиническая оценка
- •Влажные хрипы (rhonchi humidi).
- •Условия образования влажных хрипов.
- •Клиническая оценка влажных хрипов
- •Клиническая оценка крепитации
- •Условия образования шума трения плевры.
- •Клиническая оценка
- •Исследование бронхофонии
- •Порядок исследования мокроты:
- •Макроскопическое исследование мокроты.
- •2. Приготовление нативных (неокрашенных) препаратов.
- •3. Микроскопическое исследование нативного препарата мокроты.
- •4. Цитохимическое исследование на гемосидерин и липиды в альвеолярных макрофагах.
- •5. Исследование окрашенных препаратов.
- •Порядок исследования плевральной жидкости:
- •1. Макроскопическое исследование плевральной жидкости.
- •2. Физико-химическое исследование плевральной жидкости.
- •3. Микроскопическое исследование осадка плевральной жидкости.
- •Лучевые методы исследования.
- •Исследование функции внешнего дыхания.
- •1.2. Легочные синдромы
- •1. Синдром инфильтративного уплотнения легких.
- •1. Уплотнение легочной ткани (долевое, сегментарное)
- •Осмотр грудной клетки
- •Основные дыхательные шумы - выслушивается бронхиальное дыхание (за счет однородной зоны уплотнения между крупным бронхом и периферией легкого).
- •Основные дыхательные шумы
- •2. Очаговое уплотнение
- •Общий осмотр больного.
- •Топографическая перкуссия
- •3. Синдром воздушной полости в легких
- •5 Необходимых условий для выявления полости в легких:
- •1. Необструктивный хронический бронхит. Общий осмотр
- •Осмотр грудной клетки.
- •Сравнительная перкуссия:
- •Аускультация: Основные дыхательные шумы
- •Диагностика эмфиземы
- •Исследование функции внешнего дыхания. Виды вентиляционных нарушений.
- •Обструктивный тип.
- •Смешанный (комбинированный) тип.
- •Бронходилатационный тест
- •Оценка бронходилатационного теста
- •Бодиплетизмография
- •Тесты с нагрузкой. Пробы с физической нагрузкой.
- •Степени дыхательной недостаточности:
- •6. Синдром скопления жидкости в плевральной полости
- •Аускультация: побочные дыхательные шумы.
- •7. Синдром скопления воздуха в плевральной полости.
- •Классификация пневмоторакса
- •8. Легочно-сердечная недостаточность
- •Легочное сердце
- •Клиника
- •Декомпенстрованная.
- •VIII. Что приводит к расширению верхней границы обоих легких
- •IX. Для чего характерен кашель с отделением гнойной мокроты с неприятным запахом
- •X. Укажите правильное определение понятия “ступор»
- •Ответы к тестам по теме: «Легочные синдромы»
- •Глава 3 Обследование органов кровообращения
- •Сердцебиение
- •Перебои в работе сердца.
- •Кашель, кровохарканье.
- •Клиническая оценка
- •Алгоритм опроса истории настоящего заболевания:
- •История жизни больного:
- •Методика выявления отеков.
- •I. Алгоритм местного осмотра и пальпации.
- •III. Исследование прекардиальной области.
- •Перкуссия.
- •Оценка экстракардиальных факторов, влияющих на перкуторные размеры и границы сердца.
- •II.. Алгоритм перкуссии границ относительной тупости сердца и сосудистого пучка.
- •III. Алгоритм перкуссии абсолютной тупости сердца.
- •Аускультация
- •Оценка ритма сердца.
- •Оценка основных тонов сердца. Механизм основных тонов.
- •IV. Поиск и оценка добавочных тонов сердца.
- •V. Поиск и оценка шумов.
- •Динамическая аускультация сердца.
- •Исследование артериальных и венозных сосудов и свойств пульса введение
- •I.Анатомо-физиологические особенности артериального и венозного русла.
- •II. Выявление типичных жалоб у больных с поражением сосудов артериального русла.
- •1.Выявление основных групп жалоб у больных с поражением периферических артериальных сосудов.
- •2. Выявление основных групп жалоб у больных с поражением центральных, брахиоцефальных артерий.
- •3. Выявление основных жалоб присущих поражению мелких артерий и капилляров.
- •III. Выявление типичных жалоб у больных с поражением сосудов венозного русла.
- •Сбор анамнестических данных и проведение общего осмотра больных с поражением сосудов артериального и венозного русла.
- •V. Пальпация и аускультация сосудов артериального и венозного русла с оценкой свойств пульса.
- •1.Пальпация артериальных сосудов и оценка свойств пульса.
- •3)Свойства пульса:
- •2.Аускультация сосудов артериального русла.
- •VI. Диагностическая значимость оценки состояния артериального и венозного русла
- •1. Сердечно-сосудистая система без патологии:
- •4. Синдром острого тромбоза артерии нижней конечности:
- •5. Синдром атеросклероза артерий нижних конечностей:
- •8. Синдром недостаточности аортального клапана:
- •9.Синдром сужения (стеноза) устья аорты:
- •Сд на верхней конечности
- •2) Ультразвуковое дуплексное сканирование артерий:
- •3)Миография
- •4)Полярография
- •14) Осциллометрия и осциллография.
- •15) Сегментарная окклюзионная плетизмография.
- •16) Метод лазерной доплеровской флуометрии .
- •« Исследование артериальных и венозных сосудов и свойств пульса»
- •«Исследование артериальных и венозных сосудов и свойств пульса»
- •1. О каком синдроме следует думать?
- •2. Что означает p. Differens ?
- •1. О каком синдроме следует думать?
- •2. Какие симптомы могут появиться дополнительно данного
- •1. О каком синдроме следует думать?
- •2. Какие из дополнительных симптомов могут появиться у данного
- •1. О каком синдроме следует думать?
- •2. Какие дополнительные симптомы могут появится у больного с выявленным синдромом?
- •1. Наличие каких синдромов следует выявить у больного?
- •2. Какие дополнительные симптомы могут быть выявлены у больного с предполагаемыми синдромами?
- •1.О каком синдроме следует думать?
- •2. Какие дополнительные симптомы могут быть выявлены у больного с обнаруженным синдромом?
- •1. Какой синдром следует выявить у больного?
- •2. Какие дополнительные симптомы могут подтвердить
- •Лабораторные и инструментальные методы исследования
- •I. Поиск повреждения кардиомиоцитов.
- •Динамика ферментов у больных инфарктом миокарда
- •I I. Поиск мезенхимально-воспалительного синдрома.
- •Электрофорез липидов
- •I I I. Исследование липидов крови с целью:
- •Методика анализа стандартной экг
- •«Клинико-электрокардиографические синдромы коронарной недостаточности»
- •Клинико - электрокардиографические синдромы при наиболее часто встречающихся формах ибс.
- •I. Ибс со стабильной стенокардией напряжения.
- •II. Ибс с нестабильной стенокардией
- •III. Безболевая форма ибс
- •IV. Острый инфаркт миокарда
- •V. Ибс с крупноочаговым постинфарктным кардиосклерозом.
- •VI.Диффузный атеросклеротический кардиосклероз.
- •Контрольные вопросы.
- •Г. При безболевой ишемии миокарда.
- •Правильные ответы.
- •Клинико-кардиографические синдромы при нарушениях ритма сердца
- •Клинико-электрокардиогрфические синдромы при тахикардиях.
- •Клинико - электрокардиографические синдромы при брадикардиях.
- •Клинико -электрокардиографические синдромы при аритмиях.
- •Митральные пороки сердца. Митральный стеноз.
- •Оценка данных дополнителных методов исследования.
- •Общая оценка полученных данных (физикальное и дополнительное исследование).
- •Симптомы мс
- •Митральная недостаточность.
- •Физикальное обследование больного.
- •Данные дополнительных методов исследования.
- •Эхокардиография (одно-и двух мерная).
- •Систолический шум при пролапсе митрального клапана (пмк).
- •Пролапс митрального клапана (пмк)
- •Физикальное обследование у постели больного.
- •Методы дополнительного исследования
- •Задача № 1
- •Задача № 2
- •Недостаточность клапана аорты
- •Аускультация
- •Сосудистые признаки:
- •Аортальный стеноз (стеноз устья аорты).
- •Недостаточность трикуспидального клапана.
- •II. Дополнительные методы обследования.
- •Общая оценка выявленных при физикальном и дополнительном обследовании симптомов в соответствии с общим планом диагностического алгоритма.
- •Тестовые задания.
- •Б. Грубый систолический шум на основании сердца с резким
- •В. Средний градиент давления между левым желудочком и
- •Ситуационные задачи
- •Задача № 5
- •Задача № 2
- •Задача № 3
- •«Артериальная гипертензия»
- •Анамнез заболевания.
- •Общий осмотр больного.
- •Объективное исследование сердечно-сосудистой системы.
- •Лабораторно-инструментальные методы исследования.
- •Тестовые вопросы.
- •Задачи.
- •Глава 4
- •Измерение pH
- •Пищеводная манометрия
- •Рентгенологическое исследование
- •Эзофагогастродуоденоскопия (эгдс)
- •Желудок и двенадцатиперстная кишки
- •Болевые синдромы в эпигастральной области
- •Синдром желудочной диспепсии
- •Глава 5 Обследование печени и желчных путей Жалобы (симптомы).
- •1. Боли.
- •8. Кровотечения.
- •II. Выявление типичных признаков заболевания печени и желчных путей при общем осмотре.
- •III. Выявление типичных признаков заболевания печени и желчных путей при местном осмотре (осмотр живота).
- •IV. Перкуссия печени. Определение её границ и размеров по методу Образцова - Стражеско и по методу Курлова.
- •V. Пальпация печени по Образцову - Стражеско.
- •VI. Выявление симптомов раздражения желчного пузыря:
- •Основные синдромы поражения печени и желчных путей
- •Глава 6
- •1. Расспрос. Основные жалобы и их патогенез.
- •I. Боль и ее характеристика:
- •2. Отеки
- •5. Олигоурия
- •6. Анурия
- •7. Ишурия
- •8. Поллакиурия
- •9. Никтурия
- •10. Странгурия
- •11. Изменение цвета мочи
- •12. Изменение запаха мочи
- •13. Жалобы, неспецифические, связанные с почечными синдромами
- •14. История настоящего заболевания
- •15. Клиническое исследование общий осмотр.
- •15. Местный осмотр
- •16. Пальпация почек
- •17. Перкуссия почек
- •18. Перкуссия мочевого пузыря
- •19. Пальпация мочевого пузыря
- •20. Пальпация мочеточниковых точек
- •21. Аускультация почечных артерий
- •22. Лабораторные методы.
- •Сахар в моче
- •23. Исследование функционального состояния почек
- •Ультразвуковое исследование
- •Радиоционные методы
- •1.Почечная артериография
- •Роль анамнеза в диагностике нефритического синдрома.
- •2. Нефротический синдром: отечный
- •3. Почечная артериальная гипертензия.
- •8. Синдром воспаления почечных лоханок
- •Положительный симптом Пастернацкого
- •9. Синдром почечной колики.
- •Общий осмотр.
- •Местный осмотр
- •Глава 7 Обследование системы крови
- •I.Выявление типичных жалоб больного и оценка их
- •Диагностической значимости:
- •II. Выявление неспецифических жалоб больного и оценка их диагностической значимости:
- •III. Выявление типичных признаков при общем и местном осмотре больных с заболеванием системы органов кроветворения:
- •1.Осмотор кожи и слизистых
- •2.Осмотр подкожно-жировой клетчатки и области лимфоузлов.
- •2) Перкуссия и пальпация печени выявляет гепатомегалию,
- •3) Перкуссия и пальпация селезенки:
- •4) Перкуссия костей: (Симптом оссалгии):
- •VI.Значение аускультации сердца, яремных вен и облости селезенки:
- •VII.Инструментальные методы обследования больных с
- •2) Биохимический анализ крови:
- •3) Коагулограмма и тромбоэластограмма :
- •IX. Консультации специалистов:
- •X. Синдромы поражения системы органов кроветворения
- •Лабораторно-анемические синдромы:
- •2.Сидеропенический синдром (при анемии)
- •3.Гемолитический синдром (при гемолитической анемии)
- •4.Иммунодефицитный синдром:
- •5.Миелоапластические синдромы:
- •6. Остеоартропатической синдром
- •7. Лимфоаденопатический синдром
- •8.Гиперпластический (язвенно-некротический )синдром:
- •13.Неврологический синдром:
- •14.Лейкемоидный синдром.
- •Эталоны ответов
- •1.Распрос больного
- •II.Осмотр
- •VI.Лабораторные данные:
- •VII .Функциональные пробы:
- •VIII.Инструментальные методы исследования
- •Глава 8
- •Симптомы, характерные для гипергликемии.
- •Степени тяжести гипергликемического синдрома (сахарного диабета).
- •Коматозные состояния при гипергликемическом синроме.
- •Клинические симптомы, характерные для гипертиреоза.
- •Степени тяжести тиреотоксикоза
- •Степени тяжести гипотиреоза.
- •Симптомы, характерные для гиперкортицизма (синдром иценко-кушинга)
- •Синдром гипокортицизма
- •Гиперпаратиреоз
- •Гипопаратиреоз
- •Синдром избыточной массы тела - ожирение.
- •Тесты для контроля и самоконтроля.
- •Ситуационные задачи
- •Ответы к задачам
- •Глава 9
- •Лабораторная диагностика.
- •Рентгенологические признаки при деформирующем остеоартрозе
- •1.Симптом Томайера используется для исследования
- •Задача 3
Желудок и двенадцатиперстная кишки
Расспрос: Ведущими жалобами больного с поражением желудка и луковицы двенадцатиперстной кишки являются:
-
Симптом
Локализация, механизм боли
Боли:
локализация
характер
связь с приемом пищи
после острой пищи
- В эпигастральной области
Могут быть связаны с заболеваниями желудка, печени, поджелудочной железы, грыжей белой линии живота, поэтому больной должен указать рукой место болевых ощущений.
- В пилородуоденальной области
Могут быть связаны с заболеваниями желудка и луковицы 12-ти перстной кишки (чаще язвенной болезнью).
- приступообразные (желудочная, печеночная колика)
- периодические, т.е., в определенные часы (натощак через 0,5-1,5-2,5 часа после еды).
- постоянные (например, обострение хронического гастрита или рак желудка).
- сезонные (весной или осенью), чаще при язвенной болезни.
- голодные (утром натощак), в связи с возможным воздействием желудочной секреции, успокаивающиеся после еды.
- ранние боли - после 30-40 минут после еды (локализация язвы в желудке).
- поздние – через 1,5- 2 часа после еды (локализация язвы в пилорическом канале или луковице 12-ти перстной кишки).
- ночные боли, успокаивающиеся после приема антацидов или после еды (что связано с инактивацией кислых валентностей)
- указывает на роль гиперсекреции в возникновении болей
-
Боли уменьшаются или проходят
Боли усиливаются
Иррадиация болей
- желудочная боль ослабевает или исчезает после рвоты, вследствие выделения с рвотой большого количества HCL и пепсина.
- после еды, в связи с буферными свойствами пищи
- после приема антацидов, вследствие инактивации HCL и ощелачивания PH.
- после приема спазмолитиков и применения тепла, уменьшающие спазм желудка (при язвенной болезни).
После физической нагрузки, подъема тяжести, тряской езды, волнений (язвенная болезнь, желчнокаменная болезнь, перигастрит, наличие спаек между желудком и соседними органами).
- в спину, что встречается при дуоденальной локализации язвы, пенетрации ее в поджелудочную железу
- в левую половину грудной клетки (прекардиальную область), что указывает на кардиальную локализацию язвы.
Диспепсические расстройства
-
Симптомы
Механизмы возникновения
Рвота
связь с пищей
утренняя рвота
- может быть связана с приемом недоброкачественной пищи (острый и хронический гастрит, пищевая токсикоинфекция).
- нарушение эвакуаторной функции желудка (спазм или стеноз привратника, гастростаз)
- может быть связана с попаданием в желудок кислот и щелочей.
- связана с выделением большого количества слизи при хроническом гастрите или злоупотреблении алкоголя.
- с кислым содержимым как результат ночной гиперсекреции.
Через 10-15 минут после еды
Через 2-3 часа после еды
Через 4-6 часов после еды
Рвота съеденной пищей (съеденной накануне или даже за 1-2 дня)
Связь с болью
“Ресторанная” рвота
- при язве и раке кардиального отдела желудка, остром гастрите.
- на пике пищеварения характерна для язвы и рака тела желудка.
- характерны для язвы привратника или двенадцатиперстной кишки.
- характерна для стеноза привратника.
Рвота, возникающая на высоте болей и облегчающая их, характерна для больных язвенной болезнью, что обусловлено резким снижением концентрации HCL в желудке и уменьшением ее воздействия на язву.
Рвоту вызывает больной, т.к. она облегчает его состояние (снимает боль).
Нарушение аппетита
-
Симптомы
Механизмы возникновения
Снижение вплоть до анорексии
Воздержание от приема пищи (citofobia)
Отвращение к пище
- наблюдается при раке желудка и является одним из ранних симптомов, которые вместе с быстрым насыщением, чувством полноты и тяжести в эпигастрии составляют чувство “желудочного дискомфорта”.
- связана с боязнью возникновения болей после еды.
- отвращение к мясной пище встречается при раке желудка
-
Симптомы
Механизмы возникновения
Отрыжка
газом без запаха или запахом прогорклого масла за счет масляной, молочной и др. органических кислот
газом с запахом тухлых яиц
кислым содержимым
горьким содержимым
- вследствие нарушения двигательной (моторной) функции желудка развития в нем процессов брожения
- вследствие далеко зашедшего распада белковых веществ, содержащих серу; характерна для стеноза привратника с большим растяжением желудка и обильным застоем в нем.
- сочетается с гиперсекрецией желудочного сока (> HCl) и чаще, возникает во время приступа болей при язвенной болезни
- может возникнуть при любом характере желудочной секреции, при гастроэзофагеаль-ном рефлюксе
- при дуоденогастроэзофагеальном рефлюксе (забрасывание желчи из двенадцатиперстной кишки в пищевод через желудок) или из желудка при повышенной секреции из-за горького вкуса пептонов.
-
Симптом
Механизм развития
Тошнота
- служит начальным проявлением раздражения рвотного центра, зависит от тонуса желудка, двенадцатиперстной и тонкой кишки.
- сопровождает заболевания желудка, острый и хронический гастрит, рак желудка.
- развивается после еды, особенно острой.
- нередко развивается при секреторной недостаточности желудка
Желудочное кровотечение
-
Рвота с примесью крови
Рвота “кофейной гущей”
Рвота алой кровью
Дегтеобразный стул
Бледность кожных покровов, влажность (пот) кожи лица, тахикардия > 90 уд/мин., пульс недостаточного наполнения, АД≤ 100/70, общая слабость
- окраска рвотных масс зависит от длительности нахождения крови в желудке
- при длительном нахождении крови в желудке под влиянием HCl образуется солянокислый гематин, который напоминает “кофейную гущу”.
- если источник кровотечения большой сосуд, то с рвотными массами выделяется алая кровь
- рвота с алой кровью может быть при желудочной ахилии, когда невозможно образование солянокислого гематина
- при наличии дегтеобразного стула не всегда можно установить, что у больного было именно желудочное кровотечение.
- комплекс гемодинамических симптомов характеризующих внезапно и быстро развивающееся желудочно-кишечное кровотечение с развитием более или менее выраженного коллапса, степень которого зависит не от количества изменения крови, а от скорости кровотечения.
Похудание
при сниженном аппетите - должно вызвать предположение о возможном наличии онкологического заболевания органов ЖКТ (желудка, кишечника)
при сохраненном аппетите - признак временного неблагополучия (обострения) заболевания(острый, хронический гастрит, язвенная болезнь)
При сборе анамнеза следует обратить внимание на:
Условия питания – ритм и качество питания
Ритм труда и отдыха больного, наличие стрессовых ситуаций
Наличие вредных привычек (курение, алкоголь, злоупотребление чаем или кофе)
Выявление каких- либо изменений в состоянии больного непосредственно перед данным заболеванием или его обострением: похудание, малокровие, дегтеобразный стул, оперативные вмешательства, длительный прием лекарств (НПВС, стероидные гормоны и т.д.)
Терапевтам недавнего прошлого принадлежит выражение, подчеркивающее значение сбора анамнеза у больных с заболеваниями органов пищеварения: с больным с язвенной болезнью “необходимо 2 часа поговорить и 2 минуты его посмотреть” (мнение русских профессоров напр., М. П. Кончаловского ).
Проведение общего осмотра.
Общий осмотр больного с заболеваниями органов пищеварения проводится по общепринятой схеме.
Определение положения больного. Больной может занимать активное, вынужденное, пассивное положение.
Клиническая оценка.
Для большинства заболеваний органов пищеварения типично активное положение больного. Вынужденное положение - сидя на корточках, обхватав живот руками или лежа в постели вниз животом характерно для обострения язвенной болезни желудка и двенадцатиперстной кишки.
Пассивное положение занимают больные в бессознательном состоянии: кровотечение из желудочно-кишечного тракта, прободение язвы при язвенной болезни желудка.
Осмотр кожи и слизистых оболочек.
При осмотре кожи у больных с заболеваниями органов пищеварения определяют:
1) цвет - бледность при кровоточащей язве желудка и злокачественных опухолях желудка и кишечника.
2) желтое окрашивание — при метастазирсвании рака желудка в печень.
Осмотр подкожно-жировой клетчатки.
- степень развития подкожно-жирового слоя - истощение при злокачественных заболеваниях желудка и кишечника.
4. Пальпация лимфоузлов; выявляется увеличение и болезненность их при метастазах рака
желудка.
При общем осмотре студент выявляет:
а) конституциональные особенности организма - росто-весовые показатели;
б) общее состояние больного;
в) состояние питания, степень развития подкожно-жировой клетчатки;
г) положение больного: активное, пассивное, вынужденное.
д) окраску кожи, видимых слизистых оболочек, склер.
Осмотр полости рта.
При осмотре полости рта необходимо выявить:
а) запах полости рта;
б) состояние зубов;
в) состояние слизистой десен, языка, мягкого и твердого нёба, зева, глотки, слюнных желез.
Методика проведениям осмотра полости рта.
Исследование полости рта студент должен проводить при хорошем освещении. Для более детального исследования использует шпатель.
Для осмотра полости рта студент просит больного открыть рот, отодвигает шпателем слизистую полости рта и осматривает слизистую щечной поверхности справа, слизистую щечной поверхности слева, слизистую и десну верхней и нижней челюсти. При этом определяют цвет слизистой.
Осмотр слизистой задней стенки глотки.
Больного просят широко открыть рот и высунуть язык. Затем язык надо слегка оттеснить вниз шпателем и попросить больного сказать "а-а-а". При этом язычек и мягкое нёбо поднимается кверху и делают доступной осмотру заднюю стенку глотки. Определяется цвет слизистой, наличие на ней налетов.
Осмотр зубов.
Определяется наличие кариесных зубов, наличие зубного камня (грязно-желтый налет у шейки зуба), количество отсутствующих зубов.
Осмотр миндалин.
Для осмотра миндалин студент просит больного широко открыть рот, высунуть язык и слегка придавливает шпателем язык у корня (не вызывать рвотного рефлекса).
При осмотре миндалин определяются: размер миндалин (миндалины скрыты за дужками и не видны при осмотре, миндалины вровень с дужками, миндалины слегка выступают за дужки, миндалины резко выступают за дужки и суживают просвет зева, цвет, рыхлость, наличие гнойных пробок (определяется по желтоватым или желтовато-гнойным точкам на поверхности), налеты.
Осмотр языка.
Для осмотра языка больного просят открыть рот и высунуть язык.
При осмотре языка студент обращает внимание на:
а) размеры языка;
б) окраску языка и наличие налета на языке;
в) влажность или сухость языка;
г) состояние сосочков языка;
После окончания общего осмотра студент делает заключение о наличии или отсутствия изменений, характерных для заболеваний органов пищеварения. При наличии изменений, характерных для заболеваний органов пищеварения студент делает заключение о предполагаемом патологическом процессе (не заболевании).
Клиническая оценка.
1. Изменение цвета кожных покровов и слизистых оболочек: бледность при кровотечениях из желудочно-кишечного тракта или злокачественных опухолях желудка и кишечника.
2. Разрыхление десен и кровотечения из них возникает при гипо- и авитаминозах "С".
3. Изменения вида языка при различных заболеваниях желудочно-кишечного тракта:
а) чистый и влажный язык характерен для неосложненной язвенной болезни;
б) обложенный серо-белым налетом, плохо пахнущий - при остром гастрите;
в) сухой язык - при острых процессах в брюшной полости: острый холецистит, острый панкреатит;
г) атрофический язык со сглаженными сосочками при раке желудка, атрофическом гастрите с выраженным снижением секреторной функции, при недостаточности витаминов группы "В";
д) язык, обложенный белым или коричневым налетом - при хронических заболеваниях желудка и кишечника.
Осмотр живота.
При осмотре живота студент должен определить:
Форму живота.
Объем, симметричность живота.
Грыжи: белой линии, пупочные, паховые.
Состояние кожных покровов живота, рубцы, сыпь.
Состояние пупка
Степень участия живота в дыхании.
Пульсацию брюшной стенки.
Для точного обозначения местоположения найденных при исследовании живота патологических изменений, а также для обозначения проекции границ органов брюшной полости на брюшную стенку последнюю разделяют на отдельные области и отделы.
Схема топографии осмотра живота.
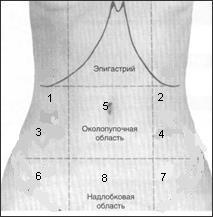
1- правая подреберная область; 2 - левая подреберная область; 3 - правый фланк; 4- левый фланк; 5 – пупочная область; 6 – правая подвздошная область; 7- левая подвздошная область
8 – надлобковая область
Методика проведения осмотра живота
В начале осмотра больной лежит на спине горизонтально. Затем, если позволяет состояние больного, его исследуют в вертикальном положении. Осмотр проводят при достаточном освещении. Студент садится справа от больного. Размеры живота определяются в положении стол. Сопоставляется уровень грудной клетки и уровень передней брюшной стенки. У нормостеников отмечается умеренное выпячивание живота, у гиперстеников оно выражено больше, у астеников - живот может быть слегка втянут.
I. Форма живота.
При этом выделяют:
а) форма живота у здоровых;
б) форма живота в патологических условиях:
1. Общее увеличение или уменьшение живота: метеоризм, асцит, ожирение.
2. общее западение живота: недостаточность поступления пищи в желудочно-кишечный тракт (длительное голодание, резкое сужение пищевода, длительные заболевания полости рта и глотки, длительные частые рвоты и поносы).
3. Увеличение отдельных участков живота: увеличение отдельных органон, развитие в брюшной полости или забрюшинно опухолей, абсцессов, наличие осумкованных экссудатов.
2. Грыжи брюшной стенки.
При этом необходимо определить:
а) состояние белой линии живота, пупка, паховых областей;
б) выявить выпячивание внутренностей или глубоких тканей через отверстие в межмышечной и подкожной клетчатке.
3. Пупок
При этом необходимо обратить внимание на:
а) форму пупка: вытянут, сглажен, выбухает;
б) положение пупка;
в) состояние кожи и оттенок кожи пупка.
4. Кожные покровы
При этом необходимо выявить:
а) состояние кожных покровов живота;
б) рубцы, их местоположение, направление, наличие в боковых частях живота и на внутренней поверхности бедер у женщин.
5. Дыхательные экскурсии передней брюшной стенки:
а) выпячивание передней брюшной стенки при вдохе и западение ее при выдохе;
б) полное или одностороннее отсутствие движений брюшной стенки при дыхании;
в) физиологическая перистальтика желудка и кишечника у лиц с астеническим телосложением, имеющих вялый брюшной пресс
г) патологическая перистальтика (наблюдается при возникновении препятствий для продвижения пищи в желудке, или кишечнике .
6. Пульсации
Пульсации - толчкообразные колебания брюшной стенки в эпигастральной области и в правом подреберье, вызываются сокращением сердца, брюшной аорты и печени.
Ориентировочная основа действия (РОД) при пальпации больных с заболеваниями органов пищеварения.
Пальпация живота является одним из основных методов исследования брюшной полости. Различают пальпацию поверхностную и глубокую. Разновидностями глубокой пальпации являются: скользящая, толчкообразная (баллотирующая) и бимануальная пальпация.
Методика проведения пальпации.
Пальпация живота проводится в лежачем и стоячем положении больного. Больной лежит с вытянутыми ногами на твердой кровати или кушетке. Руки он кладет на груди, либо располагает вдоль туловища. Мышцы живота должны быть расслабленными.
Студент садится справа от больного на стул, лицом к больному. Его руки должны быть теплыми и сухими, ногти необходимо аккуратно постричь, рука должна быть ненапряженной, резкие движения при пальпации недопустимы. При прощупывании брюшной полости рекомендуется отвлечь внимание больного рассказом и расспросом. Пальпацию живота целесообразно сочетать с дыхательными движениями, особенно при глубоком погружении рук в брюшную полость. Ощупывание живота начинают с поверхностной, ориентировочной пальпации.
Поверхностная ориентировочная пальпация
I. Цели поверхностной пальпации:
а) определить степень напряжения брюшной стенки;
6} определить наличие болезненности брюшной стенки;
в) выявить локализацию болезненности и напряжения мышц;
г) отличить опухоли в брюшной стенке от опухолей брюшной полости;
д) определить наличие расхождения мышц белой линии;
г) выявить грыжи белой линии, пупочные, паховые, послеоперационные.
2. Положение больного: больной лежит на спине, на постели с низким изголовье. Мышцы его расслаблены, руки вытянуты вдоль туловища.
3. Ход исследования: перед началом исследования нужно предупредить больного, чтобы он дал знать исследующему, когда у него появится боль при пальпации, когда она будет максимальной и когда она исчезнет. Начинать исследование лучше с участка, наиболее отдаленного от предполагаемой локализации болевой зоны. Если жалоб нет, пальпацию начинают с левой паховой области. Правую руку кладут плашмя со слегка согнутыми пальцами на брюшную стенку, производят слабый нажим пальцами на брюшную стенку. Затем руку переносят на симметричный участок противоположной стороны, в правую паховую область, и производят нажим такой же силы. После этого руку переносят на симметричный участок противоположной стороны, в область правого фланка и производят нажим такой же силы. Затем руку переносят в область левого фланка и производят так же нажим. Затем пальпирующую руку переносят в область левого подреберья и производят нажим одинаковой силы. В следующий момент пальпирующую руку переносят на симметричный участок правой стороны, в область правого подреберья и снова производят нажим такой же силы. В следующий момент пальпирующую руку переносят в область эпигастрия, под мечевидный отросток и производят нажим, одинаковой силы.
После этого правую руку ребром ладони кладут на белую линию живота в область эпигастрия и просят больного поднять голову и плечи. Таким образом выявляется расхождение (диастаз) прямых мышц живота. При наличии диастаза прямых мышц ребро ладони углубляется в брючную полость. Затем проводят ощупывание околопупочной области, при этом кончик указательного пальца погружают в пупочное кольцо. В норме пупочное кольцо вмещает кончик указательного пальца.
1. Определение нижней границы желудка.
Перкуторная пальпация по В.П.Образцову.
Перкуторная пальпация по Образцову производится следующим образом: правую руку со слегка согнутыми пальцами устанавливают в верхнем отделе эпигастрия, кожу отодвигают вверх и, не отнимая пальцы от поверхности живота, производят короткие удары быстрым сгибанием пальцев, вызывая сотрясение (сукуссию) желудка. Одновременно локтевой стороной левой кисти надавливают на грудную клетку в области мечевидного отростка, для того, чтобы оттеснить воздух из верхнего отдела желудка и заставить, его равномерно распределиться над жидкостью. При таких условиях в момент удара возникает шум плеска. Затем продвигают правую руку по средней линии вниз, доходят до места, где шум плеска не возникает. Это нижняя граница желудка.
2. Глубокая пальпация большой кривизны желудка по методу В.П.Образцова и Н. Д. Стражеско.
Для пальпации большой кривизны желудка правая рука с четырьмя полусогнутыми пальцами ладонью вниз располагается по средней линии соответственно нижней границе желудка. Кожная складка сдвигается на 3-4 см к мечевидному отростку. Во время выдоха постепенно погружают правую руку вглубь брюшной полости, затем производят скользящее движение сверху вниз. Большая кривизна желудка расположена по обе стороны от средней линии тела, на 2-3 см выше пупка. Определяется при пальпации в виде валика.
3. Аускультаторная перкуссия.
Фонендоскоп устанавливают над эпигастральной областью, под мечевидным отростком. Перкуторные удары небольшой силы наносят одним пальцем правой руки слева от средней линии живота непосредственно по брюшной стенке, руку продвигают снизу вверх. На том уровне, где появится резкое усиление звука, находится нижняя граница желудка.
4. Аускультаторная аффрикция.
Фонендоскоп устанавливают над эпигастральной областью, под мечевидным отростком. Производят легкие скользящие движения по поверхности кожи брюшной стенки указательным пальцем правой руки слева от средней линии живота по окологрудной линии, руку продвигают снизу вверх. На том уровне, где появится резкое усиление звука, находится нижняя граница желудка.
5. Перкуссия.
Производят посредственную пальце-пальцевую перкуссию слева от средней линии живота по окологрудной линии, руку продвигают снизу вверх. Нижняя граница желудка находится на том уровне, где появится усиление звука.
6. Пальпация большой кривизны желудка
Большая кривизна желудка у здорового человека расположена по обе стороны от средней линии тела на 2-3 см выше пупка.
Первый момент: установка пальцев: слегка согнутые пальцы правой руки устанавливают на уровне найденной нижней границы желудка так, чтобы средний палец находился на белой линии и ладонная поверхность пальцев была обращена вниз.
Второй момент: сдвигание кожи: поверхностным движением пальцев кожу сдвигают вверх к мечевидному отростку так, чтобы перед ногтевой поверхностью пальцев образовалась нежная складка.
Третий момент: скользящее движение руки; не меняя положения рук и не ослабляя движения пальцев производят скользящие движения руки сверху вниз по поверхности желудка.
При этом возникает пальпаторное ощущение "порожка", с которого соскальзывают пальцы.
7. Пальпация привратника
Определение места расположения привратника: для этого нужно опустить перпендикуляр на среднюю линяю живота с правой стороны на 3-4 см выше пупка. Полученный прямой угол нужно разделить пополам. Биссектрис а этого угла характеризует расположение и направление привратника. Положение врача и положение больного такое же, как при пальпации кишечника.
Первый момент: установка пальцев:
слегка согнутые пальцы правой руки устанавливают справа от средней линии живота так, чтобы линия концов пальцев была расположена по указанной биссектриссе и ладонная поверхность пальцев направлена вниз.
Второй момент: сдвигание кожи: поверхностным движением кожу сдвигают в направлении вверх и влево так, чтобы кожная складка образовалась перед ногтевой поверхностью пальцев.
Третий момент: погружение пальцев руки в брюшную полость: на выдохе постепенно погружают пальцы в брюшную полость в направлении к задней стенке её.
Четвертый момент: скользящее движение руки.-
не отнимая руки от задней стенки живота, производят скользящие движения в направлении сверху слева вниз направо.
Методы определения свободной жидкости в брюшной полости.
Первый способ: при больших асцитах жидкость в брюшной полости определяется методом флюктуации. При этом способе определения левую руку кладут плашмя на боковую поверхность брюшной стенки, а пальцами правей руки наносят перкуторные удары по брюшной стенке с противоположной стороны. Эти удары воспринимаются левой рукой в виде симптома волны.
Второй способ: при положении больного на спине производят тихую перкуссию от пупка по направлению к боковым отделам живота. Свободная жидкость скапливается во фланках. В результате при перкуссии в области пупка. получается тимпанический перкуторный звук, а над фланками - тупой. Если больного повернуть на бок, то свободная жидкость переместится в соответствующую сторону, а над фланком, который оказывается наверху, тупой звук сменяется тимпаническим.
Третий способ: больному предлагают сесть или
встать. В этих положениях жидкость смещается в "малый таз. Перкуссию производят сверху вниз по средней линии. При наличии жидкости внизу живота получается тупой звук. Высота горизонтального уровня зависит от количества жидкости в бргош-• ной полости и от наклонов больного в ту или иную сторону. Таким методом можно следить за динамикой накопления или уменьшения жидкости в хода лечения.
Оценка полученных данных
Осмотр живота.
I. У здоровых_лиц
В норме живот слегка выпячен, правая и левая его половины симметричны, пупок нз выпячен и не втянут, реберные дуги слегка намечены. Форма живота зависит от конституции: у нормостеников отмечается небольшое выпячивание живота, у гиперстеников оно выражено больше, у астеников имеется легкое втяжение живота.
II. При заболевании органов пищеварения
В патологических условиях наблюдается:
1. Общее увеличение живота, увеличение отдельных отделов живота.
2. Общее западение живота, западение отдельных участков живота.
3. Появление грыж в разных местах живота: грыжи белой линии, пупочные, паховые грыжи.
4. Появление патологических пульсаций.
5. Ассиметричное положение пупка, уплотнения в пупке, изменения оттенка кожи пупка.
6. На коже живота наблюдаются рубцы, высыпания, развитие венозных коллатералей, расширение подкожных вен в средней части живота, кожные покровы становятся напряженными, блестящими.
7. Ограничение дыхательных экскурсий живота.
Поверхностная пальпация
I. У здоровых лиц.
В норме брюшная стенка легко доступна пальпации, мягкая, податливая, ненапряженная. Отмечается незначительное и одинаковое на симметричных участках напряжение мышц брюшного пресса. У спортсменов мышцы живота в достаточной степени твёрдые. Многорожавшие женщины, вследствие снижения тургора брюшных мышц, имеют дряблый живот.
II. При заболевании органов пищеварения
В патологических условиях наблюдается два вида повышения напряжения брюшной стенки:
а) резистентность брюшной стенки;
б) мышечное напряжение, мышечная защита.
1. Резистентность - сопротивление брюшной стенки ощупывающим пальцам, ощущается в местах, соответствующих патологическому процессу в глубоколежащем органе.
2. Мышечное напряжение, мышечная защита -повышение напряжения брюшной стенки, наблюдается там, где имеется воспалительный процесс в брюшной полости, в котором принимает участие брюшина. При мышечной защите напряжение брюшной стенки больше, чем при резистентности (доскообразный живот), при мышечной защите поверхностная пальпация сопровождается резкой болезненностью, чего нет при резистентности.
3. Пальпаторная болезненность брюшной стенки при поверхностной пальпации живота наблюдается при воспалении брюшины. При остром воспалении она
резче, чем при хроническом.
Лабораторные и инструментальные методы исследования желудка и двенадцатиперстной кишки.
Желудочное зондирование.
В настоящее время используется методика фракционного (многомоментного) исследования (зондирования) секреции желудка тонким зондом. Будучи введен в желудок тонкий зонд (внешний диаметр 4-5 мм, внутренний 2-3 мм), имеющий на слепом конце 2 отверстия, не вызывает рвотного рефлекса и остается в нем на 1,5-2 часа и более, что дает возможность длительно отсасывать содержимое желудка и оценивать во времени его секреторную функцию. Исследование желудочной секреции натощак проводится в течении 1 часа: извлекают шприцем четыре 15 минутные порции – это так называемая базальная секреция, которая колеблется от 30 до150 мл, в среднем 50 мл. Через 60 минут после начала исследования (или сразу после получения базальной секреции) больному вводят стимулятор секреции: парентерально - пентагастрин или гистамин, или инсулин. Наиболее эффективен гистамин (из расчета 0,01 мг/кг); его использование противопоказано при органических заболеваниях сердечно-сосудистой системы, аллергических заболеваниях, высоком АД, феохромоцитоме, недавнем (2-3 недели) желудочном кровотечении. После введения гистамина (пентагастрина) желудочный сок собирают в течение 1 часа порциями с 15- минутным интервалом. При наличии противопоказаний к введению гистамина используют пероральные стимуляторы (мясной бульон; 5 % р-р алкоголя, раствор кофеина из расчета 0,2 г на 300 мл воды; 7% отвар сухой капусты).
По объему желудочного содержимого через 25 минут после пробного завтрака можно судить о быстроте эвакуации из желудка. Суммируя объем 4-х последних порций узнают часовое напряжение секреции (при прерывистой аспирации оно составляет в среднем 60 мл при непрерывном в 1,5-2 раза больше). При осмотре полученных порций желудочного содержимого отмечают цвет, консистенцию, примеси желчи, крови, пищи. При наличии большого количества крови, зондирование прекращают. Затем проводят химическое исследование: определяют свободный HCl, общую кислотность, связанную HCl, молочную кислоту, пепсин. Кислотность желудочного сока определяют титрованием его 0,1 N р-ром NAOH в присутствии индикаторов. Выражают кислотность количеством миллилитров NAOH, необходимым для нейтрализации 100 мл сока или количеством HCl в мг или мэкв.
Нормальные показатели кислотности:
Натощак: свободная HCl -10-20 т.е.: после пробного завтрака – свободная HCl 20-40 т.е., общая кислотность (сумма всех содержащихся в желудке кислых продуктов свободной и связанной HCl, органических кислот и фосфорных солей) 40-60 т.е. Все показатели < 20 т.е. указывают на гипоацидность, > 100 - гиперацидность. Диагностически важно выявление полного отсутствия HCl. Для этого проводится исследование желудочной секреции после повторной инъекции гистамина (0,01мг/кг) или сразу максимальной дозы гистамина (0,04мг/кг), перед которой необходимо предварительно вводить антигистаминные средства, которые снимают побочные реакции от инъекции гистамина, не влияя на истинные показатели желудочной секреции. Отсутствие в желудочном соке свободной HCl после введения максимальной дозы гистамина получило название гистаминорефрактерной ахлогидрии, свидетельствующей об атрофическом процессе слизистой желудка (рассматривается как предраковое состояние). Для более полного представления о кислотообразующей функции желудка необходимо рассчитывать дебит-час HCl, т.е. показатель продукции HCl/час. Для этого необходим показатель концентрации HCl в желудочном соке умножить на часовой объем секреции и разделить на число, по отношению к которому дана концентрация кислоты: если концентрация кислоты выражена в мг%, это на 100, а если в мэкв/л, это на 1000. Так, например, кислотность 60 т.е., мы можем выразить: 3,65*60 мг% или 60 мэкв/л или 60 ммоль/л.
Некоторое диагностическое значение имеет определение в желудочном соке молочной кислоты; источником которой может быть либо жизнедеятельность палочки молочно-кислого брожения вегетируемой в желудке лишь при отсутствии HCl, либо злокачественная опухоль, в клетках которой гликолиз протекает по анаэробному типу с образованием молочной кислоты. Наличие молочной кислоты требует тщательного обследования больного для исключения опухолевого процесса. Для определения пепсинобразующей функции желудка (не применяя зондирования) прибегают к определению пепсиногена (уропепсиногена) в моче. Присутствие пепсиногена в моче (пепсин не полностью выделяется в желудок, лишь небольшая его часть -1%- проникает в кровь и выделяется с мочой) свидетельствует о выработке его в желудке.
Внутрижелудочная pH-метрия играет существенную роль в диагностике заболеваний верхних отделов желудочно-кишечного тракта.
В желудке принято выделять 2 зоны, которые различаются по своей секреторной функции:
- кислотообразующая, которая включает в себя дно и тело желудка, в котором под воздействием гастрина происходит выработка HCl.
- нейтрализирующая (в состав которой входят пилорический и антральный отделы), где происходит секреция ионов гидрокарбоната HCO3-. Этот процесс обусловлен обменом ионов
Cl- на ионы HCO3- и процессом пассивной диффузии гидрокарбонат - ионов из крови. HCO3- ионы поддерживают нейтральную среду у апикальной мембраны клеток. В просвете пилорического канала и проксимальной части 12-перстной кишки в норме может наблюдаться слабокислая среда. Помимо уже представленного аспирационного метода исследования желудочного сока используется внутрижелудочная pH-метрия.
С использованием различных зондов или капсул.
Существуют следующие разновидности внутрижелудочной pH- метрии:
Кратковременная внутрижелудочная pH- метрия
Продолжительная (24 часовая) внутрижелудочная pH- метрия
pH- метрия с использованием радиокапсул
Эндоскопическая pH- метрия
Основным показанием к применению кратковременной pH-метрии является оценка состояния кислотообразующей функции желудка и защелачивающей (нейтрализующей) функции желудка и 12-ти перстной кишки при следующих заболеваниях:
Синдроме воспаления слизистой желудка
Синдроме язвенного поражения желудка и двенадцатиперстной кишки
Постгастрорезекционном синдроме
Хроническом панкреатите
После введения зонда в желудок в течение е 45 минут регистрирую базальную секрецию, затем проводят стимуляцию базальной секреции и pH записывают в течение следующих 45 минут. В качестве стимуляторов используют: гистамин и пентагастрин. При проведении субмаксимальной стимуляции н/к вводят 0,1% р-р гистамина из расчета 0,01 мг веса больного. Учитывая меньшее число побочных эффектов при исследовании желудочной секреции наиболее предпочтительным является применение пентагастрина. Критерии оценки показателей базальной и стимулированной кислотности в ед. pH даны в таблице.
Оценка кислотообразующей функции желудка в единицах pH1.
-
Оценка
Базальные условия
После стимуляции
Гиперацидность
1,5 ед. и <
1,2 ед. и <
Нормацидность
1,6 - 2,0 ед.
1,21-2,0 ед.
Гипоацидность
2,1 – 5,9 ед.
2,1 – 3,0 ед
Сниженная реакция
-
3,1 – 5,0
Слабая реакция
-
Снижение pH на 1 в пределах 3-5 ед.
Анацидность
> 6,0
6,0 и >
Данные pH приведены для тела желудка
Высокий pH желудка, который не снижается < 3 ед. после проведения максимальной стимуляции о наличии у больного атрофического гастрита. Высокие значения pH в антральном отделе желудка (нейтральная или слабокислая среда) могут быть связаны с возникновением дуоденогастральных рефлюксов. Об этом может свидетельствовать волнообразное повышение pH с последующем возвращением к исходному уровню (Охлобыстин А. В. 1996).
Важно оценить состояния pH тела желудка (кислотообразующая зона). Значительная разница между pH тела желудка и антрального отдела свидетельствует о сохранности функции пилорических желез. Низкий pH нейтрализующей зоны – свидетель того, что продукция бикарбонат - ионов неадекватна образованию ионов H+.
Проведение щелочного теста в базальных и стимулированных условиях.
Через канал pH-зонда вводят 0,5 г питьевой соды в 30 мл кипяченой воды. Тест проводят через 20 минут после стабилизации pH в базальных условиях и через 45 минут после введения стимуляторов. Этот тест позволяет судить об активности водородных ионов в просвете желудка и о продукции соляной кислоты. Показателем этого теста является щелочное время – интервал между повышением pH после введения раствора соды до возвращения его к исходному уровню. В норме это время в теле желудка колеблется от 15 до 30 минут. Снижение щелочного времени менее 15 минут – свидетель повышение дебита HCl (пря ЯБ 12-ти перстной кишки щелочное время обычно ≈ 7-10 минут), повышение более 30 минут свидетельствует о подавлении кислотообразования.
Провокационная (суточная pH-метрия) стала классическим химическим методом, обогнав в этом кратковременную pH-метрию. Радиотелеметрический метод pH-метрии с помощью радиоприемного устройства регистрирует сигналы миниатюрного передатчика радиокапсулы (эндораднозонда), находящегося в пищеварительном тракте и реагирующего на определенные физиологические, физические и химические явления.
Основным показанием к проведению 24 часовой pH-метрии является диагностика рефлюкс-эзофагита. Под гастроэзофагеальными рефлюксами принято подразумевать эпизоды, при которых pH в пищеводе остается ниже 4 ед. Забросы желудочного содержимого могут возникать и в норме (физиологические рефлюксы). (см. раздел “Синдромы при поражении пищевода”).
Диагностика НР-инфекции2
Обязательные тесты - цитологический и уреазный.
Для цитологического исследования используются мазки-отпечатки (1-2 и более), полученные при эндоскопии из биоптатов СО антрального отдела желудка. Биоптат берется прицельно из участков с наиболее выраженными визуальными отклонениями от нормы (гиперемия, отек), но'не из дна язв и эрозий. Высушенные мазки окрашиваются по Папенгейму или после фиксации метанолом - азур эозиновой смесью, или готовым красителем Романовского-Гимзы. Применяемые паноптические методы окраски позволяют выявить морфологические особенности строения ядер и цитоплазмы клеток СО, наличие Нр, ориентировочно оценить количество микроорганизмов. Как правило, Нр располагаются в слизи, имеют спиралевидную, изогнутую форму, могут быть 8-образными, иметь вид "крыльев летящей чайки". При изучении в цитологических препаратах можно выделить 3 степени обсемененности СО: слабая (+) - до 20 микробных тел в поле зрения при X 630, средняя (++) - до 40 микробных тел в поле зрения, высокая степень (+++) - более 40 микробных тел в поле зрения. При обнаружении в мазках отпечатках Нр - одновременно выявляется также и клеточная инфильтрация, характеризующаяся наличием лимфоцитов, плазматических клеток, нейтрофилов и эозинофилов.
По преобладанию тех или иных клеточных элементов можно косвенно судить об активности и выраженности воспаления, кроме того, цитологическое исследование позволяет выявить в клетках СО наличие пролиферативных процессов и степень их выраженности, метаплазии (кишечной в желудке и желудочной в дуоденуме), дисплазии и ее степени, злокачественного новообразования. Однако цитологический метод не дает информации о структуре исследуемой СО. По скорости выявления персистирующей Нр в СО цитологическому не уступает экспресс-метод, основанный на уреазной активности Нр, получивший название кампи-теста. Тест состоит из геля-носителя, содержащего 20 гл мочевины, бактериологического агента (0,02% азид натрия) и фенол-рота (0,05%) в качестве индикатора рН. Индикатор меняет цвет от желтого к малиновому, когда под действием уреазы происходит гидролиз мочевины с образованием аммиака, сдвигающего рН среды в щелочную сторону. Готовая стерильная среда разливается по 0,2 мл в плошки из синтетического материала. Биоптат СО, полученный при эндоскопии, помещают в плошку. Малиновое окрашивание теста, наступившее вслед за этим, свидетельствует о наличии в биоптате Нр. Изменение цвета среды происходит только в том случае, если в биоптате есть уреаза, "наработанная" Нр.
Объясняется это тем, что Нр является единственным из колонизирующих СО желудка видов бактерий, который вырабатывает уреазу в количествах, достаточных для разложения мочевины в условиях экспресс-метода. Дальнейшая секреция уреазы Нр ингибируется бактериостатиком, содержащемся в геле.
Ложноотрицательные результаты имеют место у больных при слабой обсемененности СО. Ложноположительные результаты исключаются при правильной обработке эндоскопов и биопсийных щипцов и применении бактериостатиков. Время появления малинового окрашивания косвенно свидетельствует о количестве жизнеспособных бактерий. Появление малинового окрашивания в течение первого часа соответствует значительной инфицированности СО Нр (+++), в течение последующих двух часов - умеренной (++), к концу суток - незначительной (+), если окрашивание наступает в более поздние сроки - результат считается отрицательным. Для повышения достоверности диагностики хеликобактериоза рекомендуется сочетание обоих методов, особенно важно их проведение после окончания лечения, так как наличие персистирующей инфекции является основанием к проведению повторного курса антибактериальной терапии.
Существует немало модификаций уреазного теста и любой из них может оказаться полезным для диагностики хеликобактериоза (напр. де-нол тест и др.). Но подавляющее большинство существующих тех тов имеет ряд недостатков, из которых основным является их низкая стабильность, даже при хранении в холодильнике. Разработанный нами "Кампи-тест" не уступает по основным показателям лучшим образцам (СLО-тест) и имеет срок хранения при комнатной температуре более года, что очень важно, поскольку позволяет производить такой тест промышленным способом без особых затруднений.
Дополнительные методы диагностики НР инфекции
Микробиологические методы. Предметом исследования для микробиологической диагностики Нр является биоптат из слизистой оболочки желудка или двенадцатиперсной кишки, полученный в условиях максимально полной стерильности. Инкубация посевов осуществляется в микроаэрофильных условиях при содержании кислорода не более 5%. Такие условия создаются путем заполнения герметически закрывающихся сосудов газовой смесью (5% кислорода, 10% углекислого газа, 85% азота). Такие условия могут быть созданы при использовании специальных газогенераторных химических пакетов. На кровяной питательной среде хеликобактер на 3-5 сутки формирует мелкие круглые, гладкие, прозрачные, росинчатые колонии диаметром 1-3 мм.
В дальнейшем проводится идентификация выделенных культур, исследуются их морфологические, тинкториальные свойства, подвижность и другие специальные исследования в зависимости от возможностей и задач, стоящих перед исследователем. Воспользоваться этим методом в условиях обычной лаборатории довольно трудно.
Гистологические методы исследования получили широкое распространение, так как позволяют обнаружить Нр в биоптатах и одновременно изучить морфологические изменения, происходящие при этом в СО. Наиболее простым и доступным методом выявления Нр является окраска гистологических препаратов по Гимзе без дифференцировки. Нр при этом окрашивается в темно-синий цвет, они хорошо видны как на поверхности эпителия, так и в глубине ямок. Для оценки состояния СО и обнаружения Нр достаточно 2-х биоптатов.
Материалом может служить любой участок СО желудка и двенадцатиперстной кишки, но при этом обязательно необходимо исследовать прицельно взятые биоптаты из антрального отдела в 2-3 см от привратника из участка визуально более выраженного воспаления (гиперемия, отек), но не из дна эрозии и язвы. Частота выявления Нр с помощью гистологического метода хорошо корригирует с другими методами и составляет не менее 75-80%. Результативность метода зависит от многих факторов, в том числе и от способа приготовления и окраски препарата. В последнее время разработаны новые методы, среди которых наиболее чувствителен иммуноцитохимический с применением моноклональных антител и комплекса авидин-биотин-пироксидазы.
Весьма обнадеживающие результаты получены при выявлении Нр методом гибридизации ДНК в обычных парафиновых срезах. Методика не только чувствительна, но и высоко специфична, с ее помощью можно идентифицировать различные штаммы хеликобактера и понять природу повторного заражения после успешного лечения (новая ли это инфекция или размножение сохранившихся бактерий).
Проводится также определение Нр методом полимеразной цепной реакции, являющейся наиболее информативной
Иммунологические методы. У всех больных, инфицированных Нр, в СО желудка и соответственно в двенадцатиперстной кишке образуются антитела.
Специфический гуморальный иммунный ответ против антигенов хеликобактера отчетливо регистрируется через 3-4 недели после инфицирования. Антитела могут быть определены различными методами (в реакции преципитации и др.), но наибольшее значение имеет метод им-муноферментного анализа (ИФА). Этим тестом выявляются антитела ИгГ, ИгА, ИгМ классов в сыворотке крови, а также секреторные ИгА, ИгМ в слюне и содержимом желудка. В практике используют ИФА по определению ИгГ и реже ИгА- антител в сыворотке крови.
Этот метод в основном используется с целью выявления инфициро-ванности больных с гастродуоденальной патологией и контроля эффективности антибактериального лечения в отдаленные сроки наблюдения за больными. Преимущество метода состоит в том, что он не нагрузочный для больного и выявляет инфицирование не только при манифестных, но и при субклинических формах, а также в стадиях ремиссии заболевания.
Следует также иметь в виду, что тест остается положительным еще не менее месяца после успешной ликвидации инфицирования Нр, а на ранней стадии в течении 2-3 нед. с момента инфицирования оказывается отрицательным.
13С уреазный дыхательный тест. В большинстве стран мира 13С уреазный дыхательный тест (13С УДТ) рассматривается в качестве основного теста в выявлении Нр инфекции. Метод неинвазивен, абсолютно безопасен и позволяет определять степень колонизации СОЖ Нр, является оптимальным способом ее диагностики и контроля эрадикационной терапии.
Исследование проводится натощак. Вначале, в пластиковые пакеты с интервалом в 1 мин забираются две фоновые пробы выдыхаемого воздуха. Затем, принимается пробный завтрак (молоко, сок и др.) и тестовый субстрат (водный раствор мочевины, меченной 13С). В последующем, в течение часа, через каждые 15 мин берутся четыре пробы выдыхаемого воздуха. Содержание стабилизированного изотопа в выдыхаемом воздухе определяется с помощью масс-спектрометра. В норме содержание стабилизированного изотопа 13С не превышает 1% от общего количества углекислого газа в выдыхаемом воздухе.
При рентгенологическом исследовании можно обнаружить прямые признаки язвенного дефекта: симптом «ниши» — выпячивание контуров желудка наружу, появление стойкого бариевого пятна на рельефе, стойкая деформация желудка и 2-перстной кишки на месте бывшей язвы в результате рубцовых изменений, симптом конвергенции складок. Косвенными рентгенологическими признаками являются региональный спазм большой кривизны тела желудка, направленный на язву («нишу»), расположенную на малой кривизне (симптом «пальца»), спастическое сокращение желудка или луковицы 12-перстной кишки, усиленная перистальтика, гиперсекреция натощак, дуоденогастральный рефлюкс.
Гастро- и дуоденоскопия позволяют не только обнаружить язвенный дефект слизистой желудка или 12-перстной кишки, но и выявить характер язвенного процесса — величину и глубину дефекта, степень рубцевания и др., а также при необходимости произвести прицельную биопсию края язвы для гистологического исследования. Гастроскопически различают острую и хроническую доброкачественную язву желудка.
Острая язва характеризуется резко выраженными воспалительными явлениями со стороны окружающей слизистой оболочки. Форма язвы округлая или овальная, реже в виде эллипса. Дно язвы покрыто налетом от бледно-серого, желтого до коричневого цвета. Острая язва характерна тем, что может очень быстро заживать.
Гастроскопическая картина хронической язвы желудка зависит от стадии ее развития — обострение, затухание процесса, заживление. В стадии обострения слизистая оболочка вокруг язвы резко гиперемирована, края ее отечные, высокие. Дно язвы закрыто густым, плотным фиброзным налетом, чаще желтого цвета. При затухании процесса уменьшается гиперемия окружающей слизистой оболочки, стихают периферические воспалительно-отечные явления. Валик вокруг язвы уменьшается, дно становится менее глубоким и чистым. При полном заживлении язвы на месте ее может быть обнаружено блестящее гладкое углубление (реже утолщение) ярко-красного цвета или участок гладкой слизистой оболочки красного цвета или же остается .небольшой линейный, реже звездчатый рубец. Для длительно незаживающих язв характерны фиброзно-утолщенные и плотные края (каллезные язвы).
Биопсия слизистой желудка
Метод прижизненного морфологического исследования слизистой оболочки желудка является важной составной частью диагностического процесса и гастроэнтерологических больных. Этот метод (биопсия слизистой) нередко является решающим в определении лечебной тактики у конкретного больного. Путем биопсии производят гистологическое и гистохимическое исследование. Необходимый для исследования материал получают при помощи или аспирации слизистой оболочки и отсечение кусочка ткани или откусывание при помощи введенной через гастроскоп щупальных щипцов. Аспирационную (слепую) биопсию целесообразно применять при диффузных поражениях желудка (гастрит), визуальную (прицельную) биопсию обязательно производят при подозрении на злокачественное новообразование желудка.
Основные клинические синдромы3
