
- •Патогенез аллергической (атопической) БА.
- •1. Иммунологическая стадия:
- •а) процессинг - поступивший в дыхательные пути аллерген захватывается макрофагом, расщепляется на фрагменты, связывается с гликопротеинами II класса главного комплекса гистосовместимости (HLA) и транспортируется к клеточной мембране макрофага
- •в) продукция Т-лимфоцитами-хелперами ряда цитокинов: ИЛ-4,5,6, которые стимулируют пролиферацию и дифференцировку В-лимфоцитов, ИЛ-5 и гранулоцитарного макрофагального стимулирующего фактора, которые активируют эозинофилы.
- •г) синтез В-лимфоцитами специфических АТ (IgE, реагиновые АТ), фиксирующихся на поверхности тучных клеток, базофилах и эозинофилах
- •1. Бронхиальная астма (J45 по МКБ-10):
- •а) аллергическая (атопическая, экзогенная);
- •б) неаллергическая (эндогенная);
- •в) смешанная (аллергическая + неаллергическая);
- •г) неуточненная.
- •2. Астматический статус (J46, острая тяжелая БА).
- •Классификация тяжести БА.
- •Симптомы
- •Короткие
- •Частые
- •Частые
- •Менее 20%
- •более 30%
- •Ступенчатая терапия БА:
- •Диагностика причин кровотечения из верхних отделов ЖКТ:
149. “Острый живот”: понятие, клиническая картина, тактика терапевта.
«Острый живот» - продолжительная и внезапно возникшая постоянная или схваткообразная боль, резко усиливающаяся при малейшем физическом усилии, движении, сотрясении живота, сопровождающаяся тошнотой, рвотой, локализованным или разлитым защитным напряжением брюшной стенки, положительными симптомами раздражения брюшины (Щеткина-Блюмберга, Раздольского и др.), признаками кишечной непроходимости.
Тактика терапевта при выявлении острой хирургической патологии брюшной полости:
1.Исключить отраженные боли в животе при гастралгическом варианте острого ИМ (обязательно снять ЭКГ при болях в верхней половине живота), при перикардите, плеврите и плевропневмонии.
2.Определить наличие симптомокомплекса “острый живот”.
3.Установить предварительный диагноз на основании распроса больного и физикального исследования
а) перфорация язвы желудка или ДПК - возникновение боли внезапное; боль резкая, очень сильная, локализована в эпигастральной области, быстро становится разлитой, обычно не иррадиирует; рвоты нет или 1-2 раза; указания на язвенную болезнь в анамнезе, непереносимость острой пищи и алкоголя; симптом Щёткина-Блюмберга появляется рано, с первых минут, болезненность при пальпации разлитая; «доскообразный» живот, кишечные шумы отсутствуют; поза больного на спине, на боку с поджатыми к животу коленями, больной неподвижен.
б) острый панкреатит - возникновение боли постепенное, локализована в эпигастральной области, правом и левом подреберье, иррадиирует в спину, опоясывающая или в проекции поджелудочной железы; многократная рвота; болевому приступу обычно предшествует злоупотребление алкоголем; приступы подобной боли в прошлом; непереносимость жирной пищи (стеаторея); симптом Щёткина-Блюмберга появляется поздно, спустя несколько часов или суток, болезненность при пальпации в эпигастральной области либо разлитая; напряжение мышц передней брюшной стенки умеренное, кишечные шумы ослаблены или отсутствуют; лёгкая болезненность в рёберно-
позвоночном углу с двух сторон; поза эмбриона, позывы на рвоту.
в) острый холецистит – возникновение боли постепенное, локализована в правом подреберье, эпигастральной области, иррадиирует в спину, правое плечо и под правую лопатку; рвота 1-2 раза; употребление алкоголя не влияет на развитие заболевания; частые приступы боли в прошлом; непереносимость пищевых продуктов: жирная и жареная пища; симптом Щёткина-Блюмберга наблюдают редко; характерна болезненность при пальпации в правом подреберье, эпигастральной области, одностороннее напряжение прямой мышцы живота; кишечные шумы в норме или ослаблены; поза больного на спине, больной внешне спокоен
г) ишемия кишечника - возникновение боли внезапное, боль разлитая без четкой локализации и иррадиации; рвота 1-2 раза; отсутствие приступов боли в прошлом; симптом Щёткина-Блюмберга слабовыражен, интенсивность боли не соответствует выраженности симптома; болезненность при пальпации разлитая; напряжение мышц передней брюшной стенки редко и только на поздней стадии заболевания; кишечные шумы
ослаблены или отсутствуют; поза больного на спине, больной корчится, извивается.
д) острый аппендицит - обычно развивается внезапно с появления острой боли, первоначально локализующейся в подложечной области или около пупка, а через некоторое время перемещающейся в правую подвздошную область; на фоне боли может развиться диспепсия, тошнота, однократный жидкий стул, субфебрильная лихорадка, ложные позывы на мочеиспускание у мужчин; при деструктивном остром аппендиците развивается
классический симптомокомплекс «острого живота»; пальпаторно боль и напряжение мышц в правой подвздошной области; специфические симптомы острого аппендицита: КохераВолковича (смещение боли из эпигастрия или верхних отделов живота в правую подвздошную область), Бартомье-Михельсона (усиление болей при пальпации правой подвздошной области в положении больного на левом боку), Образцова (усиление боли во время пальпации в правой подвздошной области при поднятии выпрямленной в коленном суставе правой ноге), Ровзинга (появление или усиление боли в правой подвздошной области при толчкообразном надавливании на левую подвздошную область), Ситковского (появление
или усиление боли в правом боку при повороте больного на левый бок), Щёткина-Блюмберга (усиление боли в момент резкого отнятия производящей давление руки).
4.Только после уверенности в правильности установленного диагноза при сильных болях можно ввести спазмолитики: 2-4 мл 2% р-ра но-шпы ИЛИ 1 мл 0,2% р-ра платифиллина ИЛИ 0,5 мл 0,1% р-ра атропина, при мучительной рвоте - метоклопрамид 10 мг (2 мл 5% р-ра) в/в или в/м
5.Никогда нельзя применять на догоспитальном этапе наркотические анальгетики, антибиотики, слабительные, очистительные клизмы!
6.Больного следует госпитализировать в хирургический стационар для уточнения диагноза и решения вопроса о дальнейшем лечении.
148. Неотложная терапия легочного кровотечения.
Кровохарканье – появление примеси крови в мокроте от единичных вкраплений прожилок до равномерного ее окрашивания в результате нарушения проницаемости капилляров и мелких сосудов легких с общим объемом кровопотери
не выше 50 мл/сут.
Легочное кровотечение (ЛК) – выделение из легких значительного количества чистой крови в результате изъявления или механического разрыва стенки крупного сосуда с общим объемом кровопотери 100 мл/сут и более.
Классификация ЛК в зависимости от объема кровопотери: малое - до 100 мл, среднее - до 500 мл, большое - > 500 мл.
Неотложная терапия легочных кровотечений: а) доврачебная неотложная помощь при ЛК:
1.Строгий постельный режим, создание возвышенного положения головы и туловища
2.Наложение венозных жгутов на верхние и нижние конечности
3.Прием внутрь гипертонического раствора поваренной соли
4.Санация дыхательных путей (освобождение от сгустков крови), при нарастающей асфиксии – ИВЛ
5.Срочная госпитализация больного в лечебное учреждение
б) врачебная неотложная помощь при ЛК:
1.Гипотензивные препараты – показаны при повышенном АД: 1 мл 0,01% р-ра клофелина п/к (при выраженной гипертензии) ИЛИ 1 мл 0,1% р-ра атропина п/к (при слабовыраженной гипертензии) ИЛИ управляемая гипотензия: 1,0- 2,0 мл 1,5 % р-ра ганглерона п/к ИЛИ 1,0-2,0 мл 5 % р-ра пентамина п/к или в/в капельно под контролем АД каждые 5 мин до САД 90-100 мм рт.ст. (проводится только в условиях
стационара)
2.Ингибирование протеазных и фибринолитических ферментов крови: контрикал (трасилол) до 20000 КИЕ/кг/сут в/в капельно ИЛИ -аминокапроновая кислота 100 мл 5 % р-ра в/в капельно
3.Гемостатики общего действия: хлорид (глюканат) кальция 5-10 мл 10 % р-ра в/в струйно, витамин К (викасол) 1 мл 1 % р-ра в/м, дицинон 2,0 мл 12,5 % р-ра в/в струйно или в/м, фибриноген 250-500 мг в/в капельно, гемофобин (раствор пектинов с добавлением кальция хлорида) 5,0 в/м или по 1 столовой ложке 3 раза/сут внутрь.
4.При геморрагических диатезах, системных васкулитах – гидрокортизон 12,5-25 мг в/в капельно
5.При кровохарканье на фоне застоя в малом круге кровообращения: кровопускание (250-400 мл), ограничение приема жидкости, диуретики, сердечные гликозиды, препараты калия
6.При массивных ЛК с кровопотерей 10-15
%и > ОЦК – заместительная терапия; в зависимости от клинической ситуации применяют следующие препараты:
-эритроцитарная масса по 150 мл 4 - 6 трансфузии через день
-плазма консервированная по 150 - 250 мл 2 - 3 трансфузии
-протеин по 250 мл 1 - 2 трансфузии
-альбумин 5 % - 250мл, 10 % - 100мл, 20 % - 50мл
-полиглюкин (реополиглюкин, рондекс) до 400 – 1200 мл, желатиноль до 500 - 2000 мл
-раствор гидрокарбоната натрия до 500 - 1500 мл
-полиамин до 400 - 1200 мл
-раствор гидролизина (до 1500 – 2000 мл суммарной жидкости)
-тромбоцитарная масса по 125 мл 6-8 транфузий
7.Трахеобронхоскопия - при ЛК проводится
слечебной, а при неясном источнике ЛК и с диагностической целью; при бронхоскопии промывают бронхи пораженной доли или сегмента различными гемостатиками, после определения локализации ЛК проводят окклюзию сегментарного, долевого или главного бронха поролоновой стерильной губкой (на 1-3 сут), эндоваскулярную эмболизацию бронхиальной артерии сгустками крови, спонгостоном, тефлоновым велюром
8.При неэффективности консервативной терапии и эндоскопического гемостаза – экстренное хирургическое вмешательство (сегмент-, лоб-, пульмонэктомия, торакопластика, перевязка легочных артерий, исскуственный пневмоторакс и пневмоперитонеум и др.)
9.Лечение осложнений легочных кровотечений:
а) лечение ателектаза – проводится во время лечебных бронхоскопий путем удаления сгустков крови из дыхательных путей, лечебного бронхоальвеолярного лаважа
различными смесями (гепарин 5000 – 10000 ЕД, 3-5 мл р-ра 10 % хлорид кальция, 200 мл 1 % р- ра гидрокарбоната натрия, отхаркивающие, протеолитические средства, бронхолитики)
б) лечение аспирационной пневмонии: АБ широкого спектра действия в оптимальных дозах
161. Неотложная помощь при приступе бронхиальной астмы. Тактика участкового терапевта при некупирующемся приступе – см. вопрос 13
13. Бронхиальная астма: этиология, патогенез, основные клинические проявления, варианты течения, диагностика, осложнения, принципы лечения.
Бронхиальная астма (БА) – хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы и которое обуславливает развитие бронхиальной гиперреактивности, приводящей к эпизодам обратимой спонтанно или под действием лечения обструкции бронхов, клинически проявляющейся повторяющимися эпизодами свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам или ранним утром.
Этиология бронхиальной астмы.
Факторы, влияющие на риск развития БА, можно разделить на факторы, обуславливающие развитие заболевания (в основном это внутренние факторы, в первую очередь наследственность), и факторы,
провоцирующие появление симптомов (в основном это внешние факторы).
Основные факторы влияющие на развитие и проявление БА:
а) внутренние факторы:
1.генетические (гены, предрасполагающие к атопии – повышенной выработке аллергенспецифических антител класса IgE и гены, предрасполагающие к бронхиальной гиперреактивности)
2.ожирение (повышенная выработка медиатора лептина увеличивает вероятность БА)
3.пол (до 14 лет распространенность БА у мальчиков в два раза выше, у взрослых БА распространена больше у женщин).
б) внешние факторы:
1.аллергены: помещений (клещи домашней пыли, шерсть домашних животных, аллергены тараканов, плесневые и дрожжевые грибы) и внешние (пыльца растений и т.д.)
2.инфекции (в основном респираторные вирусные, реже паразитарные)
3.профессиональные сенсибилизаторы
4.курение табака (как активное, так и пассивное)
5.загрязнение воздуха внутри и снаружи помещений
6. питание – у детей, находившихся на грудном вскармливании, частота БА меньше, чем у детей, находящихся на искусственном вскармливании
Основные факторы, провоцирующие обострение БА: 1) домашние и внешние аллергены; 2) поллютанты помещений и внешние поллютанты; 3) респираторные инфекции; 4) физическая нагрузка и гипервентиляция; 5) изменение погодных условий; 6) двуокись серы; 7) пища, пищевые добавки; 8) некоторые лекарства; 9) чрезмерные эмоциональные нагрузки; 10) курение (пассивное и активное); 11) ирританты (домашний аэрозоль, запах краски).
Патогенез аллергической (атопической) БА.
1. Иммунологическая стадия:
а) процессинг - поступивший в дыхательные пути аллерген захватывается макрофагом, расщепляется на фрагменты, связывается с гликопротеинами II класса главного комплекса гистосовместимости (HLA) и транспортируется к клеточной мембране макрофага
б) презентация комплекса «антиген+HLA II» Т- лимфоцитам-хелперам
в) продукция Т-лимфоцитами-хелперами ряда цитокинов: ИЛ-4,5,6, которые стимулируют пролиферацию и дифференцировку В-лимфоцитов, ИЛ-5 и гранулоцитарного макрофагального стимулирующего фактора, которые активируют эозинофилы.
г) синтез В-лимфоцитами специфических АТ (IgE, реагиновые АТ), фиксирующихся на поверхности тучных клеток, базофилах и эозинофилах
2.Иммунохимическая стадия: при повторном поступлении аллергена в организм больного происходит его взаимодействие с антителамиреагинами (IgE) на поверхности клеток-мишеней аллергии последующей дегрануляцией тучных клеток и базофилов, активацией эозиновилов и выделением большого количества медиаторов воспаления и аллергии.
3.Патофизиологическая стадия: развитие бронхоспазма, отека слизистой оболочки и инфильтрации стенки бронха клеточными элементами, воспаления, гиперсекреции слизи
а) ранняя астматическая реакция –
бронхоспазм под действием гистамина и других медиаторов (лейкотриенов C4, D4, E4 и др.) с выраженной экспираторной одышкой; начинается через 1-2 мин, достигает максимума через 15-20 мин и длится около 2 ч
б) поздняя астматическая реакция –
воспаление, отек слизистой бронхов, гиперсекреция слизи; развивается через 4-6 ч., достигает максимума через 6-8 ч. и длится 8-12 ч. Основные клеткиучастницы: эозинофилы, альвеолярные и бронхиолярные макрофаги, нейтрофилы, Т-лимфоциты и др.
Другие патогенетические механизмы возникновения БА.

а) инфекционно-зависимый – бронхоспазм обусловлен продуктами метаболизма бактерий, грибов и вирусов, обладающих способностью вызывать анафилактические реакции (особенно характерно для нейсерий, увеличивающих содержание IgE в крови и бронхиальном секрете)
б) дисгормональный – причины обструкции бронхов: ГКС недостаточность (гипперреактивность тучных клеток, повышение уровня гистамина, тонуса ГМК бронхов, усиление воспаления слизистой бронхов), гипопрогестеронемия, гиперэстрогенемия (повышение уровня гистамина и активности альфаадренорецепторов).
в) нервно-психический – изменение бронхиального сопротивления формируется безусловными и условными рефлексами и др. (аутоиммуный, адренергический дисбаланс, первично измененная реактивность бронхов).
Классификация БА.
1. Бронхиальная астма (J45 по МКБ-10):
а) аллергическая (атопическая, экзогенная);
б) неаллергическая (эндогенная);
в) смешанная (аллергическая + неаллергическая);
г) неуточненная.
2. Астматический статус (J46, острая тяжелая БА).
Классификация тяжести БА.
Ступень, |
Ступень 1. Ступень 2. Ступень 3. Ступе |
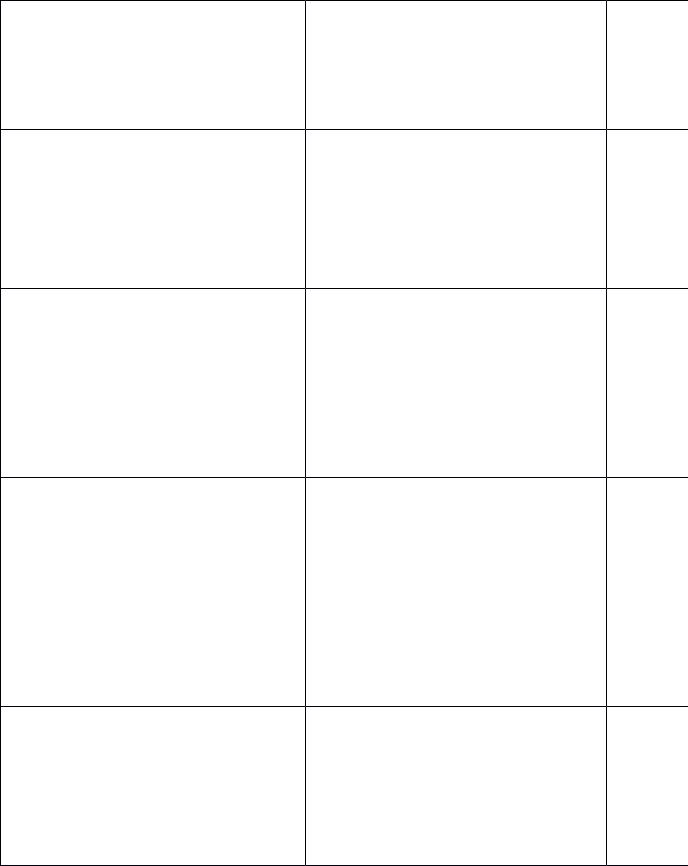
тяжесть |
Интермитиру |
Легкая |
Персистиру |
Тяже |
БА |
ющая |
персистиру |
ющая |
перси |
|
ющая |
средней |
ющ |
|
|
|
|||
|
|
|
тяжести |
|
Симптомы |
Реже 1 раза |
Чаще 1 |
Ежедневны |
Ежедн |
|
в неделю |
раза в |
е |
е, |
|
|
неделю, но |
|
физич |
|
|
реже 1 раза |
|
активн |
|
|
в день |
|
ограни |
Обострени |
Короткие |
Могут |
Могут |
Частые |
я |
|
влиять на |
влиять на |
|
|
|
физическу |
физическу |
|
|
|
ю |
ю |
|
|
|
активность |
активность |
|
|
|
и сон |
и сон |
|
Ночные |
Не чаще 2 |
Чаще 2 раз |
Чаще 1 |
Частые |
симптомы |
раз в мес |
в мес |
раза в |
|
|
|
|
неделю |
|
Показател |
80% и более |
80% и |
60-80% от |
60% о |
и ОФВ1 или |
от должных |
более от |
должных |
должн |
ПСВ |
значений |
должных |
значений |
значен |
|
|
значений |
|
|
Вариабель |
Менее 20% |
20-30% |
более 30% |
более |
ность |
|
|
|
|
показателе |
|
|
|
|
й ПСВ или |
|
|
|
|
ОФВ1 |
|
|
|
|
Основные клинические проявления БА.
В развитии приступа БА различают три периода:
1)период предвестников – наступает за несколько минут, часов, реже дней до приступа; вазомоторные реакции со стороны слизистой носа (обильное отделение водянистого секрета), чихание, зуд глаз и кожи, приступообразный кашель, одышка, головная боль, усталость, чрезмерный диурез, изменения настроения (раздражительность и т.д.)
2)период разгара (удушья):
– появляется ощущение нехватки воздуха, сдавления в груди, выраженная экспираторная одышка; вдох становится коротким, выдох медленным, в 2-4 раза длиннее вдоха, с громкими, продолжительными, свистящими хрипами, слышимыми на расстоянии, особенно на выдохе
-характерен кашель с очень трудно отделяемой вязкой, густой мокротой; после отхождения мокроты дыхание становится более легким
-больной обеспокоен, испуган; речь почти невозможна
-лицо бледное, с синюшным оттенком, покрыто холодным потом; крылья носа раздуваются при вдохе
-вынужденное положение больного: сидит, наклонившись вперед, опираясь локтями на колени, или оперевшись руками о край стола, кровати, ловя ртом воздух
-грудная клетка в положении максимального вдоха, в дыхании участвуют мышцы плечевого пояса, спины, брюшной стенки; межреберные промежутки и
надключичные ямки втягиваются при вдохе; шейные вены набухшие
- над легкими перкуторный звук с тимпаническим оттенком, нижние границы легких опу-
щены, подвижность легочных краев ограничена
- пульс учащен, слабого наполнения, тоны сердца приглушены.
Приступ удушья может перейти в астматический статус, который может закончиться комой и даже смертью больного.
3) период обратного развития – разной продолжительности, может закончиться быстро без осложнений или длиться несколько часов – суток с сохранением затрудненного дыхания, недомогания, слабости. После приступа больные хотят отдохнуть, некоторые из
них испытывают голод, жажду.
Варианты БА.
а) классический (описан выше).
б) кашлевой – типичной клиники приступа удушья нет, при аускультации легких отсутствуют сухие хрипы или определяются очень скудные физикальные признаки; единственный характерный признак БА - приступообразный удушливый кашель, особенно часто возникающий по ночам, сопровождающийся появлением головокружения, потливостью, цианозом лица и исчезающий после использования бронходилататоров.
Диагностика БА.
1. Исследование функции внешнего дыхания для выявления обструктивного типа дыхательной недостаточности
а) спирография – графическая регистрация объема легких во время дыхания; характерно снижение форсированной жизненной емкости легких (ФЖЕЛ) и объема форсированного выдоха за первую секунду (ОФВ1), снижение индекса Тиффно (ОФВ1/ЖЕЛ) < 75%. Измерение показателей проводится 2-3 раза, за истинное значение принимается наилучший показатель. Полученные абсолютные показатели сопоставляются с должными, которые вычисляются по специальным номограммам с учетом роста, пола, возраста пациента.
б) пневмотахография – регистрация в двухкоординатной системе петли «поток-объем» - скорости экспираторного потока воздуха на участке 25%-75% ФЖЕЛ; характерны вогнутый характер кривой выдоха и значительное снижение максимальной объемной скорости на уровне 50-75% ФЖЕЛ (МОС50, МОС75)
в) пикфлоуметрия – измерение пиковой скорости выдоха (ПСВ) после полного вдоха; для БА характерно: увеличение ПСВ более, чем на 15% через 15-20 мин после ингаляции 2-агонистов короткого действия; суточные колебания ПСВ 20% и более у пациентов, получающих бронхолитики, и 10% и более у пациентов, не получающих бронхолитики;
уменьшение ПСВ на 15% и более после физической нагрузки или после воздействия других триггеров.
г) бронходилатационные пробы – определение вышеперечисленных показателей до и после применения бронходилататоров с расчетом абсолютного прироста ОФВ1 (%).
2. Рентгенография легких: во время приступа, а также при частых обострениях БА – признаки эмфиземы легких (повышенная прозрачность легких; расширение межреберных промежутков; горизонтальное положение ребер; низкое стояние диафрагмы).
3. Оценка газового состава артериальной крови: артериальная гипоксемия, гиперкапния.
4. Оценка аллергологического статуса для выявления причинного аллергена; проводится с помощью кожных проб (аппликационный, скарификационный и внутрикожный методы), провокационных ингаляционных тестов.
5. Лабораторные данные:
а) ОАК: эозинофилия, умеренное увеличение СОЭ в период обострения
б) общий анализ мокроты: много эозинофилов, кристаллы Шарко-Лейдена (образуются при разрушении эозинофилов; имеют блестящий прозрачный ромбовидный вид), спирали Куршмана (слепки мелких спастически сокращенных бронхов в виде спиралей из прозрачной слизи).
в) БАК: увеличение уровня 2- и -глобулинов, сиаловых кислот, серомукоида, фибрина, гаптоглобулина
г) иммунологическое исследование: увеличение в крови иммуноглобулинов (особенно IgE), снижение количества и активности Т-супрессоров.
Осложнения БА.
1.Легочные: эмфизема легких, ателектаз, пневмоторакс, легочная недостаточность и др.
2.Внелегочные: легочное сердце, сердечная недостаточность и др.
Принципы лечения БА – необходима комплексная терапия:
1)обучение больных
2)оценка и мониторинг тяжести БА
3)элиминация триггеров или контроль их влияния на течение болезни: удалить ковры из спальни и перьевые изделия, использовать непропускаемые постельные покрывала, ежедневно стирать постель в горячей воде, применять средства, ликвидирующие сапрофитов, не держать в квартире животных и птиц, не курить в помещениях, где находятся больные, предупреждать инфекции дыхательных путей и др.
4)медикаментозная терапия для постоянного лечения (контроля за течением БА) – используют следующие ЛС:
