
![]()
и II степени ведет к выраженной перестройке гемодинамики, улучшению сократительной функции миокарда и увеличению толерантности к физической нагрузке. Местные 2- и 4-камерные углекислые ванны рекомендуется включать в комплекс восстановительного лечения больных с неосложненным течением инфаркта миокарда в фазе реконвалесцен-ции (Н. А. Каневпч, 1979).
Положительное влияние сульфидных ванн при атеросклерозе, ИБС изучено в последние годы (М. М. Шихов, Н. М. Шихова и соавт., 1977, и др.). Сероводород, попадая в организм, повышает активность тиоло-вых ферментов и тем самым способствует повышению энергетических ресурсов миокарда. Усиливая внутриклеточный метаболизм — биосинтез белков, ферментов, гормонов, нуклеиновых кислот, сероводород улучшает процессы обмена, не изменяя однако существенно содержания липидов крови. Сульфидные ванны назначают больным ИБС с сопутствующими поражениями артерий нижних конечностей, заболеваниями суставов (воспалительного или дегенеративного характера), периферической нервной системы, кожи, ожирении, хронических воспалительных заболеваниях женских половых органов.
Общие сульфидные ванны проводят по нарастающей щадящей методике (50—75—100 мг/л сероводорода, 36 °С, продолжительность — 7—15 мин, через день, на курс —до 12 процедур) при коронарном атеросклерозе, не менее чем через 1 год после инфаркта, с хронической коронарной недостаточностью не выше I степени, без нарушения ритма и проводимости, в стадии компенсации или недостаточности кровообращения не выше I степени.
^ Местные 2- и 4-камерные сульфидные ванны (50—150 мг/л сероводорода, продолжительность 7—15 мин, 36—37 °С, через день, на курс — до 14 процедур) применяют при коронарном атеросклерозе с хронической коронарной недостаточностью II степени, с недостаточностью кровообращения не выше I степени, без тяжелых нарушений ритма и проводимости, через 1,5—2 мес после неосложненного инфаркта миокарда.
Радоновые ванны, применяемые на ранней и средней стадии экспериментального атеросклероза, задерживают его развитие и способствуют восстановлению нарушенного обмена веществ (А, С. Худотеплый и соавт., 1977).
Радоновые ванны оказывают менее выраженное влияние на гемодинамику, чем углекислые и сульфидные, но более выраженный болеутоляющий эффект. Радон и продукты его распада снижают возбудимость альфа- и бета-адренорецепторов, активно влияют на метаболические и нейрофизиологические процессы в организме больных. Радоновые ванны нормализуют липидный обмен путем стимуляции продукции глюко-кортикоидов, что приводит к повышению активности системы аденилци-клазы и вследствие этого к превращению триглицеридов в глицерин и свободные жирные кислоты.
Как показали результаты клинических исследований Е. И. Сорокиной и соавторов (1976), Р. 3. Амирова, В. И. Данилова (1977), у больных ИБС под влиянием радонотерапии повышаются процессы торможения в центральной нервной системе, снижается тонус симпатической части вегетативной нервной системы, уменьшаются гиперфункция щитовидной железы и дисфункция половых желез, отмечается тенденция к замедлению ритма сердца, снижению артериального давления и периферического сопротивления сосудов наряду с нормализацией ударного и минутного объемов сердца (особенно при их повышении); совершенствуются компенсаторные реакции системы внешнего дыхания, прекращаются или облегчаются приступы стенокардии, повышаются переносимость нагрузок (физических и эмоциональных) и физическая работоспособность.
Радонотерапию целесообразно проводить больным ИБС с сопутствующими поражениями суставов, периферической нервной системы, при патологическом климаксе, тиреотоксикозе, неврозе. Общие радоновые ванны (1,5—4,5 кБк/л, температура 36—37 °С, продолжительность — 8—12 мин, на курс — 12 ванн) назначают больным ИБС I и II степени хронической коронарной недостаточности (по Л. И. Фогельсону) без тяжелых нарушений сердечного ритма и проводимости.
Местные (камерные) радоновые ванны применяют больным ИБС со II и переходом в III степень хронической коронарной недостаточности, в том числе с постинфарктным кардиосклерозом, с недостаточностью кровообращения не выше I степени.
Применяемые при ИБС йодобромные ванны увеличивают сократительную способность миокарда и коронарное кровообращение, повышают толерантность сердца к физической нагрузке, улучшают глюкокорти-коидную функцию коркового вещества надпочечников. Содержание в крови холестерина и бета-липопротеидов, по данным Н. А. Гаврикова (1979), существенно не изменяется. Р. Г. Мурашев и В. С. Верищагина (1969) наблюдали повышение активности противосвертывающей системы крови, в частности увеличение содержания свободного гепарина.
Азотные ванны, как показали исследования Н. Е. Мишустиной (1978), оказывают положительное влияние на больных ИБС, улучшая обменные и биоэлектрические процессы в миокарде, повышают механическую активность сердца, угнетают коагуляцию наряду с активизацией фибринолиза, уменьшают диспротеинемию. Их рекомендуется применять по обычным методикам в комплексе лечения и реабилитации больных хронической коронарной недостаточностью I и II степени, с редкими приступами стенокардии напряжения, с недостаточностью кровообращения не выше НА степени, при наличии сопутствующей гипертонической болезни I—ПА стадии или гемодинамической симптоматической гипертензии (склеротического генеза), а также заболеваний периферической нервной системы, гиперстенической формы неврастении, инфекционно-аллергических заболеваний суставов, тиреотоксикоза.
В комплексном лечении больных ИБС используют также кислородные ванны, ванны из естественных хлоридных натрнево-кальциевых вод по обычным методикам.
В профилактике и лечении ИБС перспективно использование минеральных вод. Воды типа Ессентуки № 17 и N2 4, Смирновской, Боржоми, Березовской, Моршинской рекомендуется назначать больным ате-росклеротическим кардиосклерозом с выраженными нарушениями липидного и белкового обмена без выраженных нарушений кровообращения и водно-солевого обмена. Минеральные воды температуры 38— 39 °С применяют по 150—200 мл, 3 раза в день за 30—45 мин до еды (при наличии желудочно-кишечного заболевания время устанавливают индивидуально) в течение 23—30 дней.
В результате проведенного лечения наблюдаются благоприятные сдвиги функционального состояния печени, снижение бета-липопротеи-демии, гиперхолестеринемии. Последнее связано со свойствами минеральных вод активизировать процессы трансформации холестерина в желчные кислоты (А. Ф. Ткаченко, 1971).
Как показали исследования Т. А. Васильевой (1977), у больных коронарным атеросклерозом при питье Березовской минеральной воды (и в меньшей степени при питье Моршинской), наряду со снижением гиперхолестеринемии и гипербеталипопротеидемии, повышалась активность липопротеидной липазы, нормализовалась повышенная свертываемость крови, снижался повышенный уровень фибриногена и активировался фибринолиз.
Санаторно-курортное лечение больных ИБС проводится с учетом фбрмы и стадии болезни, имеющихся осложнений и сопутствующих заболеваний. Так, при наличии стенокардии, астмы, недостаточности кровообращения II степени, крупноочаговых рубцовых изменений миокарда, мерцательной аритмии, групповой экстрасистолии лечение проводят только в местных специализированных кардиологических санаториях, где на фоне соответствующего режима в основном используются аэротерапия, лечебная физкультура, включая дозированные прогулки, диетотерапия и др. Одной из важных задач санаторного этапа реабилитации этих больных является разработка оптимального двигательного режима и рациональной диеты для каждого индивидуально. Больных ИБС без приступов стенокардии (или с редкими приступами стенокардии напряжения) при недостаточности кровообращения не выше I степени направляют на бальнеологические (с углекислыми, сероводородными, йодобромными, радоновыми источниками) и климатические курорты. Лечение на Южных приморских курортах показано этим больным в весенний или осенний период, лечение на курортах Прибалтики или лесных, степных курортах умеренных широт — в летний период.
У больных с коронарно-метаболической дезадаптацией (без приступов стенокардии или с редкими приступами) климатотерапию назначают в виде воздушных ванн (при ЭЭТ 17—18°С и выше), солнечных ванн (в пределах 1 — 1,5 биодоз или 30—40 кал) и купаний (при температуре воды не ниже 20 °С). У больных среднего и пожилого возраста с локальными коронарными стенозами, изменениями ЭКГ по типу диффузного кардиосклероза, неинтенсивными приступами стенокардии напряжения можно назначать воздушные ванны при ЭЭТ не ниже 22 °С, солнечные ванны —в пределах 0,75—1 биодозы или 20—25 кал (в зависимости от состояния — суммарной или рассеянной радиации), купа-ния при температуре воды не ниже 22 °С с плаванием в медленном темпе.
У больных ИБС со склонностью к тромбофилии, но с редкими приступами стенокардии солнечные ванны следует назначать после электрофореза гепарина или пиразолоновых препаратов. После перенесенного инфаркта миокарда солнечные облучения допустимы только в виде рассеянной радиации под жалюзийными или решетчатыми покрытиями, либо в аэрации с ограниченным доступом рассеянной радиации. Морские купания, вызывающие вследствие охлаждения выброс катехо-ламинов в кровоток, назначают после инфаркта индивидуально при температуре воды не ниже 24 °С и РЭЭТ воздуха в пределах 19,5— 24,5 °С после предварительных обтираний и окунаний.
Эффективным методом лечения и реабилитации больных ИБС является лечебная физкультура, методические принципы которой в настоящее время достаточно освещены в литературе (В. Н. Мошков, 1976; Н. А. Белая и соавт., 1976; И. И. Хптрик, 1978; Л. А. Скурихина, 1979, и др.). Основа их — адекватность физических нагрузок клинико-функ-циональному состоянию больных. В комплекс терапевтических средств при хронической ИБС включают преимущественно лечебную гимнастику, дозированную ходьбу, терренкур, тренировку на велоэргометре (М. Ю. Ахмеджанов и соавт., 1980).
При хронической ишемической болезни сердца лечебная физкультура способствует нормализации основных нервных процессов в коре большого мозга, регулированию координированной деятельности всех звеньев кровообращения и развитию резервных возможностей сердечнососудистой системы, улучшает коронарное и периферическое кровообращение, функцию внешнего дыхания и пищеварения, повышает окислительно-восстановительную фазу тканевого обмена и трофические процессы в тканях, задерживает прогрессировать атеросклеротического процесса (Н. А. Белая, И. И. Хитрик, С. Г. Воронина, 1976).
Гипертоническая болезнь
В развитии гипертонической болезни имеет значение взаимодействие наследственной предрасположенности и отрицательных влияний внешней среды. Невроз, к которому иногда предрасположены целые семьи, создает благоприятную почву для возникновения гипертонической болезни под влиянием внешних раздражителей. Однако следует избегать переоценки наследственной предрасположенности.
Нет веских доказательств того, что на возникновение артериальной гипертензии влияет потребление отдельных продуктов питания. Бесспорно, что избыточное потребление поваренной соли заставляет функционировать с повышенной нагрузкой противогипертензивную или де-прессорную (простагландпн-кпниновую) системы почек, что приводит к ее истощению. Преобладание функции прессорной системы (прежде всего, альдостерона) обусловливает повышение артериального давления в связи с задержкой поваренной соли в тканях и увеличением содержания натрия в стенке артериол.
Первичным звеном в генезе гипертонической болезни считается перенапряжение высшей нервной деятельности — хронический эмоциональный стресс, сопровождающийся прессорными реакциями. Частые стрессовые ситуации или анатомические либо метаболические расстройства после сотрясений мозга и прочие отрицательные воздействия нарушают нормальную деятельность коры большого мозга и особенно центров гипоталамической области, регулирующих артериальное давление. Ослабление контроля со стороны коры большого мозга ведет к значительному повышению возбудимости сосудодвигательного центра и вследствие этого к нарушению регуляции тонуса сосудов. Создается перенапряжение мышечных волокон стенок артериол и капилляров. Функция микроциркуляторной системы тесно связана с нейрогумораль-ной, регулирующей уровень артериального давления с помощью гормонов и ферментов.
Вторичную роль в патогенезе гипертонической болезни играют эндокринный и почечный факторы. Наступающее сужение просвета почечных сосудов приводит к нарушению кровоснабжения почек и к продуцированию в связи с этим юкстагломерулярными клетками избытка ренина. Между активностью ренина в крови и содержанием натрия в моче существует обратная зависимость: активность ренина возрастает с уменьшением и падает с увеличением содержания натрия в моче. Самостоятельным влиянием на тонус сосудов ренпн не обладает. Достигнув печени, ренин действует как фермент на глобулин плазмы и высвобождает физиологически неактивный декапептид — ангиотензин-I, быстро гидролизующийся в ангиотензин-Н, обладающий выраженным вазопрес-сорным действием (М. A. Weber, J. Н. Laragh, 1978).
Активность ангиотензина повышается и закрепляется присоединением гормональных расстройств: стимулируется выработка гормона наружного слоя коркового вещества надпочечников — альдостерона. Последний снижает мочеотделение и задерживает натрий в организме, облегчает его проникновение внутрь клеток гладких мышц сосудистой стенки, что приводит к задержке жидкости в стенке сосудов, суживает их просвет и повышает их чувствительность к прессорному воздействию катехоламинов и ангиотензина.
В норме ограничение натрия в пище или снижение секреции альдостерона стимулирует выделение ренина, повышающего секрецию альдостерона. В свою очередь избыток альдостерона в организме сопровождается торможением образования ренина. Такая система обеспечивает постоянство важнейших электролитов натрия и калия в сосудистой стенке и тонуса сосудов.
Гормоны гипофиза — вазопрессин (задней доли) и АКТГ (передней доли) стимулируют секрецию гормонов коркового вещества надпочечников (гидрокортизона и кортикостерона). Также усиливается выделение катехоламинов и альдостерона.
По своему действию на сердечно-сосудистую систему и водно-минеральный обмен в организме выделяются прессорные и депрессорные системы. Вещества прессорной системы (альдостерон, кортизол, ренин, катехолампны, простагландины группы F) более активны, чем вещества депрессорной системы (к которым относятся простагландины группы А и Е, кпнины, прогестерон, гпстамин и др.). Основными представителями кининов являются: в крови — брадикинин, оказывающий генерализованное сосудорасширяющее действие, в тканях — каллидин, действующий местно. Указанные вещества в организме существуют в неактивном состоянии и активизируются под влиянием фермента калликреина.
Активизация кпниновой системы наблюдается в ранних стадиях гипертонической болезни, что считается компенсаторной реакцией на спазм сосудов и повышение артериального давления. По мере прогрес-сирования болезни активность ее постепенно снижается.
В последнее время проводится изучение сравнительно недавно открытых биологически активных веществ — простагландинов, специфически влияющих на стенку микрососудов и изменяющих кровообращение. Функции простагландинов осуществляются в ближайшей связи с гормонами. Наименование — «клеточные гормоны» возникло потому, что вырабатываются они не железами внутренней секреции, а синтезируются во всех клетках организма. Лишь немногим более 10 лет тому назад стала известна природа простагландинов, относящихся к ненасыщенным жирным кислотам, выделены 20 видов, распределенных в основных группах А, В, Е, F и налажен их синтез. Участвуют простагландины не только в регуляции кровообращения, но и во многих процессах жизнедеятельности клетки. В организме простагландины распадаются через секунды после возникновения и проявления своего действия в клетке.
В развитии гипертонической болезни И. К- Шхвацабая (1974) различает два периода — становления и стабилизации. В первый период наблюдается приспособительная мобилизация различных физиологических систем организма, обеспечивающих нормальное функционирование жизненно важных органов. Благодаря перестройке работы сердца и сосудов возникает гиперкинетический тип кровообращения, для которого характерны увеличение сердечного выброса, почти нормальное общее периферическое сопротивление и повышение сосудистого почечного сопротивления. При этом типе кровообращения повышается выделение с мочой катехоламинов и повышается активность ренина в плазме крови; усиливается также активность гуморальной депрессорной системы почек. Постепенное развитие гипертензии приводит к прогрессивному падению сердечного выброса при повышении общего периферического сопротивления и сосудистого почечного сопротивления. Развивается гипокинетический тип кровообращения.
Величина общего сосудистого периферического сопротивления зависит от суммарного просвета артериол, степень же сужения просвета — от силы сокращения гладких мышц стенки сосудов и потока крови. При достаточно большой величине сердечного выброса в период развития гипертонической болезни создаются возможности для преодоления тонического сопротивления гладких мышц артериол и, следовательно, для сохранения нормальной величины их просвета. Отсюда становится понятным, что в случае нарушения нормальных взаимоотношений между сердечным выбросом и общим периферическим сопротивлением сосудов повышается артериальное давление.
Лечение и профилактику гипертонической болезни необходимо начинать с общегигиенических мероприятий (правильное чередование труда и отдыха, физического и умственного труда, исключение нервно-психических перенапряжений, достаточный сон, отказ от курения и употребления алкоголя, правильный режим питания, ограничение приема поваренной соли, животных жиров и легкоусвояемых углеводов). В период кризов и в поздних стадиях заболевания больным необходимо назначать лекарственные препараты. Однако нужно помнить, что большинство из них нередко вызывают побочные явления.
Физические методы лечения применяют с целью оказать седатив-ное действие, уменьшающее функциональные нарушения в центральной нервной системе; спазмолитическое и гипотензивное, улучшающее коронарную, церебральную и почечную гемодинамику; нормализующее влияние на нейроэндскринную функцию и обменные процессы, периферические и вазодепрессорные механизмы.
При начальных (I—НА) стадиях гипертонической болезни лечебные мероприятия должны быть направлены на восстановление нарушенных функций центральной нервной системы. При преобладании процессов возбуждения показан общий бром — электрофорез по Вермелю при плотности тока 0,03—0,05 if А/см2, продолжительностью 15—20 мин. В определенной мере выравнивание соотношения основных нервных процессов достигается и назначением гальванического воротника по Щербаку (сила тока — от 6 до 16 мА, до 12 процедур ежедневно) или электрофореза брома с воротниковой зоны.
При временном ослаблении процессов торможения и возбуждения назначают электрофорез брома и кофеина. Раздвоенный электрод с прокладками, смоченными бромом и кофеином, располагают в межлопаточной области (плотность тока — 0,03—0,06 мА/см2, продолжительность—до 15 мин).
Установлена терапевтическая эффективность при гипертонической болезни с ослаблением процесса коркового торможения электрофореза брома и йода из природных и искусственных растворов малой концентрации. Причем несмотря на незначительную концентрацию в природной йодобромной воде и в аналогичных ей по количественному содержанию галоидов искусственных растворах бром действует как активный раздражитель, вызывая общую специфическую реакцию организма. При этом выявлено более благоприятное влияние электрофореза растворов брома малой концентрации (0,05—0,1 %) по сравнению с большей концентрацией (2—5—10 %) на сосудистый тонус, структуру сердечного ритма, мозговую гемодинамику, условнорефлекторную деятельность, активность ферментов, свертывающую и противосвертывающую систему крови (Н. А. Гавриков, Н. В. Сафонов, 1973).
Электрофорез магния (0,5—2 % раствор) может быть рекомендован в качестве успокаивающей, спазмолитической процедуры. Препарат оказывает общее успокаивающее действие на центральную нервную систему и в связи с этим снижает артериальное давление, уменьшает явления стенокардии, несколько тормозит развитие атеросклероза.
Электросон играет немаловажную роль в восстановлении нарушенной функции центральной нервной системы при гипертонической болезни.
Электросон вызывает охранительную защитную тормозную реакцию, обусловливая состояние, аналогичное естественному сну. Действие сна на свежем воздухе, как и электросна, достаточно значимо в саногенезе гипертонической болезни, поэтому в курортной практике целесообразно применять в сочетании оба метода — сон на свежем воздухе под влиянием импульсного тока (Н. А. Гавриков, 1975). Электросон на свежем воздухе при гипертонической болезни способствует нормализации или смягчению основных проявлений функциональной патологии (прежде всего нарушений сна), снижению артериального давления, улучшению корковой нейродинамикп и обменных процессов. Статистически достоверное укорочение скрытого периода двигательной реакции и достаточная величина психомоторных реакций выявлены у больных, принимавших лечение сном у моря без электросна и особенно — на свежем воздухе под влиянием импульсного тока. Удлинение скрытого периода двигательных реакций при повышенной пстощаемости клеток коры и развивающихся явлениях охранительного торможения при однократных процедурах оправдывает применение у больных гипертонической болезнью метода сна на свежем воздухе в сочетании с электросном.
Мнения исследователей относительно выбора частоты импульсного тока при лечении электросном больных гипертонической болезнью довольно разноречивы. В. М. Банщиков (I960), Г. А. Сергеев (1965) и другие авторы рекомендовали для лечебных целей токи высокой частоты в пределах 80—120 Гц. Более поздними исследованиями показано, что ток высокой частоты является раздражителем, способным вызвать активацию симпато-адреналовой системы, углубить нарушения обменных процессов и оказать отрицательное действие на клиническое течение гипертонической болезни (Е. И. Сорокина, Б. Е. Красников, 1976, и др.).
По наблюдениям Н. А. Гаврикова (1976), оптимальной частотой тока следует признать диапазон 8—25 Гц (с дифференцированным выбором частоты импульсного тока в пределах 10—80 Гц). Больным гипертонической болезнью I—Б стадии и атеросклерозом I периода рекомендуется на курс 12—15 одночасовых ежедневных процедур при частоте импульсов 20—25 Гц. При гипертонической болезни II—А стадии и атеросклерозе II периода I стадии частоту импульсов предпочтительно снижать до 8—15 Гц, продолжительность процедуры сокращать до 40 мин, через день, до 10 процедур на курс.
При выборе частоты импульсов и продолжительности процедур следует руководствоваться не только клиническими вариантами гипертонической болезни, но прежде всего функциональным состоянием нервной системы. Согласно рекомендациям Центрального НИИ курортологии и физиотерапии: при выраженном ослаблении процессов возбуждения и торможения (проявляющимся незначительной возбудимостью, расстройством сна, выраженным снижением умственной работоспособности и легким внешним торможением) следует использовать токи малой частоты импульсов (5—10 Гц) и снижать продолжительность процедур до 20—40 мин. При небольшом ослаблении процесса торможения, характеризующегося повышенной возбудимостью, эмоциональностью, расстройством сна, целесообразно применять большую частоту импульсов (40 Гц) и более длительные процедуры — до 1 ч (Л. А. Студницина, Э. М. Орехова, 1973; А. Н. Обросов, 1976).
С целью уменьшения функциональных нарушений в центральной нервной системе применяют также электрофорез нейролептических средств (больших и малых транквилизаторов) и снотворных препаратов.
Из нейролептических средств можно рекомендовать электрофорез аминазина, обладающего сильным центральным адренолитическим действием, устраняющего эффекты, вызываемые адреналином и адреноми-метическими веществами. Препарат оказывает слабое блокирующее влияние на периферические холинореактивные системы и вегетативные узлы, угнетает интероцептивные рефлексы, уменьшает проницаемость капилляров. Электрофорез аминазина, оказывающий седативное и гипотензивное действие и влияющий на вегетативную симптоматику, особенно показан при гипертонической болезни и церебральном атеросклерозе.
Электрофорез барбамила вызывает седативный и противоспастический эффект. Его назначают в сочетании с папаверина гндрохлоридом, электрофорез барбитала применяют в качестве успокаивающего средства, часто в сочетании с бромом. Электрофорез брома и барбитала назначают и как легкое снотворное средство. Его действие усиливается при одновременном приеме амидопирина. Электрофорез фенобарбитала снижает возбудимость двигательных центров большого мозга сильнее, чем Другие барбитураты. Оказывает положительное влияние при начальных стадиях гипертонической болезни и сосудистых спазмах.
Для оказания направленного спазмолитического и гипотензивного действия, улучшающего коронарную, церебральную и почечную гемодинамику, применяют электрофорез спазмолитических средств (дибазол, папаверин, теофиллин, дипразин), антихолинергическпх средств (плати-филлин, апрафен, дифацил), ганглиоблокирующих средств (бензогексо-ний, пентамин, пирилен, пахнкарпин, ганглерон, димедрол).
С целью нормализации нейроэндокринной функции и обменных процессов и стимулирующего воздействия на периферические вазопрес-сорные механизмы при гипертонической болезни применяют электрофорез следующих лекарственных веществ: новокаина, гепарина, йода, аскорбиновой кислоты, магния, панангина, андекалина, трипсина.
Электрофорез магния способствует снижению возбудимости и проводимости миокарда, показан при желудочковой пароксизмальной тахикардии и аритмии у больных гипертонической болезнью. Целесообразно проводить электрофорез магния и йода (биполярно по модифицированной методике Вермеля), особенно больным гипертонической болезнью пожилого возраста (В. А. Гольдман, 1974).
Андекалин (для ЭФ 10—40 ЕД с анода) — очищенный экстракт поджелудочной железы животных, способствует снижению артериального давления, вызывает расширение периферических сосудов. Аналогичный препарат — «Депо-падутин» (калликреин-депо), гипотензивный эффект которого связан с наличием калликреина.
Электрофорез трипсина, как показали исследования Б. В. Богуцко-го и соавторов (1979), можно рассматривать как один из патогенетических методов комплексного лечения больных гипертонической болезнью, направленных на активизацию депрессорной калликреин-кини-новой системы (Б. В. Богуцкий и соавт., 1979).
Трансорбитальную гальванизацию, электрофорез новокаина, йода по глазнично-затылочной методике (1 % раствор новокаина, 0,1—0,2 % раствор калия йодида), как и электросон, применяют для воздействия на подкорковые образования, гипоталамус, ретикулярную формацию ствола мозга. Предполагается, что воздействие на гипоталамус с положительного полюса оказывает тормозящее влияние на передние отделы коры большого мозга; смена полярности вызывает противоположный эффект.
Эндоназальный электрофорез новокаина оказывает аналогичное рефлекторное воздействие на гипоталамус и ретикулярную формацию ствола мозга, обусловливающий снижение повышенной возбудимости этих образований. Эндоназальный электрофорез можно чередовать через день с трансорбитальным. Гальванизация области печени имеет целью воздействие через печень на процессы обмена, особенно у больных с выраженными метаболическими нарушениями, сопутствующим сахарным диабетом.
Направленное действие на центральную нервную систему оказывает раздражение рефлексогенных зон вегетативной нервной системы, связанных с периферическими вазопрессорными механизмами: гальванизация области сонных синусов, гальванизация и лекарственный электрофорез воротниковой зоны, воздействие на область сонного синуса электрическим полем УВЧ, импульсным ЭП УВЧ, диадинамическими и синусоидальными модулированными токами.
Индуктотермия поясничной области способствует улучшению сосудистой регуляции органов брюшной полости и, в частности, повышению почечного кровотока, благодаря непосредственному влиянию на состояние почек, надпочечников и симпатических узлов пограничного столба.
При начальных стадиях (I—ПА) гипертонической болезни показаны дарсонвализация воротниковой зоны (по тихому разряду, ежедневно или через день, по 10 мин, 10 процедур), воздействие ЭП УВЧ на область сонного синуса и чревное сплетение, применение диадинамиче-ских токов на область шейных симпатических узлов. По данным В. В. Иноземцева (1973), в результате воздействия синусоидальными модулированными токами на область почек у больных гипертонической болезнью I, II и III степени в большинстве случаев усиливается почечное кровообращение, что сопровождается улучшением общего состояния и снижением артериального давления.
В. В. Оржешковский, А. Д. Фастыковский, Д. И. Чопчик, О. П. Ти-викова и В. П. Коваленко (1979) разработали методики применения электромагнитных полей сверхвысокой частоты и магнптофоров в лечении больных гипертонической болезнью I—II стадии. СВЧ-электро-терапия оказывает седатпвное, сосудорасширяющее, гипотензивное действие, стимулирует функции парасимпатической части вегетативной нервной системы, значительно улучшает микроциркуляцию и окислительно-восстановительные процессы в тканях, активизирует тканевое дыхание, повышает активность митохондрий и т. д.
СМВ-терапию проводят с помощью аппарата «ЛУЧ-58», прямо* угольный излучатель которого устанавливают на воротниковой зоне. Зазор — 7 см, доза воздействия — от 20 до 50 Вт, длительность — 10 мин, ежедневно, на курс лечения — 12—15 процедур. ДМВ-терапию проводят с помощью аппарата «Волна-2» также по дистанционной методике: воздействуют на воротниковую зону с помощью продолговатого излучателя. Зазор — 4—5 см, интенсивность — от 20 до 40 Вт, длительность воздействия—10 мин, ежедневно или через день, на курс— j0_15 процедур. Больные хорошо переносят лечение, отрицательных реакций не возникает. У большинства больных к концу лечения прекращаются или уменьшаются головная боль, головокружение, шум в ушах, раздражительность, боль в области сердца, сердцебиение, одышка, потливость, нормализуется сон, снижается артериальное давление. Отмечается положительная динамика функционального состояния сердечнососудистой системы (по данным электро-, поли-, баллистокардиографии, реографии и тахоосциллографии). В частности, улучшаются сократительная функция миокарда, внутрижелудочковая проводимость, коронарное и периферическое кровообращение, микроциркуляция, уменьшаются признаки гипоксии миокарда и перегрузки левого желудочка сердца (В. В. Оржешковский и соавт., 1980).
В последнее время в литературе появились данные об эффективности ДМВ-терапии в постоперационный период лечения больных симптоматической реноваскулярной гипертензией. Так, Т. А. Князева (1980) провела ДМВ-терапию у 50 больных, оперированных по поводу реноваскулярной гипертензии. На 14—20-й день после операции на аорте и почечных артериях с помощью аппарата «Волна-2» воздействовали на поясничную область (Dn—L3) слаботепловыми мощностями (20— 40 Вт). Экспозиция—10—30 мин, ежедневно, на курс—15 процедур. Под влиянием ДМВ-терапии отмечены гипотензивный эффект, улучшение нарушенной функции почки (секреторной и экскреторной), увеличение почечного кровотока, снижение общего периферического сопротивления.
Учитывая, что постоянные магнитные поля оказывают тормозящее действие на различные отделы центральной нервной системы, нормализующее действие на функцию коркового вещества надпочечников, свертываемость крови, спазмолитическое, гипотензивное действие, их применяют при лечении больных гипертонической болезнью I—II стадии. Магнитофоротераппю рекомендуется проводить по следующей методике: магнитофоры накладывают на ночь (на 10 ч) на область проекции почек и надпочечников (на спине), воздействие проводят ежедневно, на курс лечения—15 процедур. Лучшие результаты при магнитофороте-рапии наблюдаются при применении ее в комплексном санаторном лечении.
Гидробальнеотерапия находит широкое применение в комплексном лечении больных гипертонической болезнью. Так, больным с ПБ — III А стадией заболевания показаны только местные водные процедуры в виде ножных или ручных ванн или ванн по Гауффе, которые способствуют снижению сосудистого тонуса и артериального давления. С этой же целью назначают парафиновые «сапожки».
При I и НА стадии гипертонической болезни используют общие ванны (жемчужные, хвойные, углекислые, сульфидные, азотные, кислородные, радоновые, йодобромные, хлоридные натриевые), влажные укутывания, теплые души.
Углекислые ванны назначают больным гипертонической болезнью IB—ПА стадии без выраженных процессов возбуждения в центральной нервной системе и ангиоспастических реакций, температуры 34 °С, продолжительностью от б до 12 мин, через день или 2 подряд с днем перерыва, на курс лечения — 10—12 процедур. Под влиянием лечения повышается выделение альдостерона с мочой (J. Ferencikova и соавт., 1971), улучшается мозговое кровообращение (A. Zemkova, J. Rusnak, 1967). Используются также естественные углекислые мышьякосодержа-щие воды.
Как показали исследования Н. Е. Романова, Н. А. Гаврикова и П. С. Шарунича (1970—1973), Чвижепсинская углекислая мышьяксо-держащая вода, использованная в виде ванн и для питья, оказывает выраженный гипотензивный эффект. Курс лечения ваннами способствует улучшению корковой нейродинамики, восстановлению равновесия между основными нервными процессами, устраняет расстройство нервной регуляции сердца. Положительные сдвиги зарегистрированы в состоянии белково-липидного обмена и свертывающей и противосверты-вающей системы крови у больных гипертонической болезнью и с начальными клиническими проявлениями атеросклероза сосудов головного мозга и сердца.
Благоприятное влияние сульфидных ванн проявляется перестройкой реактивности организма, изменением центральной и периферической регуляции сосудистого тонуса и кровообращения. Несмотря на выраженное расширение периферических сосудов кожи и накопление в них избытка крови при появлении реакции покраснения резкого падения артериального давления у больных в сульфидной ванне не происходит. Повышенное артериальное давление снижается преимущественно за счет систолического, и на электрокардиограмме регистрируются изменения, свидетельствующие об улучшении функциональной способности сердца. Дыхание под влиянием сульфидной ванны становится глубже, реже и ровнее; экспираторная пауза удлиняется. При этом повышается использование кислорода тканями.
Сульфидные ванны назначают больным гипертонической болезнью 1Б—НА стадии с начальными проявлениями атеросклероза сосудов сердца и головного мозга без приступов стенокардии и нарушения кровообращения в виде общих ванн по нарастающей ступенчатой методике: с концентрацией сероводорода 50—100—150 мг/л, продолжительностью от 6 до 15 мин, температура 37—34 °С, через день, на курс лечения — 10—12 ванн. Как более щадящий вид процедуры могут назначать четырехкамерные ванны с содержанием сероводорода 150 мг/л.
Под влиянием радоновых ванн артериальное давление снижается, преимущественно за счет максимального. Весьма отчетливо проявляется седативное действие ванн на нервную деятельность, уравновешиваются взаимоотношения симпатической и парасимпатической частей вегетативной нервной системы. Согласно наблюдениям многих авторов, радонотерапия эффективна при гипертонической болезни и гипотензивный эффект курса радоновых ванн достаточно высок. Радоновые ванны (искусственные) назначают 1,5—3 кБк/л, температуры 35—36 °С, продолжительность— 10—20 мин, на курс— 12—20 ванн.
Йодобромные, хлоридные натриевые ванны назначают температуры 36—34 °С, продолжительностью 8—15 мин, на курс лечения— 10— 12. Кроме ванн и электрофореза йодобромной воды применяют ее электроаэрозоли.
Эффективным методом патогенетической терапии при гипертонической болезни являются азотные ванны (В. Я. Осипов, 1958), желтые скипидарные, хлоридные натриевые, морские, кислородные ванны, назначаемые по обычным методикам, на курс лечения—10—12 ванн. Широко используется оксигенотерапия как ингаляционная, так в энтеральная в виде кислородного коктейля (Н. С. Заноздра, В. Р. Наза-ренко, 1978). В начальной стадии гипертонической болезни, при сопутствующих заболеваниях органов дыхания и легочно-сердечной недостаточности показана гидро- и аэроионизация (отрицательными аэроио-нами).
Большое значение в профилактике и лечении гипертонической болезни имеют климато-талассотерапия, лечебная физкультура и массаж. Весьма полезны все виды аэротерапии (пребывание на воздухе в одежде, сон на свежем воздухе, воздушные ванны). Больным гипертонической болезнью I стадии без клинических проявлений ИБС и без склонности к прессорным реакциям воздушные ванны рекомендуются при ЭЭТ воздуха не ниже 17 °С, продолжительностью 1 ч.
При гипертонической болезни ПА стадии со склонностью к прессорным реакциям и при наличии атеросклероза II периода I стадии температура воздушных ванн должна составлять более 20 °С; продолжительность — 30—40 мин при ЭЭТ 21—22 °С и не ограничиваются во времени при ЭЭТ выше 23 °С. В прохладный период года воздушные ванны назначают в сочетании с общими УФ-облученнями в зимнем аэрофотарии.
Под влиянием солнечных ванн наряду с увеличением минутного объема происходит снижение артериального давления, главным образом за счет систолического. Оптимальными дозами следует считать 20— 30 кал в прохладный период и 1 бподозу в теплый период; при превышении 1 биодозы наблюдается тенденция к повышению артериального давления, ухудшение показателей реоэнцефалограммы (Н. А.. Гавриков, 1978). Снижение артериального давления при гелиотерапии обусловлено несколькими факторами: уменьшением вязкости крови, поступлением в кровоток из кожи понижающих периферическое .сопротивление депрес-сорных веществ, снижением тонуса симпатической части вегетативной нервной системы.
Целесообразность назначения больным гипертонической болезнью солнечных ванн считалась ранее дискутабельной в связи с возможнвстью возникновения тромботических осложнений. Проведенные тром-боэластографические исследования до и после приема солнечных ванн показали, что субэритемные дозы солнечной радиации (0,25—0,75 биодозы) снижают коагулирующую активность крови, эритемные (1,5 биодозы) — могут несколько повышать ее. Легкий загар сопровождается некоторым дефицитом катехоламинов, что не отражается отрицательно на общем состоянии организма, а составляет одно из звеньев в механизме гипотензивного эффекта гелиотерапии при гипертонической болезни (Н. Л. Гавриков, 1978).
Солнечные ванны показаны при гипертонической болезни I—ПД стадии без выраженных клинических проявлений атеросклероза, при отсутствии стенокардических приступов и ангиоспастических реакций. Назначают их по режиму слабого воздействия, то есть не превышая 0,75—1 биодозы, в зоне строгого медицинского контроля в часы с наименьшим тепловым эффектом солнечной радиации. Начинать курс гелиотерапии следует с ванн рассеянной радиации. На первые 3—4 процедуры не рекомендуется превышать 0,25 биодозы, переходя затем на 0,5—0,75 бподозы до б—7-го дня лечения и, наконец, с 8—10-го дня допустим прием солнечных ванн на 1 бподозу.
Морские купания у больных гипертонической болезнью вызывают положительные сдвиги в корковой нейродинамике, при этом важную роль играет психоэмоциональное влияние. По наблюдениям Н. А. Газ-рикова и соавторов (1976), после морских купаний при холодовой нагрузке 25—35 ккал отмечается тенденция к укорочению латентного периода психомоторных реакций у больных гипертонической болезнью; купание при холодовой нагрузке 25 ккал ускоряет выработку диффе-ренцировочных реакций и несколько снижает количество ошибок.
Морские купания являются достаточно интенсивной нагрузочной процедурой при заболеваниях сердечно-сосудистой системы, оказывающей активное действие на гемодинамику. В первые дни пребывания на курорте, особенно больным, прибывшим из контрастных по климату географических зон, купание в море не разрешается. В течение 3—5 дней адаптации к климату рекомендуются только воздушные ванны, обтирания и обливания морской водой с последующими окунаниями. Затем больным с I и ПА стадией заболевания разрешают купаться в море при температуре воды не ниже 20 °С. Продолжительность морского купания — 2—3 мин при температуре воды 20—22 °С, до 5—7 мин при 24—25 °С и 10 мин при 26 °С. В июле и августе купаться в Черном море рекомендуется в период с 7 до 10 часов и с 16 до 18 часов, в сентябре—с 11 до 13 часов. Наиболее целесообразным стилем плавания для этого контингента больных считается брасс в медленном темпе с отдыхом на спине или плавание на боку.
Лечебная физическая культура особенно эффективна, если она проводится на открытом воздухе, в парках, у моря. У больных гипертонической болезнью под влиянием занятий лечебной физкультурой увеличиваются сила и подвижность нервных процессов, особенно тормозного, улучшается тонус сосудов, снижается возбудимость, устраняются невротические проявления, наступают благоприятные сдвиги в нарушенных обменных процессах. Как показали исследования (В. В. Оржешковский и соавт., 1975), у большинства больных гипертонической болезнью j и ПА стадии под влиянием лечебной физкультуры наряду с повышением толерантности к мышечной нагрузке, нормализацией или снижением артериального давления (в плечевых, височных артериях и в центральной артерии сетчатки) нормализуется церебральный кровоток, исчезают ангиодистонические явления, отмечается положительная динамика электрокардиографических, поликардиографических данных и показателей функции внешнего дыхания, исчезает или уменьшается микроочаговая органическая неврологическая симптоматика заболевания, улучшаются объективные показатели состояния зрительного анализатора.
Лечебную физкультуру можно применять при всех стадиях гипертонической болезни. Однако для больных с III стадией заболевания ее используют в ограниченном объеме. В III стадии гипертонической болезни при осложнении ее инфарктом миокарда или инсультом (в острый период), а также во время сосудистых кризов больным временно показан полный покой или пассивный постельный режим. При этом абсолютно исключаются самостоятельные движения. Многие авторы пишут, что в этой стадии заболевания лечебная физкультура противопоказана. Однако это не совсем правильно, поскольку с лечебной, профилактической и реабилитационной целью применяют не только движение (сокращение, напряжение и растяжение мышц), но и покой (расслабление мышц). Покой и движение — две стороны одного процесса, которые не исключают, а дополняют друг друга.
С наибольшим эффектом лечебную физкультуру используют при гипертонической болезни I стадии. Мероприятия по лечебной физкультуре зависят от режима двигательной активности.
Больным гипертонической болезнью I и НА стадии обычно назначают шадяше-тренирующий или щадящий режим двигательной активности. При этом применяют следующие формы лечебной физкультуры: утреннюю гигиеническую гимнастику, лечебную гимнастику, дозированную ходьбу, терренкур, медленный, без напряжения бег (бег трусцой), спортивные игры строго дозированные по облегченным правилам (волейбол, городки, настольный теннис, бадминтон), прогулки на лыжах, коньках, велосипеде, плавание, греблю также строго под медицинским контролем. С патогенетической направленностью используют дыхательные упражнения, упражнения на расслабление, дозированную ходьбу, медленный бег, плавание.
Массаж в комплексном лечении больных гипертонической болезнью применяют в виде классического ручного массажа, рефлектор-но-сегментарного, гидромассажа, реже вибрационного, аппаратного.
Массировать рекомендуется воротниковую зону, шею, волосистую часть головы, живот. Некоторые авторы считают целесообразным проводить дополнительно массаж спины и верхней части груди (Л. А. Комарова 1974) или, наоборот, ограничиваться массажем поясничной области (С, В. Виленчик, 1976).
Гипотоническая болезнь
Различают первичную гипотензию, или гипотоническую болезнь, и вторичную. Основным признаком гипотонической болезни является снижение артериального давления, обусловленное нарушением функции нейрогуморалыюго аппарата, регулирующего сосудистый тонус. Вторичная гипотензия — симптом, наблюдающийся при различных инфекционных заболеваниях, интоксикациях, язвенной, аддисоновой болезнях. Гипотоническая болезнь чаще развивается в молодом возрасте. Патогенез ее во многом сходен с патогенезом гипертонической болезни. Многие авторы считают гипотоническую болезнь предстадией гипертонической болезни. По клиническим симптомам различают три формы заболевания: церебральную, кардиальную и смешанную.
Лечение и профилактика гипотонической болезни имеют много об- щего с лечением и профилактикой гипертонической болезни, что опреде- ляется общими звеньями патогенеза этих заболеваний и механизмом действия применяемых физических факторов, которые в большинстве случаев оказывают нормализующее действие на нервно-эндокринные регуляторные системы, гемодинамику, сосудистый тонус и артериаль- ное давление. -
В профилактике и лечении заболевания большое значение имеют правильная организация труда и быта больных, режим питания, исключение отрицательных эмоций, отказ от курения, приема алкоголя. В пищевом рационе больных должно быть достаточно белков, витаминов (особенно С и Bi). Утром и днем следует принимать тонизирующие напитки (чай, кофе). Назначают лекарственные препараты тонизирующего действия (кофеин, секуренин, настой корня жень-шеня, настойка заманихи, пантокрин, настойка китайского лимонника, экстракт левзеи и др.).
Физические методы лечения должны применяться дифференцированно с учетом функционального состояния центральной нервной системы, характера течения заболевания.
При церебральной форме заболевания показаны электрофорез кальция по воротниковому методу (5 % раствор кальция хлорида, продолжительность — 6— 16 мин, через день, на курс—10—12 процедур), аэроионизация зон Захарьина—Геда в области головы и задней поверхности шеи (по В. Г. Портнову, 1960), интраназальный электрофорез новокаина.
Благоприятное влияние на течение гипотонической болезни оказывает электрофорез мезатона (1 % раствор мезатона), проводимый по методике ионных рефлексов Щербака или воротниковому методу (А. Н. Гольдман, А. Л. Шатров, Л. А. Коблицкая, 1972; О. П. Тивико-ва,1974). Электрофорез мезатона способствует повышению периферического сопротивления кровотоку, нормализации минутного объема крови, увеличению фазы изометрического сокращения, уменьшению периода i изгнания, повышению вольтажа зубцов электрокардиограммы, отчетливому повышению артериального давления (А. Н. Гольдман и соавт., 1972). Для нормализации тонуса сосудов и артериального давления, ликвидации витаминного дефицита рекомендуется электрофорез рибофлавина (0,12 % раствор рибофлавина, по методике Верме-ля, по 15 мин, ежедневно или через день, на курс —до 15 процедур; Е. Т. Комарова, 1969).
С целью нормализации функционального состояния центральной нервной системы, сна применяют электросон (Л. А. Студиницына, 1971). Для получения седативного эффекта при преобладании процессов возбуждения процедуры электросна проводятся при частоте 5— 10 Гц, продолжительностью до 40 мин. Тонизирующий эффект, который необходим обычно во второй половине курса лечения, достигается при частоте 20—-40 Гц, продолжительности процедуры до 20—30 мин. На курс лечения рекомендуется 14—16 процедур.
С целью стимулирования функции надпочечников применяют ДМВ-терапию на область проекции надпочечников и почек (D10--L4).
Для лечения больных гипотонической болезнью широко применяют гидро-бальнеотерапию, климатотерапию, лечебную физкультуру и массаж.
Седативное действие оказывают теплый дождевой или веерный душ, жемчужные, кислородные, хвойно-солевые, хлоридные натриевые (с концентрацией соли 10—30 г/л), радоновые (1,5—3 кБк/л), сульфидные (50—100 мг/л сероводорода) ванны температуры 37—36 °С, которые лучше проводить через день, по 6—10 мин, на курс— 10—12 процедур.
Тонизирующим действием обладают обливания и обтирания водой постепенно понижающейся температуры, циркулярный душ, а при ожирении показан струевой душ. Стимулирующее действие оказывают также углекислые ванны постепенно понижающейся температуры воды (35—31 °С), сульфидные ванны (100—150 мг/л сероводорода) температуры 35—34 °С, более концентрированные хлоридные натриевые ванны (40—60 г/л соли) температуры 33—32 °С, белые скипидарные ванны, подводный душ-массаж, которые целесообразно применять в комплексном лечении больных гипотонической болезнью с уравновешенной нервной системой или явлениями заторможенности, вялости.
Исследование влияния сульфидных, углекислых и хлоридных натриевых ванн на функциональное состояние симпато-адреналовой системы у больных гипотонической болезнью показало, что все эти ванны
повышают функцию симпатической части вегетативной нервной системы. При этом сульфидные и особенно углекислые ванны повышают симпатическую активность путем усиления биосинтеза катехоламинов, хлоридные натриевые ванны с концентрацией соли 60 г/л ослабляют метаболизм катехоламинов, а ванны с содержанием натрия хлорида 30 г/л оказывают общее стимулирующее влияние на симпато-адрена-ловую систему (Л. П. Ветрова, 1973).
(Активность I, II, III степени)
Неактивная
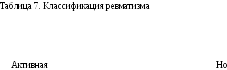
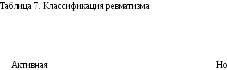
При гипотонической болезни применяют также аэротерапию (пребывание на свежем воздухе, сон на воздухе, воздушные ванны), гелиотерапию и талассотерапию по слабому и умеренно-интенсивному режиму. Больные гипотонической болезнью с успехом лечатся в условиях бальнеологических и климатических курортов (приморских, средне-горных).
Изучая влияние лечебной физкультуры на больных гипотонической болезнью, И. Б. Темкин (1971) пришел к выводу, что наиболее выраженное благоприятное влияние на основные физиологические функции организма оказывают физические нагрузки силового и скоростно-сило-вого характера, а также некоторые виды статических напряжений; ходьба по пересеченным маршрутам значительной протяженности в среднем темпе или малой протяженности в быстром темпе; дозированные спортивные игры (волейбол, бадминтон).
Массаж при гипотонической болезни проводят в виде общего массажа и массажа воротниковой зоны, но более энергично, чем при гипертонической болезни. В. М. Андреева (1972) предлагает массаж воротниковой зоны сочетать с самомассажем рук и ног.
Ревматизм
Ревматизм (болезнь Сокольского—Буйо) — общее инфекционио-аллер-гическое заболевание с системным воспалительным поражением соединительной ткани, с преимущественной локализацией в сердечно-сосудистой системе и частым вовлечением в процесс других внутренних органов и суставов.
Заболевание в основном начинается в детском возрасте, женщины болеют им в 2—3 раза чаще, чем мужчины. У лиц в возрасте до 30 лет в 80 % случаев поражение сердца является следствием ревматического процесса.
Этиология и патогенез заболевания до настоящего времени окончательно не установлены. Считают, что в возникновении его основная роль принадлежит бета-гемолитическому стрептококку группы А и, возможно, вирусам, а в патогенезе имеют значение аутоиммунные процессы. Некоторые звенья патогенеза ревматизма могут быть объяснены в соответствии с концепцией Г. Селье, рассматривающего ряд заболеваний, в том числе и ревматизм, как болезни адаптации, при которых определяющее патогенетическое значение имеет индивидуальная реак-
Острое, под-острое, затяжное вялое, непрерывно рецидивирующее, латентное
н
ш
Ревмокардит без порока клапанов
Ревмокардит возвратный с пороком клапанов (каким) Без явных изменений Миокардио-склероз, порок клапанов
Полиартрит, серозит (плеврит, перитонит), хорея, энцефалит, ме-нингоэнцефалит, церебральный васкулит, нервно-психические расстройства, васкулит, нефрит, гепатит, пневмония, поражение кожи, ирит, иридоциклит, тиреоидит
Последствия и остаточные явления перенесенных поражений
ция на стресс, в связи с чем возникает дисгармония гипофизарно-над-почечниковой системы.
У нас в стране приняты классификация и номенклатура ревматизма (табл. 7), разработанные А. И. Нестеровым (1964).
Ревматизм, как правило, не вызывает деформации суставов. Исключение составляет полиартрит типа Жаку — незначительная деформация межфаланговых суставов кистей или стоп после многократных суставных атак.
Профилактика ревматизма заключается в активной санации очагов хронической инфекции (с применением в комплексе мероприятий физиотерапии), лечении острых заболеваний, особенно вызываемых стрептококком, повышении защитных сил организма, уменьшающих его восприимчивость к инфекциям, охлаждению, перегреванию, физическому переутомлению, что достигается путем закаливания, занятий физической культурой, спортом и т. п.
Лечение больных ревматизмом у нас в стране осуществляется в три этапа: первый — лечение в стационаре при активной фазе заболевания, второй — санаторно-курортное лечение и третий — диспансерное наблюдение и лечение.
В активной фазе ревматизма физические методы лечения дополняют основной комплекс терапии, заключающийся в постельном или нолупостсльном режиме, внешнем температурном комфорте, хорошей грации помещения, где находится больной, диетическом питании (с 0граничением жидкости, поваренной соли и отчасти углеводов, с достаточным количеством белков, витаминов С, Р, группы В); применении салицилатов, пиразолоновых, гормональных препаратов, индометацина вольтарена, а при затяжном течении — хинолиновых препаратов, при декомпенсации — сердечных гликозидов, мочегонных средств, препаратов калия, кокарбоксилазы и др.
Задачи физиотерапии в активной фазе ревматизма следующие:1 оказать противовоспалительное, гипосенсибилизирующее, анальгезирующее действие, улучшить местное и общее кровообращение, трофику тканей, способствовать нормализации обмена веществ. С этой целью назначают следующие процедуры. Общее УФ-облучение при отсутствии резковы-раженной сердечной декомпенсации проводят по замедленной схеме, через день, до 2 биодоз.
Эритемное УФ-облучение пораженных суставов. В один день облучают два крупных или группу мелких суставов (4—6 биодоз), повторно те же суставы облучают через 2—3 дня, всего 3—5 облучений каждого сустава. УФ-облучение больных ревматизмом способствует нормализации иммунобиологических свойств организма, окислительно-восстановительных процессов в тканях, гипосенсибилизации, повышению активности сульфгидрильных групп, улучшению фосфорно-кальциевого обмена, деятельности ряда ферментативных систем, стимуляции защитных сил организма.
Электрофорез кальция проводят по методике общего воздействия Вермеля (плотность тока — 0,04—0,05 мА/см2) ежедневно по 20 мин, на курс—15—20 процедур. Электрофорез кальция способствует гипосенсибилизации организма, нормализации кальциевого обмена, улучшению тонуса сердечной мышцы, уменьшению проницаемости сосудов. Его можно проводить и на воротниковую зону или по эндоназальной методике, при этом уменьшается дистония вегетативной нервной системы, улучшается деятельность сердца.
При плохой переносимости салициловых препаратов, принимаемых внутрь, рекомендуется кальциево-салициловый электрофорез по Верме-лю, при этом салициловый ион (5 % раствор натрия салицилата) вводят с катода, расположенного в межлопаточной области, а ион кальция (5 % раствор кальция хлорида) — с анода (раздвоенный электрод располагают на голенях); сила тока —от 10 до 20 мА, продолжительность— 20—30 мин, ежедневно, на курс—10—15 процедур.
При ревматизме нарушается обмен серы в организме, уменьшается ее содержание в тканях, при этом изменяется обмен серусодержащих высокополнмеризованных гликозаминогликанов в основном веществе соединительной ткани, снижается функция серусодержащих ферментов. Для устранения этих нарушений рекомендуется электрофорез серы, который проводят по методике общего воздействия Вермеля. 2 % рас- твор гипосульфита, ион, содержащий серу (S03), вводят с катода, сила тока — до 15 мА, продолжительность процедуры — 20 мин, ежедневно, на курс—15—20 процедур.
При полиартрите наряду с УФ-эритемами благоприятное действие оказывает ЭП УВЧ в непрерывном или импульсном режиме. Продолжительность процедуры — 10—15 мин, ежедневно, на курс —8—10 процедур- Рекомендуется ультрафонофорез гидрокортизона на суставы; интенсивность — 0,2 Вт/см2, продолжительность процедуры — 3—5 мин, при ■■ затихающем процессе — 5—10 мин, через день, на курс — до 10 процедур, Применяются тепловые процедуры в виде светотепдовых ванн, местно на пораженные конечности продолжительностью 20— 30 мин ежедневно, облучения лампами соллюкс, инфраруж продолжительностью 15—20 мин 2 раза в день. Назначают парафиновые, озоке-ритовые. аппликации (температуры 50—55 °С, 20—30 мин, ежедневно или через день, до 15 процедур), согревающие компрессы, горячие укутывания по Кении (куски шерстяной материи, смоченные водой и нагретые на водяной бане до 45—50 °С, накладывают в 2—3 слоя на суставы, закрывают сверху мохнатым полотенцем, клеенкой, одеялом, оставляют на 20—30 мин, процедуры проводятся несколько раз в день в течение нескольких дней). Показаны местные соленые ванны для конечностей, температуры 37 °С по 10—15 мин через день, 8—10 ванн. После ослабления боли проводится легкий массаж.
Лечебная гимнастика в острой стадии ревматизма начинается с пассивных и активных движений в непораженных, а затем осторожно в пораженных суставах в сочетании с дыхательными упражнениями; проводится в медленном темпе, с малой плотностью, из исходного положения лежа.
При затяжных, вялотекущих формах рекомендуется индуктотер-мия или дециметроволновая терапия на область надпочечников с целью стимуляции их функции. Индуктотермия проводится при помощи индуктора диска или индуктора кабеля в виде цилиндрической спирали в три витка, наложенной на уровне Di0—L4, доза II — с ощущением слабого тепла (II—III ступени мощности на аппарате ИКВ-4), продолжительность 10—15 мин, ежедневно, на курс лечения 15—20 воздействий.
Дециметроволновую терапию проводят по дистанционной методике с помощью аппарата «Волна-2», излучатель устанавливают на проекцию надпочечников с зазором 3—4 см; мощность —40 Вт, продолжительность — 7—15 мин, ежедневно, на курс—15—20 процедур. Также воздействуют индуктотермией и дециметроволновой терапией на пораженные суставы. Индуктотермия и дециметроволновая терапия оказывают противовоспалительное и гипосенсибилизирующее действие, в частности при ревмокардите. Причем более выраженное действие на глюкокортикоидную функцию надпочечников, иммунологические процессы и сократительную функцию миокарда у больных ревматизмом оказывает индуктотермия (Е. И. Сорокина, О. Б. Давыдова, 1978).
В неактивной фазе ревматизма задачи физиопрофилактики и физиотерапии следующие: закаливание, повышение сопротивляемости организма к инфекционным факторам путем стимулирования противовоспалительных и противоаллергических механизмов, нормализация иммунных процессов; нормализация микроциркуляции, проницаемости капиллярно-соединительнотканных структур, трофики тканей, усиление биоэнергетических процессов; тренировка адаптационных возможностей сердечно-сосудистой и других систем с целью повышения работоспособности организма; обезболивание при артральгии.
Рекомендуется электрофорез кальция (как и при активной фазе), четырехкамерные гальванические ванны — ручные ванны соединяют с анодом, ножные — с катодом; температура воды 36—37 СС, сила тока — 20—30 мА, длительность воздействия—10—20 мин, ежедневно, на курс— 15 процедур.
При вегетососудистой дистонин, сопровождающей ревматизм, последствиях ревматического диэнцефалита, невротических реакциях с нарушением сна целесообразно применение электросна или гальванизации воротниковой зоны по Щербаку. Процедуры электросна проводят при частоте импульсов 5—10 Гц, продолжительностью 20—50 мин, через день или 4—5 в неделю, на курс — от 10 до 16.
Широко применяют гидротерапию в виде пресных, хвойных, жемчужных ванн (35—36°С, 10—15 мин, на курс —до 16—18 процедур), общие и частичные обливания (с постепенным снижением температуры до 20—18 °С), дождевой душ.
Бальнеотерапия проводится не ранее чем через 6 мес после ревмо-атаки, лучше в условиях соответствующих бальнеологических курортов. Бальнеологическое лечение эффективно при отсутствии недостаточности кровообращения или при недостаточности кровообращения не выше I степени, при недостаточности митрального клапана, комбинированных митральных пороках с преобладанием недостаточности. Менее эффективно оно при митральном и аортальном стенозе, а при стенозе, резко выраженном или сопровождающемся нарушением мозгового кровообращения, а также при недостаточности клапанов аорты, глубоких изменениях в миокарде бальнеотерапия не показана.
Больным с митральным пороком сердца с мерцательной аритмией без недостаточности кровообращения или с недостаточностью кровообращения не выше I степени в неактивной фазе ревматизма показаны углекислые ванны (концентрация углекислоты—1,0—1,2 г/л), температура 35 СС, продолжительность—10—12 мин, через день, на курс — 10—12 ванн. Углекислые ванны оказывают выраженное положительное действие на сократительную функцию миокарда, нормализуют ритм сердечной деятельности.
Радоновые ванны оказывают тренирующее действие на сердечнососудистую систему, предупрел<дая развитие недостаточности кровообращения, влияют седативно и анальгезирующе, оказывают положительное действие на трофику тканей, обмен веществ, иммунокомпетент-ные системы организма. Их целесообразно применять с индуктотермией или дециметроволиовой терапией (на область надпочечников; Е. И. Сорокина, О. Б. Давыдова, 1978). Радоновые ванны назначают с кон^ центрацией радона 1,5—3,0 кБк/л, температура воды 36 °С, продолжительность процедуры — 8—15 мин, через день, на курс—12—14 процедур.
Сульфидные ванны проводят по ступенчатой методике: концентрация сероводорода — 50—100—150 мг/л, температура 36 °С, продолжительность— 8—15 мин, через день, на курс—10—12 ванн. С целью улучшения кровообращения и трофики тканей применяют также хлоридные натриевые ванны с концентрацией соли 10—30 г/л, при температуре воды 36—37 °С, продолжительностью 10—12 мин, через день, на курс—10—12. Они оказывают положительное влияние на микроциркуляцию, иммунологические процессы и способствуют устранению гиперкоагуляции крови у больных ревматизмом (М. Е. Курмаева, А. И. Зуев, 1978).
Грязелечение проводят в виде аппликаций на суставы при температуре грязи 38—42 °С, продолжительностью 15—20 мин, через день, на курс—10—14. Считают, что при применении курса грязевых аппликаций реакция организма на антигенное раздражение ослабляется, о чем свидетельствуют изменения показателей специфического и неспецифического иммунитета (Е. С. Павлова, 1970). Возможно, эти сдвиги в реактивности организма, и в частности иммунологической, лежат в основе лечебно-профилактического действия курса грязелечения, приводящего к снижению рецидивов ревматизма. Применяют также гальвано-грязевые процедуры и грязеиндуктотермию. Грязелечение обычно чередуется с ваннами (морскими, рапными) в условиях курорта.
При комбинированном митральном пороке, выраженном стенозе митрального отверстия, даже сопровождающемся недостаточностью кровообращения I и II степени, можно рекомендовать электроаэрозоли эуфиллина (10—15 мин, ежедневно, на курс—15—20 процедур), аэро-ионотераппю (10—20 мин, ежедневно, всего 15—20 процедур). Под влиянием электроаэрозоль- и аэроионотерапии у больных ревматизмом улучшается внешняя функция дыхания, снижается гипертензия малого круга кровообращения, облегчается работа сердца.
Массаж у больных ревматизмом с митральными пороками сердца в стадии компенсации и I—ПА степени недостаточности кровообращения оказывает положительное влияние в результате улучшения общего крово- и лимфотока, микроциркуляции и трофики- тканей. Рекомендуется проводить массаж по Куничеву (1978): больной садится на табуретку, упираясь головой в массажный валик. Вначале проводят массаж спины, затем области сердца и грудины, нижних и верхних конечностей; продолжительность процедуры—15—20 мин, через день, на курс—■ 12 процедур.
Клнматолечение проводят в неактивной фазе ревматизма при компенсированном состоянии сердечно-сосудистой системы в основном по слабому (№ 1) режиму воздействия, причем учитывают характер поражения сердца.
При недостаточности митрального клапана назначают: аэротерапию—пребывание на воздухе в одежде, сон на воздухе в дневное и ночное время (при ЭЭТ не ниже 12°С), воздушные ванны (при хорошей переносимости переходят на режим воздействия № 2, при ЭЭТ не ниже 15°С), что имеет большое значение в закаливании и климато-профилактике обострений ревматизма; гелиотерапию— общие солнечно-воздушные ванны в пределах 0,75—1 биодозы, а в прохладные месяцы— до 20 кал; морские купания при температуре воды не ниже 20СС (от 1,5 до 10 мин).
При комбинированном митральном пороке воздушные ванны проводят при ЭЭТ не ниже 20 °С, солнечно-воздушные в пределах 0,5 биодозы, в основном в виде ванн рассеянной радиации, морские купания (без плавания).
При комбинированных митральных и аортальных пороках сердца с преобладанием стеноза солнечные ванны и морские купания противопоказаны (Н. А. Гавриков, Н. Е. Романов, 1967).
Курортно-климатическое лечение больных ревматизмом на Южном берегу Крыма вызывает положительные сдвиги в электролитном балансе (тенденция к нормализации градиентов калия и натрия и K/Na-коэф-фнциента), которые обусловлены влиянием на систему гииофюз-корковое вещество надпочечников и сократительную функцию миокарда (С. Б. Михайлова, 1970), оказывает тренирующее и закаливающее действие на организм. Климатотерапия в условиях Южного берега Крыма вызывает разгрузку и затем тренировку термоадаптационных механизмов, способствует мобилизации защитных сил организма и вследствие этого — нормализации общей иммунологической реактивности, фагоцитарной активности лейкоцитов крови, функционального состояния коркового вещества надпочечников. Вследствие этого повышается неспеци-фпческая резистентность, подавляются хронические очаги инфекции, стихает или ликвидируется ревматический процесс. С другой стороны, курортно-климатические факторы влияют на функциональное состояние сердечно-сосудистой системы, нормализуя артериальное давление, сосудистый тонус, периферическое сопротивление, скорость кровотока, минутный объем крови и вместе с повышенной оксигенацией улучшают аэробный синтез АТФ и функцию усиливающего нерва Павлова, благодаря чему нормализуются коронарное кровообращение и сократительная функция миокарда.
Сблитерирующне заболевания периферических сосудов
К облитерирующим (окклюзионным) заболеваниям периферических со-гудое, характеризующимся постепенным сужением, а затем полной обту-рацией просвета артерий, относятся атеросклероз, эндартериит (тромбангит, или болезнь Бюргера) и неспецифический аортоартериит. Причем наиболее часто встречаются два первых заболевания.
В клинической картине этих заболеваний большинство авторов различают три стадии: I — стадия перемежающегося спазма сосудов, II — стадия прогрессирующих трофических расстройств и III — стадия некроза и гангрены (Л. А. Скурихина, 1979). В каждой стадии выделяют фазы ремиссии и обострения. По степени нарушения периферического кровообращения выделяют периоды функциональной компенсации, субкомпенсации и декомпенсации периферического кровообращения (Р. Ф- Акулова, 1975).
В комплексном лечении больных наряду с лекарственной терапией (сосудорасширяющие, ганглиоблокаторы, противоаллергические, стимулирующие трофические процессы, витамины и т. п.) широко применяют, особенно в начальных стадиях заболевания, физические методы.
Задачи физиотерапии в лечении больных окклюзионными заболеваниями периферических сосудов: стимулировать функции высших вегетативных центров, улучшить местное кровообращение или уменьшить спазм сосудов, нормализовать их проницаемость, способствовать образованию коллатералей, оказать обезболивающее, трофическое, противовоспалительное действие, улучшить обмен веществ, нормализовать реактивность организма.
При атеросклеротическом поражении сосудов конечностей эффективна диадинамотерапия. В начальных стадиях заболевания лечение может проводиться при расположении пластинчатых электродов поперечно по внутренней и наружной поверхности икроножных мышц или один электрод площадью 150 см2 (анод) помещают в пояснично-крест-цовой области, второй, площадью 6—8 см2 (катод) — на двигательные точки мышц голени, бедра, стопы. Ток — ДВ, время воздействия — 6— 10 мин на каждую голень поочередно, ежедневно или через день, на курс — 10—12 процедур (Р. Ф. Акулова, 1976).
В поздних стадиях заболевания воздействуют ДДТ только на область сегментов спинного мозга: электроды диаметром 6 см помещают последовательно с обеих сторон позвоночного столба, причем верхний (анод) — на уровне Dj2, воздействуют токами ДН, КП и ДП по 2 мин, 6 дней подряд, повторяя такие циклы 3 раза с недельным перерывом.
В связи с тем, что кровообращение улучшается только при воздействии со стороны отрицательного полюса, при двусторонних поражениях полюса меняют и удваивают время воздействия. Диадинамотерапия наряду с улучшением кровообращения в пораженных конечностях оказывает благоприятное влияние на коронарный кровоток, улучшает общее состояние больных. .
Положительное действие при облитерирующих заболеваниях периферических сосудов оказывает интерференцтерапия (применяемая сегг Иентарно и местно) — нормализуются показатели периферической гемодинамики, . снижается . насыщение кислородом венозной крови в пораженных конечностях, улучшается утилизация кислорода и трофика тканей (С. Димитрова, 1977).
Амплипульстерапию целесообразно проводить больным с атероскле-ротическими поражениями сосудов, непосредственно воздействуя на бедра (переднезаднее расположение электродов) и голени (электроды помещают на наружной и внутренней поверхности), II или III—IV род работы, в переменном режиме, частота — 80—100 Гц, глубина модуляций— 75—100 %, длительность воздействия — до 20 мин, через день, на курс—10—15 процедур. Можно воздействовать также параверте-брально на соответствующие сегменты спинного мозга.
Импульсные токи увеличивают кровоток преимущественно в мышечных артериях, что выражается в ослаблении симптома перемежающейся хромоты уже в начале лечения. Их целесообразно сочетать с бальнеопроцедурами, увеличивающими кровоснабжение кожи. Так, эффективность амплипульстерапии повышается при сочетании ее с сульфидными или скипидарными ваннами (в тот же день после процедуры СМТ следует ванна) (Р. Ф. Акулова, Т. А. Паращук, 1976).
В комплексном лечении больных с облитерирующими заболеваниями сосудов находит применение лекарственный электрофорез: новокаина (на область срединного нерва или по продольной методике на пораженные конечности с захватом соответствующих симпатических узлов), лидокаина, пирилена (продольно на позвоночный столб), гепарина, йода и эуфиллина.
Методы высокочастотной электротерапии. Дарсонвализация внутренних поверхностей ног (от паховых складок до пяток). Продолжительность процедуры —по 5—7 мин, через день, на курс—10—15 процедур, лучше в сочетании с УВЧ-терапией.
Индуктотермия проводится на область поясничных симпатических узлов на уровне D!0—L4, индуктор-диск, доза II —с ощущением слабого тепла, экспозиция — 15—20 мин, через день, чередуя с воздействием на нижние конечности — продольно индуктором-кабелем при таких же параметрах, на курс — 10—15 процедур.
УВЧ-терапия может применяться при всех формах и стадиях заболевания по сегментарному методу. При поражении нижних конечностей воздействуют на область поясничных симпатических узлов — конденсаторные пластины (Ms 2 и № 3) располагают дорсовентрально в области Djo—L3, зазор спереди — 4 см, сзади — 2 см, доза I — без ощущения тепла, экспозиция —8—10 мин, через день, на курс—10—12 процедур. При наличии трофических изменений после курса сегментарного воздействия проводят лечение на область поражения (по 8—10 мин слаботепловой дозой). Лучшие, более стойкие результаты дает импульсное ЭП УВЧ.
СМВ-терапия оказывает благоприятное влияние на течение заболевания, гемокоагуляцию, состояние симпато-адреналовой системы, биосинтез катехоламинов (В. В. Николаева, Л. П. Ветрова, 1971; В. В. Ннколаева, А. В. Шубина, 1972). Воздействие проводится на соответствующие симпатические узлы и нервно-сосудистый пучок по дистантной методике. Зазор — 5—6 см, в слаботепловой дозе (30 Вт), продолжительность— 8—10 мин, через день, на курс—10—12 процедур.
Под влиянием СМВ-терапии в малых дозах у больных облитери-руюшим эндартериитом наблюдается более длительная ремиссия, чем при диадинамотерапии, хотя последняя быстрее снимает боль (Е. М. Ма-зель и соавт., 1969). Местное применение СМВ противопоказано при значительных нарушениях трофики у больных тромбангитом, так как это может привести к изъязвлению, а у больных атеросклерозом неэффективно (Л. А. Скурихина, 1979).
Магнитотерапия при острых и хронических поражениях кровеносных сосудов нижних конечностей (А. М. Демецкий и соавт., 1976) оказывает седативное, сосудорасширяющее, гипокоагулирующее, противовоспалительное действие, стимулирует развитие коллатерального кровообращения. По наблюдениям Э. М. Кюрдюкова (1981), постоянное пульсирующее магнитное поле эффективно при облитерирующем и менее эффективно при атеросклеротических поражениях сосудов. Рекомендуется воздействовать импульсным магнитным полем. Интенсивность — 10—20 мТ, продолжительность процедуры — 10—20 мин, ежедневно, на курс — 15—20 процедур.
Обнадеживающие результаты получены при применении лазерного излучения (Н. Я. Гольденберг и соавт., 1979).
Широкое применение получила баротерапия, которую проводят обычно в барокамере Кравченко одновременно с ингаляционной окси-генотерапией. Такое лечение эффективно у больных с начальными стадиями облитерирующего атеросклероза сосудов нижних конечностей. У больных со II—III стадией оно может способствовать ухудшению кровенаполнения конечностей (по данным реовазографии), что, по-видимому, связано со снижением амплитуды пульсовой волны под влиянием длительного принудительного растяжения сосудов в результате понижения давления, а при ИБС нельзя исключить отрицательного влияния баротерапии на коронарное кровообращение (Н. С. Чистякова и соавт., 1976).
Более эффективна, по-видимому, импульсная баротерапия, особенностью действия которой является синхронность перепадов давления в барокамере с ритмом сердечных сокращений: совпадение пониженного давления в барокамере с систолой, повышенного — с диастолой, что способствует нормализации основных процессов транскапиллярного обмена в зоне артериальной ишемии (Ю. Л. Бенин и соавт., 1978). П. А. Спи-вак и И. Л. Пшетаковский (1979) отмечают эффективность лечения больных с облитерирующими заболеваниями сосудов конечностей при сочетании импульсной баротерапии с углекисло-радоновыми ваннами.
Видное место в комплексном лечении больных с облитерирующими заболеваниями сосудов конечностей занимает бальнеотерапия. Она
показана больным с компенсированным и субкомпенсированным нарушением кровообращения конечностей, при отсутствии других общих противопоказаний и в первую очередь со стороны сердца. Наиболее эффективны при этих заболеваниях сульфидные и скипидарные (из белой эмульсии) ванны, однако положительное действие оказывают и йодо-бромные, углекислые, радоновые и другие ванны. Выбор ванн при это^ чаще всего диктуется наличием сопутствующих заболеваний а методика (общие, полуванны или только ножные) — состоянием сердца (Р. Ф. Акулова, 1977).
Сульфидная бальнеотерапия, по данным А. А. Буюкляна и И. Ф. Черкашина (1976), у больных с обл итерирую щи ми заболеваниями сосудов конечностей изменяет реактивность центрального вазомоторного аппарата, улучшает подвижность основных нервных процессов в сосудодвигательных центрах (в чем, по-видимому, усматривается один из механизмов, обеспечивающих улучшение периферического кровообращения), улучшает, нормализует функциональное состояние вегетативной нервной системы, нормализует проницаемость кожи, уменьшает спазм кровеносных сосудов, повышает кровенаполнение сосудов пораженных конечностей, повышает температуру кожи конечностей, замедляет свертывание крови, укорачивает патологически удлиненную моторную хронаксию, повышает тонус мышц пораженных конечностей. Авторы рекомендуют при I и II стадии заболевания в фазе ремиссии и отсутствии противопоказаний (в основном со стороны сердца) проводить лечение по интенсивной методике: сульфидные ванны с концентрацией сероводорода 150 мг/л проводят в виде общих и камерных ванн шесть раз в неделю, на курс 18—22 общих и камерных ванн. Эта методика, по данным авторов, является наиболее эффективной.
Несколько менее эффективна обычная («щадящая») методика, при которой общие и камерные ванны концентрации сероводорода 150 мг/л назначают через день или 2 дня подряд с последующим днем отдыха, на курс — 14—15 общих и 12—13 камерных ванн. Больным с I и II стадиями в фазе стойкой ремиссии в случае безуспешности предшествующего лечения обычной и интенсивной методикой, при слабо выраженной реакции покраснения кожи после приема ванны с концентрацией сероводорода 150 мг/л, отсутствии противопоказаний допустимо применение ванн высокой концентрации (содержание сероводорода — 250— 350 мг/л, через день, затем 2 дня подряд, на курс—12—15 общих и 7—8 камерных ванн). Необходимо подчеркнуть, что камерные ванны при всех трех методиках следует назначать только в тех случаях, когда реакция покраснения кожи слабо выражена.
Более щадящие методики лечения искусственными сульфидными ваннами предлагает применять Р. Ф. Акулова (1976) больным атеросклерозом сосудов конечностей: концентрация сероводорода, начиная с 50 мг/л постепенно повышается до 100—150 мг/л, экспозиция — с 8 до 15 мин, через день или 4 раза в неделю, на курс — 10—15 ванн.
2т
Скипидарные ванны вызывают расширение мелких артерий и артериол, увеличивают количество функционирующих капилляров, ускоряют кровоток, улучшают кровоснабжение тканей, обменно-трофические процессы. Их назначают в виде общих или камерных ванн с концентрацией белой скипидарной эмульсии 15—35 мл на 200 л воды, продолжи-тёльностью Ю—13 мин, через день, на курс—10—12 ванн (В. Т. Оле-фиренко и соавт., 1976). Н. М. Кулик и соавторы (1979) отмечают эффективность применения скипидарных ванн в сочетании с диадина* мотерапией.
Йодобромные ванны показаны больным атеросклерозом сосудов нижних конечностей с компенсированным или субкомпенсированным периферическим кровообращением, при отсутствии стенокардии, нарушений ритма сердца, сердечной недостаточности выше I степени. Рекомендуется интенсивная и щадящая методика. При интенсивной методике температура воды 37°С, продолжительность процедуры — 10—15 мин, 2 дня подряд, третий — перерыв, на курс—12—14 процедур; при щадящей— температура воды 36 °С, продолжительность процедуры — 8— 10 мин, через день, на курс— 10 процедур (В. Т. Олефиренко и соавт., 1976).
Применяются также радоновые (1,5—3 кБк/л), азотные, кислородные, углекислые (без понижения температуры) ванны. Наряду с углекислыми ваннами иногда применяют сухие углекислые ванны и вводят углекислый газ под кожу. Так, с определенным эффектом в комплексном лечении больных облитерирующими заболеваниями сосудов нижних конечностей применяются подкожные введения «термального» газа, содержащего 98,4% С02 (С. Ambrosi, 1977; A. Piton, 1977). Инъекции газа проводятся медленно под небольшим давлением. Он достаточно легко резорбируется подкожной основой; в течение 2—3 мин рассасывается 500—600 мл газа; причем введение его безболезненно и не вызывает токсического действия. Введенный подкожно углекислый газ способствует расширению подкожных и более глубоко расположенных сосудов, уменьшению периферического сопротивления, появлению колла-тералей, повышению кровенаполнения дистальных отделов сосудов конечностей, то есть улучшению кровообращения в нижних конечностях.
Отмечено благоприятное влияние природных углекисло-радоновых паров курорта Янган-Тау на периферическое кровообращение больных окклюзионными заболеваниями сосудов конечностей (И. Р. Шагаров, Р. Ш. Акбашев, 1977).
В комплексном лечении больных среднего возраста при I—II стадиях атеросклеротического поражения сосудов конечностей без выраженных трофических нарушений, склонности к частым обострениям заболевания и с отсутствием парадоксальной сосудистой реакции на тепловой фактор целесообразно грязе- или озокеритолечение. Лечение может проводиться по так называемой скользящей методике: грязевые аппликации (38—40 °С, экспозиция — 15—20 мин, через день) накладывают
сначала на поясницу (2—3 процедуры), затем на поясницу и бедра (2—3 процедуры) и далее в виде «брюк», на курс—10—12 процедур (В. В. Кенц, 1974). Применяются также рефлекторно-сегментарные методики (воздействие на поясничные симпатические узлы; М. Г. Мал-кнель, 1974).
Климатотерапия этим больным в I и II стадии назначается в виде аэротерапии (сон на воздухе, воздушные ванны), гелиотерапии по I и II режиму и талассотерапии по I режиму — морские купания при температуре воды не ниже 22 °С, 5—10 мин.
Лечебная физкультура является важным фактором терапии больных окклюзионными заболеваниями сосудов. При I и II стадиях заболевания применяются лечебная гимнастика, физические упражнения в воде, плавание, дозированные прогулки, элементы спортивных игр, лыжи, гребля. Физические упражнения при адекватной дозировке, по данным А. И. Журавлевой (1978), способствуют рациональному перераспределению кровотока в сторону увеличения кровенаполнения в сегментах конечностей с наиболее недостаточным кровотоком — пальцах стоп, мышцах голеней. У больных тромбангитом автор предлагает лечебную гимнастику проводить с достаточной физической нагрузкой общеукрепляющих упражнений для корпуса и здоровых конечностей в положениях лежа и сидя при щадящем характере воздействия специальных упражнений для нижних конечностей. При атеросклерозе, когда специфические окклюзии часто сочетаются с поражением сердца, общую физическую нагрузку снижают, применяя исходные положения сидя, стоя у гимнастической стенки, ходьбу (простую и усложненную).
Массал* применяется с целью расслабления мышечных контрактур, которые могут вызывать рефлекторные нарушения кровообращения на непораженных участках конечностей. Он проводится на соответствующие сегменты (поясничную область, ягодицы, воротниковую зону) и массируются (при I и II стадии) осторожно конечности. При III стадии массаж пораженной конечности противопоказан, однако рекомендуется массаж здоровой конечности и сегментарный.
При ангиоспазмах периферических артерий в стадии компенсированного периферического кровообращения рекомендуется подводный душ-массаж. Он противопоказан при ИБС II—III стадии, проявляющейся стенокардией, нарушением ритма сердца, недостаточностью кровообращения, гипертонической болезни ПБ—III стадии и общих противопоказаниях к бальнеотерапии.
