
3 курс / Топографическая анатомия и оперативная хирургия / РЕЗЕКЦИИ_ЛЕГКИХ_АНАТОМИЧЕСКИЕ_ОСНОВЫ_И_ХИРУРГИЧЕСКАЯ_МЕТОАИКА
.pdf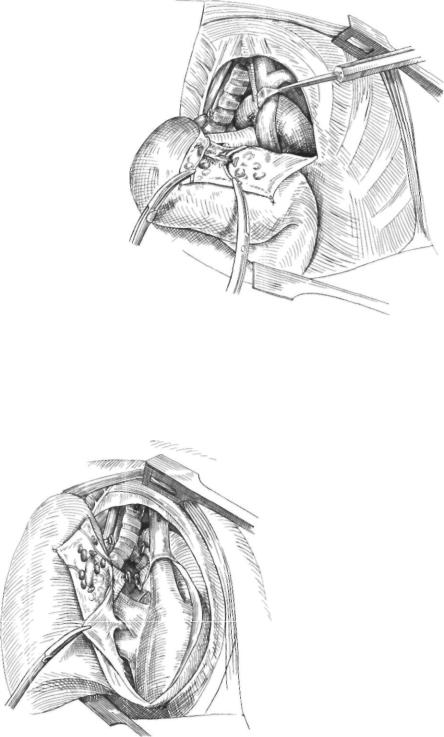
Рис. 126. — Метод правой расширенной пневмонэктомии. Экстирпация ганглио-
нарных групп из латеротрахеального ложа Барети.
-^^^^^j?
\
Рис. 127. — Метод правой рас ширенной пневмонэктомии. Эк стирпация предтрахеальной и межтра.\со-б;;оихиальном ганглнонарных г{,упп. после наложения лкгатуры и пересечения легочной артерии по внутри- и черезперикардиальному пути.
225

г"
Рис. 128. — Метод правой расширенной пневмонэктомии. Соотношения перерезанного перикарда после удаления резецированных тканей.
1, Трахея; 2, пищевод; 3, аорта; 4, дуга непарной вены; 5, главный бронх (ушитый); 6, легочная артерия (перевя занная); 7, перикард (разрезанный сзади на уровне косой пазухи Галлера); 8. левое предсердие; 9, верхняя легочная вена (перевязанная); 10, боковой заворот правых легочны х вен; 11, нижняя легочная вена (перевязанная); 12, заворот нижней полой вены; 13, перегиб серозного перикарда на границе между перикардиальной полостью и косой пазухой Галлера; 14, задняя стенка косой пазухи Галлера; 15, пра вый плече-головной венозный ствол; 16, левый плечеголовной венозный ствол; 17, верхняя полая вена (вне-
перикардиальный отрезок); 18, |
межбронхиальное |
про |
|||||
странство |
(spalium |
interbronchialis); 19, |
аорта; |
20, |
верх |
||
няя полая |
вена (внутриперикардиальный отрезок); 21, ре- |
||||||
трокавальная |
ямка |
Аллисона; |
22, |
правое |
предсердие; |
||
23, перикард, |
передняя стенка; |
24, нижняя полая вена. |
|||||
226

•
Рис. 129. — Метод правой расширенной пневмонэктомии. Внутригрудняя картина после удаления резецированых тканей.
Рис 130. — Метод левой расши ренной пневмонэктомии. Экстир' нации ганглионарных групп: пред- аорто-каротидной, возвратного
нерва и подаортальной после нало жения лигатур и пересечения ле гочной артерии и верхней легочной вены по внутри- и через-перикар- диальному пути.
227

Рис. 131. — Метод левой расши ренной пневмонэктомии. Внутригрудная картина после удаления резецированых тканей.
Рис. 132. — Соотношения пере резанного перикарда после уда ления операционного материала левой расширенной пневмонэкто мии.
1,, Перикардная полость; 2. пери кард; 3, остаточная складка Мар шалла (sioe plica nervina В.П. Воробьев): 4. верхняя легочная вена (перевязанная); 5, левое ушко; 6, нижняя легочная вена (перевязанная); 7. дуга аорты; 8, артериальная связка; 9, легоч ная артерия (перевязанная); 10. пишевод; 11, косая пазуха Галлера: 12, боковой заворот левых легочных вен; 13, перегиб сероз ного перикарда на легочных сосу дах; 14, левое предсердие; 15, задняя стенка косой пазухи Галлера.
228
Хирургическая методика выполнения пневмонэктомий |
229 |
РАСШИРЕННАЯ ПНЕВМОНЭКТОМИЯ
Показания к расширенным пневмонэктомиям представлены поражением злокачественным процессом всех внутригрудных ганглионарных цепочек. При этих пневмонэктомиях имеются меньше в виду крупные размеры аденопатий, которые являются, — когда они ограничиваются лишь некоторыми ганглионарными группами, — основой показаний к произ водству радикальной пневмонэктомий.
Расширенная пневмонэктомия представляет собой метод, пред назначенный для случаев с злокачественными аденопатиями, распростра ненными во всех ганглионарных группах.
В подобных условиях ее следует предпочитать методу радикальной пневмонэктомий, которая, ценой операции такой же широты, обеспечи вает в меньшей мере онкологическую радикальность и развертывается по менее управляемой техники, чем расширенная пневмонэктомия. Од нако последнюю нельзя рассматривать как принципиальную операцию при бронхолегочном раке по поводу онкологического аргумента удаления первых ганглионарных реле одновременно с больным органом.
Индивидуализация показаний к расширенной пневмонэктомий, по сравнению с показаниями к радикальной пневмонэктомий, разрешает спор, существующий между сторонниками каждого из этих методов и, до некоторой степени, путаницу в терминологии в связи с понятиями «радикализация» и «расширение» резекций по поводу бронхо легочного рака.
Стехнической точки зрения, расширенная пневмонэктомия состоит
впроизводстве управляемой внутригрудной лимфаденэктомии в соче тании с пневмонэктомией и с внутриперикардиальным доступом к легоч-
нымсосудам.
Вмешательство развертывается по хирургическому методу уста новленному Матеем 20 лет тому назад. Оно начинается выполнением со судистого операционного момента пневмонэктомий по переднему внутриперикардиальному пути. Пересечение и ушивание бронхов отклады вается до конца вмешательства и приступается к операционному моменту управляемой внутригрудной аденэктомии.
С правой стороны, после разреза дуги непарной вены между двумя лигатурами надсекается апикальная средостенная плевра на уровне перегиба в париетально-реберную плевру. Высоко перезываются диафрагмальный и блуждающий нервы, под местом происхождения правого возвратного нерва. Руководствуясь перерезанными нервами, которые играют роль держалок, начинается экстраплевральная отслойка средостенной плевры, вместе с прилегающей к ее глубоко расположенной стороне клеточно-лимфатической тканью средостения.
По мере продвижения отслойки, иссекаются при помощи техни ческих приемов, описанных по поводу правой радикальной пневмонэк томий, злокачественные аденопатий ганглионарных групп средостения: диафрагмально-кавальная ганглионарная группа (поверхностная), со стоящая из ганглиев, расположенных вдоль диафрагмального нерва и на боковом краю верхней полой вены; правая околотрахеальная ганглио нарная группа (глубокая), находящаяся в надгилюсной ямке Барети с
230 |
Резекции легких |
ретрокавальным расположением (рис. 126); предтрахео-бронхиальная ганглионарная группа из предтрахеального ложа и соответственно — предбронхиальные ганглии из межнепарно-кавального пространства. Та ким образом, на уровне верхнего этажа средостения обнажается верх няя полая вена, правый боковой край трахеи и пищевод (рис. 127).
Когда отслойка, доходит до корня легкого, продолжается обнажение заднего средостения и удаляются целиком все аденопатии задних и окологилюсных медиастинальных. цепочек: передней окологилюсной ган глионарной группы, из пространства между непарной и полой венами; задней окологилюсной ганглионарной группы с ретробронхиальными ганглиями; междиафрагмально-корневой и нижней окологилюсной ганглионарных групп (которые, после их отслоения от задней стенки пери карда, остаются спаянными с корнем легкого); ганглионарной группы, расположенной между непарной веной и пищеводом. Внутригрудная лимфаденэктомия заканчивается удалением межтрахео-бронхиальных (межбифуркационных) ганглиев из средней медиастинальной ямки, ко торые остаются связаными с нижним краем правого главного бронха.
Правая расширенная пневмонэктомия заканчивается в пересечении бронха и ушивании культи, затем в резекции заднего перикарда, что позволяет выделить и удалить операционный материал. Последний состоит из общей массы пороженного легкого и остальных резецированных структур: средостенная плевра со всеми иссеченными аденопатиямии с диафрагмальным и блуждающим нервами, объемистая опухоль межтрахеобронхиальной аденопатии, часть резецированного перикарда (рис. 128, 129).
Лева* расширенная пневмонэктомия производится по техническому методу, сходному с тем, который выполняется на правой стороне.
После проведения сосудистого операционного этапа левой пневмонэктомии по переднему внутриперикардиальному пути, выполняется операционный этап лимфаденэктомии. Он начинается апикальным на дрезом средостенной плевры и пересечением диафрагмального нерва, на высоком уровне; блуждающий же нерв перерезывается под местом выхода возвратного нерва, после того, как отслойка доходит до дуги аорты.
Экстра плевральная отслойка средостенной плевры с левой стороны, увлекает за собой, как и с правой стороны, все внутрисредостенные аде нопатии: предаорто-каротидную ганглионарную цепочку (поверхност ную) и левую латеротрахеальную цепочку из четырехугольного простран ства Буржери (подаортальные ганглии и ганглии возвратного нерва); затем — ганглии, принадлежащие верхне-задней окологилюсной группе (ретробронхиальные). За обнажением верхнего этажа средостения сле дует обнажение органов, находящихся в заднем средостении (аорта, пищевод) и вылущение ганглионарных цепочек: подбронхиальной, диа фрагма льно-корневой и нижней окологилюсной (которые после их от слойки от задней стенки перикарда, остаются спаянными с легочным корнем); межаорто-пищеводной ганглионарной цепочки (рис. 130). Опе рация заканчивается удалением ганглионарного межтрахео-бронхиаль- ного скопления, ушиванием и пересечением левого главного бронха; разрезом заднего перикарда и удалением операционного материала (рис. 131 и 132).
|
••• |
Хирургическая методика выполнения пневмонэктомии |
231 |
Как с правой так и с левой стороны, внутригрудная картина после удаления операционного материала — впечатляюща и не вызывает сом нений относительно радикальности произведенной резекции (рис. 129 и 131).
Действительно, ее результаты менее блестящи чем при применении других методов пневмонэктомии, так как они отягчаются вдвое большей пропорцией послеоперационных осложнений и смертности. Однако, сравнивание результатов расширенной пневмонэктомии с результатами обычной пневмонэктомии неправильно, так как стадии эволюции болезни, оправдывающие применение этих двух методов — различны. С этой точки зрения, гораздо разумнее сравнивать результаты расширенной пневмонэктомии с результатами, отмечаемыми у больных, не подвергнутых резекции, так как показания к расширенной пневмонэктомии находятся на крайнем пределе хирургического показания.
Для снижения риска, связанного с расширенной пневмонэктомией, могут быть полезными некоторые хирургические приемы и артефакты, способствующие благоприятное послеоперационное течение и снижение операционной смертности. Даже если некоторые из них кажутся не значительными, их суммирование создает важный фактор ослабления хирургической агрессии, и накопленный опыт подтверждает тенденцию к гомогенизации результатов расширенной пневмонэктомии с результа тами других методов пневмонэктомии.
Так, например, можно отказаться от пересечения блуждающего нерва, если к этому не вынуждает поражение нерва злокачественным процессом, или даже и от внутриперикардиального доступа и от резекции части перикарда, если внеперикардиальная траектория легочных сосудов не поражена злокачественным процессом.
Предпочтительно производить отслойку средостенной плевры дигитально, помогая, в случае необходимости, отделением с помощью тупыми ножницами или перерезкой фиброзных тяжей, препятствующих прод вижению отслойки. Таким образом, в большой мере щадятся васкуляризация и соединительная ткань в окружности органов средостения. Не рекомендуется прибегать к приемам экстраплевральной отслойки при помощи марлевого тупфера из-за риска скелетизации и повреждения кровоснабжения пищевода и трахеи, торможения рубцевания брон хиальной культи и появления осложнений.
У нас имеются оговорки в отношении применения методов радикаль ной или расширенной резекции при наличии гигантских аденопатий, которые, спаиваясь в общую массу с легочной опухолью, полностью занимают все средостение. Они могут быть предметом блестящих с техни ческой точки зредния операций, но с обманчивыми результатами, так как их онкологическая радикальность всегда несовершенна. В этих усло виях предпочтительно применять паллиативную резекцию легкого или даже остановиться вовремя, еще до выполнения приемов, обязывающих закончить вмешательство, например, до наложения лигатур на вены.
Мы еще более сдержаны в отношении сочетания метода расширенной пневмонэктомии с операциями сосудистой пластики, с применением протезов („patch") на стенки верхней полой вены или аорты (Sisler,
232 |
Резекции легких |
Clagett), а |
также ив отношении расширения резекции в области бронхов |
в сочетании с операцией резекции-анастомоза бронхов или даже с широ кими удалениями реберной стенки или части диафрагмы. Некоторые из этих вмешательств, рекомендуемых иногда для радикализации частич ных резекций или даже обычной пневмонэктомии, переходят за разумные пределы переносимой операции при их сочетании с расши ренной пневмонэктомией. Впрочем, их паллиативный характер позволяет нам с самого начала удовольствоваться лишь ограниченной паллиативной резекцией. Что касается сосудистой пластики, она переходит за пределы хирургических показаний при бронхолегочном раке, так как вторжение процесса в аорту или в верхнюю полую вену происходит лишь в весьма поздних стадиях болезни, когда хирургический момент уже давно опере жен. Настойчивость в безграничном расширении резектабельности бронхолегочного рака заслуживает критики, точно так же, как и консервативный подход к вопросу при начальных формах болезни. Эта настойчивость рискует дискредитировать хирургический метод, который является глав ной лечебной и единственно-эффективной возможностью в современной стадии знаний о раке и его лечении.
ХИРУРГИЧЕСКАЯ МЕТОДИКА ВЫПОЛНЕНИЯ ЛОБЭКТОМИЙ И БИЛОБЭКТОМИЙ
ПРАВАЯ ВЕРХНЯЯ ЛОБЭКТОМИЯ
ТОПОГРАФИЯ ЭЛЕМЕНТОВ КОРНЯ ВЕРХНЕЙ ДОЛИ ПРАВОГО ЛЕГКОГО
Корень верхней правой легочной доли является частью плеврального отрезка корня легкого и занимает его верхнюю сторону. Он состоит из верхнего долевого бронха, средостенной (медиастенальной) артерии и верхней ветви верхней легочной вены. Глядя сверху вниз, первым встре ченным элементом является бронх, за которым следует артерия, а затем — вена. В передне-заднем направлении поверхностная плоскость корня занята веной, позади нее и выше находится артерия, а сзади нее — бронх (рис. 133).
В рамках корня правой верхней доли бронх имеет косовосходящую, почти горизонтальную траекторию, вена — косо-нисходящую, почти вер тикальную, а средостенная артерия располагается между ними и занимает промежуточное положение. Помимо постоянной средостенной артерии, верхняя правая доля может обладать и дополнительными артериальными ветвями, которые орошают ее щелевую сторону: задняя щелевая и перед няя щелевая артерии.
Обнажение элементов корня, предназначенного правой верхней, доле, производится по трем путям доступа: по переднему средостенному, по щелевому и по заднему средостенному.
Передний средостенный путь необходим, прежде всего, для выя вления треугольного пространства между полой веной, непарной веной и легким. Это пространство ограничивается: сверху — дугой непарной вены, медиально — верхней полой веной, снизу — стволом верхней легочной вены и сбоку — передним краем гилюса. Средостенная артерия пересекает это пространство по диагонали и отграничивает два простран ства, в сущности — две щели: верхнюю, межнепарно-артериальную, расположенную между дугой непарной вены и стволом средостенной артерии, которой соответствует в глубине место происхождения верхнего долевого бронха; нижнюю межартерио-венозную, ограниченную сверху нижним краем средостенной артерии, а снизу — верхней ветвью верхней легочной вены.
Me жарте рио-венозное пространство соответствует в глубине верхне му междолевому ложу, в котором располагается одноименная ганглионарная группа. Междолевое ложе ограничивается сверху — средостенной ар терией, снизх,— межсредостенно-щелевым артериальным стволом, меди ально — бифуркацией правой легочной артерии, а сбоку — верхним щелевым венозным стволом. Сзади, верхнее междолевое ложе покрыто задним перегибом медиастинальной плевры.
234 |
Резекции легких |
ХИРУРГИЧЕСКАЯ МЕТОДИКА |
|
В случае концентрического расположения элементов |
корня, первым |
из них, который перевязывается, является верхняя ветвь верхней легоч ной вены; однако, обычно, первой перевязывается средостенная артерия. Для ее идентификации благоразумно обнажать главный ствол правой легочной артерии. Расширенная препаровка элементов корня верхней
правой доли позволяет не только их правильно идентифицировать, |
но |
и распознать ряд возможных анатомических вариантов, например, |
на |
личие нижней передней средостенной артерии, на которую следует |
на |
ла жить отдельную лигатуру. |
|
Выделение средостенной артерии начинается расслоением простран ства между непарной веной и артерией, на уровне которого почти всегда находится ганглий непарной вены. Начиная от этого пространства, конец рассекающего пинцета проникает в межбронхо-артериальную щель для отделения глубоко лежащей стороны средостенной артерии от передней стороны верхнего долевого бронха. Затем, продолжается расслоение межартерио-венозного пространства снизу вверх для выделения нижней стороны артерии, избегая повреждения средостенно-щелевого артериаль ного ствола, находящегося под ней. Этот прием упрощается, если пред варительно была выделена и перерезана верхняя ветвь верхней легочной вены (рис. 134).
При выделении и перевязке верхней ветви верхней легочной вены следует иметь в виду обязательное сохранение нижней ветви, которая проводи! венозную кровь из средней доли. Если верхняя ветвь верхней легочной вены слишком короткая и не позволяет наложения лигатуры в условиях полной безопасности, можно произвести отдельную пере вязку ее исходных притоков (рис. 135).
Щелевой путь предоставляет возможность доступа к элементам корня верхней доли, находящимся в пределах плоскости горизонтальной щели. Для расширения междолевого поля верхняя доля подтяги вается вверх и медиально, а средняя и нижняя — вниз и вбок. В глу бине щелевой борозды, после надреза висцеральной междолевой плевры, появляется, верхний щелевой венозный ствол, прилегающей к нижней стороне верхней доли. Этот ствол продолжается в заднем направлении задним междолевым венозным стволом, а в переднем — передним междоле вым венозным стволом. В случае типичного расположения, в него вливают ся следующие притоки: снизу — вена гребешка средней доли, а сверху — центральный венозный ствол (рис. 136).
До наложения лигатуры на верхнюю ветвь верхней легочной вены, следует обязательно уточнить тип венозного кровообращения средней доли, так как от этого зависит, в большой мере, хирургическая тактика. Особенно внимательно надо оберегать верхний щелевой венозный ствол, если венозное кровообращение средней доли принадлежит преимущест венно верхнему щелевому типу (с вливанием нижней ветви верхней ле гочной вены в верхний щелевой венозный ствол).
Венозная плоскость скрывает артериальную плоскость, состоящую из щелевого артериального ствола, от которого отходят: задняя щелевая артерия, почти постоянная, и передняя щелевая артерия, непостоянная.
