
5 курс / Госпитальная педиатрия / Справочник_по_рассеянному_склерозу
.pdf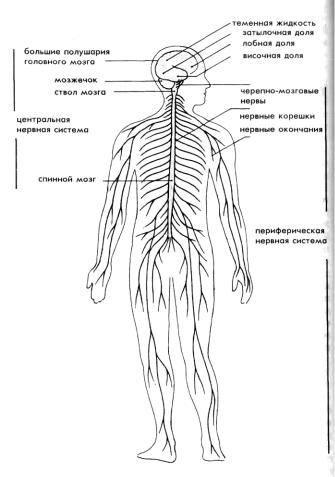
вызванные болезнью. Врач знает, как избавить пациента от нарастающего чувства отверженности. Но он знает также, каким достойным восхищения образом многие пациенты с таким диагнозом сумели интересно и достойно организовать свою жизнь, и он может поделиться этим опытом с другими больными.
Как устроена нервная система?
Нервная система разделяется на центральную нервную систему (ЦНС) и периферическую нервную систему (см. рис. 1). Центральная нервная система состоит из головного мозга и спинного мозга. Головной мозг в свою очередь состоит из больших полушарий головного мозга, мозжечка и ствола мозга. Периферическая нервная система представляет собой нервные волокна и узлы, отходящие от центральной нервной системы (ЦНС) и распространяющиеся по всему организму. При этом по чувствительным нервным волокнам импульсы возбуждения от любой ткани, любого органа передаются в центральную нервную систему, подвергаются здесь определенной переработке и по двигательным и секреторным нервным волокнам соответствующий импульс поступает в исполнительный орган – мышцу, сосуд, железу и т.п. Ощущения, которые возникают при возбуждении органов чувств и воздействии на кожу, мышцы и суставы, также передаются по нервным волокнам в центральную нервную систему, где они сознательно или бессознательно фиксируются.
Рис. 1. Строение нервной системы
Белое и серое вещество
В головном и спинном мозге различают так называемые серое и белое вещества. В сером веществе расположены клеточные тела нейронов. Основная функция нейронов – восприятие раздражении, их переработка, передача этой информации и формирование ответной реакции. От тела каждой нервной клетки отходит длинный отросток (аксон), по которому нервные импульсы идут от тела клетки к иннервируемым органам и другим нервным клеткам. Аксоны покрыты миелиновой (мякотной) оболочкой, толщина которой зависит от функции нерва. Миелиновая оболочка состоит из белково-липидного комплекса (миелина) белого цвета. Совокупность нервных волокон головного и спинного мозга называют белым веществом центральной нервной системы.
Миелиновая оболочка
При рассеянном склерозе
61
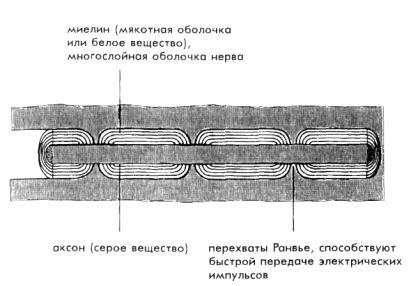
повреждается миелиновая оболочка нервных волокон. Миелиновая оболочка служит для быстрой передачи электрического нервного импульса. В нервных волокнах нервный импульс распространяется довольно медленно. Миелиновая оболочка, являясь изолятором, предотвращает рассеивание нервных импульсов и их переход на другие нервные волокна. Миелиновое покрытие по длине волокна имеет сегментарное строение; на границе двух сегментов имеются участки безмиелиновых перетяжек – так называемые узлы нервного волокна или перехваты Ранвье. За счет этого нервный импульс распространяется по мякотному волокну не непрерывно, как по безмякотному, а быстрее – скачками: электрические импульсы «перепрыгивают» от одного перехвата Ранвье к другому (рис. 2), таким образом скорость распространения нервных импульсов в мякотных волокнах выше, чем в безмякотных. Если в результате болезни какой-то участок миелиновой оболочки повреждается, нервные импульсы на этом участке проходят по лишенному миелиновой оболочки аксону, и значит скорость их прохождения замедляется; функции на этом нервном пути осуществляются медленнее и в измененном виде.
Тела нейронов и нервные проводники-аксоны окружают глиальные клетки, которые выполняют в центральной нервной системе опорную функцию, а также участвуют в метаболизме нервных клеток. Они отличаются высоким уровнем белкового и нуклеинового обмена и ответственны за транспорт веществ в нейроны. Глиальные клетки участвуют в образовании миелиновых оболочек аксонов. Миелиновая оболочка состоит из миелина, включающего в свой состав протеины, липиды, жиры и содержащие сахар белки.
Функции в центральной нервной системе строго локализованы, отдельные нервные пути, т. е. пучки нервных волокон выполняют вполне определенные задачи и связаны с восприятием информации от определенного органа чувств. Разные функции организма регулируются различными частями нервной системы. Каждая совокупность нервных клеток отвечает за восприятие одного вида чувствительности. И если одна совокупность нервных клеток ведает регуляцией вегетативных реакций, то двигательные импульсы передает другая совокупность нервных клеток. Причем, скажем, двигательные импульсы, соответствующие конкретному движению, передаются нервными волокнами с определенного участка коры головного мозга в любой доле мозга отдельно для движений, осуществляемых правой и левой половиной тела. Эти нервные волокна объединяются в общий так называемый двигательный пирамидный путь. Он включает в свой состав определенные нервные волокна, ответственные за каждое конкретное движение, и обеспечивает передачу соответствующей импульсации исполнительному органу – определенным мышцам. При этом за каждое конкретное движение ответственно не одно-единственное нервное волокно, а целый пучок нервных волокон. И если в результате болезни часть нервных волокон в таком пучке повреждается, он утрачивает способность выполнять свои функции. Соответственно утрачивается способность совершать то движение, за которое отвечал поврежденный пучок нервных волокон, т. е. происходит ограничение определенной физической возможности больного человека. И если пучок нервных волокон повреждается целиком, то функция утрачивается полностью, как это происходит, например, при поперечном параличе в результате несчастного случая.
Кроме нервных путей, осуществляющих прямую передачу импульсов, как, к примеру, уже упомянутый пирамидный путь, в центральной нервной системе имеются многочисленные нервные пути, которые регулируют осуществление отдельных движений или восприятие определенных ощущений. Так становятся возможными сложные двигательные акты, требующие четкой координации и тонкой дифференцированное. При этом восприятие ощущений, передаваемых одним органом чувств, становится доминирующим, а восприятие ощущений через другой орган чувств становится второстепенным, или важные впечатления могут быть отделены от незначительных.
62
В целом нервная система регулирует всю деятельность организма и обеспечивает его связь с окружающей средой. Нервная система осуществляет регулирующее влияние на обменные процессы в тканях, деятельность сердечной мышцы и системы кровообращения, дыхательную функцию, работу мочевого пузыря, желудочно-кишечного тракта, на образование гормонов. Деятельность нервной системы обусловливает состояние относительного равновесия внутренней среды организма.
Рис. 2. Миелиновая оболочка нерва
Спинномозговая жидкость
В центральной нервной системе существует несколько переходящих одна в другую полостей, совокупность которых образует систему – своего рода жидкостную ось мозга. Она включает в себя две полости в больших полушариях мозга, по одной в центральной части мозга и между продолговатым мозгом и мозжечком, а также центральный канал спинного мозга. В желудочках мозга, в субарахноидальном пространстве и в центральном канале спинного мозга циркулирует ликвор – спинномозговая жидкость, которая участвует в обмене веществ между кровеносной и нервной системами.
Между кровеносными сосудами нервной системы и самой нервной тканью существует барьер, именуемый гемато-энцефалическим барьером, который защищает центральную нервную систему от проникновения чужеродных веществ или продуктов нарушенного обмена веществ, вызывающих болезнь. Но в небольшой концентрации вещества, вызывающие болезнь, все же могут проникнуть в нервную ткань. С другой стороны многие вещества, которые образуются в результате заболевания нервной системы, хотя и попадают в ликвор, не обнаруживаются в крови. Особенно важно это учитывать при патологических изменениях, вызванных воспалительными процессами в нервной системе. Поэтому при установлении диагноза «рассеянный склероз» такое большое значение приобретает исследование спинномозговой жидкости.
Поражения нервной системы, обусловленные рассеянным склерозом
В предыдущей главе шла речь о строении и функциях нервной системы. Знать об этом необходимо для того, чтобы облегчить понимание описанных в следующих главах
63
многообразных проявлений рассеянного склероза и различных последствий этой болезни. Многообразие проявлений болезни объясняется следующими причинами:
•величина пораженных болезненным процессом участков различна;
•они расположены беспорядочно на самых разных отрезках нервных путей;
•в процессе болезни они изменяются;
•восстановительные процессы (процессы репарации) происходят в разных местах с различной скоростью.
Бляшки – результат разрушения миелина
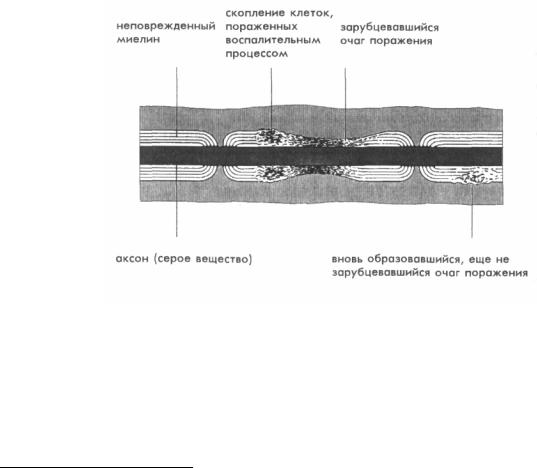
Болезнь поражает исключительно центральную нервную систему, а точнее белое вещество головного и спинного мозга, т. е. миелиновые оболочки аксонов. Очаги поражения при рассеянном склерозе называются склеротическими бляшками При этом речь идет об очаговых поражениях миелиновых оболочек в результате воспалительного процесса, так называемых очагах демиелинизации (распада миелина). Бляшки находятся в головном мозге главным образом рядом с полостями, заполненными ликвором; в стволе мозга; в мозжечке; также в спинном мозге и в зрительных нервах; реже они встречаются в других черепномозговых нервах. Они всегда располагаются вдоль мелких вен (рис. 3). Они бывают разной величины: от мельчайших, различимых только при помощи микроскопа, до очагов, достигающих от нескольких миллиметров до нескольких сантиметров в диаметре. Большие очаги образуются чаще всего в результате слияния мелких очагов, которые возникают в период обострения болезни (вспышки болезни) рядом друг с другом на одном нервном пути, или в результате увеличения уже образовавшихся бляшек. В зависимости от того, насколько быстро развивается болезнь, крупные очаги могут формироваться в течение нескольких месяцев или десятилетий.
Рис. 3. Склеротические бляшки (очаги демиелинизации)
Изменение воспалительных клеток
Когда образуется бляшка, на пораженном участке происходит скопление воспалительных клеток (лимфоцитов, макрофагов ). В результате этого процесса образуется припухлость и происходит расщепление миелина. Воспалительные клетки проникают в
Лимфоциты – разнообразность лейкоцитов, белых кровяных клеток, которые выполняют в том числе и защитную функцию. Макрофаги – клетки, способные к активному захвату и перевариванию бактерий, остатков погибших клеток и других чужеродных или токсичных для организма частиц. – Прим. пер.
64

миелин, разрушают его и удаляют его частицы. Это ведет к нарушению функции миелиновой оболочки: изменяется процесс передачи электрического импульса по нервному пути, вследствие этого происходит функциональное нарушение, выражающееся в симптоме болезни. Окружающая пораженное место соединительная ткань заполняет его и формирует волокна, которые спустя некоторое время уплотняется, образуя рубцовую ткань.
Название болезни «рассеянный склероз» происходит от греческого «sclerosis», что означает «уплотнение»; синонимом этого термина является термин «множественный склероз», что по сути дела означает «множественные уплотнения», потому что рассеянные по всей нервной системе зарубцевавшиеся очаги поражения по своей структуре плотнее, чем окружающая нервная ткань.
Одновременно происходит ремиелинизация
Одновременно с начавшимся образованием волокон в бляшке происходит другой важный процесс: восстановление миелина (ремиелинизация), инициатором которого становятся не пораженные болезнью миелинообразующие клетки соединительной ткани. В застарелых и разросшихся бляшках эти клетки также подвергаются разрушению. В этом случае полное восстановление миелина невозможно, на этом участке аксона образуется преимущественно рубцовая ткань, что означает невозможность восстановления утраченной функции.
 Здесь следует заметить, что вышеизложенное объясняет, почему лечение рассеянного склероза должно быть начато как можно раньше, по возможности еще на стадии образования припухлости в месте воспаления миелиновых оболочек, т. е. принимать меры, препятствующие образованию бляшек, следует в первые же дни обострения болезни. Благодаря этому поражение миелиновых оболочек окажется не таким сильным, а очаги поражения не такими большими, в результате образуется меньше рубцовой ткани, что облегчит процесс ремиелинизации.
Здесь следует заметить, что вышеизложенное объясняет, почему лечение рассеянного склероза должно быть начато как можно раньше, по возможности еще на стадии образования припухлости в месте воспаления миелиновых оболочек, т. е. принимать меры, препятствующие образованию бляшек, следует в первые же дни обострения болезни. Благодаря этому поражение миелиновых оболочек окажется не таким сильным, а очаги поражения не такими большими, в результате образуется меньше рубцовой ткани, что облегчит процесс ремиелинизации.
Миелин восстанавливается очень медленно, для этого требуется несколько недель или месяцев. Вновь образовавшийся миелин отличается большой чувствительностью. Поэтому понятно, что в месте восстановления миелина не должны возникать новые бляшки. Поэтому при частых обострениях, если они наблюдаются один или более раз в год, необходимо своевременно начинать длительный курс лечения, сдерживающего воспалительный процесс, чтобы воспрепятствовать образованию неизлечиваемых рубцов в нервной ткани. Эти вопросы более подробно рассматриваются в главе, посвященной способам лечения рассеянного склероза.
Формирование бляшек
Для определения способа лечения рассеянного склероза очень важно знать процессы, происходящие при образовании бляшек. Как уже упоминалось, бляшки располагаются в центральной нервной системе вокруг мелких вен. Этот факт свидетельствует о том, что вены являются «входными воротами» для заболевания. Это нашло подтверждение в результатах исследований над подопытными животными (см. ниже об экспериментальном аллергическом энцефаломиелите) и наблюдений за людьми, больными рассеянным склерозом.
В только что образовавшихся (активных) бляшках происходит скопление лимфоцитов (так называемых Т-эффекторов и Т-киллеров, которые непосредственно воздействуют на миелин), а также производящих антитела В – лимфоцитов или плазматических клеток и свободных антител, которые совместно с Т-лимфоцитами стимулируют деятельность макрофагов. По функциональным свойствам разделяют 3 основных типа лимфоцитов: недефференцированные формы (так называемые О-лимфоциты), Т-лимфоциты и В- лимфоциты. В-лимфоциты – тимуснезависимые клетки, ответственные за развитие
Лимфоциты играют важную роль в воспалительных процессах, в поглощении и разрушении бактерий и чужеродных веществ, попадающих в организме извне. – Прим. пер.
65

гуморального, т. е. относящегося к тканевой жидкости, иммунитета. В-лимфоциты отличаются коротким периодом существования. В результате определенных процессов В- лимфоциты превращаются в плазматические клетки. Т-лимфоциты – тимусзависимые (созревающие в тимусе – вилочковой железе) клетки с долгим (месяцы и годы) сроком жизни, ответственные за развитие как гуморального, так и клеточного иммунитета. Лимфоциты имеют рецепторы, которые позволяют распознавать различные антигены. По наборам рецептов выделяют Т-помощники, Т-супрессоры, Т-киллеры. По краям бляшек находятся большей частью Т-лимфоциты – супрессы, которые вместе с антителами производят повреждающие миелин действия и одновременно тормозят другие иммунологические процессы. В центре такой активной бляшки находятся преимущественно макрофаги, которые захватывают частицы разрушенной миелиновой оболочки и удаляют их. В более старых бляшках скапливаются вновь образовавшиеся волокна, которые превращаются в рубцовую ткань и проявляются на давно возникших бляшках в виде уплотнений (склероз).
Возникновение активных бляшек часто сопровождается острым проявлением симптомов неврологического характера, однако небольшие по размеру активные бляшки могут быть «немыми», т. е. не вызывать никаких проявлений неврологического характера (скрытая демиелинизация), поскольку подавляющая часть здоровой ткани компенсирует это незначительное функциональное нарушение. (Однако в дальнейшем эти «немые» бляшки могут превратиться в активные – см. гл. «Разные виды течения болезни».) Кроме этих активных бляшек в центральной нервной системе имеются единичные участки с незначительным очаговым скоплением лимфоцитов, окружающих пока еще неповрежденную миелиновую оболочку. Это еще не активные бляшки, но они могут стать таковыми в период обострения болезни. Подобные скопления лимфоцитов часто располагаются по краям уже зарубцевавшихся бляшек.
Лимфоциты в бляшках проявляют аллергическую реакцию на миелин
Лимфоциты, находящиеся в бляшках, являются «аутоиммунными лимфоцитами» (миелин – реактивными Т-лимфоцитами), т. е. они проявляют аллергическую реакцию на составные части миелина. Источником этих лимфоцитов является кровь. В неактивном состоянии они находятся в селезенке и в лимфатических узлах в форме иммунологических «клеток памяти». При раздражении защитного механизма организма, например, при проникновении в него инфекции (см. также гл. «Вероятные факторы, вызывающие обострение»), но порой и без «видимой» причины эти клетки активизируются, т. е. проявляют готовность оказывать воздействие. Они попадают в кровь, а затем в центральную нервную систему. Впрочем, процесс проникновения миелин – реактивных клеток в нервную систему достаточно сложен, поскольку сначала им надо преодолеть гемато-энцефалический барьер: пришедшие в активное состояние Т-лимфоциты посылают химические «сигналы», которые принимают эндотелиальные клетки** вен нервной системы. При этом образуются мельчайшие тромбы, которые разъединяют эндотелиальные клетки, что дает возможность клеткам и жидкости поступать в ткани. Происходит воспалительное припухание тканей (отек) и расщепление миелина: клетки попадают в миелин и разрушают его. В ходе этого процесса выделяются частицы миелина, которые активизируют другие защитные клетки. Только благодаря одновременному внедрению и активному действию Т-лимфоцитов – супрессоров эта цепная реакция сдерживается. Чем больше защитных клеток, образовавших ся в результате прежних обострений или продолжительного предпорогового периода болезни, уже находится в нервной системе, тем с большим трудом может быть полностью
Аутоиммунный – направленный против собственных тканей и организмов. – Прим. пер.
** Слой клеток, выстилающих внутреннюю поверхность кровеносных и лимфатических сосудов. – Прим. ред.
66

прекращена цепная реакция активного защитного процесса. Таким образом болезнь превращается в хроническую.
Для того, чтобы как можно раньше остановить эту цепную реакцию защитных процессов и предотвратить таким образом дальнейшее разрушение миелина, следует, руководствуясь сугубо теоретическими рассуждениями, сразу же по мере развития обострения начинать лечение, а при часто возникающих обострениях проводить длительный курс лечения, не позволяя воспалению перейти в постоянно активную, а значит, хроническую прогрессирующую стадию.
Наблюдение за процессом образования бляшек осуществлялись главным образом на животных
Исследуя миелин – реактивные Т-лимфоциты в крови своих пациентов, я убедилась, что
ворганизме больных рассеянным склерозом происходят те же процессы, что и в организме подопытных животных. Это свидетельствует о целесообразности раннего лечения в период обострения, а при часто возникающих обострениях о необходимости проведения длительного курса лечения.
Всего несколько лет назад стало известно еще об одном важном процессе, происходящем
вбляшках: ремиелинизации, т. е. восстановлении миелина. Миелин может восстановиться, если участвующие в образовании миелина олигодендроглии* не очень стары и разрушены не полностью, и если путь им не преграждают очень плотные по структуре рубцы. Процесс этот длится очень медленно, и в настоящее время не найдено способа, который бы мог его ускорить. В этом направлении на животных уже были проведены достаточно успешные опыты.
Процесс ремиелизации у больных рассеянным склерозом в настоящее время можно стимулировать только косвенным образом, например, при помощи своевременно проведенного этиотропного (причинного) лечения для того, чтобы бляшки не увеличивались в размерах, и чтобы образовывалось как можно меньше рубцов, и при помощи реабилитационных мер для того, чтобы усилить электрохимические импульсы, которые способствуют процессу ремиелинизации.
Проявления рассеянного склероза
Едва ли существует какое-нибудь другое заболевание нервной системы, которое проявлялось бы в столь же разнообразных формах, как рассеянный склероз. Разными бывают как течение болезни, так и ее острые проявления и последствия, что делает недуг загадочным и для больных, и для врачей. Раньше врачи считали, что рассеянный склероз является очень редким заболеванием, которое всегда протекает тяжело. В результате длительных наблюдений за больными рассеянным склерозом с применением своевременных методов диагностики (см. гл. «Диагностика рассеянного склероза), только в последние десять лет стало ясно, что рассеянный склероз может проявляться по-разному, что он встречается гораздо чаще, чем предполагалось раньше, и что он долгое время, а порой и до конца жизни может протекать достаточно легко. Когда ставится диагноз «рассеянный склероз», никто не знает, как будет протекать болезнь. Осознавать это больному тяжело. Во-первых, вероятность того, что болезнь будет протекать легко, достаточно высока, а во-вторых существующие возможности лечения позволяют рассчитывать на то, что самого скверного последствия болезни -получение тяжелой инвалидности в течение короткого времени –
* Олигодендроглия – один из трех типов глиальных клеток, которые вместе с нервными клетками составляют ткань центральной нервной системы; они характеризуются многочисленными отростками, которые, обворачиваясь вокруг каждого аксона, образуют миелиновую оболочку нервного волокна. – Прим. пер.
67
можно избежать или по крайне мере отодвинуть сроки ее наступления.
Рассеянный склероз многолик, он протекает в разных формах, однако часто дело обстоит не так плохо, как можно было бы предположить вначале.
Разные виды течения болезни
Рассеянный склероз проявляется очень по-разному в том, что касается частоты возникновения обострений, степени их тяжести, вероятности улучшения состояния и возникновения стойких функциональных нарушений неврологического характера (рис. 4). Как протекает болезнь без лечения, должно быть известно после первой вспышки болезни. Течение болезни, очевидно, зависит от того, насколько сильно проявлялась воспалительная реакция в миелиновых оболочках в латентной фазе, т. е. в годы, предшествующие проявлению симптомов рассеянного склероза.
Макальпин предложил выделить семь различных форм течения рассеянного склероза (тип 2-4 и 6-9 на рис. 4). Сегодня современные более совершенные методы диагностики часто дают возможность обнаружить болезнь, которая многие годы протекала настолько легко, что ее не воспринимали как рассеянный склероз. И даже если такое подозрение возникало, больному часто не сообщали диагноз и не направляли в специализированную клинику, чтобы зря не травмировать его.
68
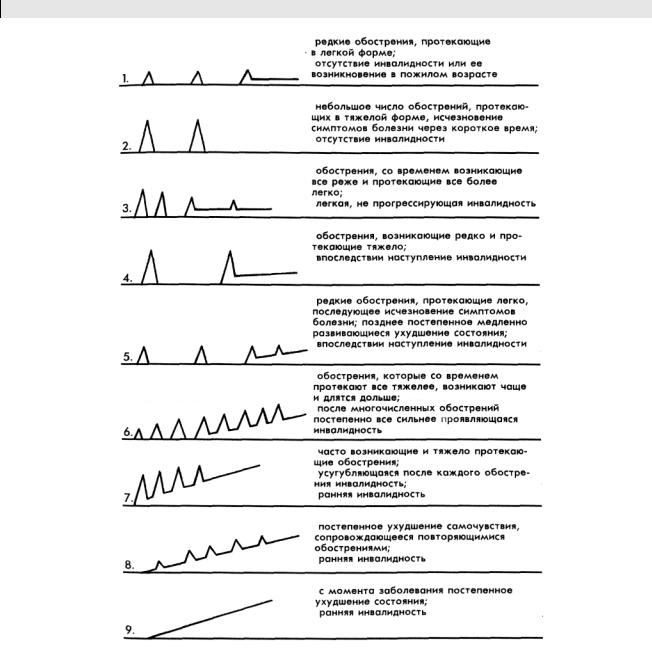
К семи уже известным формам течения рассеянного склероза я могу добавить еще две типичные формы течения болезни (тип 1 и 5, рис. 4). Результаты наблюдений за более, чем 1500 больными рассеянным склерозом, прошедшими лечение в венской клинике, позволяют подразделить эти различные формы течения болезни в три большие группы, учитывая длительность болезни, степень ее проявления и период, в течение которого развивается инвалидность: примерно у 1/4 пациентов болезнь протекает легко и не приводит к инвалидности, или инвалидность возникает только в пожилом возрасте (тип 1–3, рис. 4). Примерно у половины пациентов наблюдается болезнь средней тяжести с явно выраженными функциональными нарушениями, проявляющимися после 15–30 лет с момента начала болезни (тип 4–6, рис. 4). У 1/4 пациентов болезнь протекает тяжело, инвалидность у них наступает через 5–10 лет после начала заболевания, а еще реже – раньше (тип 7–9, рис. 4). При этом, следует отметить, что речь идет о течении рассеянного склероза у больных, не проходивших курс лечения.
Своевременно обратитесь в специализированную клинику по лечению рассеянного склероза
Очень важно, чтобы все больные своевременно обращались в специализированные клиники
Рис. 4. формы течения рассеянного склероза у больных, не подвергавшихся лечению
69

по лечению рассеянного склероза, чтобы иметь возможность вовремя распознать тяжелые формы течения болезни, так как сейчас уже существуют методы, позволяющие сдержать развитие болезни. Однако чем раньше их применяют, тем более эффективными они оказываются.
Рассеянным склерозом чаще всего заболевают в молодом и среднем возрасте обычно в 15–45 лет, чаще всего между 25 и 35 годами жизни, значительно реже до 15 лет и после 45 лет.
Болезнь, как правило, развивается медленно, сопровождается обострениями и ремиссиями (такое течение болезни наблюдалось примерно у 85% пациентов, проходивших у меня лечение), значительно реже постепенное ухудшение происходит с самого начала заболевания, и болезнь принимает первично-хронический прогрессирующий характер.
Обострения представляют собой вспышки болезни, во время которых в течение нескольких дней или недель у больного возникают усиливающиеся функциональные нарушения неврологического характера. После фазы обострения, когда симптомы болезни проявляются в течение нескольких недель, реже нескольких месяцев, наступает улучшение состояния (ремиссия), которое в зависимости от степени обострения длится от нескольких недель до нескольких месяцев. После первых обострений симптомы болезни часто бесследно исчезают. После нескольких, чаще 4–5 обострений симптомы болезни все реже исчезают полностью, функциональные нарушения становятся все ощутимее, появляются признаки, свидетельствующие о стойких дефектах в различных отделах нервной системы, в результате больной становится инвалидом. Чем продолжительнее период обострения и чем короче период ремиссии, тем больше ухудшается состояние здоровья больного, поэтому очень важно начинать лечение в первые дни обострения.
Чем реже возникают обострения, тем больше вероятность того, что функциональные нарушения исчезнут полностью и дольше не возникнет инвалидность. Очевидно, это зависит от того, что во время не столь активного воспалительного процесса создаются условия для беспрепятственного и полноценного осуществления ремиелинизации, т. е. восстановления миелина. В ходе исследований с использованием компьютерной томографии и ядерномагнитного резонанса было установлено, что бляшки обладают способностью полностью исчезать сами по себе (или в сложных случаях в результате эффективного длительного курса лечения). При тяжелом течении болезни этого также можно достичь благодаря вовремя начатой действенной терапии.
Несмотря на то, что острые жалобы, характерные для обострения болезни, исчезают сравнительно быстро, восстановительные процессы в миелиновых оболочках длятся многие недели и месяцы (до одного года). При тяжелом течении рассеянного склероза из-за следующих один за другим в течение короткого времени обострений болезни эти восстановительные процессы преждевременно прерываются и так и остаются незавершенными. Очень важно, чтобы в периоды между обострениями миелиновые
оболочки имели возможность «отдохнуть».
Поэтому в этом случае необходимо на ранних этапах провести длительный курс лечения, чтобы попытаться уменьшить количество обострений и избежать ранней инвалидности.
С течением времени обострения обычно становятся более частыми
Продолжительность периодов между обострениями, так называемых интервалов, может быть различной. Мне известны исключительные ситуации, когда в одном случае интервал составил три недели, а в другом –30 лет. Чаще всего интервал между обострениями длится от полугода до двух лет. Наблюдения свидетельствуют о том, что с течением времени интервалы становятся короче (например, второе обострение наблюдается через четыре года после первого, третье и четвертое – через два года, пятое – через один год, шестое и седьмое - через полгода). Это, очевидно, объясняется тем, что у этой части больных в начальной стадии заболевания происходили «подпороговые» (скрытые) обострения. Возникшие при этом повреждения миелиновых оболочек были столь незначительны, что не влекли за собой
70
