
4 курс / Лучевая диагностика / Sapranov_B_N_red_Luchevaya_diagnostika_2010_konvertirovan
.pdfЧасть 2. ЧАСТНАЯ ЛУЧЕВАЯ ДИАГНОСТИКА
Глава 1. Радиология костно-суставной системы.
1.Лучевые методы исследования костно-суставной системы (КСС).
2.Рентгеноанотомия костей и суставов.
3. Рентгеносемиотика травматических повреждений костей и суставов.
4. Рентгеновская семиотика заболеваний костей и суставов:
5. УЗ семиотика заболеваний костей и суставов.
6. Алгоритмы лучевого обследования при патологии КСС.
7.Ситуационные задачи.
8.Тест-вопросы.
1.Лучевые методы исследования КСС.
1.1.Рентгенологические методы исследования.
Рентгенография является основным методом лучевого исследования КСС. Именно с неё начинается лучевое обследование пациента после первичного клинического осмотра. Выполняется она обычно в стандартных проекциях – прямой и боковой. Однако для некоторых костей и суставов необходимы дополнительные проекции, которые в ряде случаев становятся основными. Так для пяточной кости, надколенника, ключицы, основания черепа, шейки бедра используют аксиальную проекцию; для кисти, стопы, дугоотросчатых суставов, крестцовоподвздошного сочленения, пирамидок височной кости – косую проекцию; для теменной, носовой, скуловой костей, сосцевидного отростка височной кости – тангенциальную.
Макрография (увеличенная рентгенография). Метод применяется для поиска травматических повреждений мелких костей – запястья, фаланг пальцев, и особенно эффективен в детской практике. Для получения увеличенного снимка увеличивают до 25–30 см расстояние объект - плёнка, которое при обычной рентгенографии должно быть минимальным, обязательно используется малый фокус рентгеновской трубки, а кожно-фокусное расстояние остаётся неизменным..
Прицеленная рентгенография. Метод применяется для получения более четкого изображения структуры кости (напр. при поднадкостничных и авульсионных переломах переломах), или для более чёткой визуализации мелких объектов кости (например, турецкого седла). Сущность метода заключается в использовании коллимированного (узкого) рентгеновского пучка и увеличении на 30-50% кожно-фокусного расстояния.
«Мягкая» рентгенография. Применяется для визуализации мягких тканей конечностей (опухоли мышечной и жировой ткани, анаэробная инфекция, неметаллические инородные тела). Для получения такого снимка жёсткость применяемого рентгеновского излучения уменьшают в сравнении с жёсткостью, используемой для обычной рентгенографии костей, на 20-30%.
51
Линейная томография. Линейная томография КСС применяется для получения изолированного изображения кости (или её фрагмента) в том случае, если в обычных и атипичных проекциях это невозможно (первый и второй шейные позвонки, верхняя челюсть), а так же для детализации патологического процесса (например, поиск секвестров на фоне остеосклероза при обострении хронического остеомиелита, уточнение структуры патологического очага при опухолях и дисплазиях). Метод вытесняется спиральной компьютерной томографик
Фистулография. Фистулография (контрастирование свищей) применяется при гнойных заболеваниях костей и суставов с целью уточнения локализации и размеров гнойного фокуса, определения топографии свищевого хода, обнаружения слепых ходов (внутренних свищей). Обязательными условиями проведения фистулографии является использование теплого контрастного препарата, тщательная промывка свищевого хода непосредстенно перед введением контрастного препарата, и осторожное его введение, дабы избежать попадания капель контраста на кожу. В качестве контрастных препаратов используют как масляные (липиодол), так и водные (телебрикс, урографин) препараты. Для точного определения топографии свищевого хода снимки выполняются в трёх проекциях: прямой, косой и боковой.
Артрография - контрастирование полости сустава высокоатомными контрастными препаратами (липиодол, урографин) для определения целостности суставной капсулы (травматические разрывы, воспалительная деструкция). Метод вытесняется УЗИ.
Пневмоартрография - контрастирование полости сустава низкоатомными контрастными препаратами (воздух, кислород). Метод применяют для визуализации менисков коленных суставов при подозрении на их травматическое повреждение. Метод вытесняется МРТ.
1.2. Мультиспиральная компьютерная томография.
Метод эффективен для уточнения размеров костных и мягкотканных опухолей, исключения инвазии злокачественных опухолей на окружающие структуры, для поиска секвестров в костях в случае затруднения выявления их на традиционных рентгенограммах, при стойком болевом синдроме (напр. в пояснице) и отсутствии изменений на рентгенограммах. Учитывая чёткое изображение губчатого вещества кости на КТ-сканах, метод весьма эффективен для верификации очагов разрежения, выявленных на рентгенограммах костей, что особенно важно для подтверждения или исключения метастатических и воспалительных фокусов, для выявления небольших очагов остенекроза (остеохондропатии, ДОА).
Мультиспиральная КТ является незаменимым методом при сочетанной и множественной травме, так как она, прежде всего, является щадящим методом лучевой диагностики, что является немаловажным фактором для этой группы пациентов, а во-вторых, позволяя быстро и одномоментно исследовать большие объёмы тканей, дает четкую информацию не только о состоянии костей, но и о параоссальных тканях и органов, в том числе и о сосудах, если перед проведением МСКТ внутивенно ввести контрастный препарат. Исключительно высока роль МСКТ в визуализиции опухолей и других деформаций костей, особенно с использованием 3-х мерной реконструкции изображения
1.3.Магнитно-резонансовая томография (МРТ). Метод эффективен, прежде всего, для визуализации хрящей, поэтому в настоящее время считается основным лучевым методом при остеохондрозах (выявление грыж дисков и их стадий) и при деформирующих артрозах (определение стадии процесса). МРТ весьма эффективна в диагностике аномалий КВО (краниовертебрального отдела), так как визуализируя одномоментно и костную ткань и мозговые структуры задней черепной ямки, позволяет чётко разграничивать вид аномалии или уродства КВО. В случае затруднения постановки диагноза компрессионного перелома позвонка по рентгенограммам, МРТ, выявляя очаг геморрагии в зоне перелома губчатого вещества тела позвонка, даёт возможность отдифференцировать свежую травматическую клиновидную деформацию позвонка от клиновидного позвонка как варианта строения или от старой травмы. Кроме того, МРТ позволяет диагностировать множественную миелому, гистиоцитоз, плазмоцитому, четко выявляет зоны асептического (аваскулярного) остеонекроза.
1.4.Методы УЗД.
52
Ультразвуковому исследованию доступно ограниченное количество анатомических объектов и патологических состояний костно-суставной системы, что обусловлено существенными различиями условий звукопроведения (акустического импеданса) в тканях, образующих костно-суставную систему. В связи с этим наиболее значимым является исследование тазобедренных суставов у детей при аномалиях развития. Но УЗИ является весомым методом для визуализации мягких тканей, как при травматических повреждениях (выявление поднакостничных и межмышечных гематом, повреждения суставных сумок, связок и сухожилий), так и на первых стадиях различных артритов (ревматоидный артрит, подагра, псориаз).
1.5. Радионуклидные методы.
Остеосцинтиграфия является методом выбора при подозрении на первичную злокачественную опухоль кости и метастатическое поражение скелета. Принцип основан на том, что участки тканей, окружающих опухоль, реагируют на рост последней остеобластической активностью, что способствует фиксации в этих тканях РФП (фосфатный комплекс 99mТс). Достоинством сцинтиграфии является и то, что с его помощью изменения в костях и суставах в большинстве случаев обнаруживаются раньше, чем на рентгенограммах, однако сцинтиграфия не выявляет множественную миелому, гистиоцитоз костей и плазмоцитому.
Чувствительность остеосцинтиграфии в выявлении метастазов очень велика, однако специфичность метода невысокая, так как повышение метаболической активности остеобластов может быть не только опухолевого, но также и воспалительного генеза. Поэтому сцинтиграфия имеет высокую информативность на ранних стадиях остеомиелита, так как повышение кровотока и кровенаполнения в патологическом фокусе ведёт и к повышенному накоплению РФП. Остеосцинтиграфия эффективна и в выявлении «скрытых» переломов, когда вследствие отсутствия смещения отломков линия перелома на рентгенограмме не выявляется (напр. при переломах ладьевидной кости, шейки бедра, рёбер), а введенный остеотропный препарат дает картину очагового его накопления вследствие начала репаративных процессо, которые начинаются сразу после травмы. Эффективна остеосцинтиграфия и в выявлении очагов асептического остеонекроза в тех случаях, когда на рентгенограммах изменений нет.
Специальной подготовки больного не требуется, перед сцинтиграфией он должен опорожнить мочевой пузырь, так как в нем может содержатся до 20% введеного препарата, и это может затруднять выявление очага повышенного накопления РФП в костях таза (ложноположительный результат).
Повторные радионуклидные исследования дают возможность наблюдать за течением патологического процесса и, в известной степени, корректировать лечебные мероприятия.
2. Рентгеноанатомия костей и суставов.
Кости. По анатомической классификации кости подразделяются на 4 группы: а) трубчатые (короткие, или моноэпифизарные и длинные, или биэпифизарные), б) губчатые (короткие, длинные, сесамовидные), в) плоские (истинные и воздухоносные), г) смешанные. Это разделение обусловлено соотношением губчатого и компактного костного вещества и особенностями развития костей.
Губчатое вещество составляет основу губчатых костей и метаэпифизов трубчатых костей. На рентгенограмме оно выглядит в виде мелкоячеистой структуры (1-2 мм), причем в трубчатых костях нижних конечностей и в пяточных костях преобладает расположение балок по линиям силовых нагрузок на кость, что хорошо видно на рентгенограмме, на что необходимо обращать внимание при описании структуры кости.
Компактное вещество окаймляет кость снаружи, достигая наибольшего развития в диафизах трубчатых костей и составляя основу плоских костей. Оно выглядит в виде тонкой линейной тени в губчатых и в эпифизах и метафизах трубчатых костей, и в виде широкой лентовидной тени в диафизах трубчатых костей. Вследствие этого, наружный контур костей всегда ровный и четкий, за исключением некоторых апофизов, где, вследствие прикрепления сухожилий и мышц, контур кости может иметь неровный или нечеткий характер, например, большой вертел и задняя
53
поверхность диафиза бедренной кости, гребни подвздошных костей. Диафизы трубчатых костей покрыты снаружи надкостницей, которая в норме на рентгенограмме не видна.
Так как кости растут до 20 – 25 лет, имеются анатомические и рентгенологические особенности растущих костей. В длину кость растет за счет метаэпизарного росткового хряща (зона роста или физарная часть кости), поэтому на рентгенограммах костей детей, на границе метафиза и эпифиза, имеется полоса просветления, так как хрящевая ткань на рентгенограмме не визуализируется. Поверхности эпифиза и метафиза растущих костей, обращенные к зоне роста, имеют достаточно толстую компактную пластинку с неровным контуром. Аналогичная картина наблюдается и в тех костях, которые образуются из нескольких точек окостенения. Таким образом, зная время появления и синостозирования точек окостенения, по рентгенограммам, выполненных в период роста скелета (от рождения до 20 лет), можно достаточно точно определить возраст пациента, что используется для диагностики эндокринных заболеваний и в судебно-медицинской практике. В этом плане особенно информативен снимок лучезапястного сустава.
Из анатомических элементов сустава на рентгенограмме видны только суставная щель и суставные поверхности костей. Остальные элементы сустава – покровный хрящ, суставная сумка, внутри- и околосустанные связки, мениски на снимке не видны. Поэтому, ширина суставной щели на рентгенограмме будет определяться толщиной хрящевой ткани, покрывающей суставные поверхности костей. Поэтому, чем меньше возраст ребенка, тем меньше размеры эпифизов, тем больше ширина суставной щели на рентгенограмме. Суставные поверхности должны быть конгруэнтны, то есть соответствовать друг другу – если одна из них плоская, то и другая должна быть плоской (например, сочленения между телами позвонков), а если одна образует выпуклость (головку), то другая должна иметь вогнутость (впадину). Это отражается и на толщине компактного слоя, отграничивающего суставную поверхность кости, который здесь называется субхондральной или замыкательной костной пластинкой: в плоских суставах толщина их должна быть одинаковой, в круглых или овальных суставах толщина замыкательной пластинки на впадине всегда в несколько раз толще, чем на выпуклом суставном конце кости.
Мягкие ткани видны хорошо на "мягких" рентгенограммах: кожа с подкожно-жировой клетчаткой представлены в виде слабоинтенсивной тени, мышцы дают более интенсивную гомогенную тень, и интенсивность этой тени зависит от толщины мышечного массива
Порядок интерпретации второго этапа описания рентгенограммы КСС:
состояние мягких тканей (объем, гомогенность, наличие необычных включений); б) состояние формы и объёма кости (длина, толщина, сохранность оси, наличие
патологических выростов); в) состояние костной структуры (наличие и виды перестройки костной ткани);
г) характер контуров кости (изменение контура кости, наличие и виды периостстальных реакций);
д) состояние суставных элементов (размер суставной щели, конгруэнтонсть суставных поверхностей, толщина замыкательных пластинок, наличие внутрисуставных и параартикулярных патологических образований).
3. Рентгеновская семиотика травматических повреждений костей и суставов.
Выделяют перелом, трещину и надлом кости. При переломе нарушение целостности кости занимает весь поперечник или длинник кости, при трещине – более половины поперечника и любую часть длинника, при надломе – менее половины поперечника. Основными рентгенологическими симптомами переломама кости являются линия перелома (трещины, надлома) и смещение отломков, хотя смещения отломков может и не быть. Линия перелома может быть как в виде полосы просветления, так и в виде полосы затенения, что зависит от характера смещения отломков: при расхождении отломков наблюдается полоса просветления, при вколоченном переломе – полоса затенения. По отношению линии перелома к оси кости выделяют поперечный, косой, продольный, спиральный (S-образный), Т-образный, У-образый переломы.
54
Характер смещения отломков определяют по положению дистального отломка, при этом основными видами смещения являются: продольное (с расхождением отломков, с захождением отломков, с вклиниванием отломков друг в друга – вколоченный перелом); поперечное (внутреннее, боковое); угловое, комбинированное.
Если в одной кости имеется несколько линий перелома в одном месте, такой перелом называют оскольчатым. Если несколько линий переломов располагаются в разных местах кости, то такой перелом называют множественным. Множественными переломами называют и переломы нескольких костей.
Описывая перелом, кроме определения направления линии перелома и характера смещения отломков необходимо обратить тщательное внимание на состояние концов отломков, которые при свежем переломе бывают зазубренными, острыми. Это важно для отличия свежего перелома от старого, при котором концы отломков сглажены, закруглены, или от патологического перелома, при котором на концах отломков или возле зоны переломы выявляются очаги деструкции костной ткани.
У детей, в силу физиологических особенностей костей, могут наблюдаться переломы, не характерные для взрослых. Это поднадкостничный перелом (или перелом по типу зеленой веточки), при котором перелом кости не сопровождается разрывом надкостницы, как у взрослых. Такой перелом характерен для метафиза трубчатой кости и характеризуется отсутствием на снимке линии перелома и смещения отломков, так как сохраненная надкостница предотвращает смещение отломков. Рентгенодиагностика в этом случае базируется на выявлении деформированного контура в виде локального выступа на уровне повреждения кости, что объясняется вклиниванием мелких осколков кортикальной пластинки друг в друга, и легкого искривления кости (не всегда) на этом же уровне. Другой вид перелома детского возраста – травматический эпифизеолиз, когда линия перелома проходит по зоне роста кости, то есть эпифиз отрывается от метафиза. Здесь, наоборот, всегда имеется смещение оторвавшегося эпифиза, нередко с нарущением осьности (симптом львиной пасти), и появления смазанного контура замыкательной пластинки метафизаа кости, так как перелом обычно проиходит по линии соединения росткового хряща с метафизом.. По этому же механизму происходит и апофизеолиз, то есть отрыв апофиза по зоне роста от материнской кости.
Кроме травматических, выделяют ещё и патологические переломы, когда нарушение целостности кости происходит в зоне какого-то патологического процесса – очаг фиброзной дисплазии, опухоль, воспалительный фокус, остеопороз. Иногда именно патологический перелом является первым проявлением этого патологического состояния.
В процессе заживления на контрольных снимках ищут признаки заживления перелома – костную мозоль, и контролируют правильность положения отломков. Костная мозоль выглядит в виде нежных точечных и линейных полос затенения между отломками и осколками в зоне перелома. Важно не пропустить такое грозное осложнение перелома, как формирование ложного сустава (псевдоартроза). Признаками его является появление замыкательных костных пластинок на концах отломков, закрывающих просвет костно-мозгового канала, а так же закругления концов отломков, причем эти симптомы могут быть на фоне хорошо развитой костной мозоли.
К травматическим повреждениям суставов относят вывихи и подвывихи. При вывихе происходит полное нарушение конгруэнтности суставных поверхностей со смещением дистальной в суставе кости (за исключением позвоночного столба, где говорят о смещении проксимальной кости, то есть вышележащего позвонка). При подвывихе происходит частичное нарушении конгруэнтности, и симптомом его является нарушение равномерности ширины суставной щели. Разновидностей смещения при вывихах меньше – продольные смещения (проксимальное и дистальное), поперечные - (медиальное и наружное, переднее и заднее) и комбинированные.
Вывих и подвывихи тоже могут быть травматическими и патологическими. При травматических вывихах контуры замыкательных пластинок остаются ровными и четкими (если нет внутрисуставного перелома). Патологических подвывихи и вывихи свойственны артритам, артрозам, опухолевым процессам, и при этом наблюдаются изменение замыкательной пластинки (узурация s. эрозии, склерозирование и т. д.), или деформация эпифизов.
55

Выделяют и застарелые вывихи. В этом случае выявляются атрофия суставной впадины (уплощение её и истончение замыкательной пластинки), деформация головки вывихнутой кости, и признаки неоартроза – появление впадины на поверхности той кости, к которой придлежит вывихнутая и невправленная кость.
Если перелом кости сочетается с вывихом, такая травма называется переломовывихом или люксационным переломом.
4. Рентгеновская семиотика заболеваний костей и суставов.
Выделяют следующие синдромы при заболеваниях КСС: а) синдром поражения мягких тканей, б) синдром изменения объёма кости, в) синдром изменённого контура кости,
г) синдром нарушения костной структуры, д) синдром изменённого сустава
Синдром поражения мягких тканей.
Как известно, мягкие ткани – кожа с подкожно-жировой клетчаткой, мышцы, и даже сухожилия, хорошо разграничиваются лишь на «мягких» снимках. На снимках обычной жесткости мягкие ткани дают однородное, чаще слабоинтенсивное затенение, и прежде чем начинать описание костных структур, необходимо охарактеризовать состояние мягких тканей.
Необходимо обратить внимание на объем мягких тканей (уменьшение или увеличение), однородность затенения мягких тканей (обычная, пониженная или повышенная), наличие патологических включений (воздух, обызвествления, инородные тела).
Уменьшение объема мягких тканей характерно для гипотрофии, атрофии, постоперационных и посттравматических дефектов.
Увеличение объема мягких тканей характерно для подкожных и мышечных гематом, новообразований мягких тканей, воспалительных инфильтратов, подкожной и межмышечной эмфиземы..
Уменьшение интенсивности мягких тканей характерно для липом, для скопления воздуха при подкожной и межмышечной эмфиземе при травме или газовой гангрене.
Увеличение интенсивности мягких тканей характерно для гематом, мышечных новообразований, фиброзных уплотнений суставной сумки.
Патологические включения в мягких тканях. О воздухе уже говорилось. Обызвествления встречаются на местах туберкулезных гранулём, при петрификации лимфоузлов (туберкулёз, саркоидоз), при ангиолитах, как при подкожных и мышечных гемангиомах, петрифицированных гематомах, оссифицирующем миозите, склеродермии, оссифицирующем дерматомиозите, при некоторых гельминтах (токсоплазмоз, эхинококкоз, трихинеллёз).
Синдром изменения объёма кости.
Изменения объема костей могут быть вследствие искривления, увеличения или уменьшения поперечника, увеличения или уменьшения длины, и, наконец, сочетания этих состояний.
Искривления кости наблюдаются при множестве патологических состояний: пороки развития
идисплазии костей, которые нередко сочетаются с гипоплазией или гигантизмом кости (напр. идиопатический сколиоз, фиброзная остеодисплазия); остеомаляции (напр. рахит); переломы (напр. при угловом смещении отломков, консолидация при неправильном сопоставлении отломков); хронические воспалительные процессы (туберкулез, сифилис) и т.д. Обычно искривления сочетаются с другими видами деформаций костей. Выделяют дугообразные, угловые
иS-образные искривления кости (рис. 16).
Увеличение объема кости может быть вследствие гигантизма, гипертрофии, периостоза, гиперостоза, вздутия, экзостоза, экзофита (остеофита) и конкресценции (рис. 17).
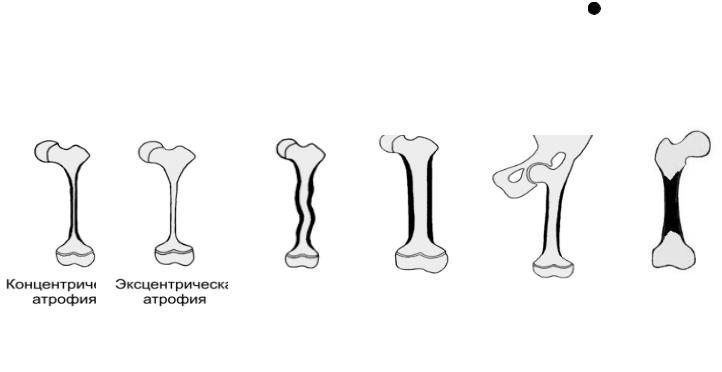
Рис. 15. Изменение объема кости.
Концентрическая |
Эксцентрическая |
|
|
|
|
атрофия |
атрофия |
Гипоплазия |
Гипертрофия |
Конкресценция |
Облитерация |
|
|
|
|
||
|
|
|
|
|
|
Рис. 15(продолжение). Изменение объема кости.
Гигантизм – порок развития кости, заключающийся в чрезмерном увеличении всей кости или какой-либо ее части. Кость при этом деформирована, искривлена, внутренняя структура нередко имеет хаотичный характер).
Гипертрофия – увеличение кости в объеме (прежде всего толщины) вследствие повышенной на нее нагрузки (спортсмены, отсутствие рядом лежащей кости). Кость, как правило, сохраняет свои анатомические характеристики, но иногда наблюдается дугообразное искривление.
Периостоз - увеличение кости в поперечнике за счет образования избыточного костного вещества на её поверхности, продуцируемого надкостницей. Может быть посттравматического, токсическогого, опухолевого генеза, всегда ведет к нарушению контуров кости.
Гиперостоз – локальное или диффузное увеличение кости в поперечнике вследствие образования избыточного костного вещества внутри кости. Гиперостоз может быть диффузным (утолщена большая часть кости), и ограниченным (локальным). Губчатый отдел кости при этом трансформируются в компактное веществе, просвет костно-мозгового канала суживается или исчезает полностью – облитерация.. Если гиперостоз с облитерацией канала захватывает весь длинник кости, такую крайнюю степень гиперостоза обозначают термином эбурнеация (слоновость) кости. Ограниченные гиперостозы чаще всего наблюдаются после консолидации отломков после перелома кости. Типичные примеры заболеваний с гиперостозом и эбурнеацией это хронические, вялотекущие воспалительные процессы процессы в кости, например, остеомиелит, сифилис., постр
Вздутие кости – утолщение кости или вследствие разрастания внутри избыточной остеоидной ткани (фиброзная дисплазия кости), или при развитии внутри кости доброкачественного новообразовани неостеогенного генеза (аневризматическая костная киста, хондрома, фиброма, миелома). Рентгенологически наблюдается участок утолщения кости с разрежением костной тканью в зоне утолщения, нередко с истончением и выбуханием коркового слоя.
Экзостоз – локальное разрастание (утолщение) костной или хрящевой ткани на поверхности кости, в связи с чем выделяют хрящевые, костные и смешанные экзостозы. Они могут быть на ножке или на широком основании, и могут достигать крупных размеров. Экзостозы могут быть
57
врожденного генеза (напр., экзостозная дисплазия), опухолевого (напр., остеома, хондрома, остеохондрома на поверхности кости), посттравматического (обызвествление поднадкостничной гематомы, параоссальных тканей со слиянием с костью).
Экзофит (остеофит) – обызвествление или локальное разрастание костной ткани в местах прикрепления к ней сухожилий, связок, суставных сумок, мышц. Обычно имеет шиловидную или клювовидную форму, небольшие размеры (несколько миллиметров). При крупных остеофитах рядом лежащих костей (обычно это наблюдается в позвоночнике) между ними может сформироваться новый сустав - неоартроз, который может трансформироваться в костное сращение – костный мостик. Экзофиты могут наблюдаться при хронических артритах, болезни Бехтерева, но чаще являются признаком дистрофических процессов в костно-суставной системе – деформирующий артроз (ДОА), остеохондроз, спондилёз, тендиноз, лигаментоз.
Конкресценция - сращение рядом лежащих костей в единый костный блок. Обычно это или порок развития группы костей, или вариант исхода перелома нескольких рядом лежащих костей при формировании избыточной костной мозоли. Иногда сращение рядом лежащих костей обозначают термином синостоз, что не совсем верно, так как синостоз - это физиологический процесс формировании кости как одного целого (синостоз эпифиза или апофиза с метаэпифизом в процессе роста кости, синостоз костных отломков после перелома, хотя в последнем случае лучше употреблять термин консолидация).
Уменьшение объема кости может быть в виде агенезии, аплазии, гипоплазии (гипотрофии) и атрофии.
Агенезия – полное врожденное отсутствие кости.
Аплазия – наличие зачатка кости, кость при этом резко уменьшена, деформирована. Гипоплазия (гипотрофия) – уменьшение кости вследствие врожденного недоразвития. При
этом она может сохранять свою форму и даже внутреннее строение, но может быть и деформированной, имея и необычную внутреннюю структуру.
Атрофия - приобретенное уменьшение кости в объеме. Атрофия может моно- и полиоссальной, равномерной, когда вся кость уменьшается в объеме, и локальной, когда истончается часть кости (это бывает обычно от давления извне, напр. анеризмой сосуда, доброкачественной опухолью). Равномерная атрофия может быть концентрическойи эксцентрической. При концентрической атрофии кость рассасывается снаружи, а изнутри, со стороны эндоста, идет наращивание костного вещества, то есть уменьшается и поперечник кости, и просвет канала, а толщина кортикального слоя до поры до времени сохраняется. При эксцентрической атрофии корковое вещество рассасывается как снаружи, так и изнутри, кость, таким образом, уменьшается в поперечнике с истончением коркового слоя, что ведёт к расширению просвета костно-мозгового канала. Атрофия наблюдается при снижении сосудистой или нервной трофики (полиомиелит), при уменьшении нагрузки на кость (старческий возраст, длительная иммобилизация, щажение отдела конечности).
Синдром изменённого контура кости.
Изменение контуров кости может быть обусловлено как изменением самой кости, так и реакцией надкостницы.
Изменение контуров вследствие патологического состояния самой кости наблюдается или при разрастаниях костной ткани на поверхности – экзофиты и экзостозы, при вздутиях кости растущим внутри опухолевым образованием, а так же при деструктивных, некротических и остеолитических процессах, которые ведут к формированию поверхностных дефектов кости – узур, вследствие чего контур кости и становится или неровным, или нечетким, или неровным и нечетким.
Изменение контуров кости за счёт реакции надкостницы может быть обусловлено патологическим процессом в самой надкостнице, в кости, в параоссальных тканях или где-то в организме. В этих случаях говорят о наличии периостальных наслоений. Выделяют два типа периостальных наслоений: периоститы – реакция надкостницы на воспалительные процессы и периостозы – реакция надкостницы на ирритативно-токсические или адаптационные процессы. Надкостница становится видна на снимке тогда, когда она а)отслоена от кости и б) частично
58

петрифицирована. В обоих случаях мы видим утолщенную, сливающеюся с костью (это характерно для периостозов) или отслоенную (это характерно для периоститов) от кости петрифицированную надкостницу. Если трудно определить вид периостальной реакции, говорят просто о наличи периостальных наслоений.
По рентгенологической картине периостальные наслоения могут быть линейными, слоистыми (луковичными), бахромчатыми (разорванными), кружевными, игольчатыми (спикуообразными), козырьковыми, гребневидными (рис.14).
а |
б |
в |
г |
д |
е |
Рис. 16. Виды периостальный реакций: а – линейая, б – слоистая, в – бахромчатая, г – кружевная, д - игольчатая; е – периостальный козырек.
Линейный периостит на рентгенограмме дает линейную нежную тень, толщиной от одного до нескольких миллиметров, идущую параллельно длиннику кости и отделенной от кортикального слоя узкой полоской просветления. Характерен для острого воспалительного процесса в кости или надкостнице, но появляется на снимке не ранее 5 – 7 дня от начала заболевания.
Слоистый (луковичный) периостит наблюдается при рецидивирующих воспалительных процессах, при этом на рентгенограмме выявляется несколько линейных теневых образований, параллельных длиннику кости.
Бахромчатый периостит чаще наблюдается при гнойных процессах в кости, с прорывом гноя в параоссольные ткани. В этом случае на рентгенограмме видна линейная тень, неравномерная по толщине и прерывистая по контуру, располагающаяся вдоль длинника кости.
Бахромчатый периостоз может быть локальным, например при хронических гнойных процессах, при некоторых злокачественных опухолях, и распространенным, захватывая всю кость или несколько костей, что характерно для хронических экзогенных или эндогенных интоксикаций.
59

Кружевной периостоз является специфической реакцией надкостницы на сифилитеское поражение кости, и характеризуется наличием широкой, полуовальной, слабоинтенсивной полосы затенения вдоль диафиза кости с множественными мелкими очагами просветления.
Спикулообразный (игольчатый) периостоз характеризуется наличием в утолщеной надкостнице поперечной исчерченности, что придает ей неровный и нечеткий наружный контур. Козырьковый периостоз. В этом случае линейная тень утолщенной надкостницы нависает над пораженным участком кости в виде козырька. И спикулообразный, и козырьковый периостозы характерны только для злокачественных костных опухолей (остеогенных сарком), то есть являются высоко значимым диагностическими признаками.
Гребневидный периостоз обычно является исходом воспалительного или травматического поражения костии выглядит в виде линейных костных наслоений, неравномерных по толщине, по наружному контуру коркового слоя кости.
Синдром нарушения структуры кости.
К основным изменениям костной структуры относят остепороз, остеомаляцию, зоны патологической перестройки, остеосклероз, остеолиз, деструкцию (рис. 15).
Норма |
Остеопороз |
Остеосклероз |
|
Остеонекротическая |
|
Остеолитическая |
Остеолиз |
деструкция (остеонекроз) |
|
деструкция |
|
|
|
|
|
|
|
|
|
Рис. 17. Синдром нарушения костной структуры.
Остеопороз – разрежение (резорбция) костной ткани вследствие уменьшения числа костных балок в единице объема кости. При остеопорозе уменьшается как органический, так и неорганический компоненты костной ткани. Исчезающая костная ткань замещается обычно жировым и красным костным мозгом. В губчатом веществе остеопороз проявляется превращением мелкоячеистой костной структуры в крупноячеистую - симптом тающего сахара, оставшиеся костные балки становятся истонченными, с чёткими контурами (симптом шёлковых нитей по Шотемору). Если кость, в которой начинает развиваться остеопороз, продолжает испытывать нагрузки, оставшиеся костные балки на какое-то время могут утолщаться. Такое состояние кости обозначают терминов «гипертрофический» остеопороз. В корковом слое остеопороз проявляется его истончением с появлением под ним тонкой полоски разрежения («просветления»), вследствии чего корковый слой на рентгенограмме резко выделяется, становится подчеркнутым - симптом острого карандаша. Вследствие истончения коркового слоя в трубчатых костях расширяется просвет костно-мозгового канала, что также хорошо отображается на рентгенограммах. По площади поражения выделяют местный остеопороз (поражена часть
60
