
6 курс / Гастроэнтерология / Наглядная_детская_гастроэнтерология_и_гепатология
.pdf
Рис. 6-2. Синдром Жильбера: а - пациентка - участница конкурса красоты; б - УЗИ: изменения отсутствуют; в - макропрепарат печени с накоплением липофусцина
Осматривать пациентов следует при дневном свете. При электрическом освещении цвет кожи искажается и может быть неправильно истолкован.
Желтушность кожного покрова и видимых слизистых оболочек становится хорошо заметной, когда уровень билирубина в сыворотке крови достигает 43-50 мкмоль/л и выше. Желтушность и гипербилирубинемия носят перемежающийся характер, поэтому эти
симптомы редко бывают постоянными. Стресс (например, в период экзаменов или при большом физическом напряжении, возникшем при поднятии тяжестей) способствует появлению желтухи и усилению иктеричности склер. Усилению симптомов способствуют различные операции, простудные заболевания, неправильная диета, голодание, употребление алкогольных напитков и некоторые виды лекарственных препаратов. Общий билирубин при синдроме Жильбера колеблется на уровне от 21 до 51 мкмоль/л и периодически повышается до 85-140 мкмоль/л.
В половине случаев наблюдаются диспепсические жалобы: метеоризм, нарушение стула, тошнота, отрыжка, отсутствие аппетита. Возникновение желтухи может сопровождаться неприятными ощущениями в области печени и слабостью.
Синдром ассоциируется с дисплазией соединительной ткани (особенно часто по типу синдромов Марфана и Элерса-Данлоса).
Диагностика
Диагностика заболевания подразумевает проведение тестов.
Тест на содержание билирубина в сыворотке крови, которое повышается на фоне голодания. Больной на протяжении 2 сут получает питание, энергетическая ценность которого не превышает 400 ккал/сут. Проводят определение уровня билирубина в сыворотке крови натощак и через 48 ч. Проба является положительной, если его подъем составляет 50-100%.
Проба с фенобарбиталом - уровень билирубина снижается на фоне приема фенобарбитала за счет индуцирования конъюгируемых ферментов печени.
Проба с никотиновой кислотой - внутривенное введение препарата вызывает повышение уровня билирубина за счет уменьшения осмотической резистентности эритроцитов.
Результат анализа кала на стеркобилин обычно отрицательный.
Печеночные пробы, в частности уровни ферментов АСТ, АЛТ, ЩФ и др., как правило, в пределах нормы или незначительно повышены. Могут наблюдаться увеличение общего белка и диспротеинемия; протромбиновое время - в пределах нормы. Маркеры вирусов гепатитов В, С, D отсутствуют.
Молекулярная диагностика включает анализ ДНК гена УДФГТ.
С помощью УЗИ органов брюшной полости определяют размеры и состояние паренхимы печени (рис. 6-2, б); размеры, форму, толщину стенок, возможные конкременты в желчном пузыре и желчных протоках.
При наличии показаний для исключения хронического гепатита (ХГ), цирроза печени проводят чрескожную пункционную биопсию печени с морфологической оценкой биоптата.
Патоморфология
Морфологические изменения в печени характеризуются жировой дистрофией гепатоцитов и накоплением в них желтовато-коричневого пигмента липофусцина, чаще в центре долек по ходу желчных капилляров (рис. 6-2, в).
Дифференциальная диагностика
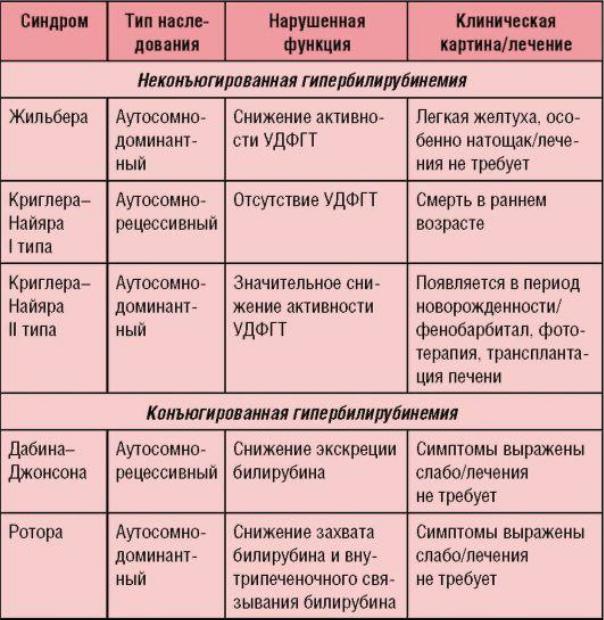
Дифференциальную диагностику проводит со всеми типами гипербилирубинемий (табл. 6-1), гемолитическими анемиями, врожденными циррозами печени и гепатитами, атрезией желчных ходов или тонкой кишки и т.д.
Таблица 6-1. Дифференциальная диагностика наследственных гепатозов
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Лечение
Пациенты в специальном лечении, как правило, не нуждаются, поскольку синдром Жильбера - это не заболевание, а индивидуальная, генетически обусловленная особенность организма. Основное значение имеет соблюдение режима учебы, труда, отдыха, питания.
Крайне нежелательны алкогольные напитки и жирная пища, не рекомендуются физические перегрузки (профессиональные занятия спортом), инсоляция, большие перерывы между приемами пищи, ограничение жидкости.
Компоненты терапии и профилактики обострений синдрома Жильбера:
•диетотерапия;
•исключение провоцирующих факторов (инфекций, физических и психических нагрузок, употребления гепатотоксичных препаратов и алкоголя);
•противопоказание инсоляции.

Эпизод желтухи может разрешиться самостоятельно, без применения лекарственных средств.
Если уровень билирубина достигает 50 мкмоль/л и сопровождается плохим самочувствием, возможен прием фенобарбитала коротким курсом (1,5-2,0 мг/кг, или 30200 мг/ сут в 2 приема в течение 2-4 нед). Фенобарбитал (люминал*) входит в состав таких препаратов, как корвалол*, барбовал*, валокордин*, поэтому иногда предпочитают применять эти препараты (20-30-40 капель 3 раза в день в течение 1 нед), хотя эффект от такого лечения отмечается лишь у малой части пациентов. К индукторам ферментов монооксидазной системы гепатоцитов, кроме фенобарбитала, относят зиксорин (флумецинол*), назначаемый подросткам в дозе 0,4- 0,6 г (4-6 капсул) 1 раз в неделю или по 0,1 г 3 раза в день в течение 2-4 нед. Под влиянием этих препаратов снижается уровень билирубина в крови, исчезают диспепсические явления, но в процессе лечения возникают вялость, сонливость, атаксия. В таких случаях эти препараты назначают в минимальных дозах перед сном, что позволяет принимать их длительное время.
В связи с тем что у значительной части больных наблюдается развитие холецистита и ЖКБ, рекомендуют прием настоев желчегонных трав, периодическое проведение тюбажей из сорбита (ксилита), карловарской соли и др. Показаны гепатопротекторы: препараты урсодезоксихолевой кислоты (урсосан*, урсофальк*), фосфолипиды (эссенциале*), силибинин (карсил*), экстракт плодов расторопши пятнистой (легалон 70*), экстракт листьев артишока полевого (хофитол*), лив 52*; холеретики: холагол*, холензим*, аллохол*, берберин*, холосас*; витаминотерапия, особенно витамины группы В.
Выведение конъюгированного билирубина возможно с помощью усиленного диуреза, применения активированного угля, адсорбирующего билирубин в кишечнике.
Тепловые физиопроцедуры на область печени противопоказаны.
Посредством фототерапии достигается разрушение билирубина, фиксированного в тканях, тем самым высвобождаются периферические рецепторы, которые могут связать
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
новые порции билирубина, предотвращая его проникновение через гематоэнцефалический барьер.
Профилактика
Профилактика включает соблюдение режима труда, питания, отдыха. Следует избегать значительных физических нагрузок, ограничения жидкости, голодания и гиперинсоляций. Недопустимо употребление спиртных напитков, гепатотоксичных препаратов.
Синдром Жильбера не является поводом для отказа от прививок.
Обязательны санация хронических очагов инфекции и лечение имеющейся патологии желчевыводящих путей.
Прогноз
Прогноз благоприятный. Гипербилирубинемия сохраняется пожизненно, однако не сопровождается прогрессирующими изменениями в печени и повышением смертности. При страховании жизни таких людей относят к группе обычного риска. При лечении фенобарбиталом уровень билирубина снижается до нормальных значений. Возможно развитие воспаления в желчевыводящих путях, ЖКБ, психосоматических расстройств. Родители детей, страдающих этим синдромом, должны проконсультироваться у
генетика перед планированием очередной беременности.
Аналогичным образом следует поступать, если у родственников семейной пары, планирующей рождение детей, диагностирован этот синдром.
ЖИРОВАЯ ДЕГЕНЕРАЦИЯ ПЕЧЕНИ
Код по МКБ-10 К76.0. Жировая дегенерация печени.
Гепатозы (стеатоз печени, неалкогольный стеатогепатит) - группа заболеваний печени, в основе которых лежат нарушение обмена веществ в гепатоцитах и развитие в клетках печени дистрофических изменений, при этом воспалительные явления отсутствуют или слабовыражены.
В последние годы наблюдают значительное увеличение заболеваемости жировой дегенерацией печени, в основном связанное с ростом распространенности ожирения. Среди больных, которым проводилась биопсия печени, выявляют примерно 7-9% случаев гепатоза в западных странах и 1-2% - в Японии.
Этиология и патогенез
Причинами возникновения заболевания считают ожирение, сахарный диабет, дислипидемию, быстрое похудение, недостаток белка в рационе, врожденные дефекты β- окисления жирных кислот, дефицит α-1-антитрипсина, воздействие токсических для печени веществ, в том числе алкоголя и др. Гепатоз может быть как самостоятельным заболеванием, так и проявлением других заболеваний.
Избыточное накопление жира в ткани печени (в гепатоцитах и клетках Ито) может быть в результате первого воздействия (рис. 6-3, а, г) - насыщенной липидами, простыми углеводами и повышенной калорийностью пищи:
•повышения поступления свободных жирных кислот в печень;
•снижения скорости β-окисления свободных жирных кислот в митохондриях печени;
•повышения синтеза жирных кислот в митохондриях пе чени;
•снижения синтеза или секреции липопротеинов очень низкой плотности и экспорта триглицеридов в их составе.
Итогом нарушения диеты являются инсулинорезистентность и жировая инфильтрация печени.
Второе воздействие (см. рис. 6-3, г) подразумевает нарушение выведения липидов из печени, которое происходит при снижении количества веществ, участвующих в их переработке (белка, липотропных факторов). Нарушается образование из жиров фосфолипидов, β-липопротеинов, лецитина. В патогенезе имеют значение фактор некроза опухоли-α, эндотоксин, иммунные факторы. Предполагают, что, независимо от причин развития стеатоза, в основе воспалительно-некротических изменений в печени лежат универсальные механизмы. Будучи высокореактогенными соединениями, свободные жирные кислоты служат субстратом перекисного окисления липидов. Образуемые свободные радикалы вызывают разрушение липидных, белковых компонентов мембран, рецепторов печени и т.д., вызывая дальнейшие изменения в печени.
Классификация
Различают пигментные и жировые гепатозы. Чаще всего под термином «гепатоз» подразумевают жировой гепатоз (стеатоз), так как пигментные гепатозы встречаются значительно реже и рассматриваются отдельно (см. «Редкие синдромы»), за исключением синдрома Жильбера.
Клиническая картина и диагностика
На начальных этапах симптомы минимальны. Как правило, течение заболевания скрытое, отмечаются лишь повышение активности печеночных трансаминаз и гепатомегалия. У многих пациентов нарушения функций печени выявляют случайно, во время обследования по поводу других заболеваний. Наблюдается минимальная или умеренно выраженная активность воспаления в печени, выявляемая при биохимических исследованиях сыворотки крови. Однако без лечения может наблюдаться переход в цирроз печени, постепенно нарастают явления печеночной недостаточности.
Жировой гепатоз часто выносят в заключение врачи ультразвуковой диагностики на основании характерных признаков: равномерного увеличения печени, диффузного повышения ее эхогенности (иногда выраженного) с сохранением ее однородности, хотя при прогрессировании процесса появляется характерная зернистость паренхимы, свидетельствующая о начале развития стеатогепатита и гепатита (рис. 6-3, б).
Патоморфология
По данным морфологических исследований, стеатогепатит - чрезмерное накопление триглицеридов в печени, что сопровождается повреждением клеточных мембран и других органелл гепатоцитов, воспалительным процессом, фиброзообразованием вплоть до цирроза печени (рис. 6-3, в).
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Рис. 6-3. Функции и заболевания печени: а - участие печени в липидном обмене; б - УЗИ: гепатомегалия и повышенная эхогенность печени; в - макропрепарат: стеатоз печени; г - стадийность формирования патологии печени

Лечение
Диетотерапия является постоянно действующим и безопасным методом лечения жировой дистрофии печени.
В целях нормализации окисления жирных кислот в митохондриях, улучшения транспорта триглицеридов из печени, уменьшения процессов перекисного окисления липидов назначают препараты, улучшающие липидный обмен, - гепатопротекторы, витамин В12, фолиевую кислоту, тиоктовую кислоту (липоевую кислоту*) и т.д.
Профилактика
Основой первичной профилактики являются здоровый образ жизни и здоровое питание (рис. 6-4). Рекомендуется достаточная физическая активность.
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Рис. 6-4. Пирамида питания при жировой дегенерации печени
Диспансерное наблюдение описано ниже (см. «Профилактика хронических гепатитов»).
Прогноз
При исключении причинных факторов и своевременном лечении возможно выздоровление, однако гепатоз может трансформироваться в ХГ и цирроз (см. рис. 6-3, г).
ХРОНИЧЕСКИЙ ГЕПАТИТ
Код по МКБ-10 К73. Хронический гепатит.
Хронические гепатиты - группа заболеваний, сопровождаемых развитием диффузного воспалительного процесса в печени, протекающего более 6 мес, подтвержденных биохимическими показателями, результатами морфологического исследования печени, а также специфическими маркерами в сыворотке крови.
Распространенность ХГ точно не установлена из-за большого количества стертых и бессимптомных форм, отсутствия популяционных исследований. Чаще всего выявляют хронические вирусные гепатиты (ХВГ), обусловленные персистенцией вирусов гепатитов В (29,2%), С (33,3%), хронический гепатит В+С (16,7%), реже В+D (4,1%), D+G (не более
2%). В 16,7% случаев выявляют гепатит невыясненной этиологии.
Классификация
Современная классификация гепатитов представлена в табл. 6-2. С учетом этиологии различают следующие виды гепатита.
•Специфические вирусные гепатиты. Основными формами таких гепатитов являются гепатиты А, В и С. Гепатит D менее распространен в мире. Гепатит Е остается главной проблемой в развивающихся странах. Описаны и другие вирусы гепатита (G, TTV и др.), но их клиническое значение невелико.
•Неспецифические вирусные гепатиты вызываются группой вирусов, которые могут поражать и печень, и другие органы. Например, вирус инфекционного мононуклеоза (вирус Эпштейна-Барр) избирательно поражает клетки ретикулоэндотелиальной системы (клинически проявляется в виде ангины, гиперспленизма, гепатита и др.). Аденовирус вызывает фарингоконъюнктивальную лихорадку, острую пневмонию, гепатит. Вирус простого герпеса - СПИД-индикаторная инфекция.
•Гепатиты - проявление этиологически самостоятельного заболевания (при лептоспирозе, псевдотуберкулезе).
•Гепатиты, связанные с употреблением лекарственных препаратов, - токсикоаллергические и лекарственные гепатиты. Алкогольный гепатит - сочетанное поражение ацетальдегидом и каким-либо другим фактором.
•Неспецифические реактивные гепатиты - реакция клеток печени на патологию соседних органов: поджелудочной железы, желчного пузыря, ДПК. Реактивный гепатит развивается у больных хроническим панкреатитом, ЯБ ДПК.
•Среди аутоиммунных форм хронического гепатита выделены 3 типа заболеваний
(см. табл. 6-2).
• Ряд редких заболеваний печени могут иметь клинические и гистологические черты хронического персистирующего гепатита:
-первичный билиарный цирроз;
-болезнь Вильсона-Коновалова;
-первичный склерозирующий холангит;
-недостаточность α-1-антитрипсина.
Стадию фиброзирования устанавливают на основании патоморфологического исследования биоптатов печени (табл. 6-3), ориентировочно - по данным УЗИ (табл. 6-4).
Таблица 6-2. Классификация хронического гепатита (международная группа экспертов, Лос-Анджелес, 1994)
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
