
кровотечения, с наложенными кровоостанавливающими жгутами, с промокшими кровью повязками. Затем сортировочная бригада обходит по порядку всех прибывших раненых.
Порядок работы сортировочной бригады следующий. Врач осматривает раненого, устанавливает диагноз, принимает сортировочное решение и дает указание медицинской сестре по мероприятиям медицинской помощи в сортировочном подразделении. Снимать повязки для уточнения диагноза, который в медр (МПп) является сугубо ориентировочным, не следует. Регистратор к этому времени заполняет паспортную часть первичной медицинской карточки (рисунок), а также по указанию врача вписывает туда диагноз ранения и назначенные мероприятия первой врачебной помощи. Кроме того, регистратор реализует сортировочное заключение, прикрепляя к одежде раненого соответствующую сортировочную марку. Пока медицинская сестра и регистратор выполняют врачебные назначения, врач со второй медсестрой и регистратором осматривает следующего
раненого. Таким образом, врачебная сортировочная бригада последовательно осматривает, сортирует и оказывает соответствующую помощь всем поступившим раненым (на сортировку одного раненого отводится в среднем 6 мин.).
После завершения сортировки и оказания медицинской помощи в отделении, раненые доставляются санитарами-носильщиками в перевязочную или эвакуационную в первую или во вторую очередь - в соответствии с решением врача, обозначенным на сортировочной марке.
При внутрипунктовой медицинской сортировке в медр (МПп) выделяются следующие группы раненых:
• нуждающиеся в неотложных мероприятиях первой врачебной помощи в условиях сортировочноэвакуационного отделения и первоочередной эвакуации для оказания неотложной КХП. Это раненые с повреждениями органов живота и таза; с проникающими ранениями груди и продолжающимся внутриплевральным кровотечением; с черепно-мозговыми ранениями и нарастающим сдавлением головного мозга; с анаэробной инфекцией. Сразу после оказания помощи в приемно-сортировочной они направляются в эвакуационную; • нуждающиеся в неотложных мероприятиях первой врачебной помощи (они направляются в перевязочную в первую очередь); •нуждающиеся во врачебных мероприятиях в перевязочной в порядке очереди; •легкораненые со сроками лечения до 5 сут. - с поверхностными ранами, ссадинами и ушибами мягких тканей, которые направляются в нештатную команду выздоравливающих медр (МПп); •агонирующие раненые, у которых в условиях массовых санитарных потерь вынужденно осуществляется выжидательная тактика (обезболивающие, капельное внутривенное введение инфузионных растворов). При стабилизации состояния этим раненым оказывается необходимая помощь и производится эвакуация. Мероприятия первой врачебной помощи, выполняемые на сортировочной площадке.При болевом синдроме осуществляется введение обезболивающих - наркотических или ненаркотических анальгетиков. Для профилактики раневой инфекции всем раненым и обожженным вводятся внутримышечно антибиотики (500000 - 1 000 000 ЕД пенициллина), подкожно - 0,5 мл столбнячного анатоксина. Эти препараты вводятся и раненым, которые направляются в перевязочную, - для увеличения ее пропускной способности. Замена импровизированных
41
шин, наложенных ранее, на стандартные шины из комплекта Б-2 («Шины») целесообразна только в случаях, когда иммобилизация была не эффективной. Хорошо наложенные повязки также не меняются, при промокании - они подбинтовываются.
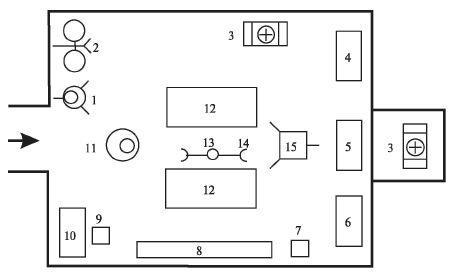
Перевязочная медр (МПп) (рис. 2.3) на 2 перевязочных полевых стола (СППУ) оборудуется в палатке или в приспособленных помещениях с использованием комплекта В-1 («Перевязочная большая»).
Помимо основной перевязочной на оснащении медр (МПп) имеется автоперевязочная АП-4, которая обеспечивает неотложную первую врачебную помощь на новом месте при передислокации, служит резервом на случай массового поступления раненых.
Кроме перевязочных столов, в палатке оборудуются столы для стерильных инструментов; для медикаментов, перевязочных материалов и врачебных предметов; для регистратора и оформления документации. В углу размещаются подготовленные транспортные шины.
Рис. 2.3. Схема развертывания перевязочной медр (МПп) полка: 1 - умывальник; 2 - тазы для обработки рук; 3 - комплекты перевязочных средств и шин; 4 - стол для медикаментов, растворов, ампульных средств; 5 - стол для стерильных инструментов; 6 - стол для стерильных материалов; 7 - подставка для стерилизаторов; 8 - скамья складная; 9 - стул складной; 10 - стол регистратора; 11 - печь; 12 - стол перевязочный; 13 - мачта палатки; 14 - флаконодержатель; 15 - столик инструментальный
Несмотря на полевые условия, в перевязочной строго соблюдаются правила асептики и антисептики. Медицинский персонал, участвующий в операциях, обрабатывает руки 2,4% раствором первомура.
Стол для стерильных инструментов следует накрывать таким образом, чтобы можно было перевозить его, не нарушая стерильности содержимого. С этой целью стол накрывается клеенкой, на ней размещаетсяфанерный лист, а затем стерильная простыня. Из второй стерильной простыни формируется двухслойный «конверт», в котором раскладывается простерили-зованный инструментарий. Сверху стол накрывается третьей стерильной простыней с прикрепленными к краям бельевыми цапками. Инструментами этого стола можно пользоваться в течение 12 час. При передислокации стерильный стол на фанерном листе свертывается, заворачивается в клеенку, перевязывается бинтом и в таком виде перевозится.
42
Стерилизация инструментов производится в воздушном стерилизаторе 12 в течение 1 часа при температуре 180 ?С. Резиновые перчатки стерилизуются в 4,8% растворе первомура (15 мин.) с последующим промыванием стерильным 0,9% раствором хлорида натрия. Шовный материал используется фабричного изготовления в специальных ампулах.
После выполнения операции инструменты подвергаются дезинфекции. Дезинфекция инструментов и резиновых изделий может осуществляться двумя способами:
1-й способ - кипячение в 2% содовом растворе в течение 15 мин.;
2-й способ (для режущих инструментов) - замачивание в 4% растворе хлорамина на 1 час (или в 4% растворе перекиси водорода на 1,5 часа), промывание проточной водой до полного исчезновения запаха, замачивание в теплом 0,5% моющем растворе (из 30% перекиси водорода с синтетическим моющим средством) на 15 мин., промывание дистиллированной водой.
Инъекции и инфузии обеспечиваются стерильными шприцами и системами одноразового использования. Перевязочный материал (бинты, вата) поступают в МПП в стерильных упаковках в комплекте Б-1. Автоклавирование заготовленных медицинскими сестрами биксов с бельем производится в омедб дивизии. Перспективным оснащением медр (МПп) являются одноразовые наборы для выполнения мероприятий первой врачебной помощи (для наложения окклюзионной повязки, для устранения напряженного пневмоторакса, для тугой тампонады раны и др.).
12 На оснащение этапа оказания первой врачебной помощи вводится стерилизатор паровой с примусом
В перевязочной работают 1-2 врача, медицинская сестра, регистратор и санитар. Работа в перевязочной ведется поточным методом из расчета в среднем по 20 мин. на одного раненого в следующем порядке:
•Раненый на носилках заносится в перевязочную, и носилки устанавливаются на перевязочный стол.
•Регистратор зачитывает диагноз из первичной медицинской карточки, заполненной при сортировке.
•Врач (при необходимости) осматривает раненого, дает распоряжения о подготовке к выполнению лечебных мероприятий (контроль жгута, новокаиновая блокада и т.д.).
•При кровопотере и шоке медицинская сестра по указанию врача устанавливает систему для внутривенной инфузии и начинает введение плазмозамещающего раствора.
•Санитары срезают повязку, разрезают одежду в области раны, обрабатывают антисептиками кожу в окружности раны.
•Медицинская сестра накрывает инструментальный столик стерильным полотенцем и аподактильно
(стерильным пинцетом и корнцангом) собирает на него необходимые инструменты со стерильного стола.
•Врач при помощи медицинской сестры производит лечебную манипуляцию и переходит к следующему раненому, лежащему на втором столе.
•Санитары заканчивают оказание помощи: накладывают повязку, фиксируют шины и т.д.
43
• При оказании помощи регистратор продолжает заполнение первичной медицинской карточки, вносит необходимые сведения в книгу учета раненых и больных и книгу учета вливания кровеза-мещающих жидкостей.
Показания и техника выполнения мероприятий первой врачебной помощи в перевязочной приведены ниже.
Асфиксия у раненых может быть различного происхождения: дислокационная, обтурационная, стенотическая, клапанная, аспираци-онная (мнемоническое правило - «ДОСКА»). Наиболее часто асфиксия возникает в результате закупорки верхних дыхательных путей кровью, слизью, рвотными массами. Для устранения обтурационной асфиксии необходимо очистить верхние дыхательные пути тампоном или аспирировать содержимое отсосом. При тяжелой травме головного мозга и двойных переломах нижней челюсти причиной дислокационной асфиксии является западение корня языка. В этой ситуации
язык вытягивается языкодержателем и над ним вводится воздуховод. Переломы нижней челюсти иммобилизируются пластмассовой подбородочной шиной. Асфиксия у обожженных связана с поражением слизистой оболочки верхних дыхательных путей, отеком и ларингос-пазмом. В этих случаях важно восстановить проходимость верхних дыхательных путей: аспирировать слизь из полости рта и глотки, устранить западение языка воздуховодом, ввести 90 мг преднизоло-на, 10 мл 2,4% раствора эуфиллина внутривенно, обезболивающие и антигистаминные препараты. Если эти мероприятия не эффективны - выполняется интубация трахеи либо трахеостомия.
При тяжелой асфиксии, вызванной ранением челюстно-лицевой области (ЧЛО) или шеи, интубация трахеи может оказаться технически невыполнимой. Повторные безуспешные попытки интубации нецелесообразны из-за потери времени. Для спасения жизни раненого производится трахеостомия (возможна атипичная трахеостомия с введением канюли через рану шеи, если имеется повреждение гортани или трахеи) либо выполняется коникотомия (крикотиреотомия).
Техника коникотомии (рис. 2.4).
Раненый укладывается на спину с запрокинутой назад головой и подложенным под лопатки валиком. Указательным пальцем нащу-пывается углубление (мембрана - lig. conicum) между щитовидным и перстневидным хрящом (рис. 2.4. а). Плотно фиксируется гортань пальцами левой руки за боковые поверхности щитовидного хряща (рис. 2.4. б) и без обезболивания (раненый в коме) делается над мембраной поперечный разрез длиной 1,5-2,0 см, вскрывая просвет гортани. При необходимости тупо расширяется отверстие зажимом (рис. 2.4. в), и вводится в гортань трахеотомическая канюля, которая надежно фиксируется тесьмой вокруг шеи (2.4. г).
После устранения причины асфиксии у раненых (обожженных) при ОДН III степени производится ИВЛ ручным дыхательным прибором ДП-10 (ДП-11).
Наружное кровотечение врач медр (МПп) должен стремиться остановить путем перевязки кровоточащего сосуда в ране. Если это не удается, применяются методы временной остановки
44

кровотечения - наложение кровоостанавливающего зажима, давящая повязка, тугая тампонада раны, наложение жгута.
Все раненые, которые были доставлены в медр полка (МПп) со жгутами, осматриваются врачом в перевязочной с целью проверки целесообразности наложения жгута (контроль жгута). Противопоказанием к
Рис. 2.4. Техника выполнения операции коникотомии (объяснения в тексте)
проведению контроля жгута являются признаки необратимой ишемии по В.А. Корнилову (мышечная контрактура, сопровождающаяся отсутствием не только активных, но и пассивных движений в суставах).
Методика контроля жгута. Вначале производится новокаиновая блокада конечности выше жгута, налаживается внутревенная инфузия плазмозаменителей. Затем последовательно снимается повязка с раны. Рана осматривается, жгут расслабляется. Помогающий врачу санитар
должен быть готов сдавить рукой вышележащую магистральную артерию. При возникновении в ране кровотечения определяется его характер (артериальное, венозное или капиллярное). Артериальное кровотечение останавливается сдавлением рукой магистральной артерии выше раны. Если кровоточащий сосуд виден в ране, - следует попытаться наложить зажим и перевязать его. При невозможности наложения зажима, применяется один из методов временной остановки кровотечения (давящая повязка или тугая тампонада). К повторному наложению жгута следует прибегать только при неэффективности остановки кровотечения более щадящими вышеперичисленными методами. В этом случае для продления жизнеспособности конечности следует до наложения жгута на несколько минут
45
сдавить магистральную артерию выше раны, что обеспечивает временное возобновление кровообращения через коллатерали.
При снятии жгута с конечности с целью проверки правильности его наложения - кровотечение из раны может не возобновиться. В таком случае на основании клинических симптомов (проекция раневого канала, наличие внутритканевой гематомы, сохранение периферической пульсации, степень кровопотери) устанавливается, был ли поврежден магистральный сосуд. При отсутствии признаков повреждения - жгут окончательно снимается. В сомнительных случаях жгут оставляется на конечности незатянутым, чтобы при необходимости его можно было немедленно затянуть (провизорный жгут). Эвакуация раненого со жгутом осуществляется с сопровождающим; обязательна транспортная иммобилицация (!).
Острая массивная кровопотеря, т.е. составляющая 30% и более объема циркулирующей крови (ОЦК), угрожает летальным исходом. При резком обескровливании раненому в перевязочной медр (МПп) необходимо внутривенно струйно влить до 1000-1500 мл плазмозамени-телей. Переливание крови и ее компонентов на этапе оказания первой врачебной помощи не производится. Если острая кровопотеря обусловлена внутренним кровотечением, то инфузия плазмозаменителей, вызвав кратковременное повышение артериального давления (АД), может усилить кровопотерю. В таких случаях показана срочная эвакуация раненого в лечебное учреждение, где ему может быть оказана КХП, а инфузия перед и в процессе эвакуации должна осуществляться медленным темпом, капельно. При кровопотере средней степени достаточно ввести раненому внутривенно 500 мл плазмозаменителя.
Характер противошоковой помощи в перевязочной медр полка (МПп) определяется локализацией и тяжестью ранений. Полное выведение из
шока в задачу первой врачебной помощи не входит. Проводимые мероприятия имеют целью обеспечить стабилизацию состояния раненых для дальнейшей эвакуации, т. е. являются по сути предэвакуационной подготовкой.
К мероприятиям по профилактике и лечению травматического (ожогового) шока относятся:
•инфузия плазмозаменителей для восполнения крово- и плазмо-потери;
•устранение и предупреждение ОДН;
•поддержание функции жизненно важных органов (введение сердечных и дыхательных аналептиков, ингаляция кислорода);
•новокаиновые блокады при переломах костей, обширных ожогах и травмах мягких тканей, СДС;
•обезболивание (введение наркотических и ненаркотических анальгетиков);
•транспортная иммобилизация поврежденных областей. Открытый пневмоторакс при ранениях груди устраняется (т.е. переводится в закрытый) путем наложения окклюзионной повязки С. И.
Банайтиса. Методика наложения окклюзионной повязки: рана накрывается стерильной салфеткой или
ватно-марлевой подушечкой ППИ, которая укрепляется 1-2 полосками липкого пластыря. Поверх
46
накладывается ватно-марлевый тампон с нанесенным на него слоем медицинского вазелина, клеенка (либо черепицеобразно наклеенные полоски липкого пластыря, распространяющиеся за пределы 2-го слоя), а затем - толстый слой серой ваты. Повязка прибинтовывается циркулярными турами бинта вокруг грудной клетки. Слои окклюзионной повязки: асептическая салфетка (1), ватно-мар-левый тампон, обильно смазанный вазелином (2), клеенка (3), серая вата (4), бинт (5). Смысл окклюзионной повязки - в обеспечении герметичности грудной стенки при сохранении возможности выхода воздуха под давлением, если за счет повреждения бронха начнет формироваться напряженный пневмоторакс. Окклюзионную повязку целесообразно укрепить прибинтовыванием к груди верхней конечности на стороне повреждения
Напряженный пневмоторакс требует декомпрессии плевральной полости, т.е. переводится в открытый путем введения во втором меж-реберье по срединно-ключичной линии толстой иглы (типа иглы Дюфо) с лепестковым клапаном, которая фиксируется к грудной стенке. Это самый простой способ, но острие иглы может привести к
дополнительному повреждению легкого. Поэтому надежнее в той же точке выполнить торакоцентез с введением в плевральную полость полихлорвиниловой трубки от системы для переливания крови (с помощью корнцанга, зажима бильрота или троакара). К наружному концу трубки подсоединяется подводный дренаж по Бюлау с клапаном на конце дренажной трубки из надрезанного (вдоль) пальца резиновой перчатки, опущенным во флакон с антисептическим раствором.
Раненым с острой задержкой мочеиспускания необходимо выпустить мочу катетером. В случае повреждения уретры (наличие уретрорра-гии) - попытки катетеризации противопоказаны из-за опасности дополнительного повреждения: переполненный мочевой пузырь опорожняется путем надлобковой пункции.
При неполном отрыве конечности под местной анестезией (новокаи-новая блокада выше наложенного жгута) выполняется отсечение сегмента конечности. На культю накладывается асептическая повязка. Производится транспортная иммобилизация U-образно изогнутой лестничной шиной.
Эвакуация раненых из медр полка (МПп), как правило, осуществляется в медицинские части, где оказывается квалифицированная медицинская помощь. Эвакуационная на 15-20 раненых развертывается в приспособленном помещении или лагерных палатках. В них размещаются подставки для носилок, нары, скамейки, медицинское имущество (комплект ВФ - войсковой фельдшерский, сумки медицинские), стол для питания, предметы ухода за ранеными. В первую очередь эвакуируются раненые, нуждающиеся в неотложных мероприятиях КХП. В первичной медицинской карточке (форма 100) у таких раненых оставляется красная полоса с надписью «Неотложная помощь».
В настоящее время разрабатывается подвижный комплекс для медр полков (МПп), который предназначен для оказания первой врачебной помощи раненым (больным) в полевых условиях.
2.2.4. Квалифицированная хирургическая помощь
Квалифицированная хирургическая помощь - это комплекс хирургических и реаниматологических мероприятий, направленных на устранение угрожающих жизни раненого последствий ранений, предупреждение развития осложнений, подготовку к эвакуации по назначению.
47
Она оказывается хирургами общего профиля и анестезиологами-реаниматологами в медицинских частях войскового звена медицинской службы (омедб, омедо, омедо СпН, аэромобильный ВГ
воздушно-десантной дивизии). Нормативный срок оказания КХП составляет 8-12 час. с момента ранения.
Квалифицированная медицинская помощь раненым и пораженным с боевой хирургической травмой решает 3 основные задачи.
•1-я задача - восстановление жизненно важных функций, т.е. спасение жизни раненых. Для реализации этой задачи выполняютсянеотложные хирургические вмешательства (операции по жизненным показаниям) и оказывается квалифицированная реаниматологическая помощь. Неотложные хирургические вмешательства выполняются при: ранениях головы и шеи, сопровождающихся асфиксией (трахе-остомия) либо наружным кровотечением (остановка наружного кровотечения); трепанация черепа и ПХО раны головного мозга не проводится (в т.ч. и при сдавлении головного мозга); •ранениях груди,
сопровождающихся тампонадой сердца (тора-котомия, ушивание раны сердца); продолжающимся внутриплевральным кровотечением (торакотомия, остановка кровотечения); большим гемотораксом (дренирование плевральной полости трубкой диаметром 10 мм в VII межреберье по средней подмышечной линии и реинфузия крови); напряженным пневмотораксом (дренирование плевральной полости трубкой диаметром 5-6 мм во II межреберье по срединно-ключичной линии); открытым пневмотораксом (хирургическая обработка раны грудной стенки, дренирование плевральной полости во II и VII межреберьях, ушивание раны грудной стенки либо герметизация плевральной полости мазевой повязкой); •механических и взрывных травмах груди, сопровождающихся множественными двойными переломами ребер с формированием переднего либо переднебокового реберного клапана (при переднем клапане - налаживание вытяжения за грудину; при переднебоковом клапане - надреберное проведение спиц диаметром 2-2,5 мм длиной 300 мм в перпендикулярном ребрам направлении с упором их концов на ключице и реберных дугах либо налаживание вытяжения за ребра после поднадкостничного проведения крепких лавсановых нитей); •ранениях живота, сопровождающихся продолжающимся внут-рибрюшным кровотечением (лапаротомия, остановка кровотечения); эвентрацией органов брюшной полости либо выраженными признаками перитонита (лапаротомия, операции на органах брюшной полости в зависимости от характера их повреждения);
•ранениях таза, сопровождающихся профузным наружным кровотечением (остановка кровотечения, хирургическая обработка раны); •неогнестрельных механических и взрывных травмах таза, сопровождающихся множественными нестабильными переломами костей и интенсивным внутритазовым кровотечением (ручная репозиция с последующей фиксацией таза аппаратом внешней фиксации комплекта КСТ-1*); •ранениях и травмах конечностей, сопровождающихся наружным кровотечением из магистральных сосудов (перевязка, окончательное или временное восстановление магистрального кровотока, хирургическая обработка раны); •разрушениях и отрывах сегментов конечностей, сопровождающихся продолжающимся наружным кровотечением из разрушенных костей, несмотря на наложенный жгут (ампутация). При восстановлении жизненно важных функций раненого неотложное хирургическое вмешательство является основным реанимационным мероприятием. Оно проводится немедленно без предоперационной подготовки. Операции предшествуют лишь интубация трахеи,
подключение аппарата ИВЛ и катетеризация подключичной либо бедренной вены. Мероприятия интенсивной терапии также начинаются немедленно и выполняются одномоментно с оперативным вмешательством.
48
2-я задача - предупреждение развития тяжелых, угрожающих жизни осложнений боевых травм.
Для реализации этой задачи выполняются срочные хирургические вмешательства (срочные операции) и оказывается квалифицированная реаниматологическая помощь. Поскольку срочные операции выполняются во вторую очередь (после неотложных), то интенсивная терапия предшествует оперативным вмешательствам и является предоперационной подготовкой.
• Срочные хирургические вмешательства выполняются при: ранениях груди, сопровождающихся повреждением бронхов и напряженным пневмотораксом, не устраняемым даже при активном дренировании плевральной полости (торакотомия, хирургическая обработка раны легкого по типу атипичной резекции, ушивание поврежденного бронха, дренирование плевральной полости);
* Комплект КСТ-1 («Комплект для сочетанных травм») испытан в ходе проведения контртеррористической операции на Северном Кавказе, и в настоящее время им оснащаются хирургические подразделения этапов медицинской эвакуации
•ранениях живота, при которых отсутствуют признаки продолжающегося кровотечения и кровопотери, выраженного перитонита, но имеются признаки проникающего ранения либо признаки повреждения полых органов (лапаротомия, операции на органах брюшной полости в зависимости от характера их повреждения);
•ранениях и травмах таза, сопровождающихся внебрюшинным повреждением прямой кишки (наложение противоестественного заднего прохода, дренирование параректального пространства); внебрюшинным повреждением мочевого пузыря (цистостомия, ушивание раны мочевого пузыря, дренирование паравезикально-го пространства); повреждением уретры (цистотомия, туннелиза-ция уретры, формирование цистостомы, дренирование паравези-кального пространства);
•ранениях и травмах конечностей, сопровождающихся повреждением магистральных артерий без наружного кровотечения, но с напряженной внутритканевой гематомой или признаками компенсированной или некомпенсированной ишемии (перевязка или восстановление магистральных сосудов либо временное протезирование артерии; хирургическая обработка раны, при необратимой ишемии - ампутация конечности);
•ранен и ях конечностей, сопровож дающ и хся зара жен ием ран ОВТВ либо РВ, обильным загрязнением ран землей либо обширным повреждением мягких тканей (дегазация раны путем обильного промывания 2% раствором хлорамина или 5% раствором перекиси водорода, ПХО; при переломах костей - фиксация стержневым аппаратом комплекта КСТ-1);
•ранениях и открытых травмах, сопровождающихся развитием анаэробной инфекции (ВХО ран либо ампутация сегментов конечностей).
•ранениях и открытых травмах конечностей, сопровождающихся развитием раневой инфекции (ВХО раны, при переломах костей - фиксация стержневым аппаратом комплекта КСТ-1);
49
•разрушениях и отрывах сегментов конечностей без признаков продолжающегося кровотечения (ампутация);
•сочетанных ранениях и травмах, сопровождающихся переломами длинных костей и сложными переломами костей таза со смещением либо подвижностью тазового кольца (при ранениях и открытых неогнестрельных переломах - ПХО ран с открытой репозицией и фиксацией костных отломков стержневыми аппаратами комплекта КСТ-1; при закрытых переломах - фиксация
стержневыми аппаратами с ориентировочной закрытой ручной репозицией костных отломков).
При отсутствии показаний к выполнению неотложных и срочных оперативных вмешательств, ПХО ран различной локализации составляет третью группу оперативных вмешательств, обозначенную как отсроченные.
В соответствии с вышеперечисленными мероприятиями, выделяются 3 объема КХП. Первый - по жизненным показаниям - проводится при большом потоке (500 раненых в сутки); он включает выполнение только неотложных операций и противошоковых мероприятий. Второй - сокращенный - включает выполнение неотложных и срочных оперативных вмешательств, противошоковых мероприятий (при поступлении 300 - 400 раненых в сутки). Третий - полный - включает выполнение неотложных, срочных и отсроченных операций, противошоковых мероприятий (при поступлении менее 300 раненых в сутки).
3-я задача - проведение предэвакуационной подготовки раненых. На этапе оказания квалифицированной медицинской помощи осуществляется лечение только ограниченных ранений мягких тканей со сроками лечения, не превышающими 10 сут. Остальные раненые подлежат эвакуации в тыл, где им оказываются мероприятия СХП, лечение и реабилитация.
Основными задачами этапа оказания КХП являются:
•прием, размещение, медицинская сортировка поступающих раненых;
•полная санитарная обработка раненых и пораженных РВ, ОВТВ, бактериальными средствами и токсинами;
•выполнение оперативных вмешательств в полном, сокращенном или минимальном (по жизненным показаниям) объеме квалифицированной медицинской помощи в зависимости от условий боевой и медикотактической обстановки;
•оказание квалифицированной реаниматологической помощи;
•госпитализация и лечение временно нетранспортабельных раненых;
•лечение и реабилитация легкораненых со сроком излечения до 10 сут;
•симптоматическая терапия раненым, получившим ранения и поражения, несовместимые с жизнью
(ранение верхнешейного отдела спинного мозга, запредельная кома при диаметральных ранениях черепа, терминальное состояние при тяжелом соче-танном ранении без признаков продолжающегося внутреннего
50
