
6 курс / Анестезиология и реаниматология / Nauchno_prakticheskiy_zhurnal_Voennaya_i_takticheskaya_meditsina
.pdf
«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
повышение индекса на 22,5% с 1-х по 20-е |
на 100%, и резкое его снижение к 20-м |
сутки, также оставаясь в фазе острого |
суткам до 0,09 (на 117,5%). Этот подъ- |
стресса, несмотря на положительный ис- |
ем может указывать на прогностически |
ход(Рис.5б).УCOVID-умершихпациентов |
благоприятное течение заболевания. У |
индекс планомерно движется с отрица- |
COVIDумерших пациентов имеется плав- |
тельнымбалансомна25%соответственно. |
ное снижение индекса от 0,23 до 0,06 (на |
Индекс адаптации у пациентов группы |
42,5%)к10суткамстационарноголечения. |
70-79 лет COVID+ выживших больных |
У пациентов 80-95 лет имеется плавное |
имеется плавное увеличение индекса с |
нарастание индекса адаптации (несмо- |
0,1 до 0,19 на 25% к 20 суткам нахожде- |
тря на показатели индекса ниже нор- |
ния в отделении, однако, не достигаю- |
мы на протяжении 20 суток нахожде- |
щее нормальных показателей (Рис. 6а). У |
ния в ОИТдВ) к 0,23 (на 57,5%) у COVID+ |
COVID+ умерших пациентов «пилообраз- |
выживших и соответственно к 0,13 (на |
Рис. 6 Адаптационный индекс у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 70-79 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
ная кривая, также не достигающая нор- |
32,5%) у COVID + умерших к 20 суткам с |
|
мальных значений, т.е. остается в фазе |
момента госпитализации (Рис. 7а,в). |
|
острого стресса (Рис. 6в). У COVIDвы- |
Однако у COVIDвыживших и умер- |
|
живших пациентов с 7–х к 15-м суткам |
ших |
имеется «пилообразная» кривая |
госпитализации отмечен рост индекса |
(Рис. |
7б,г). В группе COVIDвыживших |
33

«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
пациентов имеется резкое увеличение индек- |
COVID+ и COVIDвыживших (Рис. 8а,б) |
са к 3-м суткам (на 32,5%) и снижение к 5-м |
отмечается плавное увеличение индекса |
(на 40%) (Рис. 7б). В группе COVIDумерших |
до нормальных показателей (на 44,4%) |
пациентов имеется увеличение индекса с 3-х |
к 20 суткам с момента госпитализации. |
к 5-м суткам (на 27,5%) и постепенное его |
Однако в группе COVID+ умерших (Рис. |
снижение к 10-м суткам (на 27,5%) соответ- |
8в) тоже отмечается увеличение ин- |
ственно. |
декса с 1-х по 5 сутки (на 8%), а затем |
Рис. 7 Адаптационный индекс у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 80-95 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
Индекс соотношения сатурации при ды- |
снижение к 15 суткам лечения (на 2,1%). |
хании атмосферным воздухом к часто- |
В группе COVIDумерших пациентов ин- |
те дыхательных движений [5] в норме |
декс остается на одном уровне (Рис. 8г). |
составляет 4,5. При его снижении сле- |
В группе 50-69 лет у COVID+, COVIDвы- |
дует думать о развитии у пациента ги- |
живших пациента, а также у COVID+ |
поксии, а в некоторых случаях и «тихой |
умерших (Рис. 9 а,б,в) (несмотря на не- |
гипоксии», когда клиническая картина |
благоприятный исход) пациентов вы- |
не соответствует площади поражения |
явлено плавное увеличение индекса к |
легочной ткани. У пациентов 34-49 лет |
нормальным значениям к 20 суткам с |
34 Оригинальные исследования

«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
с момента госпитализации в отделе- |
пациентов имеется нарастание индекса с |
ние. Однако, в группе COVIDумерших |
5-хпо10сутки(на13,4%),однакотакжене |
больных имеется тенденция к сниже- |
достигаетнормальныхзначений(Рис.10г). |
нию индекса с 5-х суток к 10-м- 4,53 и |
У пациентов 80-95 лет COVID+ выжив- |
соответственно 3,18 (на 29,9%). Таким |
ших наблюдается плавное увеличение |
образов, в возрастной группе 50-69 лет, |
индекса к 10 суткам (на 2,2% ниже нор- |
индекс соотношения сатурации к ЧДД |
мальных значений), однако к 15-м сут- |
Рис. 8 Соотношение сатурации к ЧДД у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 34-49 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
не имеет прогностического значения. |
кам с момента госпитализацииимеется |
В группе 70-79 лет у COVID+ выживших |
его снижение до 3,8 (на 13,4%) (Рис. 11а). |
пациентов имеется постепенное нараста- |
В группе COVID+ умерших пациентов кри- |
ние показателя к 15 суткам с 4,0 до 4,5 (на |
вая имеет «пилообразное» течение с тен- |
6,76%) соответственно (Рис. 10а). У паци- |
денцией к нарастанию показателей с 1-х |
ентов COVIDвыживших диаграмма име- |
по 5 сутки (на 15,6%), и с 7-х суток по 15-е |
ет пилообразное течение, показатель уве- |
соответственно до 4,3 (на 15,6%) (Рис. |
личивается с 10-х к 20-м суткам с 4,2 до |
11в). У COVIDвыживших тенденция к на- |
4,4 (Рис. 10б). В группе COVID+ умерших |
растаниюиндексаотмечаетсяс3по5сут- |
35

«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
ки нахождения в стационаре, и переходит |
состоянию. Следовательно, вопрос оста- |
вплато.УCOVID-умершихбольныхувели- |
ется открытым в плане пересмотра нор- |
чение индекса с 3-х по 7 сутки (3,75 на 4,3) |
мальныхпоказателейИО.Вероятно,ОРДС |
на 12%, с последующим снижением его |
при COVID-пневмониях имеет совершен- |
до 3,69 к 10-м суткам (на 13,6%). Вероят- |
но другое течение, и может быть охарак- |
но, в данной возрастной группе легочная |
теризовантромбоцитарнымпоражением |
патология уходит на второй план, а пер- |
легких, компенсаторные механизмы ко- |
вичным выступают заболевания серд- |
торого,отличныеотклассическогоОРДС. |
ца и сосудов, которыми и обусловлена |
В группе 34-49 лет индекс оксигенации у |
Рис. 9 Соотношение сатурации к ЧДД у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 50-69 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
тяжестьзаболеванияитеченияпроцесса. |
у COVID+ выживших пациентов плавно |
Индекс оксигенации в норме составля- |
нарастал к 20-м суткам нахождения в от- |
ет >500. При значении 300развивается |
делении с 232,8 до 298,2 (на 21,8%) (Рис. |
остроеповреждениелегочнойткани,апри |
12а), однако оставался в фазе острого по- |
показателе <200острый респираторный |
вреждения легких. На диаграмме COVID+ |
дистресс-синдром взрослых. Невзирая, |
умерших больных имеется с 3-х суток |
что индекс в норме составляет >500, мы |
подъем индекса с 261 к 336 (на 25%), од- |
в своей практике получили результаты о |
нако, далеепостепенное его снижение |
поражениилегочнойтканиупациентовсо |
до 187 (на 49,7%) на 15-е сутки стационар- |
сниженными показателями индекса ок- |
ного лечения (Рис. 1в). В группе COVID- |
сигенации, не водящими к критическому |
выживших пациентов характерен подъем |
36 Оригинальные исследования

«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
индекса с 7-го на 10-й день лечения (на |
также в виде плато, однако индекс незна- |
||
50,3%), с последующим его снижением |
чительноувеличиваетсяс5-хк7-мсуткам |
||
до 243 к 15-м суткам (на 43%) (Рис. 12б). |
с 210 до 217 (на 2,3%), затем снижается к |
||
в группе COVIDумерших больных индекс |
201 (на 5,3%) соответственно (Рис. 13г). |
||
имеет линейное течение с тенденцией к |
В группе 70-79 лет у COVID+ выживших |
||
снижению с 7-х к 10-м суткам, 193 и 123 |
пациентов кривая имеет пилообраз- |
||
(на 23,3%) соответственно, с развити- |
ное течение (Рис. 14а). В группе COVID+ |
||
ем ОРДС у данных пациентов (Рис. 12г). |
умерших |
пациентов |
диаграмма имеет |
В группе 50-69 лет, у COVID+ выжив- |
линейную |
кривую, |
значения которой |
Рис. 10 Соотношение сатурации к ЧДД у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 70-79 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
ших пациентов ИО снижается с 1-х к 7-м |
постепенно снижаются с 269,7 в 1-е сутки |
суткам (на 5,9%), однако далее нарастает |
госпитализации к 232,3 (на 12,5%) к 15-м |
к 15-м суткам (на 2,9%) (Рис. 13а). В груп- |
суткам (Рис. 14в). В группе COVIDвыжив- |
пе COVID+ умерших больных ИО находит- |
шихпациентовкриваятакжеимеетлиней- |
ся на линии плато, и увеличивается с 10 |
ную кривую, небольшим нарастанием ин- |
по 15-й день с 242 до 351 (на 36%) (Рис. |
дексак10-мсуткамс273до322(на16,3%) |
13в). У COVIDвыживших пациентов ди- |
(Рис. 14б). У COVIDумерших больных |
аграмма представлена плато, пациенты |
наоборот изначально имеются высокие |
до 20-го дня лечения находятся с острым |
показатели ИО (322), а затем, к 10-суткам- |
повреждение легочной ткани. Умершие |
снижение индекса к 225 (на 5,8%), одна- |
COVIDпациенты имеют диаграмму |
ко, все же не достигая развитие ОРДС. |
37
«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
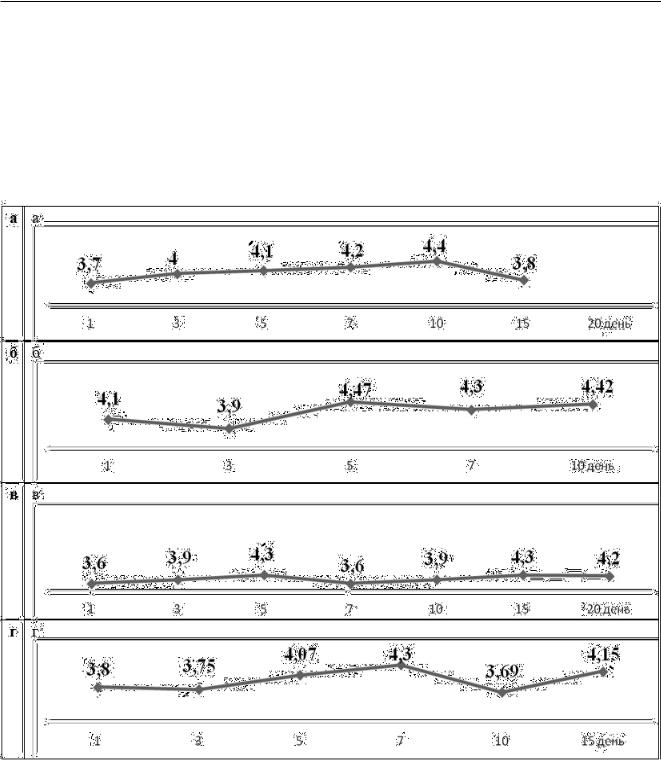
В группе 80-95 лет у выживших COVID+ |
5-х сутокрезкое снижение индекса до |
пациентов ИО имел «пилообразную» кри- |
144 к 10-м суткам (на 5,5%) (Рис. 15б). В |
вую, однако несмотря на благоприятный |
группе умерших COVIDпациентов, ин- |
исход, к 20-м суткам снизился до зна- |
декс оксигенации имел линейное тече- |
чения 163 (на 45,7% ниже нормальных |
ние, однако нарос с 7-х к 15-м суткам с |
показателей) (Рис. 15а), что по данным |
момента госпитализации с 211 до 322 |
литературы говорит о развитии ОРДС, и |
(на 36,9%) соответственно (Рис. 15г). |
острой необходимости перевода пациен- |
|
тов на НИВЛ. У COVID+ умерших больных |
|
Рис. 11Соотношение сатурации к ЧДД у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 80-95 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
ИО практически не менялся с 1-х по 7-е сутки с момента госпитализации, однако к 20-м суткам увеличивался до значения 330, также несмотря на неблагоприятный исход (Рис. 15в). У выживших COVIDпациентов к 5-м суткам тенденция к нарастанию показателей ИО, от 254 до 309 (на 18,3%), однако, начиная с
38 Оригинальные исследования

«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
Рис. 12 Индекс оксигенации у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 34-49 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
39

«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
Рис. 13 Индекс оксигенации у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 50-69 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
40 Оригинальные исследования

«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
Рис. 14 Индекс оксигенации у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 70-79 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
41

«Военная и тактическая медицина, медицина неотложных состояний» / 2021 №1(1)
Рис. 15 Индекс оксигенации у выживших и умерших пациентов с COVID + и COVID - в возрастной группе 80-95 лет (а- COVID + выжившие пациенты; б- COVID - выжившие пациенты; в- COVID + умершие пациенты; г- COVID - умершие пациенты)
42 Оригинальные исследования
