
из электронной библиотеки / 152297532185912.pdf
.pdf
одному из вышеуказанных признаков вы отметите положительный результат, это значит, что немедленно оказанная помощь еще может принести успех. В этом случае следует предпринять энергичные действия по оживлению, о чем мы подробно скажем при описании характера того или иного поражения или болезни. Если наши усилия по оживлению человека окажутся тщетными и мы убедимся, что он умер, не следует тратить время — лучше быстро перейти к следующему пострадавшему. Какие же признаки свидетельствуют о том, что человек мертв? Смерть наступает при прекращении работы сердца и остановке дыхания. Организму не хватает кислорода, недостаток которого и обусловливает отмирание мозговых клеток. Вот почему при проведении реанимационных мероприятий основное внимание необходимо сосредоточить на деятельности сердца и легких с тем, чтобы заставить их работать, то есть снабжать мозг кислородом. Только это может вывести человека из состояния клинической смерти. Устанавливая, жив или мертв пострадавший, исходят из проявлений клинической и биологической смерти, из так называемых сомнительных и явных трупных признаков. Сомнительные признаки смерти. Пострадавший не дышит, биения сердца не определяются, нет реакции на укол иглой, зрачки не реагируют на яркий свет. Пока нет полной уверенности, что пострадавший умер, мы обязаны предпринять все усилия по его оживлению.
Явные признаки смерти. Это признаки трупного окоченения. Один из первых и главных признаков — помутнение роговицы и ее высыхание. При сдавливании глаза с боков
пальцами |
зрачок |
суживается |
и |
напоминает |
кошачий |
глаз. |
Прекардиальный удар. |
Когда вы убедились, |
что у пострадавшего нет пульса, то |
||||
поворачиваете его на спину и наносите прекардиальный удар. Иначе говоря, это удар кулаком по грудине. Его назначение, как и у дефибриллятора, сотрясти остановившееся сердце и снова запустить его. Но есть одно «но». Прекардиальный удар эффективен только в первые 1-2 минуты после остановки сердца. Самых энергичных читателей предупреждаю: проводить тренировки по нанесению прекардиального удара, а также проведению непрямого массажа сердца на живых людях нельзя. Вы можете вызвать у них остановку сердца. Как правильно нанести прекардиальный удар Проверить пульс Освободить грудную клетку от одежды. Чтобы не терять время, свитера, майки, блузки и бюстгальтеры у женщин не снимают, а сдвигают к шее. Галстук у мужчины следует снять. Ремни на брюках, юбках следует расстегнуть. Также надо убедиться, что в месте удара нет медальонов, крестиков или других подобных предметов. Грудная клетка и мечевидный отросток. Надо обязательно прикрыть двумя пальцами мечевидный отросток, чтобы уберечь его от удара. Он легко отламывается от грудной кости и может травмировать печень. Смотрите картинку.
Нанести удар. Удар наносится ребром сжатой в кулак ладони немного выше прикрытого пальцами мечевидного отростка. Выглядит это так: двумя пальцами одной руки вы прикрываете мечевидный отросток, а кулаком другой руки наносите удар. При этом локоть руки, которой наносится удар, направлен вдоль тела пострадавшего. Если проводить аналогию, то удар по грудине похож на удар по столу, про который говорят:
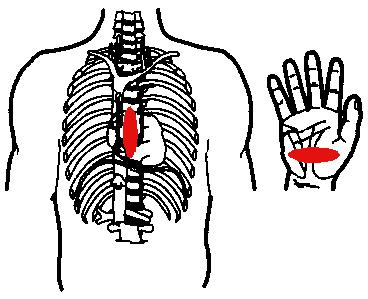
«Грохнул по столу кулаком». Не забывайте, что цель удара – не проломить грудную клетку, а сотрясти еѐ. И ещѐ одна особенность – детям до семи лет такие удары наносить нельзя. После удара проверьте пульс на сонной артерии. Если пульс не появился, значит, оживление не произошло и надо начинать легочно-сердечную реанимацию, которая состоит из непрямого массажа сердца и искусственного дыхания. Для чего нужен непрямой массаж сердца? Его смысл заключается в том, что при каждом надавливании на грудную клетку из сердца в артерии выдавливается кровь. А когда давление прекращается, сердце снова заполняется кровью, но на этот раз из вен. То есть каждое надавливание заменяет сердечное сокращение. И при правильном проведении массажа (60 надавливаний в минуту) обеспечивается 30-40% нормального кровообращения, что может поддерживать в пострадавшем жизнь в течение нескольких часов. Для проведения непрямого массажа сердца следует соблюдать следующие правила:
Непрямой массаж можно проводить только на твердой ровной поверхности Встать на колени рядом с пострадавшим. Надавливать на грудину можно только в точке прекардиального удара Правильное расположение ладоней при проведении непрямого массажа сердца. Ладони одна на другой расположить по средней линии грудины. При этом большой палец одной руки должен быть направлен на подбородок пострадавшего, а большой палец другой руки - на его живот. Детям непрямой массаж сердца делают одной рукой, а новорожденному двумя пальцами.
Давить на грудину надо только прямыми руками. Если пытаться делать это согнутыми руками, то надолго вас не хватит, ведь непрямой массаж согнутыми руками будет напоминать упражнение «отжимание от пола». Подумайте сами, сколько раз вы сможете отжаться, а ведь реанимация будет продолжаться не одну минуту и количество «отжиманий» превысит все мыслимые пределы. Поэтому только прямые руки! Чтобы сохранить силы, надо перенести центр тяжести на руки и использовать не силу рук, а усилия всего плечевого пояса, спины и верхней половины туловища Эффективность непрямого массажа может быть только в том случае, если при каждом надавливании грудная клетка прогибается на 3-4 сантиметра. Ладони того, кто проводит надавливания, не отрываются от грудной клетки пострадавшего. Каждое следующее движение делают только после того, как грудная клетка вернется в исходное положение. Если не соблюдать это условие, то в первые же минуты реанимации у пострадавшего будет сломано несколько ребер. От упругости грудной клетки пострадавшего зависит частота надавливаний в каждом конкретном случае. Выполнение непрямого массажа сердца. Заметить эффективность реанимации можно уже через 1-2 минуты. У вашего пациента порозовеет кожа, а зрачки
начнут реагировать на свет. Но если при этом пульс на сонной артерии не появился, то непрямой массаж сердца надо продолжать и делать его можно до бесконечности.Если признаков эффективности непрямого массажа не видно, все равно его нужно продолжать не менее 20-30 минут.
Итак, если у пострадавшего нет своих дыхательных движений, то надо немедленно приступать к искусственному дыханию! Если есть сомнения, дышит пострадавший, или нет, то следует, не раздумывая, начинать "дышать за него" и не тратить драгоценные минуты на поиски зеркала, прикладывания его ко рту и т.д.
Прежде чем вдуть "воздух своего выдоха" в легкие пострадавшего, спасатель должен проверить проходимость воздушных дыхательных путей (ВДП) пострадавшего, и если есть мешающие дыханию вещества, удалить их. Признаки полной непроходимости ВДП - не определяется ток воздуха, западание грудной клетки и мышц шеи. Признаки неполной непроходимости ВДП - шумное дыхание, хрип, свист, межреберные промежутки и подключичные области западают. Правило "Сафара": (достижение максимальной проходимости ВДП) запрокинуть голову пострадавшего назад, выдвинуть вперед нижнюю челюсть пострадавшего, открыть рот пострадавшего. Приступить к показанному для данного случая ИВЛ.
Искусственное дыхание"изо рта в рот". Спасатель стоит сбоку от головы пострадавшего (лучше слева). Если пострадавший лежит на полу, то приходится стать на колени. Быстро очищает рот и глотку пострадавшего от рвотных масс. Если челюсти пострадавшего плотно сжаты, то раздвигает их. Затем, положив одну руку на лоб пострадавшего, а другую на затылок, переразгибает (то есть откидывает назад) голову пострадавшего, при этом рот, как правило, открывается. Спасатель делает глубокий вдох, слегка задерживает свой выдох и, нагнувшись к пострадавшему, полностью герметизирует своими губами область его рта, создавая как бы непроницаемый для воздуха купол над ротовым отверстием пострадавшего. При этом ноздри пострадавшего нужно закрыть большим и указательным пальцами руки, лежащей на его лбу, или прикрыть своей щекой, что сделать гораздо труднее. Отсутствие герметичности - частая ошибка при искусственном дыхании. При этом утечка воздуха через нос или углы рта пострадавшего сводит на нет все усилия спасателя. После герметизации спасатель делает быстрый, сильный выдох, вдувая воздух в дыхательные пути и легкие пострадавшего. Выдох должен длиться около 1 с и по объему достигать 1,0-1,5 л, чтобы вызвать достаточную стимуляцию дыхательного центра. При этом необходимо непрерывно следить за тем, хорошо ли поднимается грудная клетка пострадавшего при искусственном вдохе. Если амплитуда таких дыхательных движений недостаточна - значит, мал объем вдуваемого воздуха или западает язык. После окончания выдоха спасатель разгибается и освобождает рот пострадавшего, ни в коем случае не прекращая переразгибания его головы, иначе язык западет и полноценного самостоятельного выдоха не будет. Bыдох пострадавшего должен длиться около 2 с, во всяком случае лучше, чтобы он был вдвое продолжительнее вдоха. В паузе перед следующим вдохом спасателю нужно сделать 1-2 небольших обычных вдоха-выдоха "для себя". Цикл повторяется с частотой 10-12 в минуту. При попадании большого количества воздуха не в легкие, а в желудок, вздутие последнего затруднит спасение пострадавшего. Поэтому целесообразно периодически освобождать его желудок от воздуха, надавливая на эпигастральную (подложечную) область.
Искусственное дыхание "изо рта в нос" проводят, если у пострадавшего стиснуты зубы или имеется травма губ или челюстей. Спасатель, положив одну руку на лоб пострадавшего, а другую - на его подбородок, переразгибает голову и одновременно прижимает его нижнюю челюсть к верхней. Пальцами руки, поддерживающей подбородок, он должен прижать верхнюю губу, герметизируя тем самым рот пострадавшего. После глубокого вдоха спасатель своими губами накрывает нос
пострадавшего, создавая все тот же непроницаемый для воздуха купол. Затем спасатель производит сильное вдувание воздуха через ноздри (1.0-1,5 л), следя при этом за движением грудной клетки пострадавшего. После окончания искусственного вдоха нужно обязательно освободить не только нос, но и рот пострадавшего; мягкое нѐбо может препятствовать выходу воздуха через нос и тогда при закрытом рте выдоха вообще не будет. Нужно при таком выдохе поддерживать голову переразогнутой (то есть откинутой назад), иначе запавший язык помешает выдоху. Длительность выдоха - около 2 с. В паузе спасатель делает 1-2 небольших вдоха-выдоха "для себя". Искусственное дыхание нужно проводить, не прерываясь более чем на 3-4с., до тех пор, пока не восстановится полностью самостоятельное дыхание или пока не появится врач и не даст другие указания. Надо
непрерывно |
проверять эффективность искусственного дыхания: хорошее раздувание |
||
(экскурсия) |
грудной |
клетки |
пострадавшего |
постепенное |
порозовение кожи |
лица сужение зрачков |
отсутствие вздутия |
живота самостоятельное дыхание Следует постоянно следить за тем, чтобы во рту и носоглотке не появились рвотные массы, а если это произойдет, то надо перед очередным вдохом пальцем, обернутым тканью, очистить через рот дыхательные пути пострадавшего. По мере проведения искусственного дыхания у спасателя может закружиться голова из-за недостатка в его организме углекислого газа. Поэтому лучше, чтобы вдувание воздуха производили два спасателя, меняясь через 2-3 минуты. Проводя искусственное дыхание у пострадавшего с остановкой дыхания, надо ежеминутно проверять, не произошла ли у него и остановка сердца. Для этого следует двумя пальцами прощупывать пульс на шее в треугольнике между дыхательным горлом (гортанным хрящом, который называют иногда кадыком) и кивательной (грудино- ключично-сосцевидной) мышцей. Спасатель устанавливает два пальца на боковую поверхность гортанного хряща, после чего "соскальзывает" ими в ложбинку между хрящом и кивательной мышцей. Именно в глубине этого треугольника и должна пульсировать сонная артерия. Если пульсации сонной артерии нет - надо немедленно начинать непрямой массаж сердца, сочетая его с искусственным дыханием. Если пропустить момент остановки сердца и 1-2 мин проводить пострадавшему только искусственное дыхание, то спасти его, как правило, не удастся. Особенности искусственного дыхания у детей. Для восстановления дыхания у детей до 1 года искусственную вентиляцию легких осуществляют по методу "рот в рот и нос", у детей старше 1 года - по методу "рот в рот". Оба метода проводятся в положении ребенка на спине, детям до 1 года под спину кладут невысокий валик (сложенное одеяло) или слегка приподнимают верхнюю часть туловища подведенной под спину рукой, голову ребенка запрокидывают. Спасатель делает вдох (неглубокий!), герметично охватывает ртом рот и нос ребенка или (у детей старше 1 года) только рот и вдувает в дыхательные пути ребенка воздух, объем которого должен быть тем меньше, чем младше ребенок (например, у новорожденного от равен 30-40 мл). При достаточном объеме вдуваемого воздуха и попадании его в легкие (а не желудок) появляются движения грудной клетки. Закончив вдувание, нужно убедиться, что грудная клетка опускается. Вдувание чрезмерно большого для ребенка объема воздуха может привести к тяжелым последствиям - разрыву альвеол легочной ткани и выходу воздуха в плевральную полость. Частота вдувания должна соответствовать возрастной частоте дыхательных движений, которая с возрастом уменьшается.
Чаще, чем нам всем хотелось, бывают случаи, когда помощь опаздывает. Через 4 минуты после остановки сердца оживить человека уже невозможно. Наступает биологическая смерть. Как понять, что помощь опоздала? Допустим, вы во время загородной прогулки на пустынной дороге наткнулись на пешехода, которого сбила машина. Пульса у него нет, и никто не может сказать вам, когда это произошло. В этом случае надо посмотреть на
роговицу глаза. Еѐ внешний вид даст вам самую достоверную информацию об упущенном времени.
Тема 23.
Первая медицинская помощь при остановке сердца. Первая медицинская помощь при инсульте
1.Первая медицинская помощь при остановке сердца.
2. Виды инсультов.
3. Первая медицинская помощь при инсульте.
Реанимация — это восстановление или временное замещение резко нарушенных или утраченных жизненно важных функций организма.
Клиническая смерть является последней обратимой фазой умирания, при которой, несмотря на отсутствие кровообращения в организме и прекращение снабжения его тканей кислородом, в течение определенного времени еще сохраняется жизнеспособность всех тканей и органов, в том числе и высших отделов центральной нервной системы. Благодаря этому имеется возможность восстановления жизненных функций организма с помощью реанимационных мероприятий.
Признаками клинической смерти являются отсутствие сознания, дыхания и сердечной деятельности. Признаком отсутствия дыхания является состояние, когда в течение 10—15 с нет отчетливых координационных дыхательных движений; признаком прекращения сердечной деятельности является отсутствие пульса на сонных артериях. При клинической смерти необходимо немедленное проведение сердечно-легочной реанимации.
К частым причинам клинической смерти можно отнести:
—инфаркт миокарда;
—тяжелую механическую травму жизненно важных органов;
—действие электрического тока;
—острые отравления;
—удушье или утопление;
—общее замерзание;
—различные виды шока.
При клинической смерти необходимы немедленный массаж сердца и искусственная вентиляция легких
Оказание первой помощи при инсульте начинается в первые несколько минут после заболевания. Это поможет избежать развития необратимых процессов в мозге и предотвратить смерть. Известно, что последующие три часа после инсульта являются решающим периодом времени и называются терапевтическим окном. Если доврачебная помощь при инсульте была оказана правильно и в течение этих 3-х часов, то есть надежда на благоприятный исход заболевания и нормальное последующее восстановление функций организма.
Виды инсультов:
1.Ишемический инсульт – инфаркт мозга. Составляет более 75% всех случаев.
2.Геморрагический инсульт – кровоизлияние в мозг.
Инсульт – симптомы и первая помощь
Признаки геморрагического инсульта:
1.Резкая сильная головная боль.
2.Потеря слуха.
3.Рвота.
4.Паралич конечностей.
5.Искаженная мимика.
6.Усиленное слюноотделение.
Симптомы ишемического инсульта:
1.Постепенное онемение конечностей.
2.Слабость в руке или ноге на одной стороне туловища.
3.Нарушения речи.
4.Онемение лица.
5.Головная боль.
6.Головокружение.
7.Потеря координации.
8.Ухудшение зрения.
9.Судороги.
Прежде всего, должна быть вызвана неотложная медицинская помощь при инсульте или при появлении его явных симптомов. Нужно обратить внимание, что при вызове необходимо подробно описать признаки заболевания и состояние больного.
После вызова неврологической бригады необходимо оказать доврачебную помощь пострадавшему от инсульта.
Геморрагический инсульт – первая помощь:
уложить больного на кровать или на пол так, чтобы плечи и голова были немного приподняты (около 30% от поверхности). Важно не слишком перемещать пострадавшего и не позволять ему идти домой, если инсульт произошел на улице;
снять или расстегнуть все сдавливающие предметы одежды (воротник, галстук, ремень);
при наличии протезов во рту их необходимо снять;
обеспечить доступ свежего воздуха;
голову пострадавшего нужно слегка наклонить набок;
при рвоте тщательно очищать ротовую полость с помощью марли или другой натуральной ткани;
к голове приложить что-нибудь холодное (бутылку с водой или замороженный продукт). Компресс прикладывается к той стороне головы, которая противоположна онемевшим или парализованным конечностям;
поддерживать кровообращение в руках и ногах (укрыть одеялом, положить грелку или горчичник);
следить за слюноотделением, вовремя очищать ротовую полость от лишней слюны;
при параличе растирать конечности любой масляно-спиртовой смесью (нужно смешать 2 части растительного масла и 1 часть спирта).
Первая доврачебная помощь при ишемическом инсульте:
уложить больного точно так же, как при геморрагическом инсульте – с приподнятыми головой и плечами;
обеспечить покой и отсутствие перемещений;
поддерживать пострадавшего в сознании с помощью ваты, смоченной в нашатырном спирте или винном уксусе;
следить за нормальным дыханием, не допускать западания языка;
не позволять больному пить никакие лекарства, исключениями могут быть глицин
ипирацетам (они не оказывают побочных действий);
спрыскивать холодной водой лицо и шею один раз в полчаса;
растирать конечности и туловище руками или мягкой щеткой;
при повышенном давлении необходимо согреть больному ноги или поместить их в горячую воду.
Тема 24.
Правила наложения бинтовых повязок
1.Общие требования при наложении бинтовых повязок
2.Основные типы бинтовых повязок.
Общие требования при наложении бинтовых повязок:
•закрывать больной участок тела;
•не нарушать лимфо- и кровообращение;
•повязка должна "быть удобным" для больного;
•также повязка должна сохраняться до следующей перевзяки.
Общие правила наложения бинтовых повязок:
•больного, в зависимости от общего состояния, следует уложить или усадить в удобном положении, чтобы бинтуемая часть тела была неподвижна и накладывать повязку было удобно;
•бинтующий должен стоять лицом к больному, чтобы иметь возможность наблюдать за ним;
•бинтование производт от периферии к центру (снизу вверх) и слева направо по ходу часовой стрелки (за исключением некоторых повязок);
•бинтование следует всегда начинать с закрепляющего хода бинта;
•каждый последующий оборот бинта должен прикрывать предыдущий на 1/2 или 2/3;
•бинт нужно раскрывать по бинтуемой поверхности, не отрывая от неѐ;
•бинтование следует производить оьеими руками: одной раскрыватьголовку бинта, а другой расправлять еѐ ходы;
•бинт нужно равномерно натягивать, чтобы его ходы не смещались и неотставали от бинтуемой поверхности;
•бинтуемым областям тела должны быть преданы такие положения, в котором она будет находиться после наложения повязки;
•при наложении повязки на части тела, имеющие форму конуса (для лучшегоприлегания повязки) необходимо через каждые1-2 оборота перегибать его;
•в конце наложения повязки бинт закрепляется.
Повязка состоит из двух элементов:
o наложение на рану непосредственно перевязочного материала, o фиксирование перевязочного материала на ране.
Основные типы бинтовых повязок:
круговая (циркулярная) - ходы ложатся один на другой;
спиральная - повязка накладывается на конечности и туловище, каждый последующий ход прекрывает предыдущий на 1/2 или 2/3;
ползущая - туры бинта ведут с промежутками (например, если необходимо удержать перевязочный материал на обширной поверхности);
крестообразная (восьмиообразная) - подходит для удобного перебинтования в области затылка, кисти, голеностопного сустава: бинт фиксируют круговыми турами, а затем перекрещивают ихв виде цифры
8;
колосовидное - при наложенииперекреста распологают на одной линии и смещаются при каждом туре на 1/2 или 2/3 ширины бинта. Накладывается на первый палец кисти, плечевой или тазобедренный суставы;
черепашья повязка - накладывается на область пятки, логтевого и коленного сустава, расходящаяся - удобна при повреждении сустава, а сходящаяся - при поражении области выше или ниже сустава;
возвращающаяся повязка - накладывается на голову, кисти,стопу, ампутационную культю, после закрепляющих туровбинтповорачивают под углом 90°,придерживая его левой рукой и обводя бинтуемый участок спереди назад в продольном направлении. После закрепляют вертикальные туры круговыми движениями.
РАЗДЕЛ 4. ОСНОВЫ ЗДОРОВОГО ОБРАЗА ЖИЗНИ.
Тема 25.
Основы медицинских знаний и здорового образа жизни
1.Современные представления о здоровье и болезни.
2.Образ жизни и здоровье.
Проблема сохранения и укрепления здоровья населения в последние годы приобретает особую актуальность в нашей стране — в условиях социально-экономической нестабильности, падения темпов рождаемости, увеличения показателей заболеваемости и смертности, уменьшения средней продолжительности жизни. Такая динамика демографических показателей в России впервые за многие десятилетия привела к устойчивому снижению численности населения.
Очевидно, что для преодоления этих негативных тенденций необходима разработка проектов медико-воспитательной и медико-педагогической работы в образовательных учреждениях — проектов, адекватных значимости проблемы и уровню здоровья учащихся. Это подразумевает подготовку соответствующих специалистов, а также просвещение педагогов любой специальности по вопросам охраны здоровья школьников.
Научной базой для этого является валеология — междисциплинарное учение о здоровье. Центральными понятиями валеологии и медицины являются «здоровье» (лат. valetudo, sanitas) и «болезнь» (лат. morbus, греч. pathos), взаимодействие между которыми может быть описано как «единство и борьба противоположностей».
Что же такое здоровье? Наиболее подходящим для педагога является определение здоровья, приведенное в Уставе Всемирной организации здравоохранения:
«Здоровье — это состояние полного физического, душевного (психического) и социального благополучия, а не только отсутствие болезней».
Болезнь — это совокупность и взаимодействие структурно-функциональных нарушений и защитно-приспособительных реакций целостного организма, возникающие под влиянием внешних и/или внутренних факторов и, как правило, приводящие к нарушению жизнедеятельности.
Здоровье и болезнь — качественно различные состояния, но при этом они находятся в диалектическом единстве. Четкой границы между здоровьем и болезнью, нормой и патологией в большинстве случаев нельзя провести.
В процессе освоения и привития здорового образа жизни необходимо исходить из определенных социально-биологических принципов. К основным социальным принципам ЗОЖ относятся:
•- позитивная мотивированность;
•- эстетичность;
•- нравственность;
•- самоограничительный, волевой характер;
•- альтруистичность;
•- целеустремленность;
•- общественная полезность;
•- аскетичность.
К основным биологическим принципам ЗОЖ относятся:
•- экологичность;
•- соответствие возрасту;
•- энергетическая обеспеченность;
•- упреждающий характер;
•- ритмичность.
Соблюдение большинства из перечисленных принципов при разработке рекомендаций по ведению здорового образа жизни является необходимым условием для формирования культуры человека в вопросах сохранения собственного здоровья.
Реализация концепции здорового образа жизни должна опираться на систему социальноэкономических мероприятий и формирование соответствующих поведенческих правил у населения. Здоровье по сути своей должно быть первейшей потребностью человека, но пути удовлетворения этой потребности носят сложный, специфический, часто противоречивый, опосредованный характер и не всегда приводят к необходимому и желательному результату. Поэтому важнейшую роль играет воспитание у каждого члена общества отношения к здоровью как главной человеческой ценности, а также изучение основных принципов и факторов здорового образа жизни, разработка методологии внедрения их на практике, освоения их людьми.
В достижении последней цели намечаются два пути.
Воспитание человека в составе коллектива с помощью различных форм и методов общественного обучения — педагогическая валеология.
Самовоспитание личности — креативная валеология (от греч. creatio — сотвори): сотвори сам себя.
Целесообразно сочетание обоих вариантов, так как именно оно способствует оптимальному формированию здорового образа жизни.
Учение о здоровом образе жизни является одной из базовых дисциплин, входящих в профессиональную подготовку учителя БЖ. Здоровый образ жизни и безопасность жизнедеятельности неразрывно связаны друг с другом, поскольку общим объектом их приложения является человек и состояние его здоровья.
Задачи ЗОЖ — формирование, укрепление, стабилизация здоровья — напрямую связаны и перекликаются с задачами БЖ как науки о сохранении здоровья в среде обитания, призванной разрабатывать методы и средства улучшения качества жизни и ликвидации последствий неблагоприятных воздействий.
Здоровый образ жизни как система социально-биологических принципов, нравственных позиций и поведенческих норм направлен на установление физического, соматического, морально-психического и общественного благополучия. Эта система является научно обоснованной базой, с помощью которой можно дать оценку потенциальным способностям и реальным возможностям человека противостоять любой из многочисленных опасностей, окружающих его.
Двигательная активность — физиологическая потребность организма. Чем организм моложе, тем больше он нуждается в движениях. Объем и характер двигательной активности человека в большой степени зависят от специфики выполняемого им труда. Тысячелетиями жизнь людей была сопряжена преимущественно с физическим трудом, на который приходилось до 90 % и более всех усилий организма. Изменившиеся условия жизни привели к резкому уменьшению
двигательной активности. В настоящее время ребенок около 85 % времени бодрствования сидит (дома, в школе), а не двигается. Этот дефицит движения ведет к развитию ранее неизвестных патологических состояний, которые прежде всего проявляются в атрофии мышц, потере белка, замене мышечной ткани жировой.
Снижение двигательной активности приводит к нарушению слаженности в работе мышечного аппарата и внутренних органов из-за уменьшения интенсивности проприоцептивной импульсации (передачи внутренних ощущений) из скелетных мышц в центральный аппарат нейрогуморальной регуляции. Изменяется и сама структура скелетных мышц и миокарда.
Длительная гиподинамия (недостаток мышечных усилий) отрицательно сказывается и на ряде других органов и систем: ослабляется капсулярно - связочный аппарат, что приводит к развитию деформаций стопы; слабость мышц стенок сосудов вызывает изменения в функциональном состоянии сердечно - сосудистой системы и как следствие — снижение артериального давления (гипотонию), в результате чего уменьшается работоспособность человека, как физическая, так и умственная.
На уровне внутриклеточного обмена гиподинамия приводит к снижению воспроизводства белковых структур: нарушаются процессы транскрипции и трансляции (считывание генетической программы и ее реализация в биосинтезе различных необходимых веществ). Падает иммунная активность, а также устойчивость организма к перегреванию, переохлаждению, недостатку кислорода.
Питание — источник жизни и здоровья. Изречение «человек есть то, что он ест» показывает, что уже в древности люди понимали роль питания в жизни человека, хотя им были неизвестны основные механизмы пищеварения. В основе сбалансированного питания лежит знание следующих фундаментальных положений о процессах пищеварения:
•приток веществ точно соответствует их потере;
•он обеспечивается путем расщепления компонентов пищи и всасывания молекул органических и неорганических веществ, непосредственно используемых в обмене;
•усвоение пищи осуществляется только поглощающим ее организмом.
С пищей в организм поступают такие сложные вещества, как белки, жиры и углеводы. Они служат источником энергии, необходимой для жизнедеятельности организма, и строительным материалом, идущим на возобновление клеток, тканей и органов человеческого тела.
Одним из основных принципов рационального питания является обеспечение энергетических потребностей организма. Обмен веществ, который происходит в нашем организме, требует постоянного притока энергии. Это позволяет всем органам (сердце, легкие, печень, почки и др.) непрерывно работать, а организму в целом гарантирует высокую активность.
Потребность организма в энергии зависит от ряда факторов: массы тела, возраста, выполняемой работы, физиологического состояния и др. Но основной принцип таков: нам нужно столько калорий, сколько мы их расходуем. Вся энергия, которую тратит человек в ходе обычной жизнедеятельности в течение суток, носит название энергия общего обмена (ЭОО), или общий обмен. Он складывается из трех основных величин.
Расход энергии на основной обмен, т.е. на все функции организма, в том числе на работу внутренних органов и поддержание постоянной температуры тела. На основной обмен веществ человеку требуется в среднем около 1500 ккал. У детей в связи с высокой интенсивностью обменных процессов основной обмен выше, чем у взрослых, в среднем в 1,5 — 2 раза. У мужчин основной обмен выше, чем у женщин, примерно на 10 %. С возрастом энергетическая потребность снижается как у женщин, так и у мужчин.
Прием и усвоение пищи. Этот феномен называется специфически-динамическим действием пищи (СДДП) и заключается в том, что после приема пищи обменные процессы усиливаются и достигают максимума через 3 — 6 ч. Наибольший расход энергии отмечается при усвоении белков и несколько меньший — для углеводов и жиров. При обычном смешанном питании уровень спе¬цифически-динамического действия пищи составляет 10—15 % от уровня основного обмена.
