
- •Этиология и патогенез
- •Классификация
- •Диагностика
- •Геморрагические заболевания, обусловленные патологией сосудов
- •Геморрагические синдромы, обусловленные патологией тромбоцитов (тромбоцитопении и тромбоцитопатии)
- •Геморрагические заболевания, обусловленные нарушениями свёртывающей системы крови
- •Дифференциальная диагностика
Диагностика
Общая диагностика геморрагических заболеваний и синдромов базируется на следующих основных принципах.
Определение сроков возникновения, давности, длительности заболевания и особенностей его течения: начало в раннем возрасте либо у взрослых людей, острое или постепенное развитие геморрагического синдрома, недавнее или многолетнее (хроническое, рецидивирующее) его течение.
Выявление по возможности наследственного генеза кровоточивости (с уточнением типа наследования) или приобретённого характера заболевания. Уточнение возможной связи развития геморрагического синдрома с предшествовавшими патологическими процессами, воздействиями (в том числе и лечебными — применением ЛС, вакцинацией и т.д.) и фоновыми заболеваниями (болезни печени, лейкозы, инфекционно-септические процессы, травмы, шок).
Определение преимущественной локализации, тяжести и типа кровоточивости. Например, при болезни Рандю—Ослера преобладают упорные носовые кровотечения (часто это единственное клиническое проявление); при патологии тромбоцитов — повышенная склонность к образованию синяков, маточным и носовым кровотечениям, при гемофилиях — глубокие гематомы и кровоизлияния в суставы.
Таблица 68-1. Алгоритм доступных диагностических исследований при геморрагических диатезах
|
Время свёртывания | |||||
|
Нормальное |
Увеличенное | ||||
|
Патология тромбоцитов и сосудов |
Коагулопатии | ||||
|
Ретракция сгустка |
Концентрация протромбина | ||||
|
Нормальная |
Неполная |
Нормальная |
Снижена | ||
|
Сосудистая пурпура |
Т ромбоцитопения |
Гемофилия |
Г ипопротромбинемия | ||
|
|
Т ромбоцитопатия |
|
Г ипофибриногенемия | ||
|
|
Тромботическая тромбоцитопения |
Приобретённые дефициты факторов свёртывания | |||
|
|
|
|
ДВС | ||
При дифференциальной диагностике следует учитывать значительные различия в распространённости отдельных геморрагических заболеваний: некоторые из них исключительно редки, тогда как на другие приходится подавляющее большинство встречающихся в клинической практике случаев кровоточивости.
Алгоритм диагностики геморрагических синдромов представлен в табл. 68-1.
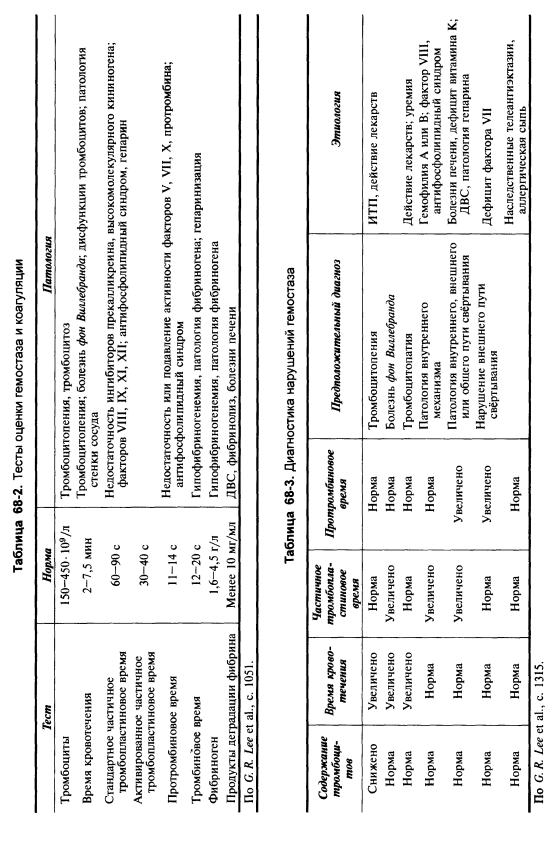
В табл. 68-2 и 68-3 приведены дифференциальные тесты оценки гемостаза при различных геморрагических диатезах.
Геморрагические заболевания, обусловленные патологией сосудов
НАСЛЕДСТВЕННАЯ ГЕМОРРАГИЧЕСКАЯ ТЕЛЕАНГИЭКТАЗИЯ
Наследственная геморрагическая телеангиэктазия (геморрагический ангиома- тоз, болезнь Рандю—Ослера) наследуется по аутосомно-доминантному типу (К).
Этиология и патогенез
Кровоточивость при наследственной геморрагической телеангиэктазии обусловлена недостаточным развитием субэндотелиального каркаса мелких сосудов и неполноценностью эндотелия на отдельных участках сосудистого русла. В детском или юношеском возрасте образуются тонкостенные, легко травмируемые мелкие ангиомы; в ряде случаев также формируются артериовенозные шунты в лёгких и других органах. Неполноценность мезенхимальных тканей также может проявляться повышенной растяжимостью кожи («резиновая кожа»), слабостью связочного аппарата (привычные вывихи, пролабирование створок клапанов сердца). Редко, но это заболевание приводит к смерти от острой постгеморрагиче- ской анемии, когда, например, перевязкой сонных артерий не удаётся остановить носовое кровотечение. Возможно сочетание с болезнью фон Виллебранда.
Клиническая картина и диагностика
Заболевание проявляется рецидивирующими кровотечениями из телеан- гиэктазий, расположенных чаще всего в полости носа. Реже кровоточат телеангиэктазии на кайме губ, слизистых оболочках ротовой полости, глотки, желудка. Количество телеангиэктазий (а соответственно и кровотечений из них) увеличивается в период полового созревания и в возрасте до 20—30 лет. При формировании артериовенозных шунтов могут развиться одышка, цианоз, ги- поксический эритроцитоз. Возможно сочетание с пролапсом створок клапанов сердца (шумы, аритмия), гипермобильностью суставов, вывихами и другими нарушениями, обусловленными неполноценностью тканей мезенхимного генеза, а также с дефицитом фактора фон Виллебранда. Может развиться цирроз печени.
Лабораторные и инструментальные методы. Частые и обильные кровотечения могут привести к развитию постгеморрагической анемии. При формировании артериовенозных шунтов может развиться эритроцитоз, повышение концентрации НЬ в крови; при рентгенологическом исследовании лёгких обнаруживают единичные округлые или неправильной формы тени, нередко ошибочно принимаемые за опухоли.
Диагностика основана на выявлении семейного характера заболевания (однако возможны и спорадические случаи) и обнаружении типичных телеангиэктазий и рецидивирующих кровотечений из них.
Лечение
Для остановки кровотечений используют средства местной и общей гемо- статической терапии (орошения раствором тромбина и 5% раствором аминокапроновой кислоты, тампонада носа масляными тампонами, отслойка слизистой оболочки в области кровотечения, прижигание). Более эффективна криотерапия. Иногда приходится прибегать к хирургическому лечению (иссечение ангиом, пластика перегородки носа, перевязка и эмболизация артерий). Также используют баротерапию, прижигания с помощью лазера. Все эти мероприятия часто дают лишь временный эффект. Введение викасола и хлорида кальция не показано. При сопутствующем дефиците фактора фон Виллебранда проводят трансфузии свежезамороженной плазмы, вводят криопреципитат. При развитии анемии проводят гемотрансфузии, назначают препараты железа.
Профилактика. Больным следует избегать травматизации слизистых оболочек в местах расположения ангиом. Слизистую оболочку носа смазывают ланолином (с тромбином) или нейтральными маслами. При вступлении в брак необходимо медико-генетическое консультирование.
Прогноз в большинстве случаев относительно благоприятный, но иногда развиваются неконтролируемые кровотечения.
ГЕМОРРАГИЧЕСКИЙ ВАСКУЛИТ
Геморрагический васкулит (анафилактоидная пурпура, иммунокомплекс - ный васкулит, болезнь Шёнляйна—Геноха) — кровоточивость, обусловленная поражением сосудов малого калибра иммунными комплексами и компонентами системы комплемента (см. главу 57 «Пурпура Шёнляйна—Геноха»),
Геморрагический васкулит считается первичной болезнью, если не выявляются какие-либо другие причины его возникновения. Клиническая картина обычно яркая — температура до до 38 °С, боли в крупных суставах с их отёком и появление очень характерной сыпи на нижних конечностях до ягодиц. Крайне важно обращать внимание на абдоминальный и почечный синдромы. Так, у детей при ситуациях острого живота во время лапаротомии выявляются характерные высыпания на брюшине. В то же время кожных поражений нет. Почечный синдром — микрогематурия, протеинурия — изредка определяет судьбу больного, которая включает развитие ХПН, назначение программного гемодиализа и транплантацию почки. Лечение заключается в выявлении первичной болезни (опухоль лимфатической системы, коллагеноз, гепатит) и её терапии. При идиопатической, первичной форме лечение включает плазмафе- резы, гепарин, дезагреганты. Кортикостероидные препараты не показаны.
