
- •Последовательность действий:
- •Алгоритм наложения повязки Дезо.
- •Алгоритм: «Повязка на молочную железу»
- •Повязка на грудную клетку
- •Введение назогастрального зонда
- •Оперативная хирургическая техника. Наборы инструментов для хирургических вмешательств. Набор инструментов для операции на костях
- •Хирургический инструментарий.
- •I Раздел: Десмургия. Манипуляционная техника»
- •II. Раздел. Оперативная хирургическая техника.
Повязка на грудную клетку
отрезаем полосу длиной около 2 м;
кладем ее на надплечье так, чтобы один конец был спереди другой сзади;
круговыми восходящими турами бинта забинтовывают грудную клетку до подмышечной впадины;
конец бинта закрепляют на повязке;
свободные концы свисающего бинта завязывают на противоположном надплечье.
Манипуляция: наложение окклюзионной повязки.
Показания: открытый пневмоторакс.
Последовательность действий:
Кожа вокруг раны обрабатывается антисептиком.
Стерильной стороной прорезиненной оболочки ППИ плотно закрывают рану грудной стенки.
Наложить обе подушечки пакета стороной, к которой не прикасались руками на прорезиненную оболочку.
При сквозном ранении прорезиненную оболочку разрывают на две части и ими предварительно закрывают раны грудной клетки, после чего одну подушечку кладут на входное отверстия, другую передвигают по бинту и помещают на выходное отверстие.
Марлевые подушечки укрепляют ходами бинта.
При окончании бинт закрепляют булавкой или путем завязывания тесемок.
Манипуляция: наложение спиральной повязки на голень с перегибами с помощью марлевого бинта.
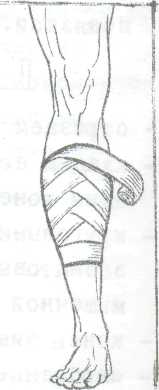
I. Повязку с перегибами накладывают на конические части тела.
2. Накладывают 2-5 циркулярных тура.
Затем бинт ведут косо кверху, большим пальцем придавливают его нижний край и перегибают бинт так, чтобы его верхний край стал нижним.
Далее бинт ведут косо книзу, обходят вокруг конечности и вновь повторяют перегиб.
Все перегибы делают на одной стороне и по одной линии.
Манипуляция: техника проведения туалета ротовой полости и введения назогастрального зонда.
Туалет полости рта:
Последовательность действий:
1. Приготовьте раствор антисептика, пинцет, шпатель, марлевые салфетки, перчатки.
Удобно усадите пациента
Вымойте руки, наденьте перчатки,
Шпателем, который удобнее держать в левой руке, отодвиньте кверху верхнюю губу, обработайте слизистую оболочку верхней десны.
Оберните язык стерильной, марлевой салфеткой и левой рукой осторожно вытяните его изо рта.
Смочите марлевую салфетку антисептическим раствором и, снимая налет, протрите язык, меняя 2-5 раза салфетки.
Снимите перчатки, вымойте руки.
Введение назогастрального зонда
Оснащение:
тонкий стерильный резиновый зонд диаметром 0,5-0,3 см;
вазелин или глицерин;
стакан с водой (30-50мл) и трубочкой для питья;
фонендоскоп, лейкопластырь, безопасная булавка, пробка для зонда, шприц.
Последовательность действий:
Вымойте руки, наденьте перчатки.
Объясните пациенту ход процедуры.
Определите расстояние, на которое должен быть введен зонд (рост минус100).
4. Обработайте конец зонда вазелином.
5. Придайте положение больному «полусидя».
Прикройте грудь пациента салфеткой.
Через нижний носовой ход введите зонд на глубину 15-18см, голова пациента при этом запрокинута назад.
Помогите пациенту занять положение «сидя».
Попросите пациента продолжать заглатывать зонд в желудок, «запивая», его водой, можно добавить в воду кусочек льда для уменьшения тошноты.
Наберите в шприц воздух.
Присоедините шприц к зонду.
Поставьте головку фонендоскопа над областью желудка.
13. Вводите воздух через зонд в желудок под контролем фонендоскопа, вы услышите: звуки, свидетельствующие о поступлении воздуха в желудок.
14. Закрепите зонд лейкопластырем на спинке носа.
Манипуляция: техника выполнения надлобковой пункции мочевого пузыря.
Показания: острая задержка мочи при гипертрофии или аденоме предстательной железы, стенозе уретры, при ущемленном в уретре камне или инородном теле.
Последовательность действий:
1. Перед вмешательством сбрить волосы над лобком.
2. Пациента уложить на спину с приподнятым тазом.
3. Обработать операционное поле антисептиком.
Без анестезии, по средней линии на один поперечный палец выше лона сделать прокол тонкой иглой с заточенным под тупым углом острием, направление иглы по средней линии несколько вверх. В зависимости от толщины брюшной стенки полости мочевого пузыря достигают на глубине 4-8 см, что распознается по поступлению мочи из павильона иглы.
Манипуляция: техника транспортной иммобилизации предплечья.
Показания: закрытые и открытые переломы костей предплечья, лучезапястного сустава, пястных костей и пальцев. Обширные повреждения мягких тканей предплечья, глубокие термические ожоги предплечья и кисти.
Последовательность действий:
В целях создания покоя поврежденной конечности шина должна обеспечить фиксацию лучезапястного сустава и локтевого сустава.
Лестничную шину необходимо подготовить: согнуть под прямым углом так, чтобы конец ее соответствовал длине предплечья и кисти (от кончиков пальцев), а другой до верхней трети плеча.
Перед наложением шины ее необходимо обернуть ватой и бинтом.
Подготовленную шину наложить на поврежденную конечность.
Кисть повернуть ладонью в сторону туловища и фиксировать в положении тыльного сгибания в лучезапястном суставе.
Со стороны ладони вложить ватно-марлевый валик для удержания пальцев в положении полусгибания (т.е. в среднефизиологическом положении).
Шину прибинтовать на всем положении.
Конечность подвесить на косыночной повязке.
Манипуляция: техника наложения транспортной иммобилизации при переломе плеча.
Показания: открытые и закрытые повреждения плечевого сустава, вывихи в плечевом суставе, открытые и закрытые переломы плечевой кости, повреждение костей, образующих локтевой сустав, вывихи в локтевом суставе, обширные повреждения мягких тканей, сосудов и нервов в области плеча и смежных с ним суставов.
Последовательность действий:
Транспортная иммобилизация при указанной локализации повреждений выполняется с помощью стандартной лестничной шины длиной 120 см, по протяженности она должна захватывать всю поврежденную конечность от пальцев до надплечья здоровой стороны.
Предварительно подготовить шину: обернуть ее серой ватой, укрепить последнюю бинтом.
К одному концу шины (по углам) привязывают две марлевые тесемки длиной 75 см каждая.
На расстоянии, равной длине предплечья пострадавшего (40-45 см), изгибают шину под прямым углом.
Накладывающий иммобилизирующую повязку дальнейшее моделирование может произвести на себе: ставит в образованный угол шины свой локоть, захватывает второй рукой со стороны шины второй конец шины и пригибает его к спине.
Шину накладывают на поврежденную конечность, придав ей наиболее физиологическое положение: выводят плечо на 30о вперед, в подмышечную впадину вкладывают валик, концы марлевых тесемок, идущих от свободного конца шины и огибающих спереди и сзади здоровое плечо, привязывают ко второму концу шины.
Шину фиксировать бинтами к конечности и туловищу и подвесить на косыночной повязке.
Манипуляция: техника транспортной иммобилизации при переломе голени.
Показания: переломы костей голени, лодыжек, переломы костей пальцев стопы, повреждения стопы, обширные повреждения мягких тканей, голени.
Последовательность действий:
Для транспортной иммобилизации костей голени используют три лестничные шины Крамера.
По задней поверхности голени и по подошвенной поверхности стопы укладывают лестничную шину, предварительно изогнутую таким образом, чтобы стопа была под углом 90о и оси голени, и имелся изгиб соответственно выпуклости икроножной мышцы и пытки. Верхний конец должен доходить до середины бедра.
Дополнительно с наружной и внутренней стороны накладывается по одной шине соответственно смоделированной.
Шины накладываются с подстилочной прокладкой или ватномарлевыми подушечками, защищающими костные выступы от давления шиной, а затем прибинтовываются к конечности.
Манипуляция: техника транспортной иммобилизации при переломе бедра.
Иммобилизация при помощи лестничных шин.
Последовательность действий:
Две шины связывают вместе по длине, изгибая нижний конец одной шины на расстоянии 20 см от края в поперечном направлении. Эта удлиненная шина предназначена для наложения по наружной поверхности поврежденной конечности и по боковой поверхности туловища до подмышечной впадины.
Вторую лестничную шину подготавливают для укладывания по внутренней поверхности бедра с загнутым в поперечном направлении нижним концом (на стопу).
Третью шину моделируют с углублением для пытки, икроножной группы мышц и небольшой угол сгибания в коленном суставе и подстопником. Эта шина накладывается по задней поверхности конечности.
Внимание: Все шины тщательно обертываются ватой. На конечности фиксируются бинтом.
Манипуляция: техника транспортной иммобилизации при вывихе нижней челюсти.
Последовательность действий:
Подготовить длинный кусок бинта около 1,2 – 1,5 м. Длина неразрезанной середины, которая должна закрывать ватно-марлевую подушечку на подбородке, должна быть 15-20 см.
После укрывания серединой пращи подбородка завязки перекрестить таким образом, что нижние завязки поднять вверх впереди ушей на темя, где и связать узлом (рис. 1).
Верхние завязки идут горизонтально вдоль нижней челюсти на затылок.
Сделать перекрест и направить на лоб, где связать между собой.
Манипуляция: техника транспортной иммобилизации при переломе костей таза.
Последовательность действий:
Пострадавшего с переломом костей таза иммобилизируют в положении «лягушки».
Пострадавшего уложить на жесткие носилки.
Нижние конечности согнуть в тазобедренных и коленных суставах под углом 45о и развести в стороны.
Под колени подложить тугой валик из одежды, одеяла и др. высотой 25-30 см. (на рис. 2 изображено подобное положение больного в кровати).
Манипуляция: техника наложения мазевого компресса.
Последовательность действий:
Объяснить пациенту ход предстоящей процедуры.
Приготовить емкость с мазью, марлевую салфетку, компрессную бумагу, вату, бинт.
Смазать марлевую салфетку (6-8 слоев) мазью.
Приложить салфетку к поверхности кожи.
Поверх салфетки положить компрессную бумагу большего размера (она должна полностью покрывать марлю).
поверх бумаги положить слой ваты, полностью покрывающий два предыдущих слоя.
Закрепить компресс бинтом так, чтобы он плотно прилегал к телу, но не стеснял движений. Компресс оставляют на 6-8 часов.
Вымыть руки.
Манипуляция: техника применения пузыря со льдом.
Показания: действие сухого льда (пузырь со льдом) обусловлено сужением кровеносных сосудов кожи и более глубоко расположенных органов и тканей, а также снижением чувствительности нервных рецепторов. Его применяют при кровотечениях, острых воспалительных процессах в брюшной полости, ушибах, в послеоперационном периоде.
Последовательность действий:
Открыть крышку пузыря и положить в него кусочки льда, затем налить холодную воду (14-16о).
Положить пузырь со льдом на гладкую поверхность и завинтить крышку. По мере таяния льда в пузыре воду сливают, а кусочки льда добавляют. Пузырь со льдом можно держать длительное время, но через каждые 20-30 минут его необходимо снимать на 10-15 минут.
Манипуляция: техника наложения компресса на мошонку, используя повязку-супсензорий.
Оснащение: лекарственный препарат для компресса, марля, компрессная бумага, вата, бинт.
Последовательность действий:
На марлю нанести лекарственный препарат (мазь, раствор).
Закрыть мошонку марлей, сверху положить компрессную бумагу, затем вату (см. техника наложения компресса).
Все это фиксировать повязкой – супсензорий: сделать из широкого бинта пращу. Мошонку поместить в среднюю часть пращи, задние и передние завязки объединить и, проходя по лобку, привязывают к пояску спереди.
Манипуляция: техника наложения и снятия швов.
Наложение кожных швов (соединение швов).
Последовательность действий:
Наложение узлового шва. Кожу вокруг раны обработать антисептиком.
Края раны кожи захватить пинцетом.
Сделать укол на расстоянии 0,5-1 см от края насаживания пинцетом ткань на иглу и провести ее через всю толщу кожи.
На другой стороне сделать выкол из глубины к наружи движением руки соответственно кривизне иглы.
Сблизить края раны пинцетом, точно сопоставляя друг с другом однородные ткани, завязать узел и разместить его сбоку от раны.
Узловые швы наложить на расстоянии 1,5 см друг от друга.
Швы обработать антисептиком и наложить стерильную повязку.
Манипуляция: техника снятия кожных швов.
Последовательность действий:
Швы обработать раствором йодоната.
Захватив узел шва пинцетом, легким потягиванием выводят подкожную часть нити (она белого цвета в отличие от накожной части).
Подведя острую браншу ножниц под белую часть нити ее рассечь у поверхности кожи.
Шов легко удалить.
Снятые нити уложить на салфетку.
После снятия швов линию швов обработать йодонатом и сделать стерильную повязку.
Манипуляция: техника катетеризации мочевого пузыря.
Показания:
эвакуация мочи при нарушении самостоятельного мочеиспускания;
промывание мочевого пузыря;
получение мочи для лабораторных исследований.
Противопоказания:
острое воспаление мочеиспускательного канала;
повреждение мочеиспускательного канала;
спазм сфинктера мочевого пузыря.
Последовательность действий:
Положение больного на спине, ноги согнуты в коленях и раздвинуты.
Между ног устанавливается лоток. Половой член ниже головки схватить салфеткой, средним и безымянным пальцами левой руки берут его, открывают головку, тщательно ее протирают салфеткой с фурациллином.
Указательным и большим пальцем сдавливают головку полового члена, чтобы раскрыть наружное отверстие мочеиспускательного канала.
В раскрытое наружное отверстие наливают несколько капель глицерина или стерильно вазелинового масла.
катетер смазывают глицерином.
Правой рукой стерильным пинцетом захватывают катетер, отступая 5 см от его клюва, второй конец катетера зажимают между 4 и 5 пальцами той же руки.
Первые 4-5 см катетера вводят пинцетом, удерживая его фиксирующими головку пальцами левой руки.
Далее катетер перехватывают пинцетом еще на 5 см от головки и медленно погружают в мочеиспускательный канал.
Одновременно левой рукой натягивают половой член на катетер, что способствует лучшему его продвижению по мочеиспускательному каналу.
При прохождении перепончатой части мочеиспускательного канала может встретиться некоторое сопротивление. Выжиданием 3-5 минут и после прохождения спазма мышц промежности снова продвигаем его вперед.
как только катетер войдет в мочевой пузырь, появляется моча.
Манипуляция: техника проведения туалета раны.
Последовательность действий:
Приготовьте антисептические растворы, стерильные салфетки, марлевые шарики, пинцеты, корнцанг, лоток для использованного материала, две пары стерильных перчаток.
Наденьте перчатки. Осмотрите рану. Оцените ее состояние.
Марлевым шариком, смоченным в йод-бензине, очистите кожу вокруг раны от грязи и инородных тел. Движения осуществляйте от раны к периферии.
Шарики меняйте до тех пор, пока кожа вокруг раны не станет чистой.
Рану обработайте перекисью водорода и фурациллином.
Края раны обработайте йодонатом или йодопироном.
Смените перчатки и наложите асептическую повязку на рану.
Манипуляция: техника обработки операционного поля гибитаном (хлоргексидана биглюконатом).
Последовательность действий:
Для мытья медсестра подает хирургу корнцанг с салфеткой, смоченной в бензине.
После этого операционное поле вытирается сухой салфеткой, и корнцанг сбрасывается в таз.
Затем медсестра подает второй корнцанг с салфеткой смоченной гибинатом. Операционное поле обрабатывается дважды в течение 3 минут.
Дополнительно обработку кожи этим же раствором производят перед зашиванием кожи, и после наложения швов.
Манипуляция: техника определения резус-принадлежности крови экспресс методом.
Оснащение: универсальная сыворотка анти-резус, контрольная сыворотка, исследуемая кровь, пробирки, изотонический раствор хлорида натрия, песочные часы.
Последовательность действий:
В одну из пробирок по стенке поместить две капли анти-резус сыворотки, в другую – контрольную сыворотку.
Осторожно по стенке к сыворотке добавить каплю крови в десять раз меньшую по отношению к сыворотке.
Пробирку расположить почти горизонтально и медленно вращать вокруг своей оси так, чтобы находящиеся там сыворотка и кровь смешались, обволакивая стенки пробирки, создавая тонкий слой на стенке.
На третьей минуте в пробирки добавить одну каплю физиологического раствора и вновь осторожно перемешать.
На пятой минуте реакцию оценить: если в пробирке с сывороткой анти-резус – произошла агглютинация – кровь считать резус – положительной, если агглютинации нет – кровь резус – отрицательная. В пробирке с контрольной сывороткой агглютинации быть не должно.
Манипуляция: техника промывания мочевого пузыря.
Показания: удаление из пузыря гноя, продуктов распада ткани или мелких камней, а также перед цистоскопией. Промывание производят при помощи резинового катетера. Предварительно устанавливают емкость мочевого пузыря, измеряя количество мочи, выделенной за одно мочеиспускание.
Оснащение: необходимое для катетеризации мочевого пузыря - стерильный вазелин, стерильные салфетки, стерильные перчатки – 2 пары, пинцеты, стерильный катетер, антисептики. Шприц Жане, антисептический раствор, подогретый до 37о
Последовательность действий:
Уложить больного в урологическое кресло.
Соблюдая асептику и антисептику произвести катетеризацию мочевого пузыря.
Опорожнить мочевой пузырь и соединить шприц Жане с катетером.
В мочевой пузырь ввести 200-300 мл теплого антисептического раствора (2% раствора борной кислоты, 0,02% раствор фурациллина, калия перманганата 1:1000).
Разъединить катетер и шприц, дать жидкости свободно вылиться из мочевого пузыря.
Промывание повторять до чистой промывной жидкости.
После промывания мочевой пузырь наполовину заполнить раствором и удалить катетер.
после этого больной находиться в постели 30-60 минут.
Частоту промывания и их число определяет врач. Обычно делают 10-12 промываний.
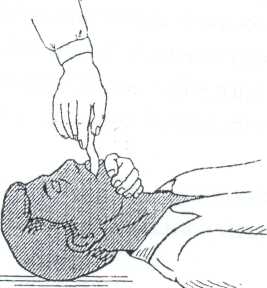
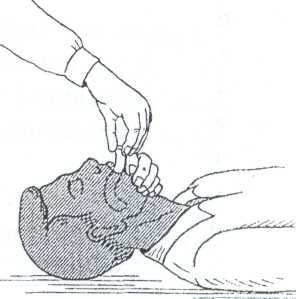
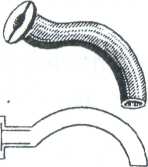
Манипуляция: техника введения воздуховода.
Показания: для предупреждения асфиксии.
Техника введения: воздуховоды вводят вращательными движениями, как показано на рисунке. Однако воздуховоды легко смешаются и требуют постоянного наблюдения.
Манипуляция: техника наложения пращевидной повязки на нос.
Показания: повреждения, состояния после оперативных вмешательств.
Последовательность действий:
От бинта отрезать полосу длиной от 75 см до 1 м.
Концы этой полосы разрезать для получения четырех повязок и неразрезанной середины длиной около 15 см.
Рану на носу закрыть стерильной салфеткой.
Поверх салфетки поперек лица накладывают среднюю часть пращи.
Завязки перекрестить в области скул – верхнюю отпускают, проводят под ушами, и завязать узлом на шее. Нижнюю часть завязок поднять вверх и завязать на затылке.
Манипуляция: техника наложения колосовидной повязки на плечо.
Последовательность действий:
Закрепляющий тур проводят вокруг верхней трети плеча.
По наружной поверхности поврежденного плеча сзади через подмышечную впадину на плечо.
Далее по спине через здоровую подмышечную впадину на переднюю поверхность грудной клетки.
Затем бинт переводят на плечо и, перекрещивая ранее наложенный тур, делают петлю вокруг плечевой кости с внутренней стороны.
Снова после перехлеста в области плечевого сустава бинт ложится на предыдущий тур (2), закрывая его на 2/3 ширины, и полностью повторяют его ход, идя в подмышечную впадину на здоровой стороне.
Повторяют ходы бинта, пока не закроют весь сустав. Закрепляют конец бинта на груди булавкой.
Манипуляция: техника наложения крестообразной повязки на затылок.
Показания: фиксация перевязочного материала на шее и затылке.
Последовательность действий:
Закрепляющий тур вокруг головы.
Затем бинт ведут выше и сзади левого уха на затылок и шею.
Далее бинт обходит шею справа и спереди.
Выходит на затылок слева снизу и перекрещивает предыдущий ход бинта.
Идет вверх через темя и затылок на лоб.
Совершив, таким образом, несколько 8-образных туров перекрывая каждый предыдущий тур на 2/3 ширины, удается закрыть рану в лобной и затылочной области.
Закрепляющий тур вокруг головы.
Манипуляция: техника наложения лейкопластырной повязки.
Показания: небольшие повреждения, сближения краев раны.
Техника: на рану накладывается стерильная салфетка или несколько, в зависимости от количества экссудата из раны, прикрепляется полосками лейкопластыря с обеих сторон. В настоящее время в аптеках продается специальный бактерицидный пластырь, на внутренней стороне которого имеется марля, пропитанная бактерицидным составом, применение этого пластыря обеспечивает быстрое заживление мелких ран.
Примечание: длительное применение лейкопластыря может вызвать раздражение кожи, образование пузырей, мацерацию.
Манипуляция: техника вправления вывиха плеча по Джанелидзе.
Последовательность действий: перед вправлением в полость сустава вводят 25-50 мл 1% раствора новокаина, инъекция производится с помощью длинной тонкой иглы.
Этапы вправления:
больного уложить на стол той стороной туловища, где имеется вывих;
край стола должен упираться в подмышечную впадину;
голова больного поддерживается помощником или укладывается на маленький подставной столик;
вывихнутая рука свободно свешивается вниз;
под влиянием тяжести руки через 10-20 минут происходит расслабление мышц плечевого пояса;
тогда взять двумя руками вывихнутую руку больного за предплечье согнуть ее в локте;
оттянуть прямо книзу и слегка вращать, сначала кнаружи, а затем внутрь;
в этот момент послышится щелчок, что свидетельствует о вправлении вывиха;
после вправления вывиха в подмышечную впадину положить ватный валик, конечность иммобилизировать гипсовым бинтом на 7-10 дней.
Манипуляция: техника проведения пальпации периферических лимфатических узлов.
Осмотр и пальпация периферических лимфатических узлов входит в объективное обследование пациента.
Осмотр: отмечается локализация, цвет кожи над узлом, наличие изъявлений или свищей.
Пальпация: оценивается локализация, размеры консистенция, болезненность, подвижность, спаянность с кожей или между собой в конгломераты (пакеты).
Последовательность действий:
Прижмите второй – пятый пальцы обеих рук к нижней челюсти.
Также пропальпируйте шейные лимфоузлы по переднему и заднему краям грудино-ключично-сосцивидной мышцы.
Надключичные лимфоузлы пальпируйте над ключицей.
Пальпация подмышечных узлов:
пациент отводит руку в сторону и вверх;
подведите пальцы в подмышечную область;
в процессе опускания пациентом руки делайте пальцами движения сверху вниз;
Паховые лимфоузлы пальпируйте в поперечном к пупартовой связке направлении.
Манипуляция: техника пальпации живота по Образцову – Стражеско.
Цель: оценка
наличие болезненности, напряжение мышц брюшной стенки;
расхождение прямых мышц живота и наличие грыж;
перитонеальные симптомы – симптом Щеткина-Блюмберга.
Пальпация сигмовидной кишки:
четыре слегка согнутые пальцы правой руки установите на передней брюшной стенке, на границе средней и наружной трети линии, соединяющей пупок с передней верхней остью подвздошной кости, параллельно длиннику сигмовидной кишки;
во время вдоха пациента движение пальцев правой руки по направлению к пупку создайте кожную складку;
во время выдоха пациента пальцы плавно погружайте в брюшную полость;
достигнув задней брюшной стенки, скользите по ней перпендикулярно к длиннику сигмовидной кишки по направлению от пупка к передней верхней ости подвздошной кости (ощупывающие пальцы перекатываются через сигмовидную кишку).
Определите толщину, консистенцию, характер поверхности, перистальтику, подвижность и урчание сигмовидной кишки.
Пальпация слепой кишки:
четыре полусогнутых сложенных вместе пальца правой руки установите параллельно длиннику кишки;
во время вдоха пациента движением пальцев по направлению к пупку создайте кожную складку;
во время выдоха пальцы постепенно погружайте в брюшную полость, дойдите до задней брюшной стенки;
скользите по ней перпендикулярно кишке, по направлению к правой передней ости подвздошной кости.
Определите толщину, консистенцию, характер поверхности, болезненность, перистальтику, подвижность и урчание слепой кишки.
Пальпация восходящей и нисходящей части ободочной кишки:
кисть левой руки ладонной поверхностью подложите под правую половину поясницы, а потом под левую;
левая рука должна быть прижата к соответствующей половине поясничной области и направлена навстречу пальпирующей правой (бимануальная пальпация);
полусогнутые в суставах и сомкнутые вместе пальцы правой руки установите в области правого и левого флангов, по краю прямой мышцы живота, параллельно кишке, у места ее перехода в слепую (или сигмовидную кишку);
во время вдоха пациента поверхностным движением пальцев правой руки по направлению к пупку создайте кожную складку;
во время выдоха пальцы погружайте в брюшную полость до задней брюшной стенки, пока не появится ощущение соприкосновения с левой рукой;
скользящим движением пальцев правой руки перпендикулярно оси кишки перекатывайте их через восходящий отрезок;
Пальпация поперечно-ободочной кишки:
согнутые пальцы обеих рук установите по бокам белой линии. Параллельно искомой кишке, т.е. горизонтально, на 2-3 см ниже большой кривизны желудка;
движением пальцев рук во время вдоха пациента отодвигайте кожу вверх;
во время выдоха постепенно погружайте пальцы в брюшную полость до соприкосновения с ее задней стенкой и скользите по ней вниз. При скольжении пальцы одной или обеих рук перекатываются через поперечно-ободочную кишку.
пальпация желудка:
четыре сложенных вместе полусогнутых пальца правой руки установите в эпигастральной области на 3-5 см ниже мечевидного отростка параллельно положению большой кривизны желудка;
во время вдоха пациента движением пальцев вверх к мечевидному отростку создайте кожную складку;
во время выдоха кончики пальцев погружайте вглубь и по достижении позвоночника скользите ими сверху вниз.
В норме большая кривизна желудка находится у мужчин на 3-4- см, у женщин – на 1-2 см выше пупка и пальпируется в 50-60% случаев.
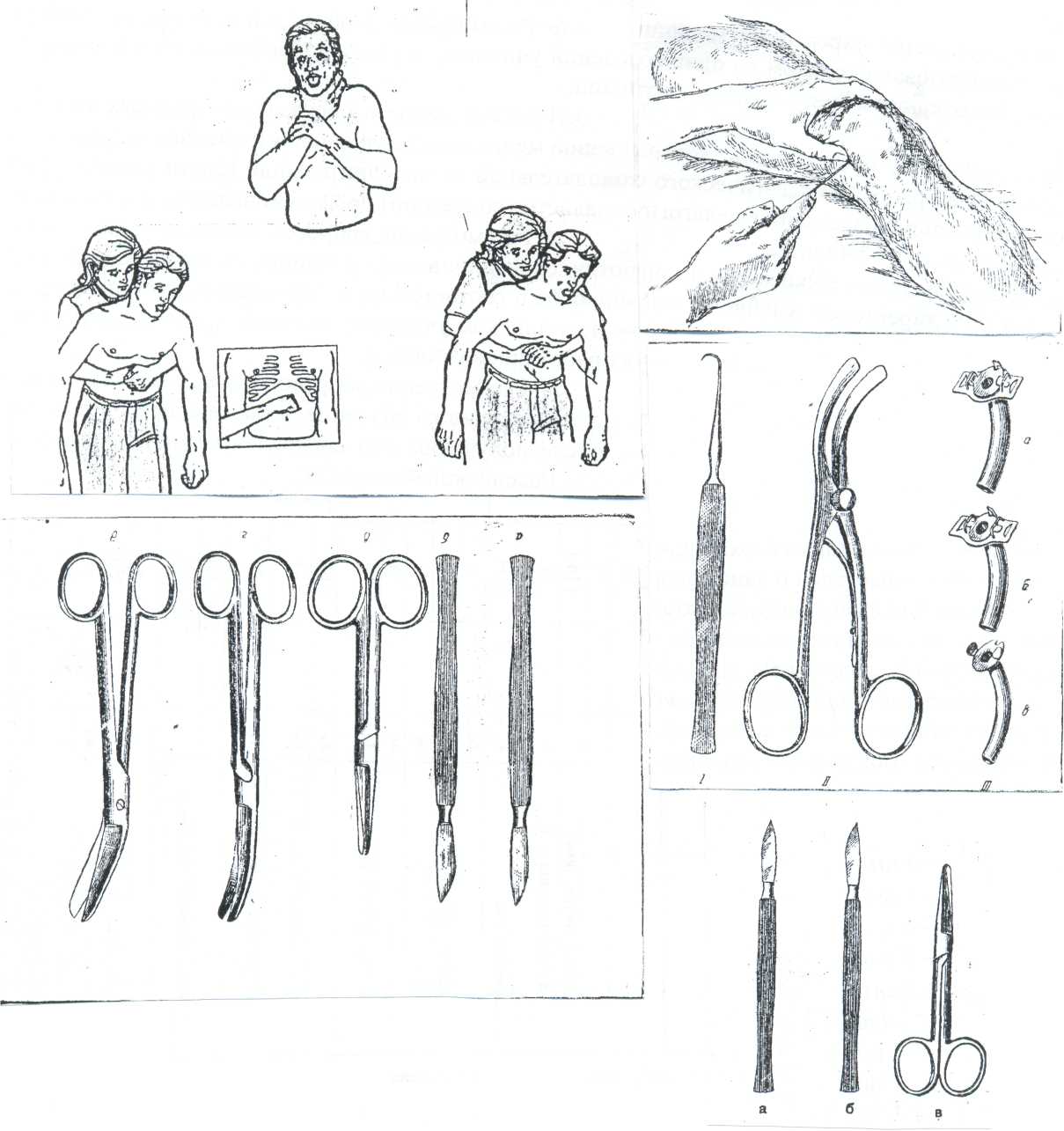
Манипуляция: техника удаления инородного тела путем проведения грудных толчков.
Последовательность действий:
Убедитесь в наличии симптомов закупорки дыхательных путей, пострадавший не может кашлять, говорить, дышать.
При наличии этих симптомов выполните абдоминальные толчки.
Для этого:
встаньте позади пострадавшего, руками обхватите вокруг талии;
сложите пальцы левой руки в кулак, и крепко прижмите его со стороны первого пальца к животу пострадавшего в эпигастральной области;
обхватите кулак левой рукой;
вдавите кулак в эпигастральную область быстрым толчком вверх;
повторяйте абдоминальные толчки до тех пор, пока дыхательные пути не освободятся.
Если у пострадавшего избыточная масса тела или пострадавшая беременна, толчки производите в средней трети грудины.
Манипуляция: техника проведения экстренной сердечно-легочной реанимации.
Показания: острая дыхательная недостаточность, острая остановка дыхания, прекращение деятельности сердца.
Противопоказания: непроходимость дыхательных путей, вызванных дифтерийной палочкой (круп), инородными телами и повреждением гортани лица, проникающие ранения грудной клетки, ранения сердца, пневмоторакс, внутрисердечные геморрагии, гемоторакс.
Последовательность действий:
Перед началом СЛР следует очень быстро уложить больного на спину.
Очистить рот пострадавшего пальцем, обернутым носовым платком, марлей или при помощи любого отсоса.
Освободить его шею и грудь от одежды.
Отвести голову пострадавшего назад.
Для более полного раскрытия дыхательных путей выдвинуть челюсть вперед.
Для предотвращения западания языка воздуховод вводят в глотку.
Для проведения дыхания способом «изо рта в рот» проводящий реанимации сделав глубокий вдох и плотно прижав свой рот ко рту больного, вдувает в его легкие выдыхаемый воздух. При этом рукой, находящейся у лба пострадавшего, он зажимает нос.
Число дыханий 16-20 в минуту.
При отсутствии пульса на сонной артерии необходимо производить закрытый массаж сердца.
Реаниматор становится сбоку от больного и проксимальными частями ладоней, наложенных одна на другую, при максимально разогнутой кисти производит толчкообразные надавливания на нижнюю треть грудины с такой силой, чтобы прогнуть ее по направлению к позвоночнику на 4-5 см. Частота компрессий 50-70 в минуту.
Если реанимацию осуществляют два человека, следует производить одно вдувание в легкие после каждых 5 надавливаний на грудину. Если реаниматор один – 15 компрессий и 2 сильных быстрых вдоха.
Эффективность массажа и ИВЛ оценивается по появлению пульса на артериях, повышению АД до 60-80 мм.рт.ст. сужению зрачков и появлению реакции их на свет, исчезновению синюшной окраски, последующему восстановлению самостоятельного дыхания.
Манипуляция: техника заполнения одноразовой системы для переливания.
Инфузия: введение в организм больного больших количеств жидкости, минуя пищеварительный тракт
Оснащение: стерильная пеленка, стерильная система для переливания, спирт, шарики для обработки флакона, пинцет, зажим, подставки для флакона и системы для переливания.
Последовательность действий:
Обработать руки с мылом дважды.
Взять флакон с раствором, проверить соответствие лекарств, стерилизации, заготовки, герметичность упаковки, прозрачность жидкости.
С флакона пинцетом снять крышку.
Резиновую пробку протереть 96% спиртом.
На стерильной пеленке разложить все составные части системы.
Длинную иглу (воздуховод) вколоть как можно глубже через пробку флакона.
Вторую короткую иглу вколоть рядом с первой, эта соединена с системой.
Флакон перевернутый вверх дном так, чтобы капельница была выше уровня жидкости во флаконе, а трубка, ведущая от нее к канюле внизу.
Постепенно опуская периферический конец системы, вытеснить воздух из капельницы.
Флакон фиксировать к стойке.
Заполнив раствором резервуар фильтра наполовину, опустить корпус фильтра в рабочее положение и заполнить всю систему, удаляя при этом из нее воздух, после чего пережать ее зажимом.
Канюлю закрыть стерильной салфеткой.
Освободить иглу от колпачка, произвести пункцию вены, снять зажим и присоединить канюлю, начать переливание.
Скорость переливания контролировать визуально по частоте капель и регулировать зажимом.
Манипуляция: техника наложения повязки «Уздечка».
Показания: повреждения лица, подбородочной области и волосистой части головы.
Последовательность действий:
Первый тур закрепляющий, циркулярный вокруг головы через лобные и затылочные бугры.
Через затылок к подбородку.
Вверх через подбородок к темени.
Вниз к подбородку.
К темени.
Через подбородок вокруг головы.
Закрепляющий вокруг головы.
Манипуляция: техника пальпации молочных желез.
Обследование молочных желез обязательно проводить при обращении женщины к гинекологу и хирургу.
Кроме того, очень важно не менее раза в месяц проводить самообследование. Это является наиболее эффективной профилактикой опухолевых заболеваний молочных желез.
Осмотр: руки завести за голову, обратить внимание на форму молочных желез, их симметричность, наличие деформации, втяжений, складок, рубчиков, выбуханий. Форма и состояние сосков.
Пальпация: проводится последовательно от наружного верхнего квадратика по часовой линии, т.е. далее осматривается внутренний верхний квадрат, затем внутренний нижний и наконец наружный нижний квадрат. Вначале пальпация проводится поверхностная, а затем более глубокая.
В той же последовательности необходимо провести пальпацию и в положении женщины лежа. Обязательно пальпируются регионарно расположенные лимфатические узлы и оцениваются их состояние. При обнаружении опухолевидных образований необходимо срочно провести дообследование: УЗИ молочных желез, маммаграфию и проконсультировать женщину у специалиста – маммолога.
