
ФЕДЕРАЛЬНОЕ АГЕНТСТВО ПО ОБРАЗОВАНИЮ
ОБНИНСКИЙ ИНСТИТУТ АТОМНОЙ ЭНЕРГЕТИКИ –
Федерального государственного бюджетного образовательного учреждения высшего профессионального образования
«Национальный исследовательский ядерный университет «МИФИ»
(ИАТЭ НИЯУ МИФИ)
Медицинский факультет
Кафедра инфекционных болезней,
общественного здоровья и здравоохранения.
И.о. зав. кафедрой, профессор Золотарев Ю.В.
Преподаватель: Золотарев Ю.В.
РЕФЕРАТ
«Организация стационарной медицинской помощи»
Подготовила:
Студентка ЛД2Б
Саркисян А.А.
Обнинск 2012г.
Общая характеристика медицинской помощи в больничных
( стационарных) условиях
В больничных условиях оказывается преимущественно специализированная, в том числе высокотехнологичная, медицинская помощь при заболеваниях и состояниях, требующих круглосуточного наблюдения, применения интенсивных методов лечения или изоляции пациента.
В настоящее время в системе здравоохранения Российской Федерации функционирует около 6,5 тыс. больничных учреждений (в 1990 г. — 12,5 тыс.) обшей мощностью 1,4млн коек. В больничных учреждениях сосредоточены основные ресурсы здравоохранения — здания, дорогостоящее оборудование, специализированные (и, как правило, высококвалифицированные) медицинские кадры.
Важный раздел деятельности больниц — обеспечение преемственности в обследовании и лечении больных между поликлиникой и стационаром, которая достигается:
взаимно обменом информацией между врачами поликлиники и стационара о состоянии больных, направленных на госпитализацию и выписанных из стационара (направление, выписки из амбулаторной карты в стационар при госпитализации планового больного и выписки из истории болезни в поликлинику и др.);
активным привлечением врачей стационара к участию в диспансеризации и анализу ее эффективности
осуществлением специалистами стационара мероприятий по повышению квалификации врачей поликлиники (совместные клинические конференции, анализ ошибок, проведение консультаций и т.п.), участие в повышении квалификации врачей (курсы, обучение на рабочих местах и т.п.).
Городская больница
Ведущее больничное учреждение — городская больница — ЛПУ или МО, обеспечивающее квалифицированное обслуживание населения на основе достижений современной медицинской науки и техники.
По виду, объему и характеру оказываемой медицинской помощи и организации работы городская больница может быть:
по профилю — многопрофильной или специализированной;
по организации — объединенной или не объединенной с поликлиникой;
по объему деятельности — различной категорийности (коечной мощности)
Структура
объединенной больницы
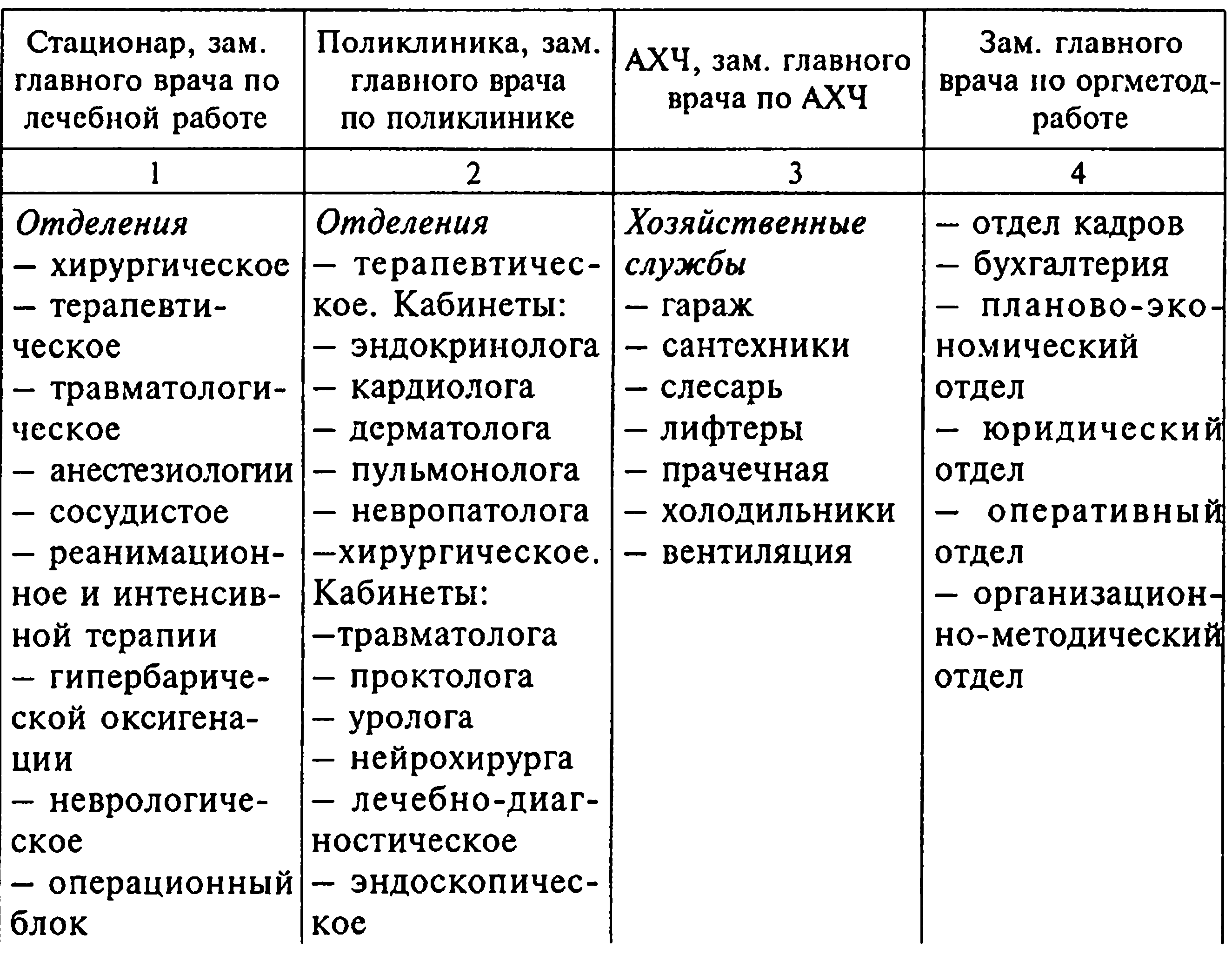

Основная задача городской больницы — оказание высококвалифицированной лечебно-профилактической помощи населению.
По профилю среди больничных учреждений преобладают многопрофильные или общие стационары, в которых имеются отделения по различным врачебным специальностям. Специализированные стационары (такие, как, например, кардиоревматологические, инфекционные, гастроэнтерологические, пульмонологические, дерматовенерологические, родильные дома, офтальмологические) обычно расположены в крупных городах. Как общие, так и специализированные стационары могут быть клиническими базами медицинских вузов, университетов, академий, научно- исследовательских институтов.
Центры специализированной медицинской помощи (по онкологии, хирургии, кардиологии, пульмонологии, нефрологии, гастроэнтерологии, охране здоровья матери и ребенка) в качестве научных, организационно-методических и лечебно-диагностических объединений ведут поиск новых эффективных средств и методов профилактики, диагностики и лечения соответствующих заболеваний, разрабатывают рациональную организацию специализи рованной медицинской помощи, готовят высококвалифицированные кадры, а также оказывают населению высокотехнологичную медицинскую помощь.
Главный врач больницы отвечает за всю лечебно-профилактическую, административно-хозяйственную и финансовую деятельность учреждения. Главный врач объединенной с поликлиникой больницы имеет заместителей по медицинской, поликлинической и административно-хозяйственной работе.
Главный врач организует и контролирует правильность и своевременность обследования и лечения больных, уход за ними, диспансерное обслуживание, проведение профилактических и противоэпидемических мероприятий в районе деятельности больницы, повышение квалификации медицинского персонала, правильность ведения историй болезни, обеспеченность больницы медицинским и хозяйственным оборудованием. Он систематически анализирует показатели деятельности больницы, утверждает планы работы и ее смету, контролирует правильность расходования материалов и медикаментов, отвечает за санитарное состояние больницы, за подбор и расстановку кадров.
Заместитель главного врача по медицинской части отвечает за качество всей медицинской деятельности больницы; непосредственно руководит лечебно-профилактической и санитарно- противоэпидемической работой; проверяет эффективность лечебно-профилактических мероприятий; анализирует каждый случай смерти в стационаре и на дому; обеспечивает правильную организацию лечебного питания и ЛФК; организует консультативную помощь больным.
Заместитель главного врача по поликлинике, непосредственно, руководит работой поликлиники и организует поликлиническую помощь населению; разрабатывает планы лечебно-профилактических и противоэпидемических мероприятий поликлиники и обеспечивает их выполнение; назначает контрольно-экспертную комиссию и руководит ее работой; организует диспансерное наблюдение за установленными контингентами населения и осуществляет контроль его качества и эффективности; систематически изучает заболеваемость населения района обслуживания.
Заместитель (помощник) главного врача по административно- хозяйственной части руководит всей административно-хозяйственной деятельностью больницы, обеспечивает снабжение предметами хозяйственного оборудования и инвентарем, продуктами питания , топливом, горячей водой, освещением, организует питание больных, отопление, проведение ремонта, противопожарные меры, бельевое хозяйство, транспорт и др.
Статистическая отчетность больницы
Основные статистические учетные формы по стационару:
медицинская карта стационарного больного (история болезни);
листок учета больных и коечного фонда;
карта выбывшего из стационара;
больничный лист.
Эти и другие учетные статистические формы используются при составлении годового отчета.
Для анализа деятельности стационара рассчитывают среднегодовую занятость койки, оборот койки, среднюю длительность пребывания больного в стационаре, летальность, частоту расхождения клинических и патолого-анатомических диагнозов.
Основные тенденции в организации медицинской помощи в больничных и амбулаторных условиях в РФ и за рубежом
Основные изменения в системе организации медицинской помощи в больничных условиях вызваны появлением новых, более сложных и интенсивных диагностических, операционных и лекарственных технологий оказания медицинской помощи. Это привело, с одной стороны, к удорожанию медицинской помощи, а с другой — к уменьшению длительности пребывания больного на койке. Например, появление эндоскопических хирургических технологий позволило сократить число дней пребывания больного на койке.
В ряде случаев это повлекло за собой сокращение коечного фонда больниц (слияние, поглощение, закрытие больниц), а также обусловило организацию при них амбулаторных отделений («хирургия одного дня»). При больницах появились отделения планирования выписки больных, отделения с менее интенсивными технологиями лечения (реабилитационные и восстановительные). В ряде случаев появилась необходимость открытия недорогих гостиниц при больницах.
Следует четко понимать, что при любом сокращении коечного фонда больниц должны сохраняться территориальная доступность медицинской помощи населению и обеспечение его потребностей в медицинской помощи. Это можно обеспечить путем увеличения доступности других видов медицинской помощи (например, ПМСП в амбулаторных условиях, реабилитационной и медико-социальной помощи в больничных условиях).
Основные изменения в системе организации медицинской помощи в амбулаторно-поликлинических условиях вызваны появлением новых ЛС, позволяющих оказывать медицинскую помощь в амбулаторных условиях. Например, появление современных ЛС для лечения язвенной болезни желудка и двенадцатиперстной кишки, лекарств для лечения бронхиальной астмы, гипертонической болезни сняло необходимость госпитализации больных в стационар.
Также изменения в системе организации медицинской помощи происходят в связи с демографическими факторами: ростом доли пожилого населения и соответственно увеличением числа больных, страдающих несколькими хроническими заболеваниями. Все это предъявляет новые требования к деятельности амбулаторно- поликлинического звена, среди них:
необходимость увеличения численности врачей первичного контакта, придания им функций координатора и организатора медицинской помощи пациентам;
организация отделений неотложной помощи, стационара «надому» и профилактических кабинетов при поликлиниках.
Рост доли пожилого населения повлек за собой необходимость расширения службы длительного ухода за пожилыми пациентами и инвалидами как в стационарных, так и в амбулаторных условиях.
Усложнение технологий оказания медицинской помощи, появление новых видов поставщиков медицинских услуг, децентрализация (передача полномочий оказания медицинской помощи на муниципальный уровень) и коммерциализация (появление в системах здравоохранения поставщиков медицинских услуг частной формы собственности) потребовали разработки специальных мер по координации медицинской помощи пациентам. Эти меры предпринимаются в больницах, например, формируются специальные отделения по выписке и организации долечивания больных.
Из современных тенденций в организации медицинской помощи, произошедших за рубежом и в ряде случаев в РФ, наиболее результативными и экономическими эффективными зарекомендовали себя:
реструктуризация больничных коек по интенсивности лечения (интенсивного лечения, реабилитации и долечивания, длительного ухода);
организация выделенных из структуры стационара диагностических, амбулаторных хирургических и реабилитационных центров;
внедрение системы стандартов качества МО (стандартов аккредитации медицинских организаций);
долгосрочное планирование численности и структуры коечного фонда;
рационализация медицинской помощи с учетом стандартов и планов ведения больных;
внедрение системы непрерывного медицинского образования (НМО) для медицинских работников;
внедрение специальных программ по управлению хроническими заболеваниями, которые за счет комплексных мер по профилактике обострений этих заболеваний позволяют избежать обострений и, как правило, связанных с ними дорогостоящих госпитализаций.
Направления реструктуризации коечного фонда больниц
1.Организация больниц (отделений) с высокой интенсивностью лечебно-диагностического процесса. В основном это стационары, в которых оказывается экстренная интенсивная медицинская помощь. Такие МО должны быть оснащены соответствующим медицинским оборудованием, иметь значительно более высокую обеспеченность медицинскими кадрами, ЛС, мягким инвентарем и др. число коек в таких стационарах составляет 25-30% от всей коечной мощности. Средние сроки пребывания в них небольши( 3-5 дней) необходимые только для купирования острых состояний; в дальнейшем больные должны переводиться в другие лечебные учреждения
2. Больницы (отделения), ориентированные на лечение плановых больных среднесрочного пребывания, т.е. на восстановительное лечение и долечивание. Соответственно у таких стационаров иные стандарты оснащения, кадрового и иного обеспечения, другие средние сроки пребывания больного на койке, другая нагрузка персонала. Примерная численность коек в больничных учреждениях этого типа составляет до 40% общей коечной мощности.
3.Медико-социальные больницы (отделения) долгосрочного пребывания — больницы сестринского ухода, стационары для больных, страдающих неизлечимыми психическими заболеваниями, хосписы, МО, оказывающие медико-социальную помощь, или больницы длительного ухода. Направлять пациентов в такие учреждения могут органы и учреждения здравоохранения и социального обеспечения; их коечная мощность может составлять до 30% общей.
В настоящее время международный стандарт определяет оптимальный размер больницы общего типа в 400—300 коек, что дает возможность развернуть больничные койки по 5—7 основным специальностям и улучшает управление ими.
Организация медицинской помощи работникам крупных предприятий
Медицинское обслуживание работников промышленных предприятий раньше являлось дополнительной формой лечебно-профилактической помощи населению страны. К сожалению, сегодня мощности производственной медицины значительно сокращены, тем не менее врачу важно представлять, как она была организована. На некоторых крупных производствах — ОАО «РЖД», ОАО Газпром» — производственная медицина сохранилась и по сей день. В условиях реформирования отечественного здравоохранения и внедрения медицинского страхования производственная медицина должна оставаться важной формой организации медицинской помощи рабочим и служащим.
Медицинская помощь работникам промышленных предприятий обеспечивалась как медицинскими учреждениями в районе проживания (больницами, поликлиниками, диспансерами, женскими консультациями и др.), так и специальными учреждениями— МСЧ, здравпунктами (врачебными и фельдшерскими), расположенными на территории предприятий или в непосредственной близости от них. Эти учреждения здравоохранения приближают медицинскую помощь к рабочим местам. Всю лечебно-оздоровительную работу МСЧ проводит на предприятии.
Система медицинской помощи на промышленных предприятиях складывалась постепенно, претерпевая изменения в соответствии с общим положением в стране и здравоохранении. Начало созданию системы медицинской помощи рабочим положило постановление ЦК ВКП (б) о медицинском обслуживании рабочих и крестьян (18.12.1929 г.), когда на промышленных предприятиях стали организовываться здравпункты, МСЧ. Интенсивное развитие МСЧ произошло в период Великой Отечественной войны и в послевоенный период.
Медико-санитарная часть представляет собой комплексное медицинское учреждение, в состав которого могут входить (в зависимости от численности обслуживаемого контингента) поликлиника, врачебные и фельдшерские здравпункты, стационар, санаторий- профилакторий, диетическая столовая, детские оздоровительные учреждения и др.
МСЧ могут быть закрытого или открытого типа — в зависимости от того, какой контингент они обслуживают: только работников данного предприятия (закрытая МСЧ) или также их семьи и население близлежащих участков (открытая МСЧ).
Все МСЧ сегодня делят на 4 группы:
1.группа — МСЧ федерального и ведомственного подчинения (системы бывшего «3-го Главка МЗ РФ», Министерства путей сообщения — МПС, Министерства внутренних дел — МВД и др.). Их имущество является государственной (федеральной) собственностью, а деятельность в большей части финансируется из госбюджета.
2. группа — открытые МСЧ, которые практически превратились в территориальные учреждения здравоохранения и перестали быть частью ведомственного здравоохранения. Они имеют давние связи с предприятиями и обслуживают эти предприятия на договорной основе.
3.группа — МСЧ открытого типа, являющиеся собственностью субъекта федерации или муниципальной собственностью, находящиеся на балансе неприватизированных предприятий. Эти МСЧ имеют еще довольно прочные связи с предприятиями, что позволяет им адаптировать структуру и функционирование к потребностям населения в условиях ОМС, не лишая работающих необходимого и привычного медицинского обслуживания, в том числе по цеховому принципу.
4. группа, самая малочисленная, МСЧ закрытого типа, принадлежащие приватизированным предприятиям. Им, как правило, не удается подключиться к системе ОМС, а следовательно, их финансирование полностью обеспечивают предприятия.
Основные задачи и функции МСЧ
1. Оказание квалифицированной ПМСП и специализированной медицинской помощи прикрепленному контингенту с целью снижения обшей и профессиональной заболеваемости, производственного травматизма, трудопотерь по болезни и инвалидности.
2.Разработка и осуществление совместно с администрацией Предприятия (организации) и по согласованию с органами санэпиднадзора мероприятий по оздоровлению работающих.
3.Осуществление контроля за соответствием состояния здоровья работающих условиям труда.
Штаты МСЧ устанавливаются главным врачом по согласованию с учредителем предприятия. Финансирование МСЧ осуществляется изсредств предприятия-учредителя, государственного бюджета, ТФОМС, из средств, полученных при оказании платных медицинских услуг населению, и др.
Деятельность МСЧ независимо от формы собственности регламентируется законодательными и нормативными документами по вопросам охраны здоровья населения, уставом учреждения (предприятия, организации) и Положением о МСЧ. Независимо от формы собственности МСЧ ведет учет и представляет отчеты о своей деятельности по формам и в сроки, установленные Минздравсоцразвития России.
МСЧ оказывают медицинскую помощь работникам промышленных предприятий по принципу цеховой участковости. Цеховые участки организуют в соответствии с территориальной близостью и общностью технологии производства. Численность работников на одном цеховом врачебном участке составляла сначала 2000, затем 1500 (несколько меньше — на предприятиях химической и горнорудной промышленности), теперь численность и состав прикрепленного контингента определяются контрактом с администрацией предприятия и территориальными органами здравоохранения.
Цеховой участок возглавляет цеховой врач-терапевт. На эту должность назначается специалист, имеющий высшее медицинское образование по специальности «лечебное дело» и подготовку по терапии и профессиональной патологии и получивший сертификат. Цеховой врач осуществляет свою деятельность в соответствии с условиями заключенного с администрацией предприятия контракта.
Если предприятие (несколько предприятий) обслуживается территориальной поликлиникой, наряду с территориальными Участками в этой поликлинике выделяются соответственно числу работающих цеховые участки, к которым прикрепляются цеховые врачи, входящие в штат поликлиники. В регистратуре такой поликлиники должно быть специальное окно для записи к цеховым врачам, работающим на прикрепленных предприятиях.
Госпитализация заболевших работников промышленных предприятий производится либо в стационар МСЧ, либо на койки, специально выделенные в городских больницах
Цеховой врач в отличие от врача-терапевта территориального участка должен знать особенности технологического процесса в обслуживаемых им цехах и связанные с ним неблагоприятные факторы, а также вопросы профессиональной патологии. Другая особенность организации его работы в том, что он, например, не оказывает помощи на дому, поэтому очень важна его связь с участковым врачом территориальной поликлиники (с целью преемственности в обслуживании рабочих).
Основными элементами работы цехового врача являются:
изучение условий труда работающих на участке и контроль за соблюдением ими правил техники безопасности;
лечебная работа на приеме в поликлинике, в стационаре МСЧ и при экспертизе трудоспособности;
профилактическая работа в цехе;
предупреждение и снижение травматизма;
профилактические осмотры и диспансеризация здоровых работающих на участке, лиц с хроническими заболеваниями, длительно и часто болеющих;
анализ заболеваемости с временной утратой трудоспособности;
разработка и проведение оздоровительных и противоэпидемических мероприятий совместно с администрацией предприятий и по согласованию с органами санэпиднадзора (участие в составлении и выполнении единого комплексного плана оздоровительных мероприятий).
Цеховой терапевт в контакте с сотрудниками здравпункта и руководством цеха изучает условия труда работающих на участке, выявляет профессиональные вредности, ведет постоянное наблюдение за рабочими местами.
Цеховой врач проводит большую профилактическую работу: он обращает внимание на санитарно-гигиеническое состояние цеха,
соблюдение рабочими питьевого режима , состояние вентиляции в цехе, интересуется организацией питания, занимается профилактикой производственного травматизма.
Снижению травматизма способствует:
контроль за соблюдением рабочими правил промышленной санитарии, рациональной организацией труда
обучение рабочих правилам безопасности при приеме на работу и в последующем не реже 1 раза в год
участие в расследовании каждого случая производственной травмы
анализ всех случаев травматизма
санитарно-просветительная работа.
Важным разделом деятельности цехового врача является проведение диспансеризации работающих. Диспансерному наблюдению подлежат здоровые (рабочие-подростки, беременные, рабочие цехов и профессий с производственными вредностями, инвалиды войны, ведущие группы рабочих и служащих); больные с хроническими заболеваниями в соответствии с утвержденной инструкцией; длительно и часто болеющие. К последней группе относятся перенесшие в год 4 этиологически однородных заболевания и более или имевшие 40 дней нетрудоспособности и более, а также имевшие 6 этиологически разнородных заболеваний и более или 60 и более дней нетрудоспособности по поводу разных заболеваний. Чтобы своевременно выявить длительно и часто болеющих, цеховому врачу надо 1 раз в месяц просматривать карты полицевого учета временной нетрудоспособности рабочих своего участка.
Цеховой врач активно участвует в составлении единого комплексного плана оздоровительных мероприятий, внося предложения, разработанные на основе анализа временной нетрудоспособности. Такой план составляется на год администрацией предприятия, МСЧ, санэпидстанцией, отделом техники безопасности, профсоюзной организацией и включает мероприятия по 4 разделам: санитарно-технические, санитарно-гигиенические, лечебно- профилактические, организационно-массовые.
Здравпункты. Для приближения медицинской помощи к работникам промышленных предприятий организуются здравпункты, входящие в структуру либо промышленного предприятия, либо МСЧ, либо территориальной поликлиники.
При промышленных предприятиях, расположенных на рссстоянии более 4 км от других с численностью работников не менее 1200 на каждом (или на нескольких рядом расположенных), организуются врачебные, а с численностью не менее 500 работников- фельдшерские здравпункты.
Здравпункты подлежат лицензированию на общих основаниях. Они размещаются в помещении, предоставленном предприятием (учебным заведением); оно же обеспечивает содержание этого помещения. Режим работы здравпункта устанавливается по согласованию с администрацией предприятия (учебного заведения), при котором он организован. Здравпункты независимо от формы собственности ведут учетно-отчетную документацию и представляют ее руководителю учреждения здравоохранения или органа управления здравоохранением. Врачебный здравпункт возглавляет врач, фельдшерский — фельдшер или медицинская сестра.
Функции врачебного здравпункта:
оказание первой врачебной помощи при травмах, острых отравлениях и заболеваниях, аварийных случаях;
проведение амбулаторного приема, лечение и реабилитация больных и инвалидов;
организация транспортировки и при необходимости сопровождение больных в соответствующее ЛПУ;
организация своевременной консультации специалистов и госпитализации в профильные отделения стационаров для оказания больным специализированной медицинской помоши;
динамическое наблюдение за состоянием здоровья лиц, работающих с профессиональными вредностями и в неблагоприятных условиях, профилактика и своевременное выявление общих и профессиональных заболеваний;
динамическое наблюдение хронических больных, проведение комплекса лечебно-оздоровительных мероприятий (отбор на санаторно-курортное лечение, в санатории- профилактории, на диетпитание);
координация и проведение в соответствии с полученным сертификатом периодических медицинских осмотров, направление на дообследование и консультацию к врачам- специалистам, оформление по результатам осмотров заключений о профессиональной пригодности или об изменении трудовой деятельности (временном или постоянном переводе на другую работу) и экспертиза временной нетрудоспособности в установленном порядке.
