
- •Тема 10. Особливості організації догляду за хворими в умовах хірургічного стаціонару Етапи розвитку хірургії, вітчизняні хірургічні школи; організація хірургічної допомоги в Україні
- •Питання хірургічної деонтології.
- •Структура хірургічної клініки. Поняття про гігієну у хірургічному стаціонарі з метою профілактики розповсюдження госпітальної інфекції
- •Пост медсестри
- •Медична документація
- •Класифікація пов'язок
- •Безбинтові пов'язки
- •Особливості догляду за хворими, що перенесли оперативні втручання на голові і шиї
- •Накладання бинтових пов'язок на голову, шию
- •Типові бинтові пов’язки на живіт, промежину, кінцівки
- •Особливості догляду за хворими з переломами
- •Тема 13. Антисептика. Догляд за хворими з гнійною патологією.
- •Особливості догляду за хворими з гнійною патологією і організація роботи гнійної перев'язувальної.
- •Особливості перев’язок та догляд за хворими з анаеробною інфекцією
- •Методи сучасної антисептики , їх характеристика.
- •Будова, принцип і режим роботи автоклава. Правила безпеки при роботі з автоклавом
- •Порядок роботи з автоклавом
- •Методи підготовки рук до операції
- •Догляд за руками хірурга поза клінікою.
- •Підготовка операційного поля
- •Будова операційного блоку.
- •Види прибирань.
- •Методи транспортування хворих до операційної.
- •Правила одягання операційної білизни.
- •Тема 15. Організація роботи в стерилізаційній. Підготовка і стерилізація ріжучих, оптичних,загальнохірургічних інструментів. Стерілізація шовного матеріалу. Підготовка та стерилізація інструментів
- •Проби на якість предстерилізаційної обробки інструментів
- •1. Азопірамова проба (на наявність крові).
- •2. Амідопіринова проба (на наявність крові).
- •3. Фенолфталеінова проба (на наявність залишків лугів миючих засобів).
- •4. Проба з суданом III (на наявність жиру).
- •Методи стерилізації ріжучих, оптичних і загальхірургічних інструментів
- •I. Ті, що розсмоктуються:
- •2. Матеріали, які розсмоктуються повільно: шовк, поліамід (капрон).
- •3. Матеріали, що не розсмоктуються:
- •Тема 16. Хірургічна операція, підготовка хворих до операцій. Догляд за хворими у післяопераційному періоді.
- •Показання до постановки очисної клізми
- •Протипоказання:
Накладання бинтових пов'язок на голову, шию
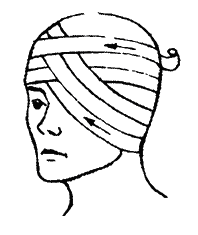
Пов'язка, що вертається, голови
Пов'язка, що вертається, голови може прикрити весь звід черепа. Вона має вигляд шапочки (мал. 12).

Мал. 12. Пов'язка, що вертається, голови.
Краще втримується різновид цієї пов'язки - шапка ("митра") Гіппократа, що накладається за допомогою двоголового бинта або двох окремих бинтів. Одним з бинтів протягом всієї перев'язки роблять циркулярні обороти через чоло й потилицю, зміцнюючи ходи другого бинта, що прикривають звід черепа.
Чепець
Чепець - пов'язка на голову, що зміцнює смужкою бинта до нижньої щелепи (мал. 13).

Мал. 13. Пов'язка-чепець (а й б - кінці бинта).
Шматок бинта (зав'язка) довжиною небагато менше 1 м кладуть на область тімені, кінці його (а й б) спускають вертикально вниз спереду вух. Навколо голови іншим бинтом роблять перший хід (1), потім, дійшовши до зав'язки із правої сторони хворого, бинт обертають навколо її (2) і ведуть трохи косо, прикриваючи тім'яну область. Після кругового ходу навколо лівої половини зав'язки бинт ведуть косо, прикриваючи потилицю (3). На іншій стороні бинт перекидають навколо правої половини зав'язки й ведуть косо, прикриваючи чоло й частину тімені. Так, перекидаючи щораз бинт через зав'язку, його ведуть усе більш вертикально, поки не прикриють всю голову. Після цього бинт або зміцнюють круговим ходом, або прикріплюють до зав'язки; кінці зав'язки зав'язують під підборіддям, міцно втримуючи всю пов'язку.
Хрестоподібна, або восьмиподібна, пов'язка на потилицю й задню частину шиї
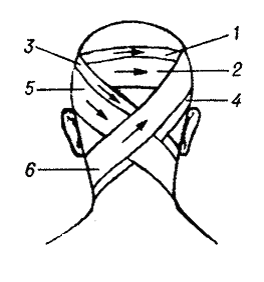
Мал. 14. Хрестоподібна пов'язка на потилицю й задню частину шиї.
Круговими ходами (1 і 2) бинт зміцнюють навколо голови, потім над лівим вухом його спускають косо вниз на шию (3), далі навколо шиї й по задній поверхні її знову повертають на голову (4). Провівши бинт через чоло, повторюють третій хід (5), потім четвертий (6). Надалі пов'язку продовжують, повторюючи ці ж ходи, що перехрещуються на потилиці, і двома останніми круговими турами закріплюють навколо голови.
Пов'язка на одне око
При пов'язці на праве око бинт тримають звичайним образом і ведуть його ліворуч праворуч (стосовно того, що бинтує). При пов'язці на ліве око (мал. 15) голівку бинта зручніше тримати в лівій руці й бинтувати праворуч ліворуч.
Мал. 15. Пов'язка на одне око.
Круговим горизонтальним ходом через чоло закріплюють бинт, потім позаду спускають його вниз на потилицю, ведуть під вухом із хворої сторони косо через щоку й нагору, закриваючи їм хворе око. Косий хід закріплюють круговим, потім знову роблять косий хід, але трохи вище попереднього косого, і, так чередуючи кругові й косі тури, закривають всю область ока.
Пов'язка на обоє очей

Мал. 16. Пов'язка на обоє очей.
Бинт тримають, як звичайно (мал. 16), закріплюють його круговим ходом (1), потім спускають по тімені й чолу вниз і роблять зверху вниз косий хід, що закриває ліве око (2); ведуть бинт навколо потилиці вниз під праве вухо, а потім роблять косий хід знизу нагору, що закриває праве око (3). Ці й всі наступні ходи (4, 6, 5, 7 і т.д. ) бинти перехрещуються в області перенісся. Пов'язку зміцнюють круговим ходом через чоло.
Пов'язка, що підтримує нижню щелепу,- "недоуздок"

Мал. 17. Варіанти накладення пов'язки на нижню щелепу.
Закріпивши бинт круговим горизонтальним ходом 1 (мал. 17), ведуть його косо до області потилиці (2) на праву бічну поверхню шиї й під щелепу, потім нагору поперед лівого вуха, через тім'я (3) і вниз поперед правого вуха, під щелепу й підборіддя. Ці кругові вертикальні тури (4, 5, 10 і 11) періодично чередують із горизонтальними зміцнювальними турами через чоло (7, 9 і 12), куди бинт проводять по лівій стороні шиї й потилиці (6 і 8) і з горизонтальними ж турами через шию - підборіддя, якщо його потрібно закрити попереду. Пов'язка закінчується круговими турами через чоло.
Неаполітанська пов'язка на область одного вуха й соскоподібного відростка, не захоплюючої шиї
Її починають із кругових ходів і із хворої сторони спускають усе нижче й нижче, прикриваючи область вуха й соскоподібного відростка. Закріплюють пов'язку круговим ходом.

Мал. 18. Неаполітанська пов'язка на область вуха й соскоподібного відростка.
Пов'язка на шию
Пов'язка на шию повинна бути легкої, нетовстої; по можливості потрібно зменшити кількість кругових ходів, тому що вони неприємні хворому й стискують подих. Хрестоподібну пов'язку шиї накладають по типу хрестоподібної пов'язки на потилицю (мал. 14), чередуючи її ходи із круговими, через шию.
При бинтуванні нижньої частини шиї або всієї шиї кругові ходи доповнюють ходами хрестоподібної пов'язки потилиці й хрестоподібної пов'язки спини, що йдуть через пахвову область (мал. 19).

Мал. 19. Хрестоподібна пов'язка шиї.
Тема 12. Догляд за хворими, оперованими на органах черевної порожнини, промежині, кінцівках. Пов’язки на живіт, промежину, кінцівки. Догляд за хворими з переломами. Гіпсова техніка.
Догляд за хворими у післяопераційному періоді, що перенесли втручання на кінцівках
Спостереження і догляд за хворими з пошкодженнями опорно-рухового апарату багато в чому залежить від методу лікування даної травми у кожного окремого хворого. При лікуванні хворого з переломом послідовність заходів може бути наступною: 1) репозиція (зіставлення кісткових фрагментів у положення, вигідне для зрощення); 2) фіксація (тривале утримання фрагментів в цьому положенні); 3) функціональне лікування (останнє починається на етапі фіксації і може продовжуватися тривалий час після зняття фіксуючих пов'язок або апаратів).
Медичний персонал, що доглядає за хворим з гіпсовими пов'язками, повинен знати, що пошкодженій кінцівці з фіксуючою гіпсовою пов'язкою необхідно створити піднесене положення для профілактики стискання від набряку, що розвивається. Хворий повинен бути детально інструктований про можливість стискання кінцівки гіпсовою пов'язкою при наростаючому набряку, знати клінічні ознаки цього ускладнення і негайно викликати лікаря. Активні рухи в суглобах, вільних від гіпсової пов'язки, дозволяються хворому тільки після повного її висихання. Неправильний догляд за гіпсовою пов’язкою може привести до швидкого руйнування її. Під час гігієнічних процедур (умивання, купання, підмивання) гіпсова пов'язка повинна бути ретельно ізольована водонепроникними матеріалами (клейонки, плівки). Щоб пов'язка не забруднювалася, на неї необхідно надіти чохол з матерії.
Догляд за хворим після операції на органах черевної порожнини
Після операції на органах черевної порожнини під місцевим знеболюванням хворого потрібно укласти в ліжко так, щоб рана знаходилась в спокої. Якщо хірург не дає спеціальних вказівок, найбільш зручним буде положення з піднятим головним кінцем ліжка і злегка зігнутими ногами. Таке положення сприяє розслабленню черевної стінки, забезпечує спокій для операційної рани, полегшує подих і кровообіг.
Догляд за хворим після операцій на шлунку. Після операції на шлунку сестра повинна пам'ятати про можливості важких післяопераційних кровотеч, причому такий яскравий симптом, як кривава блювота, не завжди присутній, і кровотеча може протікати з перевагою загальних симптомів: блідість шкірних покривів, частішання і зміна наповнення пульсу, падіння артеріального тиску.
Догляд за хворими з гастростомою. Гастростому — свищ шлунка — найчастіше накладають при непрохідності стравоходу (рак, рубцеві звуження в результаті опіків і ін.). Через стому їжа надходить безпосередньо в шлунок, минаючи ротову порожнину і стравохід.
Сестра повинна стежити за тим, щоб трубка не випала, особливо в найближчі дні після операції, коли ще не сформувався канал. Якщо ж це сталося, не треба намагатися ввести трубку, що випала, тому що введення «наосліп» може привести до влучення трубки не в шлунок, а у вільну черевну порожнину, що погрожує розвитком перитоніту. Після сформування нориці і зняття швів треба навчити хворого вводити трубку самостійно. Після кожної годівлі потрібно робити туалет шкіри навколо нориці. Для попередження роздратування шкіру змазують індиферентними мазями (цинковою, пастою Лассара й ін.).
Догляд за хворим після операцій на товстому кишечнику. Велике значення має правильно проведений режим харчування. У цих хворих особливо небезпечно завантажувати кишечник і викликати ранню перистальтику. Годувати хворого потрібно суворо за розпорядженням лікаря.
Догляд за хворими з кишковими норицями. При непрохідності кишечнику іноді для його спорожнювання накладають норицю на кишку — або тимчасово (якщо в майбутньому передбачається радикальна операція для усунення причини непрохідності і наступного закриття нориці), або постійно (якщо пухлина не підлягає видаленню або після видалення пухлини відновити природну прохідність не вдалося). У залежності від місця накладення нориці змінюється і характер його відокремлюваного: з нориці на тонкій кишці (ентеростома) воно буде рідким, а на дистальних відділах товстої кишки— мати вигляд оформленого калу (відокремлюване зі свища сліпої кишки — цекостоми — досить рідке). Хворих з кишковими норицями варто часто перев'язувати, щоб попередити роздратування і запалення шкіри навколо нориці. Пов'язку потрібно накладати так, щоб вона не сповзала при рухах. Педантичне дотримання чистоти — обов'язкова умова при догляді за хворими з кишковими свищами. Після кожного спорожнювання на виступаючу слизувату кишки протиприродного заднього проходу добре покласти серветку, змочену вазеліновою олією, покрити її марлевими серветками і ватою. Зміцнювати пов'язку краще бинтами або спеціальними бандажами. Застосовувати клеол, пластир не рекомендується, тому що часта зміна, застосування клейових пов'язок веде до роздратування шкіри, дерматиту.
Догляд за шкірою навколо кишкової нориці. Мацерація шкіри навколо нориці викликає болісні страждання пацієнта. Основною причиною роз'їдання тканин є дія ферменту, що переварює, підшлункової залози, що виділяється з кишковим вмістом (більше всього при тонкокишкових норицях). Тому для захисту шкіри від дії кишкового вмісту в пасти і мазі додають молочну кислоту, бікарбонат натрію, що сприяє нейтралізації трипсину при зіткненні його зі шкірним покривом. Для зміцнення шкірного покриву і додання йому більшої міцності застосовують водний розчин таніну (10 %). Цим розчином змазують ділянки шкіри, уражені дерматитом. Застосовують присипки сухого таніну, гіпсу, тальку, каоліну; крему «десітін» при цьому утвориться кірка, що охороняє шкіру від ферментів. Кишковий вміст, потрапляючи на кірку, стікає з неї (при відкритому методі лікування) або усмоктується пов'язкою, що закриває норицю.
Догляд за кишковою норицею після загоєння операційної рани. Після сформування нориці і загоєння операційної рани для зменшення роздратування шкіри навколо нориці корисні щоденні ванни, що сприяють ліквідації дерматитів, що часто супроводжують нориці. З цього часу хворих навчають користуватися калоприймачем. При затримці калу може виникнути необхідність у клізмі. Медичній сестрі потрібно надягти рукавички, увести спочатку палець у вищележачий відділ кишечнику пацієнта, а потім провести наконечник і влити 500—600 мл води або 150—200 мл вазелінової олії, що викликає відходження калових мас.
Догляд за хворими після черевно-промежних операцій. У післяопераційний період особливу увагу необхідно приділити догляду за раною в області промежини. Надлишкове промокання кров'ю пов'язки в перші години після операції повинне викликати тривогу. Якщо загальний стан хворого при цьому залишається задовільним (пульс достатнього наповнення, немає різкого падіння артеріального тиску) і кровотеча з рани невелика, то по призначенню лікаря цілком достатньо перемінити пов'язку. При триваючій кровотечі необхідно переливати кров і кровозамінники. При неефективності заходів щодо зупинки кровотечі лікар робить ревізію рани і перев'язку судини, що кровоточить. Звичайно тампони видаляють не відразу, а поступово підтягуючи їх, починаючи з 2-х і кінчаючи 4—5-ма цілодобово після операції. Після видалення тампонів рану в області промежини необхідно щодня промивати слабким (блідо-рожевим) розчином перманганату калію, 2 % розчином борної кислоти з додаванням перекису водню, розчином риванолу через гумову трубку або катетер, кінець яких повинен досягати найбільш глибоких ділянок дна рани Хворий при цій процедурі повинен лежати на лівому боці з зігнутими в тазостегнових і колінних суглобах ногами, дотримуючи рукою праву сідницю, полегшуючи цим маніпуляції. При наявності значної кількості гнійних нальотів на раньовій поверхні перед промиванням корисно зробити її очищення серветкою, змоченою 3 % розчином перекису водню, хлораміном, а після промивання залишити в рані тампон, змочений розчином фурациліна 1:1000. Введення тампонів з маззю Вишневського або метілурациловою маззю менш бажано, тому що це може привести до затримки відокремлюваного. У жінок, крім приведеної вище обробки, потрібно промити піхву яким-небудь антисептичним розчином (ріванол 1:500 і т.д.), тому що секрет, що зібрався, може виявитися джерелом інфекції. Завершується перев'язка рани обробкою її країв 3—5 % спиртовим розчином йоду і накладенням Т-образної пов'язки. Через 12—15 днів після операції хворому при відсутності ускладнень дозволяється вставати. Якщо рана чиста, то в цей період хворий повинен 1—2 рази в день застосовувати ванночки з перманганатом калію (аж до виписки зі стаціонару). При екстирпації прямої кишки і черевнево-анальної резекції в пресакральному просторі залишають гумовий дренаж. Його видаляють тільки після повного припинення виділень. При цьому переважно пізніше поступове видалення дренажної трубки з пресакрального простору, тому що раннє одночасне його видалення може привести до злипання вузького раньового каналу, що спричинить за собою утворення гнійника. Перше підтягування трубки після передньої резекції прямої кишки на 1—2 см роблять на 3—4-й день після операції. Цілком трубку видаляють на 10—11-й день після операції. Після екстирпації прямої кишки дренажну трубку видаляють на 4—6-у добу після операції. Невакуумний дренаж регулярно промивають розчином фурациліна. При цьому варто враховувати, що відсутність відокремлюваного з дренажу може бути обумовлена як його закупоркою згустками крові, так і відсутністю екссудату. При відсутності екссудату промивання дренажної трубки недоцільно, тому що це сприяє впровадженню інфекції через дренаж. Якщо температура тіла хворого не висока, загальний стан задовільний, то при відсутності відокремлюваного необхідність у промиванні відпадає. У противному випадку необхідно промити дренаж антисептичним розчином (фурациліна й ін.) через гумову трубку меншого розміру, що вводять у дренаж, і за допомогою шприца роблять промивання. Края шкіри навколо дренажу змазують 3—5 % спиртовим розчином йоду. Післяопераційний період може ускладнюватися нагноєнням промежностної рани. При відкритому методі ведення рани розпізнавання нагноєння не представляє особливих труднощів. При зашиванні її наглухо можливе утворення сліпих недренуємих кишень, заповнення їх екссудатом, що є гарним живильним середовищем для мікрофлори. Для лікування цього ускладнення необхідно широко дренувати порожнину гнійника, що утворився, промивати її антисептичними розчинами з антибіотиками, а також проводити загальні заходи для підвищення реактивності організму.
Особливого догляду за куксою низведенної кишки при сфінктерозберігаючих операціях не потрібно. Необхідно лише обробляти її 3 % розчином перекису водню. Через 2—3 дні після операції лікар видаляє тампон з маззю Вишневського, введений під час операції. Потрібно відзначити, що передопераційне опромінення знижує опірність тканини інфекції, що приводить до раннього і масивного післяопераційного забруднення промежини мікроорганізмами і збільшенню частоти гнійних ускладнень. Рани, що гояться, з некротичними нальотами тривалий час видають гнильний запах, різко хворобливі, причому біль підсилюється по ночах. Для їхнього лікування застосовують антибіотики, що призначають у залежності від чутливості до них мікрофлори ран, протеолітичні ферменти. Уже через 2 доби після застосування протеолітичних ферментів збільшується кількість гнійного відокремлюваного, протягом 6—9 днів рани цілком очищаються від некротичних мас і гною, з'являються рожеві грануляції, зменшуються болі. Після повного очищення рани промежини можна накласти на неї вторинні шви для прискорення загоєння.
Догляд за хворими з колостомою і двоствольним анусом. Насамперед, необхідно надійно ізолювати колостому від черевної рани (заклеїти черевну рану не тільки чистою марлевою серветкою, але і целофановою плівкою).
При пласкій колостомі на її область у післяопераційний період накладають пов'язку із сінтоміциневою або якою-небудь іншою маззю. Края шкіри при почервонінні змазують міцним розчином перманганату калію. Надалі догляд зводиться до накладення серветок з вазеліном і заміні їх у міру необхідності. Носіння калоприймача згодом вважається не тільки необов'язковим, але і небажаним, тому що це веде до присмоктування і випадання слизкової оболонки виведеної кишки. Переважніше носити пасок у виді начеревника з клейончастою ділянкою ліворуч, куди вставляють пластмасове кільце відповідно колостомі, а поверх кільця підшивають гумовий клапан, що пристібається до пояса ремінцями. Під цей клапан кладуть невелику марлеву пов'язку, що прикриває колостому. Пов'язка придавлюється клапаном шляхом застібання ремінців. При потребі ремінці відстібають, роблять туалет і змінюють пов'язку.
Двоствольний анус лікар звичайно розкриває на 2-й день після операції. Виникаючу кровотечу зупиняють шляхом обробки 3 % розчином перекису водню. При неефективності цього методу перев'язують судину, що кровоточить. Надалі здійснюють ті ж заходи щодо догляду, що і при пласкій колостомі.
Велике значення має догляд за хворими з двоствольним анусом, накладеним для вимикання дистальної ділянки кишки. У цих випадках промивають дистальну ділянку кишки для звільнення її від застояних калових мас. Для цього під хворого підкладають гумове надувне судно, у дистальний кінець кишки вводять гумову трубку, попередньо змазану вазеліновою олією, на невелику глибину і промивають його слабким розчином перманганату калію до чистої води.
Обробка післяопераційної рани зводиться до щоденного змазування 3—5 % спиртовим розчином йоду. У післяопераційному періоді післяопераційна рана може нагноїтися (з'являються ознаки запалення, інфільтрація тканин навколо рани, болю, підвищується температура тіла). Робить діагностичне зондування рани гудзиковим зондом. З появою гнію прилеглі шви знімають, рану промивають антисептичним розчином. Надалі щодня роблять перев'язки з накладенням на рану стерильних серветок, змочених гіпертонічним (10 %) розчином хлориду натрію з антибіотиками.
У ряді випадків під час операції в черевній порожнині залишають дренажі. Потрібно стежити за їхньою прохідністю і систематично промивати. При відсутності відокремлюваного лікар видаляє дренажі на 3—4-й день після операції.
З появою ускладнень у післяопераційний період (неспроможність анастомозу, утворення тонкокишкових нориців) на шкіру може попадати кишковий уміст, що викликає мацерацію й ушкодження шкіри. Для запобігання цього навколишні ділянки шкіри захищають товстим шаром пасти Лассара.
При тривалому перебуванні хворого в змушеному положенні можуть розвитися пролежні, піодермії. Для їхньої профілактики шкіру задньої поверхні тіла систематично протирають камфорним спиртом, при пролежнях, що починаються, застосовують розчин перманганату калію, метілурацилову мазь, мазь «Іруксол».
