- •К числу наиболее распространенных осложнений им относятся:
- •Запомните!
- •Запомните!
- •Маркеры некроза миокарда
- •Изменение активности некоторых ферментов при остром инфаркте миокарда (по и.С. Балаховскому; в модификации)
- •Основные направления терапии и лекарственные средства, применяемые в острейшей стадии неосложненного инфаркта миокарда
- •Правила ухода за больным с инфарктом миокарда
Современная классификация ИМ предусматривает его деление:
по величине и глубине поражения сердечной мышцы;
по характеру течения заболевания;
по локализации ИМ;
по стадии заболевания;
по наличию осложнений ИМ.
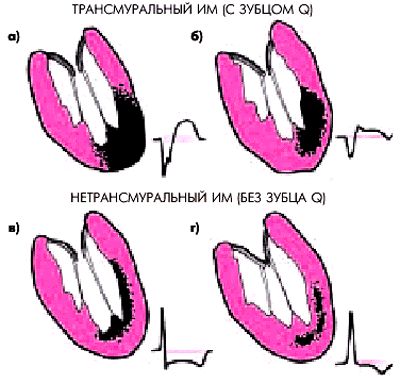
а, б — трансмуральные ИМ; в —субэндокардиальный (нетрансмуральный) ИМ; г — интрамуральный (нетрансмуральный) ИМ |
|
По стадии течения заболевания различают:
острейший период — это время от появления первых клинических и/или инструментальных (электрокардиографических) признаков острой ишемии миокарда до начала формирования очага некроза (до 2–3 ч от начала ИМ). На протяжении этого периода морфологические изменения в сердечной мышце еще обратимы, и при своевременном применении тромболитических средств сохраняется возможность восстановления коронарного кровотока и предупреждения образования некроза миокарда;
острый период неосложненного ИМ. Продолжается до 7–10 дней, соответствует времени формирования очага некроза и возникновения так называемого резорбционно-некротического синдрома, связанного с общей реакцией организма на всасывание (резорбцию) некротических масс в кровь (кратковременная лихорадка, изменения в анализах крови и т.д.). В остром периоде ИМ сохраняется высокий риск развития таких осложнений как нарушения ритма и проводимости, тяжелая левожелудочковая недостаточность (отек легких), асептический перикардит, разрыв и тампонада сердца, тромбоэмболия мелких ветвей легочной артерии, инфаркт легкого и др.
подострый период — с 10 дня до конца 4–8 недели. В этот период ИМ постепенно формируется соединительнотканный рубец, замещающий некротические массы. Состояние больных постепенно стабилизируется.
постинфарктный период — в ближайшем постинфарктном периоде (обычно после 4–8 недели) в области рубца увеличивается количество коллагена и завершается его уплотнение (консолидация рубца).
К числу наиболее распространенных осложнений им относятся:
острая левожелудочковая недостаточность (отек легких);
кардиогенный шок;
желудочковые и наджелудочковые нарушения ритма;
нарушения проводимости (СА-блокады, АВ-блокады, блокады ножек пучка Гиса);
острая аневризма ЛЖ;
внешние и внутренние разрывы миокарда, тампонада сердца;
асептический перикардит (эпистенокардитический);
тромбоэмболии.
Запомните!
Боль в сердце в типичных случаях ИМ отличается от обычного приступа стенокардии:
существенно большей и необычной для данного больного интенсивностью (“предельные”, “морфинные” боли);
большей продолжительностью (более 30 мин);
отсутствием купирующего эффекта нитроглицерина;
более распространенной областью локализации боли;
более широкой зоной иррадиации боли;
более частым сочетанием с другими жалобами
Следует помнить, что боль при ИМ иногда может пройти самостоятельно, даже если больному не была оказана соответствующая медицинская помощь.
Кроме боли за грудиной сердечный приступ характеризуется следующими симптомами и признаками:
Частое поверхностное дыхание
Учащенное неритмичное сердцебиение
Учащенный и слабый пульс на конечностях
Обморок (синкопе) или потеря сознания
Ощущение слабости, может быть очень выраженным
Обильный липкий холодный пот
Тошнота и даже рвота
Бледность кожи лица
АД повышено, при обширном инфаркте – понижено.
Запомните!
1. При остром ИМ повышение температуры тела и лейкоцитоз выявляются обычно к концу первых суток от начала заболевания и при неосложненном течении инфаркта сохраняются примерно в течение недели.
2. СОЭ увеличивается обычно спустя несколько дней от начала заболевания и может оставаться повышенной на протяжении 2–3 недель и дольше даже при отсутствии осложнений ИМ.
3. Длительное сохранение (более 1 недели) лейкоцитоза или/и умеренной лихорадки у больных острым ИМ свидетельствует о возможном развитии осложнений (пневмония, плеврит, перикардит, тромбоэмболия мелких ветвей легочной артерии и др.).
В биохимическом анализе крови:
- обнаруживается С-реактивный белок,
-уменьшается содержание альбуминов,
-повышается содержание глобулинов с наибольшими изменениями на 3-5-й день болезни с достижением исходного уровня к 20-му дню,
-увеличивается содержание в плазме фибриногена.
-с первых дней развития крупноочагового инфаркта миокарда в сыворотке крови больных может определяться повышенное количество мукополисахаридов.
-наибольшее значение в диагностике этого заболевания имеет гиперферментемия за счет аспарагиновой и аланиновой трансаминаз или аминотрансфераз: АСТ и АЛТ, лактатдегидрогеназы: ЛДГ и ее изоферментов, креатинфосфокиназы: КФК и ее МВ изофермента МВ КФК.
Маркеры некроза миокарда
Тропонины I, T - некроз кардиомиоцитов повышает их уровень уже через 2–6 ч после ангинозного приступа и сохраняется высоким в течение 1–2 недель от начала инфаркта.
Миоглобин - повышение его наблюдается через 2–4 ч после ангинозного приступа и сохраняется в течение 24–48 ч после него. Следует также помнить, что увеличение концентрации миоглобина в крови может быть обусловлено и другими причинами (кроме инфаркта): болезнями и травмами скелетных мышц, большой физической нагрузкой, алкоголизмом, почечной недостаточностью.
Изменение содержания миоглобина и тропонинов при остром инфаркте миокарда
Белок |
Начало повышения концентрации, ч |
Пик увеличения концентрации, ч |
Возвращение к норме, сутки |
Миоглобин |
2–4 |
4–8 |
2 |
Тропонин I |
2–6 |
24–48 |
7–14 |
Тропонин Т |
2–6 |
24–48 |
7–14 |