
- •Т.Г. Андриевская Инфекция мочевых путей
- •Анатомия и физиология почек
- •Классификация и оформление диагноза
- •Классификация мкб 10
- •Формулировка диагноза
- •Этиология
- •Патогенез
- •Диагностика
- •Лечение
- •Резистентность к антибиотикам основных возбудителей имп в России
- •Лечение рецидивирующих имп
- •Лечение хронического пиелонефрита
- •Вопросы для самоконтроля по теме: «Инфекция мочевых путей»
- •Ответы на вопросы для самоконтроля
- •Ситуационные задачи
- •Ответы на вопросы к задачам
- •Приложение
- •Литература
Диагностика
Клинические признаки и симптомы ИМП
лихорадка, ознобы, проливные поты
частые и неотложные позывы к мочеиспусканию
дизурия, возможна никтурия
болезненность надлобковой области
боль в боку, пояснице («почечные» симптомы)
гематурия
небольшая протеинурия (< 1 – 2 г/л)
расстройства желудочно-кишечного тракта (тошнота, рвота)
нарушения психики
Последние два признака чаще встречаются у пожилых пациенток, у которых классические симптомы могут отсутствовать.
Диагностические критерии ИМП
Скрининговые тесты:
тест на лейкоцитарную эстеразу положителен при лейкоцитурии более 10-20 лейкоцитов/мл мочи (анализ не специфичен в отношений бактериурии)
нитритный тест, как маркер бактериурии (основан на превращении нитратов в нитриты) Enterococci, S. saprophyticus, Acinetobacter species дают негативный результат
сочетанное применение тестов на лейкоцитарную эстеразу и нитритного повышает диагностическую значимость скрининга
Микроскопия:
лейкоцитурия – >10 лейкоцитов в поле зрения при микроскопии с высоким разрешением (х400) с использованием осадка центрифугированной мочи или >10 лейкоцитов в 1 мкл нецентрифугированной мочи (EAU, 2008).
окраска бактерий по Граму с определением грам–позитивной и грам-негативной флоры из не центрифугированной мочи (выявление бактерий в мазке соответствует присутствию 105 колоний бактерий в 1 мл. мочи)
Бактериальная культура:
определение количества бактериальных колоний в 1 мл мочи
Общевоспалительные реакции:
лейкоцитоз, сдвиг формулы влево, ускорение СОЭ
При отсутствии эффекта от подобранной антибактериальной терапии показано дополнительное обследование:
ультразвуковое
рентгенконтрастное
компьютерная томография
урологическое
Таблица 2. Диагностическая значимость тестов ИМП у женщин с дизурией (OrensteinR,WongES. 1999).
|
Тесты |
чувствительность |
специфичность |
|
Экспресс тесты: - лейкоцитарная эстераза - нитрит-тест - лейкоцитарная эстераза и нитрит-тест |
75-90% 35-85% 75-90% |
95% 95% 70% |
|
Микроскопия: - более 8 лейкоцитов в мкл мочи - более 20 лейкоцитов в мкл мочи - окраска по Граму |
91% 50% 90% |
50% 95% 90% |
|
Посев: - более 100 колоний в 1 мл мочи - более 100000 колоний в 1 мл мочи - любые колонии |
95% 51% 100% |
85% 59% 71% |
Острый пиелонефрит может быть серозным и гнойным (апостематозный нефрит). Апостематозный (гнойничковый) нефрит по данным J. Huang с соавт. (1992) подразделяется на очаговый, диффузный и мультиочаговый.
Существует особая форма острого пиелонефрита – эмфизематозный пиелонефрит, который чаще возникает у пациентов с сахарным диабетом (до 95%), описан и при ДВС – синдроме. Этиологический фактор обычный, может быть Candida. В 10% случаев эмфизематозный пиелонефрит сочетается с ксантогрануломатозным, при котором деструкция в почке сопровождается скоплением макрофагов, нагруженных липидами. Ксантогрануломатозный нефрит чаще возникает у женщин среднего возраста с рецидивирующей ИМП.
Клинически для пациентов с острым пиелонефритом свойственны: общий интоксикационный синдром, боли в проекции почек (вблизи нижних ребер!), часто ассиметричные – «Синдром одностороннего поражения почек», боли в животе по ходу мочеточников часто сопровождаются дизурией, в моче – бактериурия, лейкоцитурия, гематурия, цилиндрурия! Наиболее адекватна диагностика с помощью УЗИ и КТ, необходима консультация уролога!
Таблица 3. Критерии диагностики клинических форм ИМП у взрослых (IDSA, 1992; ESCMID, 1993; EAU, 2008).
|
Категория |
Диагностические критерии |
Основные возбудители |
|
1.Острый неосложненный цистит; острая неосложненная ИМП у женщин |
- дизурия, императивные позывы, частое мочеиспускание, - боль в надлобковой области - нет симптомов в течение 4 недель до этого эпизода - пиурия - гематурия - ≥ 1000 КОЕ/мл - ≥ 10 лейкоцитов /мкл* |
- Escherichia coli - Staphilococcus saprophyticus - Proteus mirabilus - Klebsiella pneumonae - Enterococcus species |
|
2.Острый неосложненный пиелонефрит |
- лихорадка, озноб - боль в поясничной области - другие диагнозы исключены - нет в анамнезе (R и УЗИ данных) урологических нарушений - ≥10000 КОЕ/мл - ≥ 10 лейкоцитов /мкл |
Та же |
|
3. Осложненная инфекция мочевых путей |
- любая комбинация симптомов 1 и 2 категории - наличие ≥1 факторов риска - ≥ 100000 КОЕ/мл у женщин - ≥ 10000 КОЕ/мл у мужчин или у женщин при заборе мочи катетером - ≥ 10 лейкоцитов/мкл |
- Escherichia coli - Klebsiella pneumonae - Proteus mirabilus - E. species - Pseudomonas aeruginosa |
|
4. Рецидивирующая ИМП (антибактериальная профилактика) |
- симптомы болезни - ≥3 эпизодов за 12 месяцев микробиологически подтвержденных - < 1000 КОЕ/мл |
Та же |
|
5. Бессимптомная бактериурия |
- ≥ 100000 КОЕ/мл - ≥ 10 лейкоцитов /мкл в 2 образцах через 24 часа |
Та же |
|
6. Обусловленная катетеризацией ИМП |
- симптомы болезни - > 100 КОЕ/ мл |
- зависит от продолжительности катетеризации |
Примечание: * – соответствует 10000 лейкоцитов/мл в пробе Нечипоренко, IDSA – Американское общество инфекционных заболеваний, ESCMID – Европейское общество клинической микробиологии и инфекционных заболеваний.
Рисунок 3. Ориентировочная основа действий в постановке диагноза
(Orenstein R, Wong ES. 1999).
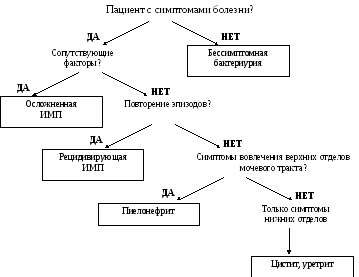
У беременных острый пиелонефрит возникает в 25-30%, тогда как бессимптомная бактериурия (ББ) встречается значительно чаще и является фактором риска ИМП, развитию которой способствуют гормональные нарушения уродинамики и механическое давление. Мерой профилактики ИМП у беременных может быть максимально возможная физическая активность и оптимальный питьевой режим, а также растительные уросептики при ББ.
Основой диагностики хронического пиелонефрита является совокупность: общеинтоксикационного синдрома (лихорадка и др.), «почечного» синдрома (боли в области нижних ребер, в животе по ходу мочеточников чаще асимметричные), мочевой синдром (поллакиурия, дизурия, лейкоцитурия, гематурия, при отсутствии в ОАМ – проба Нечипоренко, бактериурия не менее 105 в мл мочи, протеинурия не более 1 г/л).
Однако следует учитывать, что практически все выше приведенные признаки имеются при ИМП (нижних мочевых путей), а также могут встречаться при самых различных лихорадочных состояниях (инфекциях), как неспецифическая реакция почек, несвязанная с их патологией.
Диагностически значимыми для хронического пиелонефрита они могут быть только в случае выявления:
гипостенурии или изостенурии, т. е. нарушения коцентрационной функции почек в результате повреждения интерстиция мозгового слоя почек с уменьшением осмотической концентрации мочи (снижение удельного веса мочи на фоне ограничения употребления жидкости и по пробе Зимницкого);
нарушения структуры почек, в том числе чашечно-лоханочной системы, выявленное при в/в урографии (симптом Ходсона – нарушение соотношения слоев в почке), асимметрия контрастирования полостной системы почек;
цилиндрурии, как признака поражения почек, особенно лейкоцитарными цилиндрами, хотя это может быть признаком и другого почечного заболевания;
генетического анамнеза с указанием на достоверное, аналогичное заболевание у кровных родственников.
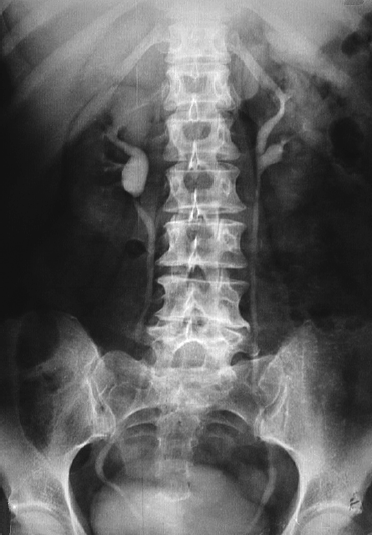

Рисунок 3. Изменение структуры почек и мочевыводящей системы при внутривенной урографии.
Данные нефробиопсии – нейтрофильная и лимфоплазмоцитарная инфильтрация, атрофия канальцев, перигломерулярный фиброз, повреждение междольковых артериол, развитие фиброза с обилием гиалиновых слепков в канальцах, запустеванием и гиалинозом петель капилляров клубочков, не являются патогномоничными и не всегда достоверны в связи с очаговостью процесса, и поэтому не могут быть рекомендованы для широкого использования. Также как и иммуно-гистологическое исследование – обнаружение в ткани (канальцев, сосудов) антител к антигену возбудителя.
УЗИ позволяет выявить ряд неспецифических изменений почек и мочевыводящих путей – уменьшение размеров почек, истончение их паренхимы, наличие расширенной чашечно-лоханочной системы, изменение эхогенности за счет нефросклероза.
Рисунок 5 Алгоритм ведения пациентов с инфекциями мочевыводящих путей.

Доплер-эхография позволяет выявить рано возникающие расстройства перфузии и этим подтвердить другие диагностические критерии (Eggli K., Eggli D. 1992).
Очаг воспаления и признаки нарушения почечной функции могут быть выявлены при гаммасцинтиграфии Тс- асимметрия выведения изотопа.
Перспективными методами, однако доступными только специализированным центрам, следует считать определение HLA-фенотипов, состояние Т- и В-системы иммунитета, циркулирующих иммунных комплексов, антител к бактериальному антигену, особенно О-антигену.
