
47 Діб.
Традиційно вважають, що вірус передається з біологічними рідинами
Мал. 100. Схема будови вірусу імунодефіциту людини (ВІЛ)
організму трьома основними шляхами: 1) під час статевих контактів; 2) при переливанні крові та її продуктів і при повторному використанні несте- рильних голок та інших інструментів; 3) внутрішньоутробно — від матері до плода.
Проте шкіра і слизові оболонки фактично можуть бути воротами інфекції: оскільки до ВІЛ чутливі клітини Лангерганса шкіри та слизових оболонок, то для того щоб відбулося зараження, вірусу не обов’язково потрапляти в кров. Такий спосіб переносу ВІЛ призводить до інфікування людини значно раніше, ніж статеві контакти. Але за такої передачі інфекції кількість вірусів, що переносяться в організм здорової людини, у сотні (або навіть тисячі) разів менша, а відтак інфікування організму людини можливе лише в разі особливої чутливості його до ВІЛ. Ризик захворювання зумовлюється двома чинниками — кількістю вірусів, що потрапили в організм, та схильністю організму до захворювання.
На основі результатів епідеміологічних досліджень установлені групи ризику: гомосексуалісти, повії, хворі на наркоманію, гемофілію, новонароджені діти жінок, хворих на СНІД, а також особи, що мешкають в ендемічній зоні, медичний персонал. За даними Американської асоціації дантистів, лікарі-стоматологи посідають 2-е місце серед представників інших медичних професій за небезпекою зараження на СНІД. Ось чому знання основних клінічних проявів СНІДу, особливо уражень порожнини рота, є актуальним для широкого кола стоматологів та інших медичних працівників, пов’язаних у своїй діяльності зі стоматологією.
Проникнувши в організм, ВІЛ здатний розмножуватися практично в будь-яких клітинах тканин організму, викликаючи його загальне ураження. Ступінь ураженості клітин різний.
Патогенез.ВІЛ розвивається в клітинах різних тканин (не лише в лімфоцитах). Травний канал часто буває первинними воротами проникнення ВІЛ (особливо в гомосексуалістів). ВІЛ уражає ЦНС та розвивається в її клітинах. Значний відсоток хворих мають кардіологічні зміни, які не зумовлені кардіотропними опортуністичними інфекціями. Одним із перших проявів ВІЛ-інфекції є ураження сітківки ока. Окрім Т-лімфоцитів, ВІЛ виявлений у моноцитах (макрофагах із крові, лімфатичних вухтів, тканини легень), отриманих від заражених хворих. Крім крові та ктітин тканин, вірус міститься в спинномозковій рідині, вагінальному секреті, сльозах, слині, грудному молоці, поті. Однак вміст його в біологічних рідинах набагато нижчий, ніж у крові, тому й можливість зараження через них значно менша.
Інфекційний процес при зараженні ВІЛ має певний послідовний характер: проникнення вірусу (наприклад, через уражену слизову оболонку статевих шляхів чи безпосередньо у кровотік), зв'язування вірусу з поверхнею клітини, вивільнення нуклеотиду та геномної РНК-вірусу, транскрипція з ДНК-провірусу, формування нових вібріонів та їхвихід із клітини з подальшим руйнуванням інфікованої клітини.
Після потрапляння в організм людини та інтеграції до її геному ВІЛ деякий час може бути неактивним або малоактивним, а згодом починає функ
ти ВІД утворюються вже через кілька тижнів після зараження. Проте високий рівень мутацій вірусу не дає можливості імунній системі сформувати специфічну відповідь. Тому, незважаючи на наявність антитіл проти вірусу, будь-який імунітет до ВІЛ в організмі хворого практично відсутній.
Клінічна картина.Для СНІДу характерна фазність перебігу. Тривалість інкубаційного періоду коливається від 6—8 міс. до кількох років. Приблизно у 50 % хворих він становить 4 роки.
Центр контролю за захворюваннями (Джорджія. СІЛА) і ВООЗ (1988) запропонували таку класифікацію клінічних стадій СНІД\:
Інкубація.
Гостра BIJl-інфекція.
Вірусоносійство: а) персистуюча інфекція; б) генератізована інфекція.
Лімфаденопатія.
СНІД-асоційований комплекс.
СНІД з розвитком інфекцій та пухлин.
За класифікацією В.І. Покровського (1989) виділяють 4 стадії перебір. ВІЛ-інфекції:
Інкубація.
Стадія первинних проявів: а) фаза гострої гарячки; б) безсимптомна фаза; в) персистуюча генералізована лімфаденопатія (триває до 15 років).
Стадія вторинних захворювань.
Фаза А (через 3—5 років). Втрата маси тіла менше ніж 10 %. поверхневі грибкові, бактеріальні або вірусні ураження шкіри і слизових оболонок, оперізувальний лишай, повторний фарингіт, синусит.
Фаза Б (через 5—7 років). Прогресуюча втрата маси тіла понад 10°с. неясного генезу діарея, гарячка тривалістю більше ніж 1 міс., волосяна лейкоплакія, туберкульоз легень, повторні або сталі бактеріаіьні. грибкові, вірусні та протозойні ураження шкіри і слизових оболонок, повторний або дисемінований оперізувальний лишай, локалізована саркома Капоші.
Фаза В (через 7—10 років). Генералізовані бактеріальні, вірусні, протозойні паразитарні захворювання, пневмоцистна пневмонія, кандидоз стравоходу, атиповий мікобактеріоз, позалегеневий туберкульоз, кахексія, дисе- мінована саркома Капоші, ураження ЦНС різної етіології.
Термінальна стадія.
A. Reflill, D.S. Burke (1988) як об’єктивну основу розподілу симптомів і стадій хвороби, виявлення ступеня її тяжкості пропонують використовувати кількість Т4-лімфоцитів в 1 мм3крові і виділяють 7 стадій:
Інкубація.
Безсимптомна.
Хронічна лімфаденопатія протягом 3—5 років — перед-СНІД.
Субклінічні порушення імунітету (в 1 мм3крові міститься 400 Т4- лімфоцитів).
Поява алергійних реакцій на шкірні проби (число Т4-лімфоцитів в
мм3крові менше ніж 300).
Імунодефіцит з ураженням шкіри й слизових оболонок — відсутня гіперчутливість сповільненої дії (кількість Т4-лімфоцитів — менша ніж 200).
Генералізовані прояви імунодефіциту — розвиваються ВІЛ-інди- каторні опортуністичні інфекції, злоякісні пухлини (Т4-лімфоцитів менше ніж 100).
В Україні для характеристики хронічної ВІЛ-інфекції пропонується “Клінічна класифікація стадій ВІЛ-інфекції в дорослих та підлітків”, розроблена ВООЗ (2002 р.):
клінічна стадія
Безсимптомна.
Персистуюча генералізована лімфаденопатія.
Рівень функціональних можливостей (пацієнта) 1: безсимптомний перебіг, нормальний рівень повсякденної активності.
клінічна стадія
Втрата маси тіла менше ніж 10 % від початкової.
Мінімальні ураження шкіри та слизових оболонок (себорейний дерматит, свербець, грибкові ураження нігтів, рецидивні виразки слизової оболонки порожнини рота, ангулярний хейліт).
Епізод оперізувального лишаю протягом останніх п’яти років.
Рецидивні інфекції верхніх дихальних шляхів (наприклад, бактеріальний синус ит).
Рівень функціональних можливостей (пацієнта) 2: симптоматичний перебіг, нормальний рівень повсякденної активності.
клінічна стадія
Втрата маси тіла більше ніж 10 % від початкової.
Немотивована хронічна діарея, яка триває більше ніж 1 міс.
Немотивоване підвищення температури тіла, яке триває більше ніж 1 міс. (постійно або періодично).
Кандидоз ротової порожнини (пліснявка).
Волосиста лейкоплакія слизової оболонки порожнини рота.
Туберкульоз легень, що розвинувся протягом року, що передував оглядові.
Тяжкі бактеріальні інфекції (наприклад, пневмонія, піоміозит).
Рівень функціональних можливостей (пацієнта) 3: протягом місяця,
який передував огляду, пацієнт проводить у ліжку менше ніж 50 % денного часу.
клінічна стадія
Синдром виснаження (кахексії) на фоні ВІЛ-інфекції згідно з визначенням Центру з контролю за хворобами (Center for Disease Control — CDC).
Пневмоцистна пневмонія (збудник Pneumocystis carinii).
Церебральний токсоплазмоз.
Криптоспоридіоз із діареєю тривалістю більше ніж 1 міс.
Позалегеневий криптоз.
Цитомегаловірусна інфекція з ураженням будь-яких органів, крім печінки, селезінки або лімфатичних вузлів.
Інфекція, спричинена вірусом простого герпесу з ураженням внутрішніх органів або хронічним (більше ніж 1 міс.) ураженням шкіри та слизових оболонок.
Прогресуюча множинна лейкоенцефалопатія.
Будь-який дисемінований ендемічний мікоз (наприклад, гістоплаз- моз, кокцидіомікоз).
Кандидоз стравоходу, трахеї, бронхів або легень.
Дисемінована інфекція, спричинена атиповими видами мікробак- терій.
Сальмонельозна септицемія (крім Salmonellathyphi. збудник черевного тифу).
Позалегеневий туберкульоз.
Лімфома.
Саркома Капоші.
ВІЛ-енцефалопатія згідно з визначенням CDC.
Рівень функціональних можливостей (пацієнта) 4: протягом 1 міс., шо передував оглядові, пацієнт проводив у ліжку більше ніж 5 денного часу.
Клінічні прояви СНІДу насамперед зумовлені дефіцитом Г-- • :ного імунітету. Зараження відбувається безсимптомно. Інколи через кілька тижнів спостерігається нездужання, головний біль, підвищена ст ■ • - . еть. нервові розлади, жар, висип, збільшення лімфатичних вузлів. З 2— 12-го тижня після зараження і довічно в інфікованих вдається виявити BL1- н рекдда в Т4-лімфоцитах і інших клітинах імунної системи, у кишках.•-~:th-
нах кісткового мозку, а в крові — антитіла до ВІЛ. У переважної більшості ВІЛ-інфікованих першою ознакою порушення імунної систем:-’: tхр н чна лімфаденопатія, яка триває 3—5 років без відносних порушень загального стану хворого.
Зниження активності імунної системи призводить до активг:::: .^г.ро- фітної мікрофлори. На стадії анегрії з’являються перші явн: - -:н: симптоми пригнічення клітинного імунітету: інфекційні захворюванні? — клнди- доз слизової оболонки порожнини рота або інфікування вір .: vпростого герпесу. На тлі глибокого пригнічення імунної системи у хворих виникають хронічні дисеміновані опортуністичні інфекції, що уражують і_к:р;.. слизові оболонки і внутрішні органи. За спектром клінічних прояв:; рс зр.зняють чотири їх типи: “легеневий”, ураження ЦНС, “шлунково-кишковий-та гарячка неясного генезу. Ці інфекції (паразитарні — пневмошістна пневмонія і токсоплазмоз; грибкові — кандидоз і аспергільоз; бактеріальн: — мікро- бактеріози, легіонельоз і сальмонельоз; вірусні — цитомегатовірусна інфекція і інфекції, викликані герпес-вірусами) перебігають вкрай т->.ко у гене- ралізованій формі.
Пік захворювання характеризується тяжкими інфекціями, ^причиненими грибами, цитомегаловірусом, вірусом Епстейна—Барр. вірусом герпесу тощо, які не піддаються терапії (опортуністичні інфекції), або розвитком пухлин (саркома Капоші, лімфома не-Годжкіна тошо). Встановлено, шо СНІД може одночасно поєднуватися з герпетичною інфекцією та гепати-
Гіпосенсибілізувальні препарати 507
ГУБ 533
АРТИФІЦІАЛЬНИЙ ХЕЙЛІТ 533
Метеорологічний хейліт 534
Хронічна тріщина губи 255
АЛЕРГІЙНИЙ ХЕЙЛІТ 256
Екзематозний хейліт 256
ХЕЙЛІТ, ПОВ'ЯЗАНИЙ ІЗ ДЕСТРУКТИВНИМИ ЗМІНАМИ В ЕПІТЕЛІЇ 259
Ексфоліативний хейліт 259
ХЕЙЛІТ, ПОВ'ЯЗАНИЙ ІЗ ЗАПАЛЕННЯМ ПЕРЕМІЩЕНИХ СЛИЗОВО-СЕРОЗНИХ ЗАЛОЗ 25
МАКРОХЕЙЛІТ 266
Хронічна лімфедема губ 266
Синдром Мелькерсона-Розенталя 269
ХВОРОБИ ЯЗИКА 270
ВОЛОСАТИЙ (ЧОРНИЙ) язик 275
РОМБОПОДІБНИЙ ГЛОСИТ 276
Абразивний преканцерозний хейліт Манганотті 40
Хвороба Єоуена 282
Туберкульоз 214
рих на СНІД спостерігаються різні ураження порожнини рота. Вони мають
значну діагностичну цінність, оскільки дають змогу легше і вірогідніше ви-
явити прояви СНІДу в пацієнта й уникнути зараження медичного персо-
налу. Прояви СНІДу в порожнині рота досить різноманітні, що викли
труднощі в їх систематиці.
У серпні 1990 року в Амстердамі робочою групою провідних стомато-
логів з різних країн Європи було висунуто класифікацію проявів у порож-
нині рота, пов'язаних з ВІЛ-інфекпією. Запропоновано розрізняти три гру
пи проявів на основі ступеня вірогідного зв'язку з ВІЛ-інфекцією.
Перша група— ураження слизової оболонки порожнини рота,
які найтісніше пов’язані з BIJ1:
і jr /
Кандидоз (еритематознии, гіперпластичний, псевдомембранозний
Гіпосенсибілізувальні препарати 507
ГУБ 533
АРТИФІЦІАЛЬНИЙ ХЕЙЛІТ 533
Метеорологічний хейліт 534
Хронічна тріщина губи 255
АЛЕРГІЙНИЙ ХЕЙЛІТ 256
Екзематозний хейліт 256
ХЕЙЛІТ, ПОВ'ЯЗАНИЙ ІЗ ДЕСТРУКТИВНИМИ ЗМІНАМИ В ЕПІТЕЛІЇ 259
Ексфоліативний хейліт 259
ХЕЙЛІТ, ПОВ'ЯЗАНИЙ ІЗ ЗАПАЛЕННЯМ ПЕРЕМІЩЕНИХ СЛИЗОВО-СЕРОЗНИХ ЗАЛОЗ 25
МАКРОХЕЙЛІТ 266
Хронічна лімфедема губ 266
Синдром Мелькерсона-Розенталя 269
ХВОРОБИ ЯЗИКА 270
ВОЛОСАТИЙ (ЧОРНИЙ) язик 275
РОМБОПОДІБНИЙ ГЛОСИТ 276
Абразивний преканцерозний хейліт Манганотті 40
Хвороба Єоуена 282
Туберкульоз 214
Саркома Капоші.
Лімфома не-Годжкіна
І
Друга група— ураження, що меншою мірою пов’язані з ВІЛ-
інфекцією:
Атипові виразки (орофарингеальні).
Ідіопатична тромбоцитопенічна пурпура.
Захворювання слинних залоз (ксеростомія. одно- чи двобічне збіль-
Вірусна інфекція (відмінна від зумовленої вірусом Епстейна—Барр):
спричинена цитомегаловірусом, вірусом простого герпесу, людським папі-
ломавірусом (бородавчасті ураження — кондилома гострокінцева, фокальна
епітеліальна гіперплазія, бородавка звичайна), вірусом вітряної віспи (one-
різувальний лишай, вітряна віспа).
Третя група— ураження, які, можтиво, пов’язані з ВІЛ-інфек
цією: актеріальні інфекції (включаючи гінгівіт, пародонтит), актиномі-
коз, туберкульоз, а також спричинені Enterobacter cloacae,Echerichia coli,
Klebsiella pneumoniae, Mycobacterium avium intracellulare.
Хвороба від котячих подряпин.
Загострення апікального періодонтиту.
Грибкова інфекція некандидозної етіології (криптококоз, геотрихоз, гістоплазмоз, мукоромікоз).
Меланінова гіперпігментація.
Неврологічні порушення (тригемінальна невралгія, параліч лицевого нерва).
Остеомієліт.
Синусит.
Запалення підщелепної жирової клітковини (абсцес, флегмона).
Плоскоклітинна карцинома.
Токсичний епідермоліз.
Більшість авторів вважають, що першим проявом СНІДу після інфікування є ураження слизової оболонки порожнини рота. На думку інших, порожнина рота уражується в термінальній стадії СНІДу. коли кількість Т4-лімфоцитів в 1 мм3крові зменшується до 200. Спостерцають швндко- прогресуючий пародонтит, гострий виразково-некротичний гзнтізюстоуа- тит, ангулярний хейліт. Вогнища в періодонті мають тенденцію до розвитку остеомієліту, часто розвивається бурхлива реакція на ендод • втручання. Поява цих ознак поряд з кандидозом та волосяною лейкоплакією може свідчити про ризик розвитку СНІДу.
За частотою поширення захворювання слизової оболонки порожніти рота поділяють так: кандидоз (88 %), волосяна лейкоплакія «>5 :г >. ВІЛ-пн- гівіт (80 %), ВІЛ-пародонтит (60 %), герпетичні ураження (11 —і”:г . ксеро- стомія (19—28 %), ексфоліативний хейліт (9 %), виразки (7сі).кваматив- ний глосит (6 %), саркома Капоші (від4 до 50 %), лімфома не-Голжкіна (від4 до 30 %).
Кандидозслизової оболонки порожнини рота у хворих на СНІЛ має декілька форм перебігу: псевдомембранозну, при якій спостерігають значну кількість м’яких білих вогнищ, що нагадують пластівці звурдженого молока і легко знімаються при зіскрібанні; гіперпластичну — нагадує лейкоплакію, супроводжується наявністю щільних білих уражень, спаяних з поверхнею слизові оболонки порожнини рота, і атрофічну (еритематознуі.Остання форма характеризується виникненням еритематозних плям, на фокі -„кизх спостерігаються псевдомембранозні зміни без нальоту, місцями — плями гіпер- кератозу (мал. 101, 102).
Лікування кандидозу слизової оболонки порожнини рота у хворих на СНІД повинно бути комплексним з використанням засобів у.спевого : загального лікування та обов’язково імуностимуляторів відповідно ло основних принципів лікування кандидозу слизової оболонки порожнини рота (див. “Мікотичні ураження”).
Вторинні вірусні агенти, зокрема вірус Епстейна—Барр. спричинюють волосяну лейкоплакію.На сьогодні виникнення волосяної лейкоплакії є вірогідною ознакою наявності імунодефіциту і ВІЛ-інфікування. Волосяна лейкоплакія нагадує м’яку форму лейкоплакії і являє собою білясті волосяні розростання, які не знімаються при зіскрібанні. Вони розмішуються в
Man.
101. Гіперпластичний (А)
та псевдомембранозний (Б)
кандидоз у хворого на СШД
А Б
Мол.
102. Атрофічний кандидоз слизової
оболонки твердого піднебіння (А),
спинки
язика
(Б)
у хворого на СН ІД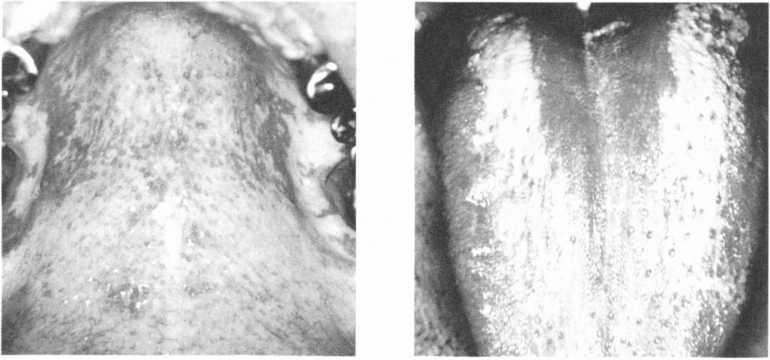
основному по краю язика і дещо подібні до хронічного гіперпластичного кандидозу (мал. 103). Дане ураження одно- чи двобічне, може поширюватися на нижню поверхню язика чи на відповідну прилеглу слизову оболонку шоки.
Патологічна анатомія.Гістологічна характеристика волосяної лейкоплакії: ниткоподібні кератинові утворення, паракератоз, акантоз і гіперке- ратоз епітелію. Відзначається наявність клітин балонуючої дистрофії, характерних для вірусної, зокрема, папіломавірусної інфекції. У власній пластинці слизової оболонки спостерігаються явища незначного запалення чи його відсутність. Ультраструктурними дослідженнями у тканинах лейкоплакії ви-
Мал.
103. Волосяна
(м’яка) лейкоплакія бічної поверхні
язика тти СНІДл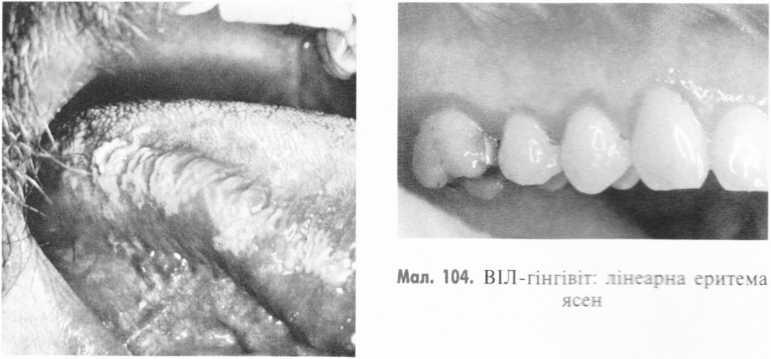
явлені віріони та інкапсульовані вірусні часточки. Волосяна лейкоплакія асоціюється з інфекцією бородавок та герпесу. Наявність иього ураження розцінюють як несприятливий чинник, що свідчить про перехи лічфадено- патії в СНІД.
Лікуванняволосяної лейкоплакії відрізняється від лікуванн - впаяне лейкоплакії, оскільки її виникнення залежить від наявності імун олес іііиту в організмі хворого. Спеціальні методи видалення вогнищ кератоз;» уілс^Ьєк- тивні. Більш ефективним є загальне лікування, направлене н^ ення
вірусу імунодефіциту. У порожнині рота проводять ретельну санацію з лікуванням уражень зубів і тканин пародонта.
Ураження пародонта. ВІЛ-гінгівітможе часто супроводжуБат;' ВL1 -інфекцію. Частіше виникає катаральний та гіпертрофічний гінгівіт Пі^ізгі- лим щодо СНІДу є будь-який гінгівіт, що має незвичні клінічні прогай. Не може бути обмежене чи, особливо, генералізоване ураження ясен на ділянках зубного ряду без наявних виражених подразників ясен нафоні ;о здорових тканин пародонта і слизової оболонки порожниниjr піл ому (мал. 104). Характерним є доволі стійкий, тривалий перебіг і резистентність до загальноприйнятих методів лікування.
Часто при зниженні загальної резистентності організму виникає виразковий гінгівіт (мал. 105). Ясенні сосочки некротизовані. болючі при пальпації, їх краї біло-сірого кольору. Гінгівіт інколи набуває в'ялого перебігу, традиційне лікування малоефективне. В осіб з позитивними серологічними реакціями можливе виникнення загострення вогнищ вторинної інфекції в періапікальних тканинах, а в пародонті — деструктивні зміни аж до секвестрації кістки коміркового відростка (мал. 106).
ВІЛ-пародонтит— це генералізований пародонтит. який розвивається уBIJI-інфікованих на фоні імунодефіциту. Для нього характерне швидке прогресування дистрофічно-запального процесу в пародонті. Звертає на себе
Моя. 105. Виразково-некротичний гінгівіт при СНІДі
увагу
та обставина, що патологічний процес
виникає на ділянках, де дуже мало чи
повністю відсутні чинники, що подразнюють
тканини пародонта. У цілому його
клініка відповідає проявам агресивного
пародонтиту (мал. 107).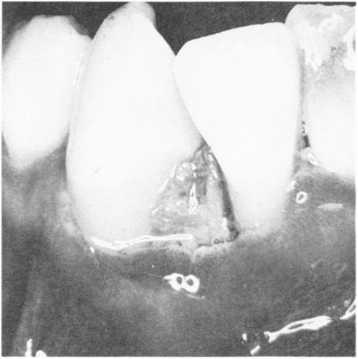
Лікуванняуражень пародонта комплексне відповідно до загальноприйнятих схем лікування. Обов’язковим є загальне лікування із застосуванням антибактеріальних засобів, імуномоду- ляторів тощо. Доволі обережно підходять до хірургічних методів лікування. У цілому перебіг ураження пародонта залежить від загального стану пацієнта та ступеня вираженості імунодефіциту.
Герпетичні ураженнянагадують класичну клінічну картину герпетичної інфекції в порожнині рота. Відмінністю є часте рецидивування захворювання, яке виникає без виразних зовнішніх впливів (сезонність, порушення загального стану тощо). Ураження, які виникають на слизовій оболонці і шкірі рота, добре піддаються лікуванню противірусними препаратами, проте швидко рецидивують знову.
Клінічно спостерігають герпетичне ураження шкіри навколо рота, слизової оболонки з утворенням пухирців та ерозій (мал. 108). При приєднанні вторинної інфекції ерозії легко перетворюються у виразки. Також можливі
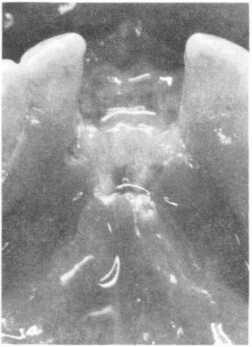
Мол. 106. Виразково-некротичний гінгівостоматит при СНІДІ (А) з секвестрацією (Б)
Man.
107.
BIJl-пародонтит
на тлі кандидоз- Мал.
108.
Герпетичний
стоматит у хворого ного ураження,
симптоматичний вираз- на СНІД
ковий
гінгівіт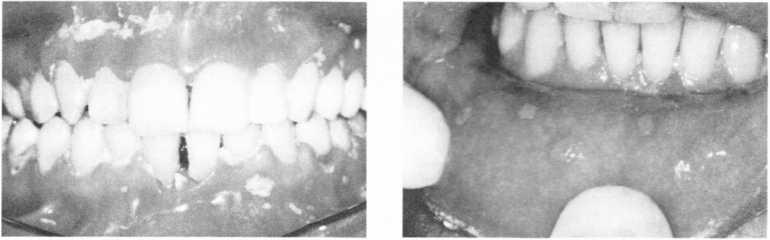
гострі респіраторні ураження (спричинені вірусом герпесу), герпетичні ураження очей та іншівісцеральні форми герпетичної інфекції.
Атиповість герпетичних уражень у хворих на СНІД полягає в тому, шо у них виникають прояви на слизовій оболонці порожнини рота у вигляді герпетичного стоматиту. Можуть виникати рецидивні афти, що нагадують хронічний рецидивний афтозний стоматит.
Крім уражень, спричинених вірусом герпесу, можуть з’являтися прояви оперізувального лишаю. При початкових стадіях розвитку СНІДу клініка оперізувального лишаю нагадує класичні прояви. У разі різкого пригнічення імунітету може виникнути його гангренозна форма. Для неї характерним є виражений біль, глибоке ураження шкіри, виникнення на місці ерозій виразок. У подальшому вони вкриваються струпами або виникає суцільний чорний струп. Перебіг гангренозної форми тривалий — до 6—8 тиж.
У
гомосексуалістів-чоловіків раннім
(першим) проявом СНІДу в порожнині
рота може бути виникнення болючих
виразок на слизовій оболонці піднебіння
та язика, пов’язаних з ци- томегаловірусною
інфекцією (група вірусів герпесу).
Для них характерним є повільний, затяжний
перебіг, рециди- вування, відсутність
ефективності лікування за
загальноприйнятими методиками.
Одночасно спостерігають ви-
разково-герпетичні ураження губ в зоні
Клейна та слизової оболонки
носа(мал. 109). Встановлено,
що всі ранні прояви СНІДу в порожнині
рота характеризуються сталим перебігом
і лікування їх малоефективне.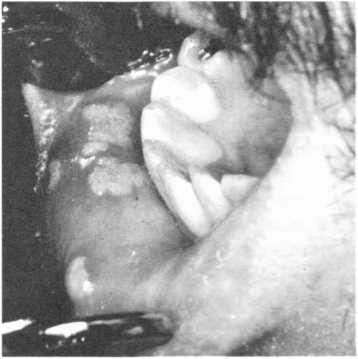
Мал. 109. Герпетичний стоматит у хворого на СНІД з утворенням виразок
Досить рідко вірус герпесу може викликати менігоенцефаліт. У такому разі спостерігається підвищення температури тіла до 38 °С. Головний біль виникає ще до появи висипань і має постійний характер. Захворювання проявляється загальномозковими вогнищевими симптомами різної вираже- ності. Летальність сягає до 60 %.
Лікування проявів герпетичної інфекції в порожнині рота ВІЛ-інфіко- ваних здійснюють за традиційними схемами лікування герпетичних вірусних уражень. Воно базується на таких принципах: 1) нейтралізація вірусу герпесу і запобігання появі нових висипань; 2) усунення симптомів загальної інтоксикації; 3) підвищення рівня імунологічної опірності організму і слизової оболонки порожнини рота; 4) усунення больового симптому; 5) прискорення загоєння ерозій та інших елементів ураження. При тяжкому перебігу вірусних уражень застосовують дезінтоксикаційну терапію (гемодез, ентеродез, ентеросорбенти), призначають препарати анаболічних стероїдів.
У ВІЛ-інфікованих характерне поєднання герпетичної інфекції та ураження дріжджоподібними грибами. У таких випадках спостерігаються виразки та афти в порожнині рота у хворих на СНІД, які частіше локалізуються на піднебінні. Вони зумовлені Cryptococcusneoformans(дріжджі, що брунь- куються і не утворюють міцелію). Інколи спостерігають поодинокі слизові капсули.
Зазначені ВІЛ-індикаторні опортуністичні інфекції вважають маркерами певних стадій СНІДу. Так, Candidaalbicansвиявляють у більшості хворих у стадії лімфаденопатії і в розпал захворювання. В осіб групи ризику інфекціюCandidaalbicansможна розглядати як початковий симптом СНІДу. Поєднання в порожнині рота кандидозу та інфекційного процесу, спричиненого різними вірусами, свідчить про некомпетентність імунної реакції епітелію слизової оболонки порожнини рота і розцінюють як початковий прояв захворювання на СНІД.
Саркома Капоші— це судинна пухлина, трансмісивне захворювання, що характеризується багатьма пігментованими ураженнями. Уперше описана в 1872 р. угорським дерматологом М.Kaposi як специфічне захворювання — “ідіопатична численна геморагічна саркома”. Захворювання проявлялося у вигляді локалізованих вузлів коричнево-червоно-синюшного кольору на шкірі нижніх кінцівок в осіб віком понад 40 років. У подальшому на їх місці утворюються глибокі виразки, можлива генералізація ураження. До епідемії СНІДу найчастіше цю пухлину виявляли у народів Екваторіальної Африки. Прояви в порожнині рота траплялися вкрай рідко. Етіологічним чинником саркоми Капоші вважають цитомегаловірус Епстейна—Барр.
З іншого боку, у хворих на СНІД саркому Капоші виявляли у кожного третього ураженого, починаючи з 1992 р. її виявляють у середньому в 10 % випадків. Відповідно змінилася локалізація пухлини: у хворих на СНІД її виявляють в основному в порожнині рота — 76 % випадків. Саркома локалізується на піднебінні і характеризується екзофітним ростом, безболісністю, пухкою консистенцією (у вигляді м’якого синюшного вузлика), великою частотою малігнізації. М’які тканини мають забарвлення від бурого до синювато-червоного (мал. 110). У подальшому вузлики набувають більш
Мол,
110. Саркома Капоші твердого піднебіння
(А),
ясен «Б>
гір и СНІДі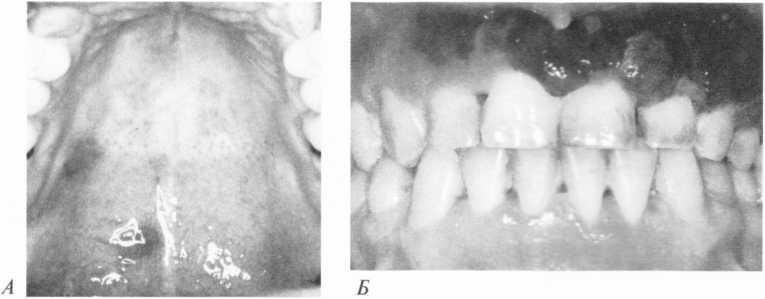
темното забарвлення і перетворюються у виразки. Доволі часто уражуються ясна, де саркома може набувати вигляду епулісу. Окрім ураження у порожнині рота, у хворих на СНІД відзначають дисеміновану форму саркоми Капоші з ураженням слизових оболонок травного каналу7і легень.
Гістологічна характеристика: у ранній період вияатяють атиповий судинний конгломерат з проліферацією через клітини ендотелію та скупченням еритроцитів уздовж судин, у пізніший період — вузли, шо складаються в основному із склеєних веретеноподібних клітин. Відзначають ділянки грануляційної тканини різного ступеня зрілості, некрози, крововиливи і скупчення гемосидерину.
Лікування саркоми Капоші залежить від форми захворювання, локалізації процесу і загального стану хворого на СНІД. Зазвичай застосовують місцеве лікування: видалення пухлини хірургічним шляхом, електрокоагуляція, радіотерапія тощо. Повної регресії досягають у 70—80 сс уражених. На ефект лікування впливає стан імунної системи, при низькт показниках СГ34-лімфоцитів периферійної крові ефект хірургічного лікування мнімаль- ний чи, навіть, відсутній. Активна ретровірусна терапія проти ВІЛ дає лікувальний та профілактичний ефект проти саркоми Капоші: в осіб, яким проводили активну протиретровірусну терапію, частота виникнення саркоми значно нижча.
Лімфома Беркітта(лімфома не-Годжкіна, лімфосаркома). Під шім захворюванням розуміють лімфосаркому, злоякісну пухлину. яка розвивається з лімфоїдної тканини, але відмінна від лімфогранулематозу — хвороби Годжкіна. У хворих на СНІД частіше зустрічається її різновид — лімфома Беркітта (африканська лімфома). Вона етіологічно зв'язана з вірусом Епстей- на—Барр (але може бути індукована і безпосередньо ВІЛ). її характеризує злоякісний ріст і швидка генералізація. Лімфосаркома до епідемії СНІДу була відома як ускладнення тривалої імуносупресивної терапії. У хворих на СНІД вона є другою за частотою пухлиною (3—30%випадків), на пізніх стадіях СНІДу 12—15 % хворих вмирає саме від лімфоми. Зниження кількос-
Мол.
110. Саркома Капоші твердого піднебіння
(А),
ясен (Б>
при СНІДі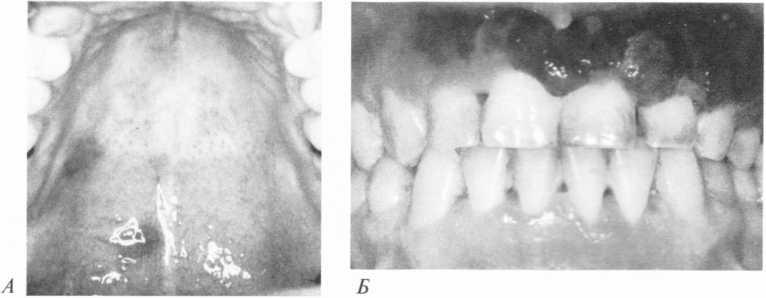
темного забарвлення і перетворюються у виразки. Доволі часто уражуються ясна, де саркома може набувати вигляду епулісу. Окрім ураження у порожнині рота, у хворих на СНІД відзначають дисеміновану форму саркоми Капоші з ураженням слизових оболонок травного канату і легень.
Гістологічна характеристика: у ранній період виявляють атиповий судинний конгломерат з проліферацією через клітини ендотелію та скупченням еритроцитів уздовж судин, у пізніший період — вузли, шо складаються в основному із склеєних веретеноподібних клітин. Відзначають ділянки грануляційної тканини різного ступеня зрілості, некрози, крововилігви і скупчення гемосидерину.
Лікування саркоми Капоші залежить від форми захворювання, локаїі- зації процесу і загального стану хворого на СНІД. Зазвичай застосов\тоть місцеве лікування: видалення пухлини хірургічним шляхом, електрокоагуляція, радіотерапія тощо. Повної регресії досягають у 70—80 ссуражених. На ефект лікування впливає стан імунної системи, при низьких показниках С04-лімфоиитів периферійної крові ефект хірургічного лікування мінімальний чи, навіть, відсутній. Активна ретровірусна терапія проти ВІЛ дає лікувальний та профілактичний ефект проти саркоми Капоші: в осіб, яким проводили активну протиретровірусну терапію, частота виникнення саркоми значно нижча.
Лімфома Беркітта(лімфома не-Годжкіна, лімфосаркома). Під цим захворюванням розуміють лімфосаркому, злоякісну пухлину, яка розвивається з лімфоїдної тканини, але відмінна від лімфогранулематозу — хвороби Годжкіна. У хворих на СНІД частіше зустрічається її різновид — лімфома Беркітта (африканська лімфома). Вона етіологічно зв'язана з вірусом Епстей- на—Барр (але може бути індукована і безпосередньо ВІЛ). її характеризує злоякісний ріст і швидка генералізація. Лімфосаркома до епідемії СНІДу була відома як ускладнення тривалої імуносупресивної терапії. У хворих на СНІД вона є другою за частотою пухлиною (3—30%випадків), на пізніх стадіях СНІДу 12—15 % хворих вмирає саме від лімфоми. Зниження кількос-
Мол.
111.
Лімфома не-Годжкіна нижньої щелепи (А)
і твердого піднебіння (Б)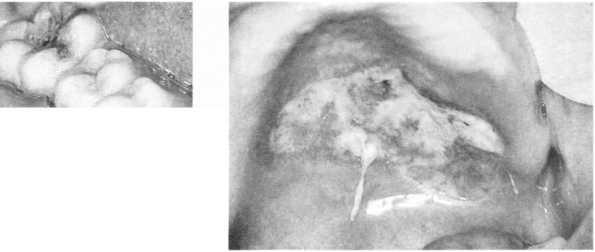
ті С04-лімфоцитів (менше ніж 100 в 1 мкл) значно підвищує ризик виникнення цієї пухлини. Може розвинутися в будь-якому органі, що містить лім- фоїдну тканину. Часто уражує різні лімфатичні вузли, мигдалики, травний канал, шкіру, кістки.
У разі локалізації у лімфатичних вузлах останні збільшуються, набуваючи вигляду округлих утворень різної щільності. У подальшому утворюється суцільний пухлинний інфільтрат. При локалізації у піднебінних мигдаликах викликає відчуття стороннього тіла, у носовій частині глотки утрудняє носове дихання. У разі прогресування лімфосаркоми метастатичним процесом уражується печінка, кістковий мозок. У периферійній крові характерним є автоімунна гемолітична анемія, тромбоцитопенія.
У порожнині рота пухлина найчастіше локалізується у нижній щелепі, але може уражати і верхню (мал. 111). Перед її утворенням хворі скаржаться на зубний біль (через стискання пухлиною нервових волокон), утворення виразок на слизовій оболонці, збільшення підщелепних лімфатичних вузлів. Характерним є руйнування кортикальних пластинок кістки щелепи. При рентгенологічному дослідженні в цей період виявляють резорбцію кісткової тканини.
Патологічна анатомія.Лімфосаркома побудована з пухлинних клітин, які майже не відрізняються від нормальних лімфоцитів та пролімфоцитів різного ступеня зрілості. Спостерігається також значна кількість плазмоцитів.
Лікуваннялімфосаркоми розпочинають з хіміотерапії (циклофосфамід, доксорубіцин тощо). У разі недостатньої ефективності лікування застосовують комбіноване лікування — хіміотерапія, антиретровірусна терапія та оперативне видалення вогнища ураження (останнє залежно від загального стану хворого).
В осіб, що зловживають курінням, також спостерігають епідермощну карциному, яка локалізується на язиці або дні ротової порожнини. При СНІДі розвиваються й інші новоутворення — лімфоретикулярна саркома, плоскоклітинний рак тощо. Променева і хіміотерапія зазначених новоутворень у хворих на СНІД малоефективна.
Діагностика.Рання діагностика СНІДу вкрай важлива, оскільки латентний період між інфікуванням і появою клінічних ознак СНІДу може бути досить тривалим. Ось чому стоматологи мають бути поінформовані про клінічну картину захворювання і шляхи передачі цієї небезпечної інфекції.
Ураховуючи складність лабораторної діагностики, на пропозицію ВООЗ, у деяких випадках діагноз СНІДу може грунтуватися на клінічній симптоматиці. Всі клінічні симптоми запропоновано поділяти на дві групи: серйозні та незначні (ВООЗ, 1986).
У дорослих СНІД діагностують за наявності щонайменше двох серйозних симптомів у поєднанні з хоча б одним незначним симптомом за відсутності відомих причин імуносупресії, таких, як рак. тяжка форма недостатності харчування або інші стани встановленої етіології.
Серйозні симптоми:
а) зниження маси тіла на 10 % і більше;
б) хронічна діарея тривалістю понад 1 міс.;
в) гарячка тривалістю більше ніж 1 міс. (перемінна або постійна).
Незначні симптоми:
а) сталий кашель тривалістю понад 1 міс.;
б) генералізований багатовогнищевий дерматит;
в) рецидивний оперізувальний герпес;
г) кандидоз порожнини рота і глотки;
ґ) хронічний прогресуючий і дисемінований простий герпес:
д) генералізована лімфаденопатія.
За наявності однієї лише саркоми Капоші або кригггококового менінгіту встановлюють діагноз СНІДу.
Особливості діагностики СНІДу в дітей.Підозра на СНІД виникає, коли в дитини спостерігають щонайменше два серйозних симптоми у поєднанні з не менш ніж двома незначними симптомами за відс>тн :с~відомих причин імуносупресії, таких, як рак, тяжка форма недостатності харчування або інші стани встановленої етіології.
Серйозні симптоми:
а) втрата маси тіла або затримка росту;
б) хронічна діарея тривалістю понад 1 міс.;
в) гарячка тривалістю понад 1 міс.
Незначні симптоми:
а) генералізована лімфаденопатія;
б) кандидоз порожнини рота і глотки;
в) звичайні рецидивні інфекції (отит, фарингіт тошо):
г) тривалий кашель;
г) генералізований дерматит;
д) підтверджена ВІЛ-інфекція у матері.
Показаннями до обстеження на СНІД є:
Злоякісні новоутворення (саркома Капоші, лімфома).
Інфекції:
Гриби: а) кандидоз, який спричинює ураження слизової оболонки порожнини рота та порушення функції стравоходу; б) криптококоз, що зумовлює захворювання легень, ЦНС і розсіяну інфекцію.
Бактеріальні інфекції (“атиповий” мікобактеріоз, спричинений видами, відмінними від збудників туберкульозу і лепри).
Вірусні інфекції: а) цитомегаловірус, який зумовлює захворювання легень, травного каналу, ЦНС; б) вірус герпесу, що спричинює хронічну інфекцію слизової оболонки з виразками, підвищення температури тіла протягом 1 міс. і більше; в) прогресуюча енцефалопатія, що викликана, як вважають, паповавірусом; г) віруси HTIV, які спричинюють злоякісні переродження Т-клітин.
Найпростіші і гельмінти: а) пневмонія, що спричинена Pneumocystisсагіпі; б) токсоплазмоз, який зумоатює пневмонію чи ураження ЦНС; в) крип- тоспоридіоз, кишкова форма з діареєю тривалістю понад 1 міс.; г) стронгі- лоїдоз.
З метою доведення наявності вірусу в організмі застосовують 3 методи: культивації вірусу, ідентифікації вірусних антитіл, виявлення титру антитіл до вірусних антигенів (тест ELISA—enzimelinkedimmunosorbentassay). Останній метод економічно вигідніший, але дає багато хибнопозитивних результатів і потребує у разі позитивних реакцій контролю за допомогою методуWestern—Blot, що грунтується на використанні імунофорезу.
Стоматологічні аспекти профілактики СНІДу.З огляду на особливості клінічного перебігу СНІДу стоматолог може бути першим лікарем, що запідозрив це захворювання. Більше того, лікар-стоматолог повинен займати активну позицію у виявленні ВІЛ-інфікованих і хворих, а для цього йому потрібно бути добре обізнаним з ознаками захворювання, уважно аналізувати історію хвороби, проводити пальпацію лімфатичних вузлів голови. Хоч у слиніBIJI-інфікованих та хворих на СНІД вірус знаходиться в незначній кількості, стоматолог повинен усвідомлювати, що він (як і інші фахівці, що контактують з рідинами організму хворих на СНІД) входить до групи професійного ризику.
Для стоматологів є ризик зараження ВІЛ при випадкових укусах хворими на СНІД чи носіями вірусу, потраплянні їхньої слини на ушкоджену шкіру чи слизову оболонку лікаря, при пораненні інструментарієм, який застосовувався при лікуванні хворих. Крім цього, застосування турбінної бормашини може стати причиною госпітальної інфекції, такої як СНІД та гепатит В.
Зважаючи на можливість контакту лікарів-стоматологів із хворими на СНІД чи вірусоносіями, їм рекомендують такі застережні заходи:
одержання інформації про можливі фактори ризику у хворого;
антисептичне оброблення шкіри рук і робота в гумових рукавичках;
застосування (по можливості) інструментів, матеріалів та голок разового використання;
бездоганна стерилізація і дезінфекція матеріалів, що використовуються повторно.
Спеціалісти свідчать, що адекватні засоби профілактики дають можливість уникнути інфікованості ВІЛ навіть у разі роботи з групою ризику. Тому особистий захист має здійснювати весь медичний персонал (застосування гумових рукавичок, спеціальних окулярів, пластикових масок, спец- халатів та шапочок).
Слід уникати незначних поранень інструментами, що контактували з кров’ю та слиною хворого. У разі такого поранення центром з контролю та профілактики інфекційних захворювань США для постекспозиційної профілактики СНІДу рекомендоване застосування двох препаратів І класу: зи- довину (ретровіру) та ламівудину (епівіру). Для значного зменшення утворення аерозолів не рекомендовано користуватись турбінною бормашиною, краще застосовувати наконечники з меншою кількістю обертів. Значно зменшує аерозольне забруднення повітря робочої зони застосування кофердаму.
Рукавички і маски бажано змінювати після прийому кожного хворого, у крайньому разі — щогодини. Руки слід мити під струменем води після обстеження чи лікування кожного хворого й обробляти 4 % розчином хлор- гексидину. Халати повинні мати якомога менше швів і наглухо закривати груди. Бажано використовувати разові халати із синтетичної тканини.
Стерилізація інструментарію.ВІЛ швидко інактивується при застосуванні сухої і вологої стерилізації. Стоматологічний інструментарій багаторазового використання (у тому числі відбиткові ложки) попередньо замочують у розчині натрію гіпохлориту, а потім піддають холодному обробленню розчином глютаральдегіду або стерилізують в автоклаві з оксидом етилену. Перед направленням відтисків у лабораторію їх треба помістити на 15 хв у розчин глютаральдегіду чи натрію гіпохлориту.
Запропонований такий склад розчинів: 40 %етиловий спирт. 1%лізол. 5 % фенол, 2 % формалін, 200 ммоль натрію гіпохлориту, ітя дезінфекції: 1 % розчин глютаральдегіду, 25 % розчин етилового спирту з пропіонтакто- ном у співвідношенні 1:400, 0,2 % розчин натрію гіпохлориту з 0.35%розчином формаліну. Оброблення інструментів проводять у рукавичках протягом 5 хв.
За температури 56 °С вірус інактивується протягом 30 хв. Необхідне ретельне дотримання умов, що гарантують повну інактивацію вірусу. Поліпшує передстерилізаційну підготовку застосування апарата ультразвукового очищення. Для забезпечення повного контролю за додержанням стандарту7на температуру і час стерилізації (180 °С протягом 60 хв). враховуючи вимоги ДСТ України 1992 р., фірма “Довіра” випускає термочасовии індикатор стерилізації, який являє собою паперову смужку розміром 10х40 мм з нанесеним на неї індикаторним шаром. Її вкладають у пакет разом з інструментами і вносять у стерилізатор. У разі дотримання режиму стерилізації колір індикаторного шару стійко змінюється і збігається з еталонним. Біоптати та інший операційний матеріал потрібно вміщувати в подвійні захисні бік- си, а транспортувати в спеціальних контейнерах.
Лікування.Для боротьби зі СНІДом створюють нові підходи. Вони грунтуються на фундаментальних розробках, пов’язаних із концепціями, які з’явилися нещодавно і швидко розвиваються, а також на нових технологіях
(внутрішньоклітинного імунітету, генної терапії). Ці технології щодо СНІДу розробляють у трьох напрямах. Перший напрям полягає у введенні гена, що синтезує продукт, який потім виділяється з клітини. Так, при введенні гена, що синтезує фрагмент рецепторного білка CD4, продукт виходить з клітин і захищає сусідні клітини відBIJl-інфікування.
Другий напрям пов’язаний із синтезом пептидів. Вони не виходять за межі клітини і конкурентно блокують ключові для розвитку ВІЛ процеси. Так, мутантні білки (або їх фрагменти) — аналоги продуктів регуляторних генів revіtat — блокують дію останніх, пригнічуючи розвиток ВІЛ. Пептид зі зміненими сайтами розпізнається й розщеплюється вузькоспецифічною вірусною протеазою, пригнічує пресинг білків, що кодуються генамиgagі рої.
Третій напрям ґрунтується на введенні в клітини генів, що кодують ан- тисенси і рибозими, які відповідно блокують або руйнують вірусну РНК.
На сьогодні це означає поєднання 3-х груп лікарських засобів:
Інгібітори зворотної трансираптази нуклеозидної природи (дидано- зин (відекс), зальцитобін, зидовудин (ретровір), тразивір);
Ненуклеозидні інгібітори зворотної транскриптази: делавердин, віра- мун, іфавіренц (стокрин);
Інгібітори протеази — ідинавір, ритонавір (фортоваза), ампренавір.
Серед робіт із різнобічного вивчення СНІДу, які нині виконуються,
найцікавіші результати отримані в галузі створення засобів профілактики та лікування СНІДу, а також лікування супутніх хвороб. Це одна з найважливіших стратегічних проблем. Вона має велике потенційне значення для пошуку засобів лікування й інших хвороб. Роботи розпочато в двох напрямах. Перший напрям — розроблення принципово нових технологій лікування та профілактики, шо грунтуються на нещодавно сформованій концепції про внутрішньоклітинний імунітет. Другий напрям пов’язаний із хімічним та біотехнологічним синтезом нових лікарських засобів. Серед препаратів, що вже використовують у світовій практиці для боротьби зі СНІДом, найпоширенішим є азидотимідин. В Україні розробляється новий спосіб його синтезу. Переданий на клінічні випробовування для лікування СНІД-асо- ційованих інфекцій рекомбінантний інтерферон а2людини. Його перше застосування для лікування хворих на саркому Капоші дало змогу значно знизити кількість цитостатичних засобів, шоїхзазвичай призначають таким хворим, і при цьому різко підвищити терапевтичний ефект.
Отже, у лікуванні СНІДу виділяють кілька основних напрямків:
хіміотерапевтичні засоби, спрямовані безпосередньо на ВІЛ (анти- ретровірусна терапія);
пригнічення опортуністичної паразитарної, вірусної, протозойної чи грибкової інфекції, яка в даного конкретного хворого визначає клініку захворювання;
можливе лікування онкологічних захворювань;
корекція лікарськими засобами імунодефіциту і патогенетично обумовлених автоімунного та імунокомплексного синдромів, характерних для ВІЛ-інфекції.
194
Туберкульоз
Туберкульоз (tuberculosis) — хронічне інфекційне захворювання, яке викликається мікобактерією туберкульозу (паличкою Коха). Вона потрапляє в слизову оболонку порожнини рота гематогенним, лімфогенним або екзогенним (повітряно-краплинним чи аліментарним) шляхом, зумовлюючи первинні та вторинні прояви інфекції.
На слизовій оболонці порожнини рота туберкульоз проявляється головним чином вторинно в 1 %хворих (як наслідок туберкульозу легень, суглобів, шкіри) у вигляді туберкульозного вовчака, міліарно-виразкового туберкульозу і надзвичайно рідко — коліквативного туберкульозу (скрофулодерми).
Первинний туберкульоз слизової оболонки порожнини рота і губ (ізольоване туберкульозне ураження) практично не зустрічається у зв’язку з тим, що слизова оболонка порожнини рота малосприйнятлива до мікобактерій туберкульозу, хоча результати досліджень свідчать, що навіть неушкоджена слизова може інфікуватися паличкою Коха при контакті. Первинний туберкульозний комплекс становлять три компоненти: невелике вогнище туберкульозного ураження слизової оболонки порожнини рота, специфічне ураження регіонарних лімфатичних вузлів та розширені лімфатичні судини між ними.
Розвиток первинного туберкульозного комплексу можливий у дітей на місці вторгнення збудника: через 8—30 діб (інкубаційний період) виникає болюча виразка розміром 10—15 мм, з підритими нерівними краями та брудно-сірим дном. Вона супроводжується лімфаденітом. Лімфатичні вузли при цьому можуть нагноїтись і прорвати. Через 2 тиж. — 1 міс. виразка поступово зникає без лікування.
Процес у лімфатичних вузлах при цьому надовго залишається ще активним, оскільки в них зберігається казеозний некроз і персистують туберкульозні мікобактерії (як звичайні, так і змінені L-форми). При залученні в процес прилеглих тканин лімфатичні вузли стають малорухомими. Шкіра над ними гіперемована, стоншується, потім гнояк лімфатичного вузла прориває з утворенням довготривалих фістул.
Для діагностики первинного туберкульозного ураження слизової оболонки порожнини рота є дві достовірні ознаки: мікробіологічна та гістологічна. Це виявлення мікобактерій та характерних туберкульозних грануляцій у матеріалі з вогнища ураження слизової оболонки хворого.
Туберкульозний вовчак (lupusvulgaris) є найчастішою формою вторинних туберкульозних уражень щелепно-лицевої ділянки.
Основним первинним елементом туберкульозних уражень слизової оболонки порожнини рота є люпома — специфічний туберкульозний горбик (tuberculum) червоного чи жовто-червоного кольору, м’якої консистенції, діаметром 1—3 мм. Розмішуються люпоми групами: свіжі утворюються по периферії, а ті, шо розташовані в центрі, схильні до сирнистого розпаду і злиття із сусідніми горбиками. При цьому утворюються неглибокі виразки з м’якими нерівними, підритими, набряклими малоболючими краями. Ви
разки вистелені яскраво-червоними або жовто-червоними папіломатозни- ми малиноподібними розростаннями, що легко кровоточать і вкриті сірим чи жовтуватим нальотом.
Клінічний перебіг характеризується повільністю. Туберкульозний вовчак проходить інфільтративну, горбкувату, виразкову і рубцеву стадії. Розміщуються ураження туберкульозного вовчака переважно на шкірі обличчя (у вигляді метелика), поширюючись на верхню губу і червону облямівку. Рідше уражується слизова оболонка ясен і коміркового відростка верхньої щелепи в ділянці фронтальних зубів, твердого і м'якого піднебіння, верхньої губи та щік. На цих ділянках ураження предстаатене виразкою неправильної форми з підритими краями і виповненим кровоточивими грануляціями дном.
Інколи процес локалізується тільки на червоній облямівці. При цьому губа збільшується в об’ємі від набряку, стає щільною: на ній з'являються тріщини, виразки, які покриваються криваво-гнійними кірками.
За місцем розташування на слизовій оболонці ясен І.Г. Лукомський виділяє 4 види уражень при туберкульозі:
Маргінальне. Охоплює ясенний край спочатку у вигляді інфільтрації, потім переходить у горбкувато-ерозивну форму. Слизова оболонка ясен набуває яскраво-червоного кольору, ясенний край та міжзубні сосочки різко набрякають, обриси ясенного краю згладжуються. Ясна ніби поколоті шпильками, болючі, матового відтінку, легко кровоточать.
Супрамаргінальне інфільтративне або горбкувато-виразкове ураження не поширюється на край ясен. На місці рубців, шо лишаються внаслідок загоєння виразок, виникають нові люпоми, а потім виразки неправильної форми з вкритим сірувато-жовтим нальотом дном.
Тотальне. Інколи у процес залучена вся поверхня ясен. Він має інфільтративний, частіше — ерозивний або виразковий характер. При цьому досить часто уражається кісткова тканина коміркового відростка, зуби стають рухомими і випадають, може розвинутися картина гіпертрофічного лю- позного гінгівіту. Регіонарні лімфатичні вузли збільшені та ущільнені.
Білатеральне. Розвивається як виразковий вовчак, при якому часто спостерігається комбіноване ураження ясен, піднебіння, язика та губ з типовою динамікою туберкульозного ураження: горбики -» розпад -> виразка -» рубець.
Виразки при вовчаку на слизовій оболонці порожнини рота і червоній облямівці губ можуть в 1 — 10 % випадків зазнавати злоякісного переродження.
Діагностика.Клінічна діагностика захворювання полегшується наявністю типових для туберкульозного вовчака феномену "яблучного желе” (при діаскопії) та проби зондом (Поспєлова).
При натискуванні предметним склом на шкіру або червону облямівку губ уражена тканина знекровлюється і люпоми у вигляді жовто-коричневих вузликів добре видно (нагадують яблучне желе), а при надавлюванні гудзиковим зондом на горбик зонд провалюється в люпому — проба Поспєлова, або симптом провалювання зонда.
Регіонарні лімфатичні вузли збільшуються, відзначають їх тістувату консистенцію, спаяність у горбисті пакети. Реакція Пірке, як правило, позитивна. Палички Коха виявляються дуже рідко.
Патологічна анатомія.Патогістологічне дослідження виявляє типові туберкульозні горбики з епітеліощними клітинами, гігантськими клітинами Пирогова—Лангганса й лімфоцитами по периферії. Казеозний некроз виражений слабко або зовсім відсутній. Запальний інфільтрат становлять лімфоцити та плазмоцити. Палички Коха зустрічаються в незначній кількості.
Диференціальна діагностика.Туберкульозний вовчак розмежовують з горбкуватими ураженнями при третинному сифілісі та лепрі. При сифілісі горбики щільні і, на відміну від туберкульозного вовчака, повторно ніколи не утворюються на рубцях; проба Поспєлова — негативна. Для лепри характерна інфільтрація шкіри з утворенням горбків у межах інфільтратів, характерною є локалізація люпом на обличчі.
Міліарно-виразковий туберкульоз (tuberculosismiliarisulcerosa) — клінічна форма вторинного туберкульозного ураження слизової оболонки порожнини рота, який розвивається на тлі зниженої реактивності.
Мікобактерії туберкульозу, виділяючись у значній кількості з мокротинням, при тяжкому прогресуючому перебігу процесу внаслідок автоіно- куляції з відкритих вогниш інфекції (частіше з каверн легень) укорінюються в слизову оболонку порожнини рота (зазвичай у місцях травм), щік по лінії змикання зубів, спинки та бічних поверхонь язика, м’якого піднебіння (мал. 119, А).При цьому виникають типові туберкульозні горбики. їх подальший розвиток супроводжується розпадом у центрі й утворенням неглибокої, спочатку невеликої, з нерівними підритими м’якими краями, дуже болючої виразки. Вона має повзучій характер і росте по периферії, досягаючи іноді великих розмірів. Дно і краї виразки мають зернистий характер (за рахунок горбиків), вкриті жовто-сірим нальотом. Тканини, що оточують виразку, набряклі, і по периферії виразкової поверхні можливо виявити дрібні абсцеси, так звані зерна, або тільця, Треля (мат. 119,Б).У разі тривалого існування виразки приєднується вторинна інфекція і краї та дно її роблять-
Мол.
119. Туберкульозна
виразка слизової оболонки язика (А)
і щоки (Б)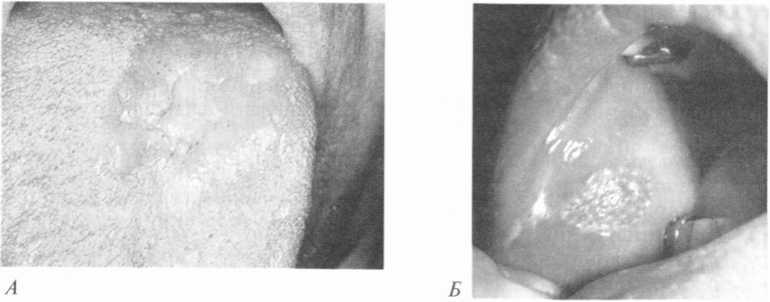
Мол, 120. Туберкульозна виразка слизовоїоболонки перехідної складки губи і ясен
ся
щільними. На язиці та перехідних складках
виразки мають форму щілин з підритими
краями (мал. 120). Лімфатичні вузли
спочатку можуть не пальпуватися, а
згодом збільшуються, стають
щільно-еластичними, болючими.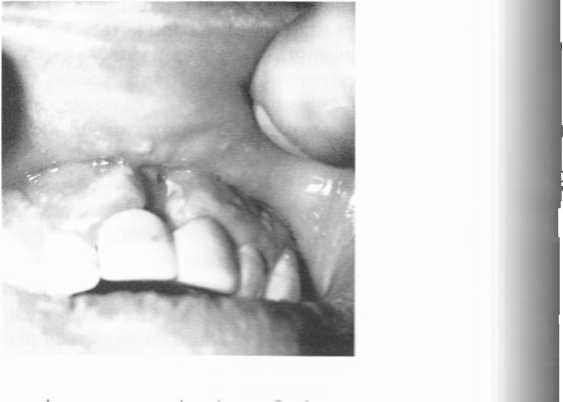
Діагностика.Проводячи діагностику міліарно-виразкового туберкульозу, важливо оцінити загальний стан хворого (слабкість, схуднення, блідість шкіри, незначне підвищення температури тіла, посилена пітливість тощо).
За допомогою цитологічного дослідження матеріалу з вираз™ серед елементів запалення і зм:_^-: мікрофлори виявляють гігантські клітини Пирогова—Лангганса та ештеліоідні клітини. Інколи (при забарвлюванні за Цілем—Нільсеном) вдається виявити мікобактерії туберкульозу. Оскільки в таких хворих реактиви , ь знижена, то внутрішньошкірна проба Пірке часто буває негативною.
Диференціальна діагностика.Диференціюють від травматичне:, де кус:- тальної та трофічної виразок слизової оболонки порожнини рота, ерозій та виразок при ускладненні висипів вторинного сифілісу вторинною :н;з-_і- єю, гумозних виразок при третинному сифілісі, а також стоматиту Венсана та раку слизової оболонки порожнини рота. Від цих уражень пре - м_зіар- но-виразкового туберкульозу відрізняються підритими краями, наявністю зерен Треля, клітин Пирогова—Лангганса.
Коліквативний туберкульоз (скрофулодерма) — рідкісна форма втег ного туберкульозу, трапляється головним чином у дітей. Типовою ознакою цієї форми є утворення у глибоких шарах слизової оболонки вузлів. які з часом зазнають розпаду. При цьому виникають виразки неправильної форми, м’якої консистенції, з роз’їденими підритими краями та в'ялими грануляціями на дні. Виразка малоболюча, при її загоєнні утворюються нерівні, “кошлаті” рубці.
Диференціальна діагностика.Коліквативну форму туберкульозу слизової оболонки порожнини рота диференціюють від гумозної виразки, актиномікозу, ракової виразки. Дно гумозної виразки також містить гран;, .з я ті. проте краї її кратероподібні, цупкі, безболісні. Після загоєння виразки лишається втягнутий зірчастої форми рубець. Вузли при актиномікозі характеризуються різкою дошкоподібною цупкістю, наявністю фістул, у виділеннях яких знаходять друзи променевого гриба. Ракова виразка трапляється у зрілому віці; характеризується цупкістю, болючістю, вивернутими краями та наявністю атипових клітин при цитологічному дослідженні.
Лікуваннятуберкульозних уражень слизової оболонки порожнини рота стоматолог проводить на фоні загальної терапії, призначеної фтизіатром.
Специфічні засоби місцевої терапії туберкульозних уражень
Ізоніазид (порошок і таблетки по 0,1 або 0,3 г) є найефективнішим і найменш токсичним туберкулостатичним препаратом з досить вузьким спектром бактеріостатичної дії. Пригнічує ріст і розмноження мікобактерій і не впливає на інші мікроорганізми. Для мікобактерій туберкульозу мінімальна інгібуюча концентрація препарату становить 0,01—0,1 мг/л. Мікобактерії активно поглинають ізоніазид, причому цей процес в аеробних умовах відбувається інтенсивніше. При цьому мікобактерії швидко втрачають кислотостійкість, каталазну і пероксидазну активність. Зниження синтезу ендогенної каталази мікобактерій призводить до припинення їх росту і
розмноження, до того ж мікобактерії стають авірулентними, втрачають тинк- торіальні властивості: ізоніазид посилює фагоцитоз у вогнищі туберкульозного запалення, що сприяє його розсмоктуванню. Застосовують 5—10 % розчин ізоніазиду для аплікацій на вогнище ураження.
Салюзид розчинний (порошок, ампули по 1, 2 і 10 мл 5 % розчину). Застосовують 5 % розчин салюзиду для аплікацій та у вигляді аерозолю (2— З мл на сеанс).
Натрію пара-аміносаліцилат (ПАСК) — порошок і таблетки по 0,5 г; З % розчин у флаконах по 250 або 500 мл. Механізм дії ПАСК на мікобактерії туберкульозу зумовлений конкурентними взаємовідносинами препарату з пара-амінобензойною кислотою. Йому притаманні значно виявлені жарознижувальні та десенсибілізувальні властивості. Під впливом препарату поліпшується лімфатичний дренаж у вогнищі туберкульозного запалення, що сприяє розсмоктуванню його. Застосовують у поєднанні з розчином ізоніазиду чи салюзиду.
Солютизон (ампули по 2 мл 2 % розчину). Застосовують у вигляді аплікацій та аерозолю: 2—5 мл 1—2 рази на день протягом 1—2 міс. Протипоказаний при кандидозі слизової оболонки порожнини рота.
Стрептоміцину сульфат (флакони по 0,25, 0,5, 1 г). Препарат адсорбується оболонкою мікобактерій, а потім проникає всередину, порушуючи структуру цитоплазми і синтез білка. Відбувається блокування дикарбоно- вих кислот і ферментних систем, що призводить до пригнічення дихання і нормального метаболізму туберкульозних мікобактерій: клітини мікроорганізму втрачають властивість розмножуватися. Застосовують у вигляді ін’єкцій у периферійні лімфовузли та у вогнище ураження за типом інфільтраційної анестезії по 0,2—0,5 г або в аерозольних інгаляціях.
Стрептосалюзид (флакони по 0,5 і 1 г). 0,5—2 г стрептосалюзиду розчиняють у 3—5 мл 0,5—1 % розчину новокаїну або ізотонічного розчину натрію хлориду. Застосовують у вигляді аплікацій чи аерозолю для оброблення вогнища ураження.
Канаміцину сульфат (флакони по 0,5 і 1 г) — антибіотик широкого спектра дії. Високоактивний щодо кислотостійких бактерій (мікобактерій туберкульозу), більшості грампозитивних і грамнегативних бактерій (стафілококів, кишкової і дизентерійної паличок, сальмонел, палички Фрідлендера, мікобактерій, шигел, протея). Діє на мікроорганізми, які резистентні до препаратів групи пеніциліну, а також стрептоміцину сульфату, тетрацикліну гідрохлориду, левоміцетину, еритроміцину. Препарат пригнічує синтез білка і порушує обмін РНК у мікробній клітині. Для аплікацій на елемент ураження слизової оболонки порожнини рота застосовують 10 % розчин канаміцину сульфату 2 рази на добу.
Протималярійні препарати, що застосовують у стоматології
Крім безпосереднього впливу на малярійних плазмодіїв деякі протималярійні препарати застосовують як засоби базисної терапії системних захворювань сполучної тканини (колагенозів). Вони зв’язують вільні радикали.
