
Тетрацикліни. Антибіотики групи тетрацикліну мають широкий спектр дії і активні щодо грампозитивних та грамнегативних бактерій, спірохет, лептоспір, рикетсій, деяких вірусів і найпростіших. Застосовують при лікуванні фузоспірохетозної інфекції, трихомонозу та інших виразково-некротичних, виразкових уражень слизової оболонки порожнини рота у вигляді емульсій, паст та присипок. Етоній підвищує чутливість грампозитивних мікроорганізмів родини кишкових бактерій до антибіотиків цієї групи в 16—50 разів.
4А добу ля зма- губ та вираз- я попе-
і, 0,5 г). эм про- , стреп-
)ЄКДІЯХ,
локока. эчи ак- іачають и поро-
мікроб- ю 0,15 г
амнега- препа- запаль- ез 30 хв
по 1 та < мікро- удників гпаратів ація до- 5ре про- отичних порож- 2—3 год ають по
іковці) і іих ура- сроорга-
(ІДНОСНО
»инебак- ганізми, іину, ле- [ВНИЙ до Призна- ютично- ти рота
Тетрацикліну гідрохлорид (таблетки по 100 000 ОД, 0,05, 0,1, 0,25 г, таблетки з ністатином по 100 000 ОД, мазь 1 % в упаковці по 3 та 10 г і мазь З % в упаковці по 15 г). Антибіотик широкого спектра дії. Активний щодо грампозитивних і грамнегативних бактерій, спірохет, лептоспір, рикетсій, мікоплазм, деяких вірусів і найпростіших. Бактеріостатична дія пов’язана з порушенням біосинтезу білка мікроорганізмами. Сумісний у розчинах з ка- наміцином, лінкоміцином, ізотонічним розчином натрію хлориду та 5 % розчином глюкози.
Мазь “Гіоксизон” (у тубах по 10 г). Поєднує дію окситетрацикліну та гідрокортизону ацетату. Застосовують для змащування слизової оболонки порожнини рота 3—4 рази на добу при ерозивних, виразкових та виразко- во-некротичних ураженнях після попереднього оброблення ураження антисептичними засобами.
Синтоміцину лінімент (5 % та 10 % емульсія в скляних банках по 25 г). Застосовують для лікування опіків, гнійно-запальних уражень слизової оболонки порожнини рота, губ та шкіри обличчя. Препарат після антисептичного оброблення вогнища ураження наносять на 10—15 хв 2—3 рази на добу.
Оксициклозоль (аерозольні балони по 70 г). Препарат являє собою суспензію жовтого кольору. При розчиненні утворює в’язку олійну масу. Поєднує протимікробну дію окситетрацикліну та протизапальну, протиалергій- ну дію преднізолону. Застосовують при виразково-некротичних ураженнях та інфікованих ранах слизової оболонки порожнини рота і шкіри обличчя, опіках, багатоформній ексудативній еритемі, хронічному рецидивному афтозному стоматиті. Оксициклозоль наносять на уражену ділянку протягом 1—3 с 2—5 разів на добу.
Неоміцину сульфат (флакони по 0,5 г та 2 % мазь у тубах по 15 г) — антибіотик широкого спектра дії. Більш ефективний проти стафілококової мікрофлори порівняно із стрептококами. Впливає на деякі грамнегативні і грампозитивні мікроорганізми. Не діє на патогенні гриби, віруси, анаеробну мікрофлору. Ототоксичний. При виразково-некротичних ураженнях та інфікованих ранах слизової оболонки порожнини рота застосовують розчин (5000 ОД на 1 мл) для зрошень та аплікацій і 2 % мазь — для змащування вогнищ ураження 2 рази на добу. Неоміцину сульфат входить до складу офіцинальних мазей “Синалар-Н” та “Локакортен-Н”.
Мономіцин (флакони по 0,25 г у комплекті з розчинником) — антибіотик широкого спектра дії. Ефективний проти грампозитивних і грамнегативних
бактерій. Слабко впливає на пневмо- й стрептококи. Не діє на синьогнійну паличку, гриби, анаероби. Пригнічує розвиток найпростіших. Застосовують при виразково-некротичних ураженнях слизової оболонки порожнини рота у поєднанні з трипсином чи хімотрипсином у формі емульсій або паст.
Олететрин (таблетки по 0,125 г і капсули по 0,25 г, мазь у тубах по 15г) — антибіотик, комбінований препарат, який складається з олеандоміцину фосфату і тетрацикліну у співвідношенні 1:2. Застосовують при катаральному стоматиті, ерозивній формі червоного плоского лишаю, виразково- некротичних ураженнях слизової оболонки порожнини рота, гонорейному стоматиті по 0,25 г 4—6 разів на добу за 30 хв до їди. Курс — 5—14 діб.
Аміноглікозиди. Гентаміцину сульфат (флакони по 0,08 г, 0,1 % мазь у тубах по ЗО г, аерозольні балони по 60 г) — антибіотик широкого спектра дії. Активний щодо грампозитивних і грамнегативних мікроорганізмів та пеніциліночутливих штамів стафілокока при гострих одонтогенних септичних станах, опіках та виразково-некротичних ураженнях. Високоактивний щодо синьогнійної палички. Призначають по 0,04—0,08 г внутрішньом’я- зово через кожні 8 год. Курс лікування — 7—10 діб. Застосовують при трофічних виразках, опіках, виразково-некротичному стоматиті. 0,1 % водний розчин призначають для аплікацій; 0,1 % мазь — для змащування при запальних процесах губ і шкіри обличчя 3—4 рази на добу. Аерозоль гентаміцину сульфату розпилюють над ураженою ділянкою 4 рази на добу, в пастах (разом з протеолітичними ферментами та вітамінами) цей антибіотик використовують для пов’язок та аплікацій.
Канаміцину сульфат (флакони по 0,5 і 1 г — 500 000 і 1 000 000 ОД у комплекті з розчинником, 5 % розчин в ампулах по 10 мл). Антибіотик широкого спектра дії, належить до аміноглікозидів. Активний щодо кислотостійких бактерій, більшості грампозитивних і грамнегативних бактерій. Діє на мікроорганізми, які резистентні до препаратів групи пеніциліну, стрептоміцину, тетрацикліну, левоміцетину, еритроміцину. У крові зберігається в необхідній концентрації протягом 8 год. Призначають при туберкульозному та виразково-некротичному ураженні слизової оболонки порожнини рота внутрішньом’язово по 0,5 г через 12 год протягом 5—6 діб. Аплікації або аерозольні інгаляції проводять 2 рази на добу. При туберкульозних ураженнях слизової оболонки порожнини рота курс лікування становить 1 міс. і більше.
Феніколи. Левоміцетин (хлорамфенікол) — синтетичний аналог антибіотика хлорамфеніколу. Антибіотик широкого спектра дії (порошок, таблетки по 0,5 г, капсули по 0,25 г, таблетки пролонгованої дії, покриті оболонкою, по 0,25 г). Активний щодо грампозитивних і грамнегативних мікроорганізмів, рикетсій, спірохет, деяких вірусів. Впливає на штами бактерій, які стійкі до препаратів групи пеніциліну, стрептоміцину сульфату, сульфаніламідних засобів. При виразково-некротичних ураженнях слизової оболонки порожнини рота, ерозивній і виразковій формі червоного плоского лишаю, гонорейному стоматиті, опіках застосовують 1 — 10 % лінімент та пасту (складається з левоміцетину й тетрацикліну по 0,2 г, метацилу 2 г, білої глини 7,6 г, замішаних на 0,5 % розчині новокаїну або 30 % олійному розчині токофе-
ролу ацетату) по 0,25—0,5 г 3—4 рази на добу за 30 хв до їди. Курс лікування — 8—10 діб.
Можливі алергійний висип, подразнення слизової оболонки порожнини рота, лейкопенія, агранулоцитоз, анемія, кандидамікоз.
Легразоль. Містить левоміцетин, граміцидин, совкаїн, ялицевий бальзам, 96 % розчин етилового спирту, суміш хладонів. Застосовують для оброблення вогнищ ураження при гострому афтозному й герпетичному стоматиті. Препарат розпилюють з відстані 25—30 см протягом 2—10 с.
Левовінізоль (балони по 60 мл). Препарат містить левоміцетин, вінілін, лінетол, 96 % розчин етилового спирту, цитраль, пропелент. Справляє протизапальну та протимікробну дію. Застосовують при поверхневих вогнищах ураження слизової оболонки порожнини рота для оброблення трофічних та декубітальних виразок, ерозій. Препаратом обробляють уражену поверхню з відстані 20—30 см протягом 1—3 с 1—2 рази на добу.
Інші антибіотики. Граміцидин (ампули по 2 мл 2 % спиртового розчину та граміцидинова паста в тубах по 30 г) — справляє бактеріостатичну та бактерицидну дію щодо стрептококів, стафілококів, збудників анаеробної інфекції. Застосовують при лікуванні опіків, інфікованих ран. декубітальних виразок, виразково-некротичного стоматиту та афтозних уражень слизової оболонки порожнини рота. Перед вживанням вміст ампули (2 мл) розчиняють у 500 мл дистильованої води. Для зрошень та аплікацій.
Мазь геліоміцинова (в тубах по 10 г). Активна шодо грампозитивних та деяких інших мікроорганізмів і вірусів. Застосовують при виразковому гін- гівостоматиті, багатоформній ексудативній еритемі, ерозивно-виразкових формах червоного плоского лишаю та лейкоплакії, опіках, трофічних та променевих виразках слизової оболонки порожнини рота. Після попереднього зрошення порожнини рота розчинами антибіотиків мазь тонким шаром наносять на уражені ділянки 1—2 рази на добу.
Ектерицид (флакони по 250 мл) — має широкий спектр антибактеріальної дії та кератопластичні властивості. Застосовують при запальних та вираз - ково-ерозивних ураженнях слизової оболонки порожнини рота у вигляді зрошень, аплікацій та аерозолю.
Поліміксину сульфат (флакони по 500 000, 1 000 000 ОД і 2 % мазь полі- міксину сульфату в тубах по 10 і 30 г (в 1 г 20 000 ОД)). При нанесенні на слизову оболонку порожнини рота та шкіру не всмоктується і у великій концентрації міститься у вогнищах ураження. Активний щодо грамнегатив- них і менш активний щодо грампозитивних мікроорганізмів. Застосовують поліміксин у вигляді мазі та розчину, який готують ex tempore. Для аплікацій та аерозолю його призначають з розрахунку 20 000 ОД на 1 мл розчинника (ізотонічний розчин натрію хлориду або 0,5 % розчин новокаїну). Показаний при рановій інфекції та різних гнійно-запальних процесах, спричинених кишковою паличкою, синьогнійною паличкою, клебсієлами, багатьма патогенними коками. Може бути сумісним з гідрокортизоном. Добова доза препарату не повинна перевищувати 20 000 ОД на 1 кг маси тіла.
Поліміксину М сульфат (таблетки по 500 000 ОД, флакони по 500 000 і 1 000 000 ОД). Активний щодо грамнегативних мікроорганізмів. Діє на си-
ПРОТИЗАПАЛЬНІ ПРЕПАРАТИ
спричинити ураження будь-якого компонента тканини. Гідролітичні ферменти значно підвищують проникність судин, а продукти гідролізу призводять до дегрануляції тканинних базофілів і вивільнення гістаміну, серотоніну й гепарину, які беруть участь у розвитку змін у мікросудинах. Крім того, лізосомальні ферменти активують калікреїн-кінінову систему.
Кініни спричинюють розширення кровоносних судин, посилення судинної проникності, порушення мікроциркуляції, що зумовлює основні клінічні прояви запалення.
, Більшість наявних протизапальних засобів проявляють активність у різних фазах запального процесу, тому їх можливо застосовувати протягом усього періоду запалення. Однак у ранніх стадіях гострого запалення найдоцільнішим є застосування таких засобів:
а) препаратів, що мають здатність стабілізувати мембрани лізосом і тим самим перешкоджати утворенню медіаторів запалення (похідні мефенамі- нової (мефенамової), саліцилової кислот);
б) інгібіторів гідролітичних ферментів (трасилол, контрикал, пантри- пін, амбен, кислота амінокапронова тощо), які утримують рівновагу системи ферментів протеолізу та зменшують їх участь у розвитку запалення;
в) засобів функціонального антагонізму, що пригнічують дію медіаторів запалення. Це антигістамінні препарати (димедрол, супрастин, діазо- лін тощо), антагоністи серотоніну (кислота мефенамова, бутадіон), ацетилхоліну (електроліти кальцію і магнію) та брадикініну (похідні саліцилової, мефенамової кислот, амідопірин);
г) препарати, що стимулюють утворення протизапальних агентів: кате- холамінів та стероїдних гормонів (похідні саліцилової кислоти, аскорбінова й мефенамова кислоти, продигіозан, кальцію пантотенат, тіаміну бромід, рутин, піридоксину гідрохлорид тощо).
У ранніх стадіях гострої запальної реакції необхідна фармакологічна регуляція внутрішньосудинних порушень мікроциркуляції. Це завдання вирішують за допомогою засобів, що впливають на реологічні властивості крові, знижують в’язкість її, запобігають агрегації формених елементів крові, прискорюють кровообіг (низькомолекулярні декстрани, антикоагулянти — гепарин, фібринолітичні засоби — фібринолізин, антитромбоцитарні препарати — ацетилсаліцилова, мефенамова кислоти) та знижують підвищену проникність судин (аскорбінова кислота, рутин тощо).
Для підтримання захисних механізмів слизової оболонки, що забезпечують згасання запальної реакції, доцільно застосовувати засоби місцевої дезінтоксикації. У випадках, коли інтоксикація зумовлена інфекцією, вдаються до протимікробних засобів (антибіотики, похідні нітрофурану, сульфаніламідні, антисептичні засоби тощо). Якщо інтоксикація розвивається внаслідок всмоктування з вогнищ некрозу слизової оболонки порожнини рота продуктів розпаду, то потрібне ретельне хірургічне оброблення, яке доповнюють застосуванням протеолітичних ферментів у поєднанні з протимікробними засобами та сорбентами. Для стимуляції та підтримання природних захисних механізмів слизової оболонки порожнини рота, шо забезпечують пригнічення запального процесу, призначають препарати, які підвищують
ізоцим, піримідант, метилурацил, продигіозан, галаскорбіну бромід, иіридоксину гідрохлорид, ціанокобаламін тощо); речовини,шо справляють дезінтоксикаційну дію (антибактеріальні препарати, протеолітичні ферменти, які лізують некротичну тканину, — трипсин, хімотрип-син, терилітин; сорбенти); засоби, які нормалізують фізико-хімічні процесив запалених тканинах (речовини осмотичної дії — ізотонічний та гіпертоніч-ний розчини натрію хлориду, натрію гідрокарбонату, маніту).В ексудативну фазу гострої запальної реакції слизової оболонки порож рота з метою нормалізації рН (зниження ацидозу), залишкового тис- ку та інших фізико-хімічних параметрів тканин застосовують засоби осмо-тичної дії — гіпертонічний розчин натрію гідрокарбонату, натрію хлориду, маніт тощо. Разом з тим важливо нормалізувати порушені в зоні запален-ня процеси обміну та трофіки. Для цього потрібно вжити таких заходіВ
а)щити оксигенацію тканин (екзогенне введення кисню або гіперба-рична оксигенація); транспорт поживних речовин у вогнище запалення (засоби, що змінюють проникність тканин: диметилсульфоксидлідаза, ронідаза тощо); в) зменшити в ділянці запалення інтенсивність обміну речовин і енергетичні витрати (протизапальні засоби — натрію мефенамінат, саліцилати, та фізичні чинники — локальна гіпотермія).Особливістю гострого перебігу катарального, виразкового і гангреноз-ного стоматиту чи загострення хронічного процесу є схильність хворих догіперергічної реакції. Нерідко такий стан розвивається на тлі сенсибілізаціїорганізму хворого. Основною ознакою гіперергічної реакції є високий рівень ексудативних проявів у разі катарального чи альтернативних — у разі виразкового запалення (самостійного чи симптоматичного). У динаміці розвитку запалення відзначають швидкий перехід однієї фази в іншу. Різковиражені порушення основних функцій організму, які клінічно проявлються загальною інтоксикацією, порушенням сну, апетиту, терморегуляції. У разі гіперергічного перебігу виразково-некротичного процесу відзнача-ють швидке прогресування патологічного процесу і поширення виразково-некротичних змін, з масивним некрозом тканин.Для пригнічення гіперергічної реакції рекомендують антигістамінні та ненаркотичні анальгетичні препарати, а хворим у тяжкому стані — гангліо-блокатори. Показаним є ендогенне введення протизапальних засобів та ан-тибактеріальних препаратів, препаратів кальцію тощо. У деяких випадках необхідно активувати імунологічні процеси в організмі та посилити місцевуреактивність тканин пародонта. Таким хворим поряд із протизапальним та антибактеріальним лікуванням показана комплексна стимулювальна тера- ' (пія (лізоцим, продигіозан, метилурацил тощо). У разі тяжкого перебігу виразкового або гангренозного стоматиту (особливо в ослаблених дітей) необхідно призначити дезінтоксикаційні препарати (глюкоза, гемодез тощо) навіть переливання плазми крові.і Урепаративній фазі запальної реакції, коли гідратація тканин знижується (фаза дегідратації), показане використання засобів, що стимулюють процеси відновлення та усувають залишкові ознаки запалення: препа- рати піримідинових основ (метилурацил (метацил) — 5—10 % мазь та паста
|
ЗАГАЛЬНІ ПРИНЦИПИ МЕДИКАМЕНТОЗНОГО ЛІКУВАННЯ ЗАХВОРЮВАНЬ СЛИЗОВОЇ ОБОЛОНКИ... |
|
з антибіотиками, піримідант — 5 % паста з фурагіном), похідні антраніло- |
|
вої кислоти (мефенаміну натрієва сіль 0,1 % розчин у поєднанні з фура- |
|
циліном або фуразолідоном, піримідант), ендогенні РНК, ДНК; вітамінні |
|
препарати (ретинолу ацетат, токоферолу ацетат, аевіт, кислота аскорбі |
|
нова), в’яжучі засоби (утворюють колоїдні комплекси з білками, ущіль |
|
нюють поверхню слизової оболонки), препарати лікарських рослин (гальмують явища осмосу та ексудації — настої та відвари лікарських рослин: |
|
звіробою, шавлії, ромашки, кори дуба), фітонцидні препарати (фітодонт, |
|
гербадонт, сік коланхое, сальвін), ефірні олії (олія обліпихи, шипшини, |
|
біотрит). |
|
З-поміж цих засобів найширше використовують протизапальні препа |
|
рати стероїдної та нестероідної природи, вибір яких проводять диференці |
|
йовано, з урахуванням природи запального процесу, фази його розвитку, |
|
клінічних проявів та патоморфологічної суті захворювання. |
|
Донестероїдних протизапальних засобів нале |
|
жать похідні саліцилової кислоти, піразолону та антранілової кислоти. |
|
Похідні саліцилової кислоти здатні знижувати судин |
|
ну проникність і зменшувати ексудативну фазу запальної реакції за рахунок роз’єднання окисного фосфорилування, гальмування синтезу простаглан |
|
динів, блокади рецепторів медіаторів запалення. Меншою мірою (у зви |
|
чайних дозах) вони впливають на проліферативну фазу, а у високих дозах |
|
пригнічують біосинтез сульфатів і глікозаміногліканів, прискорюють дозрі |
|
вання колагену, виявляють слабкі імунодепресивні властивості. Крім про |
|
тизапальної справляють знеболювальну і жарознижувальну дію. |
|
У процесі гідролізу саліцилати ацетилюють білки, перетворюючи їх на |
|
антигени. У зв’язку з цим можуть виникати алергійні й анафілактичні реак |
|
ції (висип на шкірі, набряк повік, язика, губ, обличчя, гортані, тромбоци- |
|
топенічна пурпура). Крім того, можливі нудота, блювання, біль у животі, |
|
анорексія, інколи пронос, шум у вухах, послаблення слуху та зору, дипло |
|
пія, підвищена пітливість, загальна слабкість, неспокій, незв’язна мова, зрідка — галюцинації, судоми). |
|
Призначаючи саліцилати, слід враховувати протипоказання до їх засто- і |
|
сування: захворювання з повільним згортанням крові, особливо гемофілія; |
|
легеневі, шлункові, маткові кровотечі, захворювання шлунково-кишкового |
|
тракту (гастрит, виразкова хвороба), хвороби печінки, що супроводжуються |
|
портальною гіпертензією, ідіосинкразія. 3 обережністю їх призначають хво |
|
рим на бронхіальну астму. |
|
Саліцилатам притаманний антагонізм з індометацином. Протизапаль |
|
ний ефект їх посилюється гексаметилентетраміном та кортикостероїдами. 1 |
|
Знеболювальний ефект саліцилатів потенціюється наркотичними анальге- 1 |
|
тиками, амідопірином, фенацетином. Кислота ацетилсаліцилова (таблетки по 0,25 і 0,5 г) є потужним інгібіто- 1 |
|
ром синтезу простагландинів, інгібує активність медіаторів запалення (гіста- » |
|
міну, серотоніну). Зменшує енергетичне забезпечення вогнища запалення, |
|
стабілізує мембрани лізосом, посилює виділення ендогенних кортикостеро |
|
їдів. Порівняно з натрію саліцилатом має більшою мірою виявлену знебо- 1 |
|
т 1 |

лювальну та жарознижувальну активність і меншою — протизапальну. Має протизгортальні властивості за рахунок стримання адгезії та агрегації тромбоцитів. Призначають по 1 таблетці 3—4 рази на добу.
Саліциламід (таблетки по 0,25 і 0,5 г). Його знеболювальна, протизапальна та жарознижувальна активність у 1,5 разу менша, ніж ацетилсаліцилової кислоти, проте він рідше спричинює побічні явища порівняно з іншими саліцилатами. Призначають по 1 таблетці 2—3 рази на добу.
Натрію саліцилат (таблетки по 0,25 і 0,5 г). Пригнічує запалення в організмі людини і тварин, впливаючи на різні його елементи, знижує судинну проникність і зменшує ексудативну фазу запалення. Призначають по 0,25—0,5 г 2—5 разів на добу.
Седалгін — таблетки із вмістом кислоти ацетилсаліцилової та фенацетину по 0,2 г, фенобарбіт&ту 0.025 г, кофеїну 0,05 г, кодеїну фосфату 0,01 г (по 10 таблеток в упаковці). Призначають по 1—2 таблетки 2—3 рази на добу як знеболювальний засіб при невралгії, невриті, головному болю тощо.
Цитрамон — таблетки із вмістом кислоти ацетилсаліцилової 0,24 г, фенацетину 0,18 г, кофеїну 0,03 г, какао 0,03 г, кислоти лимонної 0,02 г, цукру 0,5 г. Призначають по 1 таблетці 2—3 рази на добу.
Похідні піразолону. Антипірин (таблетки по 0,25 г). Швидко і повністю всмоктується із травного каналу. Має слабку знеболювальну та протизапальну і значну жарознижувальну активність. На відміну від саліцилатів, не впливає на гіпофіз-адреналову систему. Знижує проникність клітинних, субклітинних мембран і капілярів, підвищує їх резистентність і гальмує запальну реакцію, діє гемостатично. Призначають по 0,25—0,5 г 2—3 рази на добу. Як кровоспинний засіб локально використовують 10— 20 % розчин. Протипоказаний при захворюваннях крові та схильності до алергійних захворювань.
Амідопірин (таблетки по 0,25 г). Призначають 3 рази на добу.
Анальгін (таблетки по 0,25 і 0,5 г). Призначають 3—4 рази на добу.
Пенталгін — таблетки, до складу яких входять амідопірин і анальгін по 0,3 г, кофеїн-бензоат натрію 0,05 г, кодеїн 0,015 г, фенобарбітал 0,01 г. Призначають по 1 таблетці як знеболювальний засіб.
Бутадіон (капсули і таблетки по 0,05 і 0,15 г та 5 % мазь). За механізмом дії нагадує амідопірин, але більшою мірою пригнічує проліферативні процеси. Затримує виділення з організму іонів натрію та хлору, зменшує діурез та збільшує об’єм циркулюючої плазми. Зменшує засвоєння щитоподібною залозою йоду і пригнічує її функцію, знижує активність ферментів циклу Кребса, розділяє окисне фосфорилування і тим самим гальмує біоенергетичні процеси у вогнищі запалення. Протипоказаний при патології травного тракту, крові, нервової системи та схильності до алергійних реакцій. Призначають по 0,1 г 4—6 разів на добу після їди.
Ортофен (таблетки по 0,025 г). Призначають при дифузних захворюваннях сполучної тканини по 0,025—0,05 г 2—3 рази на добу одразу після іди. Курс лікування — 5—6 тиж.
Похідні антранілової кислоти. Препарати цієї групи мають полівалентний вплив на перебіг запальної реакції:
: при з;
гальмують утворення та вивільнення із тканинних депо медіаторів запалення;
інактивують протеази (у тому числі й протеази лізосом), які активують ферменти калікреїн-кінінової системи;
стабілізують клітинні й субклітинні мембрани, знижують судинно- тканинну проникність;
гальмують проліферацію клітин у вогнищі запалення та перебіг алер- гійних реакцій;
підвищують резистентність клітин щодо ушкоджувальної дії БАР і стимулюють загоєння ран. За анальгезуючим ефектом вони перевершують ацетилсаліцилову кислоту;
діють жарознижувально;
на відміну від саліцилатів, не справляють ульцерогенної дії;
стимулюють інтерфероноутворення в організмі і є ефективним патогенетичним засобом при лікуванні вірусних захворювань.
Мефенамова кислота(таблетки по 0,25 та 0,5 г). Справляє виражену протизапальну, знеболювальну та жарознижувальну дію. Інгібує синтез простагландинів, гальмує активність гістаміну і серотоніну, справляє антипро- теазну дію. Призначають по 0,25—0,5 г 3—4 рази на добу. Курс лікування (1—2 міс.) складається із 7-денних циклів, що чергуються з 3—4-денними перервами.
Мефенаміну натрієва сіль(порошок). Має протизапальну, місцевоанес- тезувальну, протитрихомонадну дію, прискорює епітелізацію виразкових поверхонь. Для пригнічення запальної реакції слизової оболонки порожнини рота застосовують 0,25—0,5 % водний розчин у вигляді аплікацій та ротових ванночок і зрошень.
При виразково-некротичних ураженнях слизової оболонки після зрошення порожнини рота 0,1 % розчином мефенаміну натрієвої солі вогнища виразкування висушують стерильними ватними кульками і ранову поверхню покривають пастою, що містить мефенаміну натрієву сіль.
У період гідратації застосовують пасту такого складу: мефенаміну натрієва сіль — 0,075 г, фуразолідон — 0,025 г, біла глина — до 25 г. Ці компоненти замішують на ізотонічному розчині натрію хлориду до консистенції пасти. У період дегідратації (епітелізації) сприятливо діє паста такого самого складу, приготована на кукурудзяній, оливковій чи обліпиховій олії. Її готують extempore. Така паста справляє протизапальну та захисну дію, поліпшує репаративні процеси. Аналогічну дію має офіцинальна мазь “Мефенат’'.
Піримідант(порошок, таблетки по 0,5 г). Йому притаманна виражена протизапальна, жарознижувальна та знеболювальна активність. Стабілізує клітинні й субклітинні мембрани, інгібує активність медіаторів запалення (гістаміну, серотоніну), знижує проникність судинної стінки. Стимулює епітелізацію ранової поверхні. Для загального лікування призначають по 0,5 г 3—4 рази на добу.
Місцево піримідант застосовують разом з препаратами нітрофураново- го ряду, антибіотиками, ретинолом, токоферолу ацетатом у вигляді пасти при запальних та ерозивно-виразкових ураженнях слизової оболонки порож- нини рота. Для отримання пасти, яку готують перед використанням, змішують 5 г піриміданту, 1 г фурагіну і 94 г білої глини; утворений порошок замішують на ЗО % олійному розчині токоферолу ацетату до сметаноподіб- ної консистенції.
Індометацин (10 % мазь у тубах по 40 г). Справляє виражену протизапальну, знеболювальну дію. Пригнічує синтез простагландинів, впливає на систему згортання крові. Застосовують при запальних процесах губ та шкіри обличчя.
З-поміж похідних аріалалканової кислоти застосовують натрію дикло- фенак, аклофенак, фенклофенак тощо. До похідних фенілпропіонової кислоти належать фенопрофен, ібупрофен, кетопрофен, напроксен, флурбіпро- фен, піроксикам тощо. До групи піразолів належать азапропазон, фепразон. суліндак тощо; піразолонів — фенілбутазон, індометацин, толметин; ізоніко- тинової кислоти — амізон тощо. До інгібіторів циклооксигенази-2 належать німесулід (месулід), кеторолак (кеторол), мелоксикам, флубіпрофен. З цих препаратів ефективними є препарати німесуліду “Найз” та кеторолаку “Кеторол” (“Dr. Reddy’s Laboratories Limited”).
Стероїдні протизапальні засоби — це потужні сучасні засоби фармакотерапії різноманітних захворювань. Широкий діапазон лікарських форм, шляхів уведення та доз кортикостероїдів забезпечує успіх у наданні невідкладної допомоги при тяжких алергійних захворюваннях (анафілактичний шок, синдром Стівенса—Джонсона, Лаєлла) та лікуванні пухирчатки, хвороби Дюрінга, деяких форм червоного плоского лишаю та червоного вовчака, інфекційного мононуклеозу, хвороби Аддісона. синдрому Мелькерсона—Розенталя тощо.
Механізм протизапальної дії кортикостероїдів пов’язують з їх широким спектром імунорегуляторного впливу на клітини, які відповідають за розвиток алергійного запалення у шкірі (макрофагоцити, лімфоцити, еозинофіли, базофільні гранулоцити тощо). Також кортикостероїди справляють вазоконстриктори дію на судини шкіри (слизових оболонок), що зменшує набряк їх тканин. Таким чином, глюкортикоїди пригнічують три основних компоненти алергійного запалення: алергійні медіатори, міграцію клітин у зону ураження та їх проліферацію. У цілому ці кортикостероїдні препарати мають протизапальну, антиалергійну, вазоконстрикторну, місцевознеболю- вальну дію.
Для місцевої терапії кортикостероїдні препарати застосовують диференційовано, враховуючи їх активність. За прийнятою в Європі фармакологічною класифікацією Британського товариства алергології та клінічної імунології, залежно від ступеня протизапальної активності глюкокортикоїди поділяють на 4 групи (рівні):
Група І. Препарати ультрасильної дії: клобетазол пропіонат, галцино- нід, дифлюкортолон валерат.
Група II. Препарати сильної дії: тріамцинолону ацетонід, бетаметазон валерат, флютиказон дипропіонат, мометазон фуроат (елоком), бетаметазон дипропіонат, гідрокортизон бутират, флюоцинонід, дифлюкортолон ва- леріат, флюоцинолон ацетонід.
Група III. Препарати середньої дії: бетаметазон валерат, клометазон бу- тират, флюоцинолон ацетонід, алклометазон дипропіонат, дезоксиметазон.
Група IV. Препарати слабкої дії: гідрокортизон, гідрокортизон ацетат, флюоцинолон ацетонід. Уведення в молекулу гідрокортизону фтору дало змогу підвищити його активність. Це такі препарати: фторокорт, лоринден, флуцинар, локакортен, синафлан.
Кортикостероїди III рівня і меншою мірою II рівня є засобами вибору для лікування пухирчатки та інших дерматозів. Глюкокортикоїди IV рівня показані при захворюваннях шкіри обличчя та губ.
Місцеве застосування кортикостероїдів протипоказане при всіх дерматозах мікробного походження (імпетиго, піодермія, фурункули), грибкових, вірусних (герпес) ураженнях. їх не можна поєднувати з ПУВА-терапією або з таким препаратом, як тигазон. Місцеве застосування кортикостероїдів протипоказане при іхтіозі, кератозах, також у підлітків, травматичних виразках слизової оболонки порожнини рота.
Кортикостероїди II рівня можуть спричинити атрофію епідермісу й дерми, особливо в ділянці обличчя; інколи з’являються телеангіектазії, гіпер- трихоз та дисхромія шкіри обличчя. У разі тривалого їх застосування можливе приєднання мікробної інфекції, навколоротового дерматиту. Алергійні реакції при місцевому застосуванні кортикостероїдів найчастіше пов’язані з антибіотиками, що входять до складу їх мазей. Фтор, що є складником таких мазей, сприяє розвитку піодермій галогенного походження, а також приєднанню кандидозних інфекцій.
Призначають глюкокортикоїди з урахуванням тяжкості стану хворого по 30—80 мг на добу всередину, причому 1/3—1/2 добової дози — в ранковий час. Зниження дози (після одержання клінічного ефекту) спочатку можливе на 1/3, потім її повільно зменшують на 0,5 таблетки кожні 3 доби до підтримувальної дози (5—10 мг) або відміни препарату.
Останнім часом виробилась тенденція застосовувати глюкокортикоїди в надзвичайно високих дозах короткими курсами (1—2 доби): у першу добу вводять 120—150 мг (у розрахунку на преднізолон), у наступну — половинну дозу.
Лікування кортикостероїдами слід проводити під контролем артеріального тиску, електрокардіограми, клінічного й біохімічного аналізу крові, електролітного балансу, згортання крові, діурезу та маси тіла. Тривале застосування кортикостероїдів може зумовити утворення виразок травного каналу, розвиток синдрому Іценка—Кушінга, ожиріння, стероїдного діабету, геморагічного панкреатиту, а також порушення менструального циклу, затримку солей натрію й води в організмі, остеопороз кісткової тканини, шлункові та кишкові кровотечі, ускладнення перебігу інфекційних хвороб тощо. З огляду на зазначене, кортикостероїдна терапія протипоказана при інфаркті міокарда, виразковій хворобі шлунка, гіпертонічній хворобі, цукровому діабеті, вірусних захворюваннях, туберкульозі, сифілісі, вагітності.
Кортизону ацетат(таблетки по 0,025 г та 0,05 г, флакони по 10 мл суспензії, в 1 мл якої міститься 0,025 г кортизону ацетату). У механізмі дії кортизону ацетату, як і інших кортикостероїдів, велике значення має знижен-
ня активності гексокінази — ферменту, що бере участь у фосфорилуванні глюкози. Препарат пригнічує розвиток лімфоїдної і гальмує синтез сполучної тканини, інгібує синтез гіалуронідази, знижуючи таким чином проникність капілярів, пригнічує продукцію антитіл та алергійні реакції, змінює перебіг імунобіологічних реакцій. Впливає на вуглеводний, білковий та жировий обміни, затримуючи мобілізацію жиру, прискорюючи синтез вищих жирних кислот, гальмуючи синтез і прискорюючи розпад білка; збільшує вміст глюкози в крові, сприяє затримці натрію та посиленому виділенню калію з організму. Призначають усередину по 0,05—0,1 г 2—3 рази на добу. З досягненням ефекту дозу поступово зменшують до 0,025 г на добу. Найвища разова доза — 0,15 г, добова — 0,3 г.
Преднізолон— таблетки по 0,005 г, ампули 3%розчину по 1 мл (0,03 г). В екстремальних випадках (алергійний стан, шок, непритомність) преднізолон уводять внутрішньовенно краплинно або внутрішньом’язово. Одноразова доза становить 15—30 мг. При пухирчатці призначають ударні дози (50 мг) до припинення висипання. Надалі дозу зменшують до 15 мг і приймають протягом кількох місяців. При тяжкому перебігу багатоформної ексудативної еритеми щодня протягом тижня вводять по 20—30 мг. Потім дозу зменшують через кожні 3 доби на 5 мг. Хворим на пемфігоїдну форму червоного плоского лишаю призначають по 5 мг преднізолону 4 рази на добу до епітелізації ерозій. При дерматиті Дюрінга, червоному вовчаку, синдромі Мелькерсона—Розенталя вводять 20—30 мг на добу протягом 10—
діб, потім через кожні 5—7 діб дозу зменшують на 5 мг.
Гідрокортизону ацетат(ампули по 2 мл 2,5 % суспензії). Призначають внутрішньом’язово по 2 мл 3—4 рази на добу.
Гідрокортизону гемісукцинат(ампули по 0,025 та 0,1 г). Призначають так само, як і гідрокортизону ацетат.
Тріамцинолон(кенакорт) — таблетки по 0,004 г (за протизапальною дією активніший від гідрокортизону, майже не впливає на мінеральний обмін). Призначають по 0,008—0,02 г 3—4 рази на добу. Після досягнення терапевтичного ефекту дозу поступово знижують на 0,002 г (1/2 таблетки) через кожні 2—3 доби до 0,001 г.
Дезоксикортикостерону ацетат(таблетки по 0,005 г та ампули по 1 мл
5 % олійного розчину). Застосовують для лікування хвороби Аддісона та інших форм гіпокортицизму.
Метипред(таблетки по 4 мг в упаковці по 30шт.; ампули по 0,025 та
008 г). Діє аналогічно преднізолону, меншою мірою впливає на процеси обміну. Високоефективний для замісної терапії і як протизапальний засіб. При шоку, колапсі, алергійних реакціях уводять внутрішньовенно або внутрішньом’язово по 20—40 мг. Перорально призначають по 12—48 мг на добу, поступово знижуючи дозу до 4—12 мг.
Дексаметазон(таблетки по 0,0005 г, ампули по І мл, що містять 0,004 г препарату). Синтетичний аналог кортизону, гідрокортизону. Справляє проти- алергійну, протишокову, протизапальну дію. Не порушує водно-сольового обміну. Завдяки наявності атома фтору має підвищену активність. Призначають по 0,001 г (2 таблетки) 2—3 рази на добу після їди. Досягши поліп-
Гіпосенсибілізувальні препарати
Для пригнічення патогенетичних механізмів розвитку алергійних реакцій як гіпосенсибілізувальні та протиалергійні засоби застосовують анти- гістамінні препарати, глюкокортикоїди, деякі вітамінні препарати (аскорбінову й нікотинову кислоти, рутин), ферменти (лізоцим), дезінтоксикаційні засоби, сорбенти, засоби народної медицини та гомеопатії. Найширше з цією метою традиційно застосовують антигістамінні засоби, препарати кальцію, деякі імунні препарати, лікарські рослини.
Антигістамінні засоби показані хворим з гіперергічним перебігом гострої запальної реакції при гострому катаральному, виразково-некротичному стоматиті, алергійних ураженнях слизової оболонки порожнини рота і губ при променевій хворобі, кандидозі. Призначаютьїхпротягом 1 міс.: кожний препарат короткими курсами по 5—7 діб.
Для антигістамінних засобів І покоління (димедрол, супрастин, діазо- лін, перитол, піпольфен, тавегіл, фенкарол) характерний короткочасний термін дії, седативний ефект, до них швидко (7—12 діб) виникає звикання організму пацієнта, вони можуть посилювати вплив алкоголю та депресантів. Антигістамінні засоби II (кларитин, зиртек, гісманал, лоратадин, астемізол, цетиризин, ебастин, акривастин, терфенадин) та III поколінь (фексофена- дин (телфаст, алтива, алегра), деслоратадин (еріус) не справляють вираженої седативної дії, мають тривалий термін дії, не викликають звикання організму (табл. 9—12).
Препарати І покоління
Димедрол(таблетки по 0,02, 0,05 г, ампули по 1 мл 1 % розчину) є активним антигістамінним засобом, блокує Н,-гістамінові рецептори, знижує токсичність гістаміну, зменшує проникність капілярів і набряк тканин. Гальмує гіпотензивний ефект гістаміну, запобігає появі алергійних реакцій та пом’якшує їх перебіг. Дає знеболювальний, подразнювальний, слабко виявлений нейролептичний, заспокійливий, протиблювотний, холіноблокуваль- ний, адреноміметичний ефект. Діє протягом 4—6год. Призначають по 0,05 г З рази на добу. Для аплікацій, ротових ванночок, аерозолю застосовують
1 % розчин.
Діазолін(порошок, драже по 0,05 і 0,1 г) — антигістамінний препарат, не справляє седативної та снодійної дії. ПризначамГь по 0,05 г 2—6 разів на добу. Він особливо показаний хворим, які прод<жжують працювати під час захворювання.
Супрастин(таблетки по 0,025 г і ампули по 1мл 1 % та 2 % розчину,
1 % мазь у тубах по 20 і 150 г). Призначають по 0,025 г 3—6 разів на добу, в тяжких випадках — внутрішньовенно та внутрішньом’язово 1—2 мл 2 % розчину на добу.
Тавегіл(таблетки по 0,001 г, ампули по 2 мл 0,1 % розчину). За будовою і фармакологічними властивостями подібний до димедролу, проте діє швидше й довше (8—12год). Призначають усередину перед їдою по 1 таб-
ТАБЛИЦЯ 9
Класифікація антигістамінних препаратів
|
І покоління |
II покоління |
III покоління |
|
Етаноламіни |
Піперазини |
Фексофенадин |
|
Дименгідринат (авіомарин) |
Цитиризин (зиртек, цетрин) |
(телфаст, |
|
Дифенгідрамін (димедрол) |
Меклозин (бонін) |
аллегра) |
|
Клемастин (тавегіл) |
Оксатомід (тинсет) |
|
|
Фенотіазини |
Піперидини |
Норастемізол |
|
Прометазин (піпольфен) |
Терфенадин (трексил) |
(сепракор) |
|
Квіфеї^шн (фенкарол) |
Лоратадин (кларитин) Астемізол (гісманал) Ебастин (кестин) |
|
|
Етилендіаміни |
Трипролідінові |
Деслоратадин |
|
Хлорпірамін (супрастин) |
Акривастин (семпрекс) |
(еріус) |
|
Властивості препаратів |
Клінічний ефект |
|
Блокада периферійних і центральних НІ-рецепторів; проникають через гематоенцефалічні бар’єри Блокада холінергічних мускарино- вих рецепторів Хініноподібна дія на міокард Розвиток толерантності |
Седативний ефект; зниження концентрації уваги в процесі навчання, управління транспортним засобом; порушення координації; відчуття загальної в’ялості Сухість слизової оболонки порожнини рота, носа, горла Подовження рефрактерної фази, шлуноч- кова тахікардія При тривалому застосуванні знижується їх ефективність. При трива/іому застосуванні можуть зумовлювати розвиток алергійних реакцій! |
ТАБЛИЦЯ
10
летці
2 рази на добу; за потреби — 3—4 таблетки
або 2 мл 1 % розчину внутрішньовенно
2 рази на день. Курс лікування — 10 діб.
Фізіологічні
властивості антигістамінних препаратів
І покоління
Димебон(таблетки по 0.01 г). За фармакологічними властивостями та показаннями подібний до тавегілу. Призначають по 0.01—0.02 г 2—3 рази на добу протягом 5—12 діб.
Бікарфен(таблетки по 0,05 г) — протиалергійнии препарат, який поєднує антигістамінну і антисеротонінову дії. Призначають усередину по 1—2 таблетки 2—3 рази на добу після іди. Курс лікування — 5—12 діб.
|
Властивості препаратів |
Клінічний ефект |
|
Блокада тільки периферійних Н! -рецепторів Утворюють ліганд-рецепторні комплекси Стабілізують тканинні базофіли Пригнічують індуковане накопичення еозинофілів Ряд препаратів (астемізол, терфена- дин, ебастин) блокують калієві канали, які контролюють реполяризацію мембран міокарда |
Відсутність седативного ефекту; відсутність взаємодії з алкоголем і психотропними засобами Значна тривалість дії (12—48 год) Додатковий протиалергійний ефект Кардіотоксичний ефект |
ТАБЛИЦЯ
1 1
|
Властивості препаратів |
Клінічний ефект |
|
Висока селективність щодо периферійних Н,-рецепторів Гальмують виділення медіаторів системного алергійного запалення (триптази, лейкотрієну С4, простагландину 02, інтерлейкінів 3,4 і 8, фактору некрозу пухлин тощо. Пригнічують хемотаксис, активацію еозинофілів і утворення супероксидного радикалу |
Відсутність седативного ефекту і взаємодії з алкоголем і психотропними засобами Відсутність кардіотоксичного ефекту; додатковий протиалергійний ефект; значна тривалість лікувальної дії; обгрунтоване застосування при проведенні тривалої терапії алергійних захворювань ^ |
ТАБЛИЦЯ
12
Фенкарол(таблетки по 0,05, 0,025, 0,1 г). Блокує Нгрецептори. Знімає спазм непосмугованих м’язів, знижує проникність капілярів, гіпотензивну дію гістаміну, запобігає розвиткові зумовленого гістаміном набряку, полегшує перебіг алергійних реакцій. Має помірну антисеротонінову активність, не справляє вираженої снодійної та седативної дії. Призначають по 0,05—
Фізіологічні властивості антигістамінних препаратів II покоління
Фізіологічні властивості антигістамінних препаратів III покоління
025 г 2—3 рази на добу після їди. Курс лікування — 10—20 діб.
Дипразин (піпольфен)— таблетки, капсули, драже по 0,01, 0,025 г; ампули по 2 мл 2,5 % розчину; мазь у тубах по 20, 25, 30 г. Препарат повільно- проникний, проте він є сильним антигістамінним, десенсибілізувальним, а також антиалергійним, антисеротоніновим, заспокійливим, місцевоанес- тезувальним, гіпотермічним, протиблювотним та протикашльовим засобом
подовженої дії. Призначають усередину по 0,025 г 3 рази на день після їди; внутрішньовенно та внутрішньом’язово — по 2 мл 2.5 % розчину, однак треба враховувати, що препарат подразнює шкіру та слизову оболонку порожнини рота.
Препарати II покоління
Лоратадин(кларитин)— таблетки по 0,01 г; сироп по 100 мл (1 мг/мл) у флаконах. Після приймання легко всмоктується, блоку є Н -гістамінові рецептори і запобігає дії гістаміну на непосмуговані м'язи та судини. Зменшує проникність капілярів, гальмує ексудацію, зменшує свербіж та еритему. Призначають усередину до іди по 0,01 г 1 раз на добу. Дітям до 12 років призначають сироп по 1 чайній ложці 1 раз на добу.
Астемізол —таблетки, вкриті плівковою оболонкою, по 0.01 г. Після приймання легко всмоктується, блокує Н,-гістамінові рецептори і запобігає дії гістаміну на непосмуговані м’язи та судини. Має слабку антисеротоніно- ву активність, практично не справляє седативної дії і не посилює ефект етилового спирту на організм. Призначають усередину до споживання їжі по 0,01 г 1 раз на добу.
Цетиризин(цетрин), син.аллертек- таблетки, вкриті плівковою оболонкою, пр 0.01 г. Селективно блокує периферійні Н,-гістамінові реигптори. послаблю^дію гістаміну на судини, зменшує гіперемію та набряк. Ефективно блокує розвиток реакцій на введення гістаміну та специфічних алергенів. Практично не впливає на швидкість реакції і здатність до концентрації уваги. У терапевтичних дозах не дає седативного ефекту. Призначають усередину до споживання їжі по 0,01 г 1 раз на добу.
Кестин(ебастин)— таблетки по 0,01 г. Селективно блокує периферійні Н,-гістамінові рецептори, послаблює дію гістаміну на судини, зменшує гіперемію та набряк. Не дає вираженого антихолінергійного і седативного ефекту, не порушує серцевої діяльності. Призначають усередину по 0.01 г 1 раз на добу.
Кетотифен— таблетки по 0,001 г. Блокатор Н -гістамінових рецепторів, стабілізує мембрани тканинних базофілів, зменшує виділення з них гістаміну, лейкотрієнів тощо. Запобігає проявам алергійних реакцій негайної дії. Призначають усередину по 0,001 г 2 рази на добу.
Семпрекс(акривастин) — капсули по 0,008 г. Селективно блокує периферійні Н[-гістамінові рецептори, послаблює дію гістаміну на судини, зменшує гіперемію та набряк. Не дає вираженого антихолінергіиного і седативного ефекту, не порушує серцевої діяльності. Призначають усередину по
008 г 3 рази на добу.
Препарати III покоління
Телфаст(фексофенадин), син.алтива— таблетки, вкриті оболонкою, містять по 0,12 г фексофенадину. Селективно блокує периферійні Н,-гіста- мінові рецептори, стабілізує мембрани тканинних базофілів, перешкоджає
вивільненню гістаміну, зменшує гіперемію та набряк. Призначають усередину по 0,12 г 1 раз на добу.
Еріус(дезлоратадин) — таблетки, вкриті оболонкою, 1 таблетка містить
005 г дезлоратадину; сироп — 10 мл сиропу містять 0,005 г дезлоратадину. Селективний блокатор периферійних Нггістамінових рецепторів зі значною тривалістю дії, не дає седативного ефекту і не спричинює сонливості. Призначають усередину незалежно від споживання їжі по 0,005 г 1 раз на добу.
Імуноглобуліни.Гістаглобулін(ампули по 1 мл) — комплексна сполука гістаміну з гамма-глобуліном. Стимулює вироблення протигіста- мінних антитіл, підвищує здатність сироватки крові інактивувати вільний гістамін та значно знижує чутливість організму до нього. Вводять підшкірно: спочатку 1 мл, потім по 2 мл з інтервалом 2—4 доби (на курс — 4—10 ін’єкцій). Після перерви 1 міс. за потреби курс лікування повторюють, а при сезонних алергійних захворюваннях проводять курс за 2—3 міс. до очікуваного загострення. Гістаглобулін доцільно поєднувати з антигістамінними препаратами.
Препарати кальціюнормалізують функції клітинних мембран, проникність судин, діють кровоспинно при кровотечах та геморагічних діатезах, зумовлених тромбоцитопенією та тромбоцитопатією, активують систему макрофагів (ретикулоендотеліальну), фагоцитарну функцію лейкоцитів, стимулюють симпатичний відділ вегетативної нервової системи, виділення наднирковими залозами адреналіну, підвищують опірність організму. Добова потреба людини в кальції становить 10—20^мг/кг.
Кальцію хлорид(ампули по 5 і 10 мл 10 % розчину). Пр*начають для внутрішньовенного введення (повільно, обережно, 1—3 рази на день) або приймання усередину (по 1 столовій ложці 3 рази на день після їди). Препарат несумісний з карбонатами, сульфатами, саліцилатами та солями важких металів.
Кальцію глюконат(порошок, таблетки по 0,5 г, ампули по 10 мл 10% розчину). Призначають усередину від 2 до 10 таблеток 2—3 рази на день, внутрішньовенно та внутрішньом’язово (дорослим) по 5—10 мл 10 % розчину щодня або через день (розчин підігрівають до температури тіла).
Кальцію лактат(порошок, таблетки по 0,5 г). Ефективніший, ніж кальцію глюконат. Не утворює хлоридів важких металів. Приймають усередину по 1—2 таблетки 2—3 рази на день або у вигляді 5—10 % розчину по 1 столовій ложці 2—3 рази на день.
Лікарські рослини. Череда трироздільна(відвар 6 г трави у 200 мл окропу). Призначають по 1 столовій ложці 3—4 рази на день.
Суниця лісова(відвар 20 г сировини у 200 мл окропу). Призначають по 1 столовій ложці 3—4 рази на день.
Фіалка триколірна(настій). 1 чайну ложку трави настояти на 1 склянці окропу до охолодження. Випити протягом дня.
Також для місцевого лікування алергійних уражень слизової оболонки порожнини рота можуть бути використані:
Гексаметилентетрамін (див. Антисептики).
ЗАХВОРЮВАННЯ
ГУБ
Хейліт — запалення червоної облямівки, слизової оболонки : шкіри губ. Під цим терміном об’єднують самостійні захворювання губ різної етіології, а також їх ураження як симптом інших захворювань слизової обо.:с:-::чи порожнини рота, шкіри, порушення обміну, прояву синдромів топ; :
До самостійного хейліту належать метеорологічний, актин:чи.'й. ексфоліативний, гландулярний, алергійний контактний, хронічна тг ^ о: нічна лімфедема губ (лімфедематозний хейліт). До симптоматичного хейліту належать атопічний, екзематозний, хейліт, який супроводиться накрохен- лією, тощо.
У даному розділі викладені відомості про форми хейліту. що найчастіше трапляються в стоматологічній практиці.
Класифікація хейліту, прийнята на кафедрі терапевтичне: ст: міг:.:::: НМУ (Л.І. Урбанович, 1974):
Артифіціальний хейліт: травматичний, хімічний, метеор-;.:: - актинічний.
Інфекційний хейліт:
неспецифічний: мікробний хейліт, тріщина губ. кандидоз:специфічний: сифіліс, туберкульоз, лепра.
Алергійний хейліт: контактний алергійний хейліт. екзематозній хейліт.
Хейліт із деструктивними змінами в епітелії: ексфоліативний, прекан- иерозний абразивний хейліт Манганотті.
Хейліт, пов’язаний із запаленням переміщених слизово-серозинх залоз: гландулярний хейліт Пуенте—Ацеведо, гнійна форма гланду лчрн ::
ту (хейліт Фолькмана).
Макрохейліт: хронічна лімфедема губ, синдром Мелькерсона—Розен- таля, залозистий макрохейліт.
АРТИФІЦІАЛЬНИЙ ХЕЙЛІТ
Під артифіціальним хейлітом розуміють запалення червоної облямівки губ, викликані дією екзогенних механічних, фізичних, хімічних чинників. Характерною його ознакою є обмеження патологічного процес) місцем дії ушкоджувального чинника, який за своєю силою значно перевищує опір- ність тканин губ. Найчастіше з цієї групи зустрічаються травматичний, метеорологічний, актинічний хейліти.
Клінічна картина травматичного хейліту залежить від сили та тривалості дії ушкоджувального чинника і проявляється у вигляді катарального, ерозивного чи виразкового стоматиту. У цілому їх клінічна картина і лікування не відрізняються від інших подібних уражень слизової оболонки (див. розділ “Травматичні ураження слизової оболонки порожнини рота”). Серед форм артифіціального хейліту самостійними є метеорологічний та актинічний.
Метеорологічний хейліт
Метеорологічний хейліт (cheilitismeteorologica) — запальне захворювання губ, що зумовлюється метеорологічними чинниками (підвищена чи знижена вологість, вітер, холод, запиленість повітря, сонячне світло тощо).
Захворювання частіше трапляється в чоловіків, професіональна діяльність яких пов’язана з тривалим перебуванням на відкритому повітрі. Також страждають особи з ніжною шкірою або із захворюваннями, що супроводжуються підвищеною сухістю шкіри (себорея, нейродерміт, іхтіоз, цукровий діабет тощо). Перебіг метеорологічного хейліту не залежить від пори року, проте частіше захворювання проявляється при змінах пори року: зима- весна та осінь-зима.
Клінічна картина.Хворі скаржаться на відчуття напруження, стягнутос- ті та свербежу червоної облямівки губ. На червоній облямівці, переважно нижньої губи, виникає сухість, нерівномірна застійна гіперемія, незначна інфільтрація. Вона покрита дрібними лусочками, слизова оболонка і шкіра губ — не змінені. У результаті червона облямівка губи набуває пістрявого вигляду (мал. 142). Перебіг захворювання хронічний, не залежить від пори року. Малігнізацію спостерігають рідко, проте на фоні метеорологічного хейліту можливий розвиток передракових захворювань.
Патологічна анатомія.Відзначають нерівномірну дифузну гіперплазію епітелію, на окремих ділянках — досить значну. Місцями — зроговіння за типом паракератозу. У власній пластинці слизової оболонки запальний інфільтрат з розширеними кровоносними судинами.
Диференціальна діагностика.Проводять розмежування із сухою фор-щ.мою ексфоліативного й актинічного хейліту, з контактним алергійним хей- літом, а також із червоним вовчаком без клінічно вираженої атрофії та червоним плоским лишаєм.
Для сухої форми ексфоліативного хейліту характерне обмежене ураження червоної облямівки губи, при якому лусочки розташовані тільки в зоні Клейна (зона, яка прилягає до слизової оболонки). Суха форма актинічного хейліту виникає як реакція на сонячне опромінення, супроводжується дрібними, сірувато-білого кольору лусочками на фоні еритеми губ. Виникнення контактного алергійного хейліту часто закономірно пов'язане із застосуванням різних косметичних засобів (помада, креми), медикаментозних засобів (мазі) чи матеріалів зубних протезів (пластмаса Характерним є значний запальний процес з розвитком набряку м'яких тканин Д. червоного вовчака характерним є гіперкератоз, застійна гіперем - : голальїгим розвитком атрофії тканини червоної облямівки. Червони;-! плоский лиі^ай характеризується наявністю папул білуватого кольору, шо угьогтасітчасто-мереживний малюнок, і відсутністю проявів запалення
Лікування.Передусім вживають заходів щодо усунення гтоліга:н>;а^ть- ного впливу кліматичних чинників. З цією метою рекомелуте та : ..а__.а.ан- ня губ індиферентними мазями (гігієнічна помада, креми.B:_av- а мерином, індиферентні олії тощо) та фотозахисними кремами Г.LLLт тощо). Для покращання процесів обміну у тканинах губи дои_та- т чати нікотинову кислоту, вітаміни А та групи В (рибофлавін г . *. н. ціанокобал амін).
Актинічний хейліт
Актинічний хейліт (cheilitisactinica) — запалення, яке с~г; •-"т*:- підвищеною чутливістю червоної облямівки губДО ІНСОЛЯЦІЇ. УггТ---
ний S.Ayresу 1923 р.
Основним етіологічним чинником є вплив ультрафіолет;; -?•; . - за наявності чутливості червоної облямівки губ до сонячного світла Пто- цес виникає і загострюється у весняно-літній період, може " - а . •
сонячною екземою обличчя. Нижня губа уражається частіше, на- зерхнч Інколи актинічний хейліт доповнює клінічну картину соня . • .. ••• >5- личчя. Променеві ураження губ частіше виникають в осіб, як: ... - • т - МОГО впливуСОНЯЧНОГО опромінення (працівникиСІЛЬСЬКОГО відпочивальники на пляжах тощо).
За клінічним перебігом розрізняють дві форми актинічного \еиат:т> — суху й ексудативну. При сухій формі вся червона облямінка ста; - яскраво-червоного кольору, покривається дрібними срібляст: -г_ти' а сопками. При ексудативній формі на фоні набряклої, яскраво-чсгьоної облямівки губи з’являються пухирці, які швидко лопаються, утворюючи ерозії, кірки і тріщини (мал. 143).
Диференціальна діагностика.Актинічний хейліт диференціюють ви ексфоліативного хейліту, контактного алергійного хейліту. При ексфоліативному хейліті, як сухій, так і ексудативній формі, ураження локалізується лише в зоні Клейна червоної облямівки. Лусочки при сул їй формі більших розмірів, процес циклічний, тривалий, не пов’язаний із сонячною радіацією.
А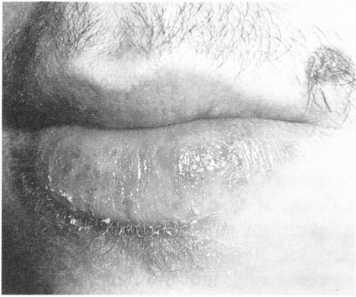
Мал, 143. Актинічний хейліт, суха форма (А), ексудативна форма (Б)

Б
Ексудативну форму відрізняють від контактного алергійного хейліту, при якому з анамнезу можна встановити чіткий взаємозв’язок виникнення ураження з нанесенням на червону облямівку помад або мазей. До того ж при цьому одинаково часто уражуються обидві губи, а при актинічному — переважно нижня.
Лікування.Хворі повинні уникати сонячного опромінювання. Для захисту червоної облямівки губ від інсоляції хворим рекомендують носити капелюх з широкими полями чи кашкет з довгим козирком. Місцево призначають кортикостероїдні мазі (адвантан, псилобальзам, пантенол-спрей, флуметазон, дермовейт, фторокорт) та фотозахисні креми “Антигеліос”, “Щит”, “Луч”, усередину — вітаміни групи В (рибофлавін, піридоксин) та фотогіпосенсибілізувальні засоби (прометазин, сетастин, препарати кальцію), інколи — кортикостероїдні препарати.
ІНФЕКЦІЙНИЙ ХЕЙЛІТ
Інфекційні ураження червоної облямівки губ трапляються в практиці лікаря-стоматолога найчастіше. Залежно від виду збудника їх поділяють так:
Неспецифічні запалення червоної облямівки губ:
а) вірусні; б) мікотичні; в) хронічні тріщини.
Специфічні запалення червоної облямівки губ:
а) мікробні специфічні ураження (сифіліс, туберкульоз тощо);
б) вірусні (простий герпес, оперізувальний лишай тощо);
в) паразитарні (лейшманіоз).
Більшість із них є проявами інфекційних уражень слизової оболонки порожнини рота на червоній облямівці і підлягають відповідному лікуванню (див. розділ “Інфекційні захворювання слизової оболонки порожнини рота”). Серед тих уражень, які спостерігаються лише на червоній облямівці губ, слід виділити хронічні тріщини губи.
Хронічна тріщина губи
Хронічна тріщина губи (rhagaslabiichronica) — обмежене запалення, при якому виникає щілиноподібної форми дефект епітелію й власної пластинки. У виникненні тріщини велике значення мають індивідуальна будова та хронічна травма губи. Метеорологічні чинники викликають сухість губи, втрату еластичності і появу тріщини; у виникненні ураження мають також значення гіповітамінози (недостатність ретинолу і вітамінів групи В). Мік-
робна флора підтримує існування тріщини і перешкоджає її загоєнню.
Клінічна картина.Пацієнти скаржться на болючість під час розмови, споживання їжі. На червоній облямівці губи, як верхньої, так і нижньої, виникає поодинока лінійна тріщина, яка може мати різну глибину. Частіше вона локалізується в середній частині, інколи в кутах рота: може поширюватися на слизову оболонку губи, але ніколи не спостерігається на шкірі(мал. 144). Тріщина, що виникла вперше, вкрита кров'янистою кіркою та оточена гіперемованою червоною облямівкою.
Залежно від глибини ураження виділяють поверхневі та глибокі тріщини. Поверхневі тріщини являють собою дефекти епітелію у межах власної пластинки слизової оболонки. Глибокі тріщини проникають у підслизову основу чи, навіть, уражують м’язовий шар. Розширені краї такої тріщини часто зроговілі, у прилеглій слизовій оболонці спостерігають явища застійної гіперемії. Часто тріщина на деякий час загоюється, а потім знову реїшди- вує. Її краї ущільнюються, грубішають і можуть зроговіти (мат. 145). Тривале існування тріщини (особливо глибокої) може призвести до її злоякісного переродження.
Патологічна анатомія. При гістологічному дослідженні виявляють різної глибини дефект епітелію і власної пластинки. Роговий шар часто потовщений і напливає на краї дефекту. У прилеглій сполучній тканині відзна-
чається круглоклітинна інфільтрація. У глибших шарах власної пластинки спостерігається фіброз.
Діагностикахронічної тріщини губи не викликає труднощів.
Лікування.Передусім слід усунути причину захворювання. Застосовують мазі, які містять антисептики, антибіотики, кортикостероїди, засоби, шо стимулюють репаративні процеси в тканинах (актовегін, метацил, сол- косерил, сангвіритрин) і епітелізацію. Для тривалого утримання лікарських препаратів у тріщині та забезпечення спокою ураженої ділянки на неї накладають клейову пов’язку на декілька діб. Хороший ефект дає тривале приймання ретинолу і вітамінів групи В. За відсутності ефекту проводять хірургічне видалення тріщини в межах здорових тканин чи застосовують кріодеструкцію, діатермокоагуляцію. Інколи виникає потреба в реконструктивній операції губи.
Профілактика.В осіб, що схильні до утворення тріщин губ, червону облямівку треба змащувати гігієнічною помадою, живильними кремами, захищати від несприятливих метеорологічних чинників та хронічної травми. Поряд із цим необхідно обстежити стан внутрішніх органів та ендокринної системи пацієнтів. Добрим профілактичним засобом є тривале призначення вітаміну А та вітамінів групи В.
Як варіант хронічної тріщини можна розглядати ураження кутів рота — заїда,чиангулярний хейліт.Причиною таких захворювань можуть бути стрепто-стафілококова інфекція чи дріжджоподібні гриби. Умовами, які сприяють їх виникненню, є зниження загальної опірності організму, мацерація кутів рота через надлишкове виділення слини (особливо часто в дітей), зниження висоти прикусу внаслідок втрати зубів.
Клінічна картина.Хворі скаржаться на болючість у кутах рота під час споживання їжі, розмові, відкриванні рота. У кутах рота виявляють тріщину або ерозію. Для стрепто-стафілококового ураження характерним є виражені явища ексудації в кутах рота. Унаслідок засихання ексудату можуть утворюватися кірочки. Прилегла шкіра гіперемована.
У разі виникнення кандидозного ураження в кутах рота утворюються тріщини, ерозії, розміщені на інфільтрованій основі. По периферії ерозій можливе відшарування епітелію. При відкриванні рота тріщини легко кровоточать, що утруднює споживання їжі. Гіперемія та ексудація з тріщини виражені слабко. Внаслідок мацерації і постійного травмування явища запалення у кутах рота важко піддаються загоєнню.
Лікування.У разі стрепто-стафілококового ураження застосовують антибактеріальні препарати (антисептики, сульфаніламідні препарати, антибіотики тощо) у вигляді паст чи мазей. Для зменшення явищ запалення застосовують протизапальні засоби, частіше нестеро'ідного ряду. Якщо запалення наявне тривалий час, можливим є короткочасне застосування кортикостероїдних препаратів. У подальшому для епітелізації тріщини на кути рота наносять мазі, що містять речовини, які стимулюють регенерацію та керато- пластичні засоби. Якщо сприятливим чинником виникнення заїди є зниження прикусу, то необхідні відповідні ортопедичні втручання: раціональне протезування з відновленням висоти прикусу пацієнта. При кандидозній етіології заїди призначають лікування аналогічно кандидозному хейліту.
АЛЕРГІЙНИЙ ХЕЙЛІТ
Алергійні ураження червоної облямівки губ спостерігаються у ЗО—40 % серед усіх форм хейліту. Останніми роками їхчастота зростає. Причиною виникнення саме алергійних уражень є те, що червона облямівка губ однією з перших контактує з різноманітними речовинами навколишнього середовища. Серед місцевих чинників відзначають вплив різних косметичних, лікарських, стоматологічних засобів, компонентів харчових продуктів. Алергійні ураження червоної облямівки можуть перебігати ізольовано чи разом
із ураженнями прилеглих тканин шкіри і слизової оболонки порожнини рота. Доволі часто клінічний перебіг алергійних уражень червоної облямівки обтяжує приєднання мікрофлори чи дріжджеподібних грибів. Серед хей- літів алергійної природи переважають ураження за типом алергійних реакцій сповільненого типу.
Контактний алергійний хейліт
Контактний алергійний хейліт (cheilitisallergica contactilis) — захворювання губ, яке розвивається унаслідок сенсибілізації тканин губи до різних хімічних речовин. Уперше клінічні прояви контактного хейліту в 1925 р. описалиMiller іTaussing.
Частіше хворіють жінки віком 20—60 років. Етіологічними чинниками алергійного контактного хейліту є хімічні речовини, які входять до складу губних помад, зубних паст, пластмаси зубних протезів тощо. Захворювання може мати професійний характер.
Патологічні зміни розвиваються за наявності схильності організму до алергійних реакцій і сенсибілізації до різних хімічних речовин. Захворювання є проявом алергійної реакції сповільненого типу.
Клінічна картинахарактеризується гіперемією і набряком червоної облямівки губ, рідше процес поширюється на слизову оболонку і шкіру (мал. 146). На цьому фоні з’являються дрібнолускате лущення, тріщини, а при тяжчому перебігу — пухирці й ерозії.
Диференціальна діагностика.Контактний алергійний хейліт диференціюють від сухої форми ексфоліативного й актинічного хейліту . Гострий початок і причинний зв’язок контактного хейліту з хімічними речовинами є відправними точками у встановленні діагнозу.
Ексфоліативний хейліт відрізняє характерна локалізація проявів захворювання — лише в зоні Клейна червоної облямівки губ. Аклинічний хейліт
може за своїми клінічними проявами нагадувати контактний алергій ний. відрізняючись причиною виникнення та наявністю сенсибілізації організму (еозинофілія та позитивні результати алергійних тестів).
Лікування.Передусім усувають вплив хімічного чинника, який викликав захворювання. Місцево призначають протизапальні засоби, препарати вітаміну А, кортикостероїдні мазі. Проводять гіпосенсибілізувальну терапію (див. розділ “Зміни слизової оболонки порожнини рота при алергійних ураженнях”).
Екзематозний хейліт
Екзематозний хейліт (cheilitisexzematosa) — хронічне алергійне захворювання червоної облямівки і шкіри губ. Спостерігається у вигляді ізольованого ураження, а також як симптом екземи обличчя. Для захворювання характерний поліморфізм елементів ураження, супроводжується свербежем і набряком губ.
Алергенами бувають найрізноманітніші подразники, наприклад: мікроорганізми, харчові речовини, лікарські засоби, метали, матеріали протезних конструкцій, компоненти зубних паст. У зв’язку з цим виділяють мікробну, контактну та себорейну форми захворювання.
ІСіінічна картина.Захворювання може мати гострий або хронічний перебіг.
Для гострої екземи характерний поліморфізм елементів ураження: послідовно виникають почервоніння, дрібні пухирці, виповнені серозним ексудатом жовтуватого кольору. Пухирці зливаються між собою, лопаються і мокнуть. На шкірі з них постійно виділяється ексудат, унаслідок чого вони отримали назву екзематозних “колодязів”. З'являються кільцеподібні лусочки і кірочки. Висипання супроводжуються свербежем і набряком губ. Екзематозний процес швидко поширюється на прилеглу до червоної облямівки шкіру і кути рота. Відзначається одночасна наявність висипань, характерних для різних стадій екзематозного процесу (“хибний поліморфізм” висипань).
З переходом гострого перебігу в хронічний зменшуються гіперемія, набряк і мокнуття. Мають місце хронічний набряк жовтувато-червоного кольору, гіперемія, сухе лущення; місцями спостерігають тріщини, кров’янисті кірки. Захворювання триває роками, нерідко процес загострюється.
Мікробна форма екзематозного хейліту часто розвивається в людей зрілого та похилого віку у зв’язку з вторинною адентією, зниженням прикусу, втратою нормальних співвідношень шелеп, тривалим користуванням знімними протезами. Патологічний процес починається з появи тріщин (заїди) на червоній облямівці. Розвивається сенсибілізація до мікрофлори, яка міститься у тріщині. Згодом виникає гіперемія ураженої ділянки червоної облямівки і прилеглої до них шкіри. На шкірі утворюються пухирці, ерозії, ексудація, кірочки тощо.
Діагностику екзематозного хейліту полегшують дані лабораторних досліджень: еозинофілія крові, підвищена кількість еозинофілів та лімфоцитів у мазках-відбитках, позитивні алергійні тести.\
АЛЕРГІИНИИ ХЕЙЛІТ
Патологічна анатомія.В епітелії червоної облямівки та епідермісі шкіри відзначається міжклітинний набряк — спонгіоз — з утворенням пухирців в остеоподібному шарі.
Диференціальна діагностика.Її проводять з метою відмежування екзематозного хейліту від контактного алергійного й ексудативної форми актинічного хейліту. Для екзематозного (на відміну від інших форм хейліту) характерним є ураження шкіри, наявність мікропухирців, серозних екзематозних “колодязів”. При контактному алергійному хейліті висипання мають в основному мономорфний характер: на певній стадії захворювання елементи ураження перебувають приблизно на однаковій стадії розвитку Актинічний хейліт характеризується сезонністю виникнення (частішевлітку 1тавідсутністю ураження шкіри. Для атопічного хейліту характерним є виникнення у дитячому віці, відсутність екзематозних “колодязів” і ураження лише шкіри губи.
Лікуванняаналогічне лікуванню екземи шкіри. Призначають дієту достатньої енергетичної цінності з обмеженням вуглеводів та катр - хлориду (до 2,0 г на добу). Здійснюють гіпосенсибілізувальну, антиоксидантну ігмо- ксипін, аевіт) терапію, вітамінотерапію, ентеросорбцію. Признач лють засоби неспецифічної імунотерапії, еубіотики, ферментні препараті'.. ”еч_т: чтчтеч- тори. Для поліпшення мікроциркуляції застосовують ксантиноч - н:кг>тинат. пентоксифілін, фізичні методи лікування — МРТ-терапію. Місцево призначають кортикостероїдні мазі, при мокнутті показані аерозолі кортикостероїдів. Місцеве оброблення уражень проводять антисептичними та антибактеріальними засобами (стептонікол, синтоміцинова емульсія), анатчнсзимп барвниками і топічними кортикостероїдами з антибіотиками ідермовеит. псилобальзам, фторокорт, флуметазон, депросалік тощо).
Атопічний хейліт
Атопічний хейліт (cheilitisatopicalis) є своєрідним локатьним проявом атопічного дерматиту або нейродерміту. Для цього захворювання характерним є мультифакторна, генетично зумовлена схильність, головним проявом якої є підвищена продукція загального і специфічногоIgE. Найчастіше трапляється в дітей і підлітків віком 7—17 років. Алергенами частішеможуть бути харчові продукти, мікроорганізми, різні медикаменти, стоматологічні матеріали. Факторами ризику розвитку атопічного хейліт> є: несприятливий перебіг антенатального періоду розвитку, ексудативний діатез, харчова алергія, захворювання травного каналу, легень, дисбактеріоз кишок, стрептодермія, глистяна інвазія тощо. Розвиток ізольованої форми атопічного хейліту спричинюють порушення носового дихання, тривалий пер .од смоктання соски, шкідливі звички, зубо-щелепні аномалії. Відзначають сезонність загострення захворювання (частіше осінь та весна).
Клінічна картина.Типовими є скарги на неприємнівідчуття в ділянці червоної облямівки і шкіри губ, свербіж, стягнутість, сухість, душення, тріщини, біль при розмові та споживанні їжі.
Моя. 147. Атопічний хейліт
При
атопічному хейліті уражаються червона
облямівка губ і шкіра, причому
найяскравіші прояви процесу відзначаються
в ділянці кутів рота. Процес ніколи
не переходить на слизову оболонку, не
уражається також та частина червоної
облямівки, яка безпосередньо прилягає
до слизової оболонки. Захворювання
розпочинається із свербежу, згодом
з’являються еритема і незначний набряк
шкіри і червоної облямівки губ. Після
вщухання гострих запальних явищ
червона облямівка інфільтрована,
лущиться дрібними лусочками, на її
поверхні утворюються тонкі радіально
розміщені борозенки. При дисемінованому
нейродерміті відзначають дрібнопластинчасте
(висівкоподібне) лущення з утворенням
білуватих лусочок. Іноді виникає
розмитість чіткої межі шкіри з
червоною облямівкою. Можливий набряк
тканин губ (головна причина неправильного
змикання губ і основний фактор порушення
архітектоніки губ), який супроводжується
вертикальними складками, що переходять
з червоної облямівки на слизову оболонку
і на шкіру. Шкіра в ділянці кутів рота
інфільтрована, внаслідок чого утворюються
кірки і тріщини, які можуть пігментуватися.
Шкіра обличчя суха і лущиться (мал.
147).
Спостерігається ураження й інших ділянок шкіри: на ліктьових згинах, підколінних ділянках тощо. У таких хворих відзначають наявність білого дерматографізму.
У периферійній крові виявляють еозинофілію, підвищення загального рівня І§Е, наявність специфічних ^Е-антитіл до певних алергенів.
Патологічна анатомія.В епідермісі спостерігаються явища паракерато- зу з рівномірним акантозом, внутрішньоклітинний набряк, у дермі — помірні периваскулярні інфільтрати, що складаються з лімфоцитів, еозинофілів і осілих макрофагоцитів.
Диференціальна діагностика.Атопічний хейліт слід диференціювати від ексфоліативного й актинічного хейліту, а також від стрептококової заїди. Для всіх цих захворювань ураження шкіри не характерне. При ексфоліативному хейліті не виявляють характерного для атопічного хейліту ураження ділянки червоної облямівки, що прилягає до шкіри. Для актинічного хейліту характерна сезонність виникнення та відсутність ураження шкіри кутів рота. Труднощі диференціювання зі стрептококовою заїдою виникають у разі двостороннього ураження, при них відсутня інфільтрація і посилений малюнок шкіри в кутах рота.
Лікування.Основною тактикою лікування атопічного хейліту є вилучення можливих провокувальних чинників (алергени, стрес), застосування мембраностабілізувальних (затиден), протизапальних засобів (коргикосте-
роїди). Призначають гіпосенсибілізувальні препарати з конкурентними і неконкурентними Н]-блокувальними властивостями та препарати кальцію. Показані вітімінні, седативні препарати. Потрібна санація органів системи травлення з корекцією біоценозу мікрофлори (біфіформ. біфідум-бакте- рин), нерідко дегельмінтизація. У разі потреби — консультація ЛОР-спе- ціаліста, дерматолога, застосування імуномодулювал ьних препаратів (глу- токсим, поліоксидоній, ербісол тощо). При затяжному перебігу на 2—3 тиж. призначають кортикокостероїди усередину. Місцево з успіхом використовують живильні креми, маточне молочко, псилобальзам. у період загострення — кортикостероїдні мазі (адвантан, дипросалік. латикорт. флумета- зон, елокрим тощо). Ефективним є застосування рентгенотерапії (промені Буккі).
ХЕЙЛІТ, ПОВ'ЯЗАНИЙ ІЗ ДЕСТРУКТИВНИМИ ЗМІНАМИ В ЕПІТЕЛІЇ
Для цих видів хейліту характерними є переважно зміни в епітелії червоної облямівки губ, а запалення у власній пластинці слизової оболонки чи власне дермі виражені значно менше. Сюди належать ексфоліативний хей- ліл і абразивний преканцерозний хейліт Манганотті. Останній то їм-нут и и у розділі “Передпухлинні захворювання і пухлини слизової оболонки порожнини рота і червоної облямівки губ”.
Ексфоліативний хейліт
Ексфоліативний хейліт (cheilitisexfoliativa) — хронічне захворювання виключно червоної облямівки губ, в основі якого лежить порушення зроговіння та нерівномірна десквамація епітелію. Це призводить ло .творення лусочок на межі червоної облямівки і слизової оболонки губ. не втягуючи в палологічний процес шкіру.
Назву захворюванню дали в 1912 р. німецькі лікарі І. Мікулич : В. Кюммель.
В етіології та патогенезі захворювання головна роль належить порушенню функції нервової сислеми. Останнім часом у патогенезі захворювання надають певну роль генетичному та імуноалергійному факторам.
Клінічна картина.Характерною особливістю захворювання є те. шо процес ніколи не переходить ні на слизову оболонку губи, ні на шкіру. Він локалізується на ділянці червоної облямівки, яка прилягає до слизової оболонки (зона Клейна), яка має певні анатомічні особливості. Червона об.лямівка губи представлена двома зонами: гладенька частина (parsglabra) розмішена ближче до шкіри, сосочкова (зона Клейна,parsvillosa) — ближче до слизової оболонки порожнини рота.
За клінічним перебігом розрізняють суху й ексудативну форми ексфоліативного хейліту. Ці форми вважають різними фазами захворювання: вони
Мал, 148. Ексфоліативний хейліт, суха форма
здатні переходити одна в одну. Частіше уражається нижня губа, рідше — одночасно верхня і нижня. Захворювання триває роками і навіть десятками років, не схильне до самовилікування. Проте, незважаючи на такий перебіг, не спостерігається його злоякісного переродження.
Мол. 149. Ексфоліативний хейліт, ексудативна форма
Суха формаексфоліативного хейліту характеризується наявністю смуги тонких лусочок на межі червоної облямівки і слизової оболонки порожнини рота. Лусочки прозорі, схожі на пластини слюди, щільно прикріплені в центрі і відстають по периферії. Через 5—7 днів після їх виникнення вони знімаються, оголюється яскраво-червона поверхня червоної облямівки, ерозії відсутні. На місці зняття лусочок через декілька днів знову з’являються нові (мал. 148). Хворих непокоїть косметичний вигляд губ, відчуття шорсткості і стягування губ.
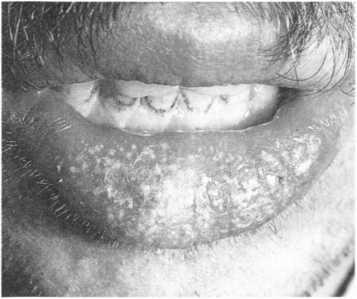
Ексудативна формаексфоліативного хейліту характеризується утворенням на гіперемованій набряклій червоній облямівці здебільшого нижньої губи, рідше обох, нашарувань вологих кірок і лусочок сіро- жовтого або жовто-коричневого кольору. Інколи нашарування досягають значних розмірів і звисають з губи подібно до фартуха.
Вільною від ураження залишаються смуга червоної облямівки на межі зі шкірою і кути рота. Після зняття кірки ерозії не виявляються, оголюється ніжна гіперемована поверхня червоної облямівки яскраво-червоного кольору, вкрита ексудатом молочного відтінку. Цей “молочний” ексудат здатний, підсихаючи, утворювати нову кірку. Кірки періодично відпадають і знову наростають (мал. 149).
Патологічна анатомія.При патогістологічному дослідженні в епітелії виявляють акацтоз, пара- і гіперкератоз, розпушеність епітеліального шару, втрату зв'язку між клітинами остеоподібного і рогового шарів. Характерна наявність “порожніх” клітин, які перебувають у стані спокою і накопичують енергію. У сполучнотканинному шарі спостерігають інфільтрацію лім- фоїдними клітинами і плазмоцитами, явища фіброзу.
Диференціальна діагностика.Ексудативну форму ексфоліативного хей- літу слід розмежовувати з ексудативною формою актинічного хейліту, пухирчаткою, ерозивно-виразковою формою червоного плоского лишаю та червоного вовчака. Суху форму ексфоліативного хейліту відрізняють від метеорологічного хейліту, контактного алергійного хейліту. а також від червоного вовчака губ без клінічно вираженого гіперкератозу й атрофії.
Актинічний хейліт має виразний зв’язок із сонячною радіацією, ураження локалізується на всій поверхні червоної облямівки, значно більше виражені явища запалення. При вульгарній пухирчатці >творюються ерозії, відзначається симптом Нікольського, у мазках-відбитках виявляють аканто- літичні клітини Тцанка. Ерозії при червоному плоскому лишаю виникають на фоні папульозних висипань. Крім ураження червоної облямівки, папули червоного плоского лишаю локалізуються в ретромолярній ділянці і в інших ділянках слизової оболонки ротової порожнини, утворюючи характерний мереживоподібний малюнок або сітку. Червоний вовчак має вогнищевий характер уражень, з еритемою, гіперкератозом та рубцевою атрофією. Для метеорологічного хейліту характерне ураження всієї червоне: об;тдмівки з вираженими явищами запалення. Контактний алергійний хеилт характеризується вираженими явищами запалення, набряку, свербежем, швидким перебігом.
Прогнозпри ексудативній формі ексфоліативного хейліту стрімливіший, ніж при сухій. Ексфоліативний хейліт не схильний до ма.т • ...;
Лікування.При сухій формі ексфоліативного хейліту змалт V- уби індиферентними мазями, живильними кремами, маточних! молочком, гігієнічною помадою. Призначають фонофорез з аевітом. олійних' г- : V вітаміну А. При ексудативній формі вдаються до нестероїдних чи стероїдних протизапальних засобів (бутадіонова мазь, мазі з кортикостерсідми ~Адв.а:-:- тан”, “Блоком”, “Флуметазон”, “Фторокорт”, “Лоринден" тошої. Більш стійкої ремісії досягають близькофокусною рентгенотерапією пре ■ єн: Е хк: у поєднанні з кортикостероїдними мазями, застосуванням курсу лазерної терапії (12—15 сеансів з параметрами: 90—150 МВт/см:). Для : ного т - кування при ексудативній формі захворювання призначають седативні засоби, транквілізатори (еленіум, седуксен, тріоксазин тошої. акг.игпресан- ти (меліпрамін тощо), засоби загальнозміцнювальної терапії.
ХЕЙЛІТ, ПОВ'ЯЗАНИЙ ІЗ ЗАПАЛЕННЯМ ПЕРЕМІЩЕНИХ СЛИЗОВО-СЕРОЗНИХ ЗАЛОЗ
У товщі губ (між м’язами губ та в підслизовій основі) містяться численні слизово-серозні слинні залози невеликих розмірів. їх можна легко пропа- льпувати у вигляді округлих включень. Вивідні короткі прямі протоки залоз відкриваються безпосередньо на поверхні слизової оболонки Вони забезпечують рівномірне змочування слизової оболонки слиною, шо погрібно для її функціонування (споживання їжі, мовлення) і захисту ви пошкоджень.
Нерідко залози займають нетипову локалізацію, переміщуючись у червону облямівку губи. У таких гетеротопічних (переміщених) залозах може виникати запалення, що виражається у виникненні відповідної форми хейліту — гландулярного.
Гландулярний хейліт
Гландулярний хейліт (cheilitisglandularis) — захворювання, що зумовлене запаленням переміщених у червону облямівку дрібних слинних залоз, їх гіпертрофією та гіперфункцією. Уперше цей термін увів у медичну літературу Фолькманн(Volkmann, 1870), який описав гнійний гландулярний хейліт.
У 1926 p. Puente іAcevedo описати простий гландулярний хейліт. Захворювання пов’язане із вродженою аномалією слинних залоз. Клінічно ця аномалія проявляється після статевого дозрівання, найчастіше у віці 40— 60 років. Нижня губа уражається у 2 рази частіше, ніж верхня. Характеризується гетеротопією в зону Клейна слизово-слинних залоз або їх вивідних проток, збільшенням кількості залоз губи, їх гіпертрофією і гіперфункцією, виділенням із розширених проток прозорого секрету. Може ускладнюватися серозним або гнійним запаленням. У виникненні запалення залоз важливого значення надають емоційно-психічному фактору, травмі губ, інфікуванню.
Алінійна картина.Запалення слинних залоз може бути серозним, гнійним, а в разі затяжного хронічного перебігу — фіброзним і супроводжуватися зроговінням навколо вивідних проток. Хворі часто скаржаться на сухість і печіння губи, її збільшення, утворення на червоній облямівці тріщин, кірок та ерозій.Серозне запаленняклінічно проявляєлься припуханням губи, застійною гіперемією. Унаслідок виступання гіпертрофованих слинних залоз поверхня слизової оболонки стає горбистою. Із розширених вивідних проток залоз виділяєлься свілла рідина у вигляді прозорих крапель (симптом роси, або краплі). Ці збільшені слинні залози пальпуються під слизовою оболонкою як щільноеластичні вузлики, завбільшки з горошину. Через те що губа у хворих на гландулярний хейліт періодично змочується слиною, яка випаровується, червона облямівка стає сухою, лущиться, на ній з’являються тріщини та ерозії.
Патологічна анатомія.При патогістологічному дослідженні виявляють різку гіперплазію залоз, розширення окремих їх ацинусів і вивідних проток. Навколо вивідних проток відзначається незначна запальна інфільтрація.
Гнійна формагландулярного хейліту розвивається внаслідок проникнення в розширені вивідні протоки піогенної інфекції. Розрізняють обмежене гнійне запалення 1—2 залоз і дифузне, яке спостерігається частіше. Запалення характеризується припухлістю, збільшенням губи, здебільшого нижньої, червона облямівка якої покрита щільно фіксованими жовто-зеле- ними або буро-чорними кірками. Навколо конусоподібних підвищень вивідних проток локалізуються ерозії, тріщини. При натискуванні на вивідні протоки із них витікає мутна, густа рідина — білковий секрет із гнійним ексудатом. Інколи ексудат закупорює вивідні протоки, що призводить до утворення абсцесів. У такому випадку губа стає напруженою, різко боліс-
ною, відчувається пульсація, збільшуються і стають болючими регіонарні лімфатичні вузли, підвищується температура тіла, можлива гарячка.
Патологічна анатомія.При патогістологічному дослідженні виявляють гіперплазію залоз; епітелій їх набряклий, ядра заокруглені, гіперхромні. У сполучнотканинній основі залозистих комплексів визначають набряк, дифузну лейкоцитарну інфільтрацію.
Якщо серозний гландулярний хейліт наявний тривалий час. можливий перехід його у фіброзну форму.Тривалий хронічний перебіг призводить до фіброзу сполучної тканини, при цьому вивідні протоки закриваються, а секрет, не знаходячи виходу, скупчується і розтягу є порожнини проток, перетворюючи їх на кісти. Губа при цьому значно збільшується в розмірі; червона облямівка застійно гіперемована, поверхня її горбиста. Навколо вивідних проток виникає поясок помутніння епітелію внаслідок його кератинізації.
Патологічна анатомія.При патогістологічному дослідженні вияатяють гіперпластичні процеси, що поєднані з атрофією залоз, кістозним розширенням їх і вивідних проток, а також масивним розростанням сполучнотканинних структур, інфільтрованих поліморфними клітинами.
Діагностикасерозної і гнійної форм гландулярного хейліту не викликає труднощів, оскільки клінічна картина цих форм дуже своєрідна. Однак їх слід відрізняти від вторинного гландулярного хейліту, причиною якого можуть бути різні запальні захворювання губ. У цьому разі на фоні проявів основного ураження слизової оболонки видно розширені устя слинних залоз, з яких виділяються крапельки слини.
Диференціальна діагностика.Фіброзну форму диференціюють віл грану- лематозного макрохейліту Мішера і лімфедематозного хейліту (хронічна лім- федема губ). Для макрохейліту Мішера характерним є стійке збільшення губ, спричинене розростанням у її товщі гранульом, які утворені епітедіоїд- ними клітинами і лімфоцитами. При хронічній лімфедемі губи збільшені, ціанотичні, при пальпації мають тістоподібну консистенцію, симптом роси відсутній.
Лікування.При серозній формі гландулярного хейліту' на уражену червону облямівку та слизову оболонку накладають пов’язки чи аплікаті з антисептиками, антибіотиками, вітамінно-живильні і протизапальні мазі та парафінові аплікації. Всередину призначають 3 % розчин калію йодиду (по
столовій ложці 3 рази на добу після їди протягом місяця), біогенні стимулятори. При тривалому перебігу захворювання призначають аплікаті чи фо- нофорез із кортикостероїдами.
При гнійній формі застосовують більш інтенсивну антибактеріальну терапію у комбінації з протизапальними нестероїдними препаратами. У разі недостатньої ефективності додатково застосовують кортикостероїдні препарати. Для посилення місцевого лікування призначають парентератьне уведення антибіотиків.
Інколи позитивний результат дає глибока діатермокоагуляція слинних залоз або близькофокусне (промені Буккі) рентгенопромінення ураженої ділянки губ.
У разі неефективності медикаментозного лікування та при фіброзній формі гляндулярного хейліту задовільніші результати дає хірургічне видалення всієї зони Клейна з переміщеними залозами. Припустима глибока коагуляція тіл слинних залоз. За наявності серозної і гнійної форм перед хірургічним втручанням слід домогтися усунення тріщин, ерозій, кірок.
МАКРОХЕЙЛІТ
До окремої групи уражень червоної облямівки і губи в цілому належать так звані макрохейліти — стійке збільшення розмірів губи. Серед основних етіологічних факторів макрохейлітів більшість дослідників дотримуються точки зору про їх інфекційно-алергійну природу. Провідним моментом вважають сенсибілізацію організму під впливом мікроорганізмів, деяких системних захворювань (ревматизм, ангіни тошо). Певне значення має конституційний фактор індивідуальної схильності пацієнтів через особливості анатомічної будови кровоносних та лімфатичних судин губ. Найчастіше серед цих уражень губ спостерігаються хронічна лімфедема губ (лімфедематозний хей- літ), гранулематозний хейліт Мішера, синдром Мелькерсона—Розенталя.
Хронічна лімфедема губ
Хронічна лімфедема губ (лімфедематозний макрохейліт, тасгосНеіІіиз Іітріюесіетаїоєа) належить до групи захворювань, що пов’язані з порушенням лімфообігу. Являє собою хронічне рецидивне захворювання з прогресуючим збільшенням губ, в основі якого лежить локальне порушення лімфообігу, мікроциркуляціії, процесів обміну з наступними органічними змінами тканин і частковою або повного втратою функції. На лімфедему хворіють і чоловіки, і жінки. Вона проявляється у всіх вікових категоріях, але найчастіше — у зрілому віці.
Лімфедема губ завжди розвивається на тлі запальних процесів у тканинах губ (простий герпес, фісуральний, ексфоліативний, гландулярний, алер- гійний хейліт) та одонтогенних вогнищ (періодонтит, кіста, гайморит тощо). Чинниками, що поглиблюють перебіг лімфедеми, є гострі респіраторні вірусні інфекції, хронічна вісцеральна патологія, хронічні захворювання ЛОР- органів, обтяжений алергологічний статус із порушенням гуморального імунітету (зниження 1^, І§М, ^С та збільшення циркулюючих імунних комплексів у сироватці крові хворих).
Клінічна картина.Хворі скаржаться на збільшення губи, утруднення її рухомості при розмові, споживанні їжі, порушення вимови, незадовільний косметичний вигляд. Залежно від клінічних проявів, давності захворювання, імунологічних, функціональних показників розрізняють три клінічні форми лімфедеми: транзиторну, лабільну і стабільну.
Транзиторна формахарактеризується порушенням лімфо- та мікроциркуляції, функціонально-динамічного характеру з розвитком лімф-
ангіоектазій, артеріальної гіпертензії, лімфостазу губи. Транзиторній формі властиві динамічність і зворотність процесу з добре вираженою компенсаторною функцією судин. Набряк губи виражений лише з одного боку, обмежений, давність захворювання — не більше ніж 6 міс., рецидиви 1—2 рази на місяць. Набряк поступово регресує повністю або частково. У тканинах губи відзначається зниження напруженості кисню, обмежена зона гіпертермії, імунологічні показники в межах норми. Шкіра навколоротової ділянки не змінена в кольорі, при пальпації пружної консистенції.
Перебіг та прогноз транзиторної форми — сприятливі, зберігаються значні компенсаторні можливості судин губ, що дає змогу завдяки лікуванню досягти зворотного розвитку процесу.
Лабільна формазазвичай є наслідком транзиторної на фоні тривалих запальних процесів губ. Для неї характерне субкомпенсоване збільшення однієї чи обох губ з прогресуючим лімфостазом нестійкого хвилеподібного характеру, який поширюється і за межі губ. Хворі скаржаться на відчуття заніміння, жару, розпирання, напруженості, поколювання іут>и Визначаються часті рецидиви, термін перебігу від 6 міс. до 1 року. У тканинах губи спостерігається значна зона гіпертермії, клітинної інфільтрації. ~:г _ен- ня мікроциркуляції, процесів обміну в тканинах з гіпоксією і лис проте з>зом На ехограмах має місце чергування зон підвищеної прозорості : тітьн>:ті малюнка різної контрастності та конфігурації з переважанням незмінгних ділянок. Це свідчить про початок вогнищевого склерозування та деяку можливість зворотного розвитку. Відзначаються незначні порушення р.':тіть-ного імунітету.
Стабільна формалімфедеми губ клінічно проявляється стабільним збільшенням губ. Для неї характерне декомпенсоване г •. єн;- лімфообігу, мікроциркуляції, розростання сполучної тканині; з: склерозом і фіброзом, які поширюються на сусідні ділянки обличчя з розвіггком вторинного набряку. Тривалість процесу — більше 1 року.
Характерний
вигляд хворих: губи збільшені, вивернуті,
червона облямівка і шкіра навколоротової
ділянки загрубілі з вираженим ціанозом,
інколи — лімфореєю (мал. 150). Слизова
оболонка губ і щік “часточкова”.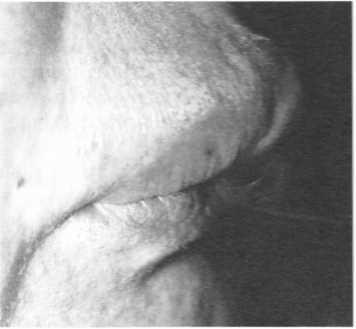
Вивідні протоки слинних залоз розширені. Приєднуються явища гланду- лярного хейліту. У період загострення шкіра навколоротової ділянки набуває мармурового відтінку. У таких ділянках, особливо в центрі набряку, просвічують дрібні кровоносні судини у вигляді ніжної сіточки. Термографія виявляє однорідну зону гіпотермії, ехо- графія — поширені зони підвищеної
Мал. 150. Хронічна лімфедема губи
Моя. 151. Патогістологічна картина при лім- федематозному макрохейліті:
/
— лімфангіектазїї,
частково наповнені лімфою; 2
— круглоклітинний інфільтрат у сполучній
тканині. Мікрофотографія. Забарвлення
гематоксиліном і еозином. 36. х 200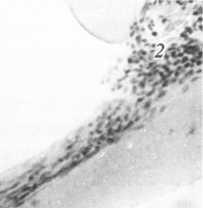
щільності. Це свідчить про наявність виражених фіброзних, склеротичних процесів і переважання органічних змін над функціональними.
У тканинах губи знижені (більш ніж у 6 разів) показники напруженості кисню. У сироватці крові знижена кількість сироваткових імуноглобулі- нів А, М, О при одночасному збільшенні циркулюючих імунних комплексів.
.-2 *
Патологічна анатомія.При патогістологічному дослідженні при тран- зиторній формі спостерігають різко виражений набряк із розволокненням сполучної тканини, кістозне розширення лімфатичних судин, лімфоектазїї. При стабільній формі — глибокі дистрофічні зміни тканин губи внаслідок порушення лімфообігу (мал. 151).
Диференційи'іьна діагностика.Проводять відмежування від ангіоневротич- ного набряку Квінке, гранулематозного макрохейліту Мішера, фіброзної форми гландулярного хейліту. Ангіоневротичний набряк Квінке проявляється раптовим набряком губ, відчуттям жару в них. Тривалість набряку невелика — від кількох годин до 1—2 діб. Для гранулематозного макрохейліту Мішера характерне ущільнення губи в результаті виникнення у товщі губи гранульом, які утворені епітеліоїдними клітинами та лімфоцитами. При фіброзній формі гландулярного хейліту губа значно збільшена в розмірах унаслідок гіперплазії залоз і фіброзу сполучної тканини. Червона облямівка губи застійно гіперемована, її поверхня горбкувата. Вивідні протоки дрібних слинних залоз добре помітні на поверхні слизової оболонки у вигляді червоних точок.
Лікуванняхронічної лімфедеми губ передбачає застосування засобів і методів, які впливають на різні патогенетичні ланки патологічного процесу. Основними завданнями лікувальної тактики є:
усунення вогнищ хронічної сенсибілізації організму: ретельна санація порожнини рота;
лікування фонового хронічного запального процесу губ (різні форми хейліту);
нормалізація мікроциркуляції, лімфовідтоку, судинної проникності;
корекція процесів обміну: усунення ацидозу, гіпоксії, нормалізація імунологічних порушень.
Діапазон місцевого впливу на тканини губ визначають окремо для кожної форми. Усім хворим проводять ліквідацію хронічного запального проце-
су губ із застосуванням медикаментозних засобів відповідно до клінічної форми наявного попереднього хейліту. Основним компонентом місцевого лікування є пневмокомпресійна терапія (пневмомасаж — 10 сеансів) у поєднанні з автомасажем та міогімнастикою губ по 15—20 хв. Це полегшує відтікання лімфи з губи і зменшує її набряк. Гірудотерапія (по 2 п’явки на ділянку набряку через день, 5 сеансів) забезпечує усунення вторинного венозного та лімфатичного застою, поліпшує мікрциркуляцію у судинах, нормалізує стан системи згортання крові.
Гіпотермія (температура — 2 °С по 20 хв, щоденно, 10 сеансів) забезпечує нормалізацію проникності судин, інтенсифікації процесів обміну речовин, зменшення гіпоксії, ацидозу і набряку. При транзиторній формі гіпотермію проводять з натрію тіосульфатом; при стабільній — з бефунгіном. Одночасно при транзиторній і лабільній формах призначають бефунгін усередину по 3 краплі на 1/4 склянки води до їди 3 рази на добу протягом З міс. При стабільній формі, крім того, призначають кенакорт, панангін, місцево — фонофорез з маззю “Фторокорт” (10 сеансів по 10 хв.).
З фізіотерапевтичних засобів для лікування транзиторної форми показані теплові процедури, парафінотерапія, спеціальні методи масажу, всередину — калію йодид. При стабільній формі косметичний ефект дає хірургічне видалення уражених тканин через розріз по лінії Клейна.
Гранулематозний хейліт Мішера
Гранулематозний хейліт Мішера (macrocheilitisgranulomatosa) описаний 1945p.G.Miescher. Характеризується макрохейлією — стійким запальним стовщенням губ, частіше нижньої.
Етіологіяне з’ясована. Перебіг хронічний із загостренням. Після декількох рецидивів губи стійко збільшуються, ущільнюються. Нерідко стовщення губ супроводжується поширенням процесу на щоку.
Патологічна анатомія.При патогістологічному дослідженні в сполучній тканині виявляють дрібні обмежені гранульоми, які утворені епітеліоїдни- ми клітинами і лімфоцитами; нерідко трапляються гігантські клітини. Ознаки некрозу відсутні.
Лікуванняполягає у видаленні уражених тканин губи розрізом по лінії Клейна.
Синдром Мелькерсона-Розенталя
Синдром Мелькерсона-Розенталя — симптомокомплекс. який характеризується поєднанням рецидивного набряку’ губ. рецидивного одно-, рідше двобічного, парезу лицевого нерва і складчастого язика. Уперше він був описаний шведським лікарем Е. Melkersson у 1928p.. а в 1931p. С.Rosenthal додав третій симптом — складчастий язик.
Етіологіясиндрому остаточно не з'ясована. Найімовірніше, він має ін- фекційно-алергійне походження; можливо, є наслідком вазомоторних роз-
ладів при нейродистрофічних порушеннях. Ряд авторів вважають захворювання конституціональним або пов’язаним із спадковою схильністю до неспроможності виведення з організму антигенів стафілокока чи герпесу.
Клінічна картина.Симптоми захворювання можуть виникнути у будь- якому віці і не одночасно. Як набряк губи, так і парез лицевого нерва з’являються раптово, потім рецидивують. Першим симптомом може бути біль у ділянці обличчя за типом неврагії, услід за якими розвивається парез чи параліч лицевого нерва. На червоній облямівці набряклої губи можуть виникати тріщини. При пальпації визначають, що губи м’якої консистенції, без інфільтрату в глибині ураження. Гострий набряк через деякий час спадає, але рецидиви повторюються, і з кожним кризом відзначається стовщення губ.
Зміни язика (складчастий язик) спостерігаються лише в половині випадків і проявляються у стовщенні та наявності численних борозен чи складок на його спинці. У деяких пацієнтів унаслідок збільшення його розмірів язик стає малорухомим.
Патологічна анатомія.У товщі губи розвивається гранулематозне запалення з утворенням гранульом навколо дрібних судин. Відзначається розширення кровоносних судин, проліферація ендотелію, набряк дерми.
Диференціальна діагностика.Проводять відмежування від ангіоневроти- чного набряку Квінке, гранулематозного макрохейліту Мішера, фіброзної форми гландулярного хейліту. За наявності всіх трьох симптомів діагностика синдрому не викликає труднощів.
Лікування.Успіх терапії синдрому Мелькерсона—Розенталя залежить від правильного виявлення генезу патологічних змін. Обов’язково проводять санацію порожнини рота з усуненням вогнищ у періодонті та пародон- ті. При встановленні наявності мікробної алергії призначають антибіотики (макроліди, сумамед, цифран тощо) та гіпосенсибілізувальні засоби. При підвищенні титрів протигерпетичних антитіл призначають противірусні препарати (валтрекс, ізопринозин, віролекс тощо) та імуномодулятори (гала- віт, генон, поліоксидоній, ербісол тощо). У разі виявлення значної кількості циркулюючих імунних комплексів необхідна консультація імунолога з призначення еферентної терапії (плазмаферез) та курсу кортикостероїдів.
Розділ 8
ХВОРОБИ ЯЗИКА
Хвороби язика значною мірою пов’язані з його анатомічними особливостями, функцією і різноманітними зв’язками з органами і системами хворої людини. Серед захворювань слизової оболонки порожнини рота вони становлять велику групу.
У більшості випадків язик уражається при захворюваннях слизової оболонки порожнини рота, які викликаються змішаною інфекцією. Збудниками захворювань найчастіше бувають стафілококи, стрептококи, фузоспіри- лярний симбіоз, дріжджеподібні гриби, віруси.
Зміни язика часто спостерігають при системних захворюваннях організму, причому при деяких із них такі зміни є обов’язковим симптомом загального захворювання. Недаремно вважають, що стан слизової оболонки язика віддзеркалює низку загальних зрушень в організмі.
У зв’язку з особливостями анатомічної будови і функції язика, ряд змін цього органа може носити самостійний або симптоматичний характер. Зважаючи на значну кількість різноманітних уражень язика їх поділяють на наступні групи (Г.М. Вишняк, 1983):
АНОМАЛІЇ РОЗВИТКУ ЯЗИКА (аглосія, глосоптоз, мікроглосія, макроглосія, анкілоглосія, розщеплений язик, складчастий (борозенчастий) язик, ромбоподібний глосит, гіпертрофія мигдалика язика, поліп кореня язика, зоб язика).
ТРАВМАТИЧНИЙ ГЛОСИТ (механічна травма язика, хімічний некроз язика, термічний опік язика, електрогальванічний глосит, променевий глосит).
ІНФЕКЦІЙНІ ХВОРОБИ ЯЗИКА (гнійно-запальні захворювання, кандидоз, актиномікоз, туберкульоз, гонорейний глосит, ураження язика при сифілісі, ураження язика при гострих інфекціях).
Глосит ПРИ ПАТОЛОГІЇ ОРГАНІВ І СИСТЕМ (органів травлення, кровотворної системи, сполучної тканини (колагенозах), порушеннях обміну).
НЕВРОГЕННІ ХВОРОБИ ЯЗИКА (глосодинія, глосалгія).
ПУХЛИНИ ЯЗИКА (доброякісні і злоякісні).
Як видно з даної класифікації, багато уражень язика (наприклад, травматичні, інфекційні тощо) розглянуті у відповідних розділах захворювань слизової оболонки порожнини рота. Проте велику групу представляють за-
хворювання язика, які перебігають відособлено, без супутніх уражень слизової оболонки інших відділів ротової порожнини: десквамативний глосит (географічний язик), чорний (волосатий) язик, складчастий язик, ромбоподібний глосит, нейрогенні захворювання язика. Саме пі захворювання і розглядатимуться в даному розділі.
ДЕСКВАМАТИВНИЙ ГЛОСИТ
Десквамативний глосит (“географічний" язик — glossitisdesquamatica) — запально-дистрофічне захворювання власної пластинки язика, яке супроводжується характерними змінами зовнішнього вигляду спинки і бічних поверхонь язика. Проявляється вогнищевим порушенням процесів зроговіння епітелію і дистрофічними змінами ниткоподібних сосочків язика. На спинці язика утворюються ділянки десквамації епітелію яскраво-червоного кольору, оточені білим обідком епітелію, що відшаровується.
Десквамативний глосит є порівняно частим захворюванням. Трапляється переважно в дитячому віці, однак виявляється у дорослих, причому в жінок частіше, ніж у чоловіків.
Етіологіязахворювання не з’ясована. Більшість дослідників вважають, що його виникнення пов’язане з багатьма чинниками. Останнім часом прийнято вважати, що це вроджений стан з доброякісним перебігом, який можуть поглибити загальні захворювання та місцеві чинники. Найчастіше десквамативний глосит спостерігають при захворюваннях травного каналу. Крім того, його можуть спричинити ендокринно-вегетативні розлади, інфекційні хвороби, колагенози. Існує думка, що десквамативний глосит є одним із проявів ексудативного діатезу, немала роль належить глистяній інвазії. Припускають також, що у виникненні десквамативного глоситу має значення спадковий чинник або порушення трофіки слизової оболонки, що призводить до десквамації ниткоподібних сосочків язика.
Клінічна картина.Десквамативний глосит здебільшого не супроводжується суб’єктивними відчуттями, його виявляють випадково під час огляду порожнини рота. Лише у виняткових випадках хворі скаржаться на відчуття печіння в язиці, парестезії при негігієнічному утриманні порожнини рота. а також значному заселенні слизової оболонки дріжджоподібними грибами у разі порушення мікробної рівноваги.
Характерним для десквамативного глоситу є утворення на спинці язи- :«а однієї або кількох червоних круглих плям, діаметром 4—10 мм. Вони можуть збільшуватися або повільно поширюватись, мов олійна пляма, і, пнваючись між собою, утворюють гірляндоподібний малюнок. Ділянки :;:квамації епітелію мають вигляд гнізд червонуватого кольору, різної форми і кільця, напівкільця) і величини. По краю плям дещо виступають зигзагоподібні білуваті смуги завширшки 1—3 мм з чіткими межами. Навколо ь: тшша ураження може виникати незначний кератоз ниткоподібних сосоч-
Грибоподібні сосочки стовщені й збільшені.
Моя, 152. Десквамативний глосит
Картина
змін поверхні язика не має сталого
характеру. Вогнища десквамації
безперервно поширюються і займають
інші ділянки, а раніше десква- мовані
знову вкриваються ниткоподібними
сосочками. Нерідко вогнища збільшуються,
зливаються між собою, охоплюючи значну
поверхню язика. На місці новоепітелізованого
вогнища або поблизу нього може знову
утворитися десквамована ділянка,
яка через галька днів вкривається
епітелієм. Отже, протягом багатьох
років виникають рецидиви, утворюючи
щоразу картину ураження з різноманітними
фігурами, які дещо нагадують географічну
карту. Це дало підставу назвати язик
при десквамативному глоситі “географічним”
(мал. 152). Украй рідко подібні явища
десквамації (крім язика) спостерігають
на слизовій оболонці губ, щік —
географічний (десквамативний)
стоматит.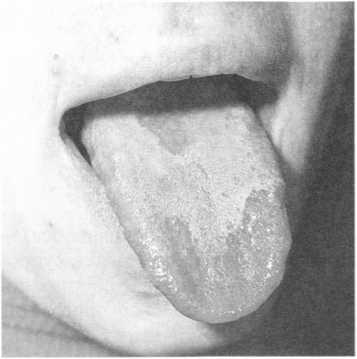
Патологічна анатомія.При патогістологічному дослідженні виявляють стоншення епітелію у вогнищах десквамації, паракератоз і помірний гіпер- кератоз навколо диіянок стоншення. Явища запальної інфільтрації у підлеглій сполучній тканині незначні.
Диференціальна діагностика.Захворювання потрібно диференціювати від лейкоплакії, червоного плоского лишаю, вторинного сифілісу. При ерозивній формі лейкоплакії на слизовій оболонці спинки язика утворюються білуватого кольору вогнища кератозу слизової оболонки (бляшки) чи в основі бородавчастого розростання утворюються ерозії, а не ділянки десквамації. Для червоного плоского лишаю характерні папули полігональної форми. Зливаючись з іншими папулами, вони утворюють малюнок мережива, кілець, листя папороті, морозних візерунків тощо (сітка Уїкхема). При вторинному сифілісі папули мають форму великих кільцеподібних дисків. Ниткоподібні сосочки на їх поверхні або гіпертрофовані, або атрофовані. При атрофії сосочків утворюються овальні, гладенькі, лискучі, немов поліровані, кольору червоного м’яса поверхні, які розміщені нижче від рівня слизової оболонки (“вилискуючі” папули, бляшки, симптом скошеної луки).
Лікування.Десквамативний глосит не потребує особливого місцевого лікування. Доцільні санація порожнини рота, усунення різних подразників, слабколужні полоскання, достатній гігієнічний догляд за ротовою порожниною. При відчутті печіння рекомендують полоскання розчином цитралю, аплікації на язик, 5—10 % зависі анестезину в олійному розчині токоферолу, 0,1 % розчину мефенамінату натрію. Показана гіпосенсибілізувальна терапія. За потреби до лікування соматичних захворювань залучають відповідних фахівців.
Якщо десквамативний глосит виник недавно, доцільно зробити аналіз крові (можливе захворювання крові). При виникненні десквамативного глоситу на фоні менопаузи призначають седативні препарати і вітаміни групи В, а також обстеження у гінеколога.
ВОЛОСАТИЙ (ЧОРНИЙ) язик
Волосатий язик (чорний; linguavillosa;nigra) — рідкісне захворювання язика, яке полягає у зроговінні ниткоподібних сосочків, шо розрослися і набули коричневого або чорного забарвлення. Захворювання трапляється як у дітей, так і в дорослих.
Етіологіяволосатого язика остаточно не з’ясована. Він може розвинутись через відсутність фізіологічної десквамації епітелію ниткоподібних сосочків язика. Наприклад в осіб, які тривалий час споживають протерту їжу. Волосатий язик можуть викликати деякі фізичні або хімічні подразники, наприклад, водню пероксид чи гіповітаміноз групи В (В ). Нерідко захворювання спостерігають після перенесених інфекційних хвороб, при порушеннях функції травного каналу і печінки. Виникнення волосатого язика пов'язують із застосуванням антибіотиків, які порушують мікробну рівновагу в ротовій порожнині: пригнічують розвиток кокових і патичкоподібних форм. Це сприяє розвитку дріжджеподібних грибів, які можуть утворювати пігмент. Цікавою є точка зору про можливість виникнення захворювання внаслідок конституціональних зрушень: впливаючи на трофіку, вони зумовлюють порушення обміну речовин в епітелії язика. Останнім часом висловіюється думка про те, що у виникненні захворювання певну роль відіграє фізико-хімічний чинник (алкоголь, тютюн, лікарські речовини). Певно, ш речовини призводять до розвитку органної сенсибілізації, яка проявляється гіперплазією ниткоподібних сосочків з наступним їх зроговінням.
К/іінічна картина.Зміни зовнішнього вигляду язика локалізуються переважно в задній і середній третині його спинки. Ниткоподібні сосочки стовщуються, подовжуються і роговіють, сягаючи іноді 2—3 см завдовжки. Змінена частина поверхні язика зазвичай має оватьну. рідше трикутну форму із різною інтенсивністю забарвлення — від коричневого до чорно-буро- го або чорного. Біля вершини ниткоподібні сосочки темніші, ніж біля основи. Забарвлення сосочків виникає під впливом пігментів їжі і мікрофлори (хромогенні гриби). Змінені забарвлені ниткоподібні сосочки нагадують волосся, через що язик і називають “волосатим". Захворювання триває віл кількох днів до кількох тижнів. Воно супроводжується незначною сухіс- тю слизової оболонки, у деяких хворих — порушенням смакових відчуттів (мал. 153). При незначній “волосатості” скарги у пацієнтів відсутні Якшо зроговілі частини сосочків надто подовжені (до 1.5 см). вони можуть викликати відчуття чужорідного тіла, подразнювати м'яке піднебіння і навіть спровокувати блювання.
Діагностикаволосатого (чорного) язика не викликає труднощів, однак слід відрізняти справжній волосатий язик від удаваного (несправжнього).
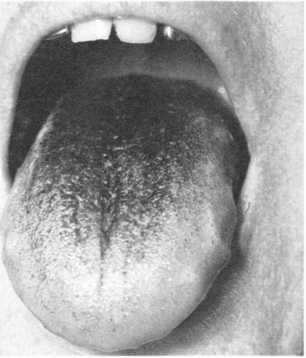
ня рідким азотом протягом 15—20 с, них сосочків.
Мал. 153. Чорний волосатий язик
Несправжня форма характеризується лише темним забарвленням поверхні язика (під впливом пігментів) без вираженої гіперплазії сосочків.
Лікування.Насамперед потрібно виявити причину, що спонукала розвиток волосатого язика, і ліквідувати її вплив. Проводять санацію порожнини рота. Рекомендують кератолітичні засоби — змащування спинки язика 5—10 % розчином саліцилового спирту, 5 % розчином резорцину, відваром льнянки ех 10x200 мл. Ефективним методом є кріодеструкція — зрошен- шо сприяє відторгненню гіперплазова-
РОМБОПОДІБНИЙ ГЛОСИТ
Ромбоподібний глосит (glossitisrhombiamediana) — аномалія розвитку язика у вигляді вогнища овальної чи ромбоподібної форми, без сосочків, що незмінно локалізується по серединній лінії на ділянці перед жолобуватими сосочками.
Етіологіяромбоподібного глоситу недостатньо з’ясована. Більшість авторів вважають його вродженим утворенням — унаслідок складного ембріогенезу язика утворюється надлишковий шар епітелію, який, поступово розростаючись (під впливом подразників), зумовлює появу ромбоподібного глоситу. Ряд авторів зараховуюють ромбоподібний глосит до хронічного кандидозу.
Клінічна картина.У задній третині язика, суворо по середній лінії, попереду жолобуватих сосочків виявляють ділянку слизової оболонки ромбоподібної чи овальної форми, розміром 0,5—2,5 см. Вона має червоний або синюватий колір, чітко відмежована від прилеглої слизової оболонки язика. Змінена зона знаходиться на рівні поверхні слизової, іноді дещо виступає над її рівнем, у рідкісних випадках — помітно. Поверхня її гладенька, інколи на ній спостерігається підвищення.
Розрізняють три форми ромбоподібного глоситу: гладеньку (плоску), горбисту і папіломатозну. При гладенькій формі зона ураження не виступає над рівнем слизової оболонки. Поверхня її рівна, лискуча, неначе лакована, червоного кольору, інколи із синюшним відтінком. У деяких випадках вона вкрита роговим шаром, не має сосочків (мал. 154).
При горбистій формі ділянка ураження складається із плоских горбиків різних розмірів, які розміщені в одній площині й відділені один від
Мал, 154. Ромбоподібний глосит, гладенька форма
PoMtv" ^ рбиста
форма
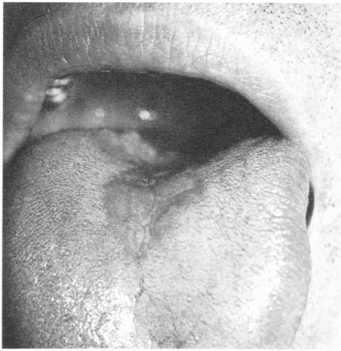
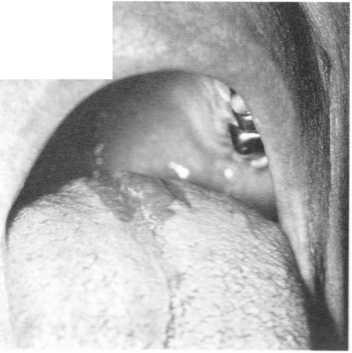
одного чітко вираженими складками. І горбики, і складки не мають сосочків. Таке розміщення горбиків нагадує гранітну бруківку Змінена ділянка стабільна, не збільшується в розмірах і не змінюється протягом усього життя (мал. 155).
При папіломатозній формі ромбоподібного глоситу спостерігають найбільш виражені зміни. Для неї характерні папіломалозні розростання, що виступають над рівнем слизової оболонки язика. Вони мають широку основу, плоскі вершини, білясто-рожевий колір. Діаметр дітянки ураження досягає 3—5 см.
Усі три форми, особливо гладенька, перебігають здебільшого без суб’єктивних відчуттів і більшість хворих можуть не знати про наявність у них аномалії язика. Частина із них скаржиться на відчуття печіння, болю в язиці, сухості в порожнині рота. Такі скарги відзначаються переважно у випадках запального стану ураження.
Патологічна анатомія.При патогістологічному дослідженні глаленької форми виявляють помірне стовщення епітелію за рахунок остеоподібних клітин. У сполучній тканині відзначають незначну запальну інфільтрацію, переважно лімфоїдними клітинами, фіброз. При горбистій і папіломатозній формах в епітелії спостерігають виражений акантоз, гіперкератоз: у сполучній тканині — запальну інфільтрацію, іноді фіброз. Проліферація фіброзної тканини призводить до появи пухлиноподібного підвищення над рівнем слизової оболонки.
Ромбоподібний глосит має доброякісний перебіг. Клінічна і патогісто- логічна картини лишаються без змін протягом багатьох років. Лише горбиста і папіломатозна форми глоситу схильні до прогресування. І хоч малігні- зація трапляється досить рідко, з огляду на її можливість хворі із цими формами захворювання повинні перебувати на диспансерному обліку.
Диференціальна діагностика.Потрібно відрізняти ромбоподібний глосит від папіломатозу язика і грибкових уражень — кандидозу язика. Папілома на язиці може локалізуватися на будь-якій ділянці. Вона має вигляд білястого обмеженого підвищення слизової оболонки з ворсинчастою поверхнею. Для кандидозу характерне утворення щільного білуватого нальоту, міцно з’єднаного з поверхнею слизової оболонки спинки язика.
Лікування.Плоска форма не потребує лікування, навпаки, будь-яке місцеве втручання протипоказане, оскільки може викликати прогресування процесу.
Горбиста і папіломатозна форми при схильності до прогресування й малігнізації підлягають рентгенотерапії та оперативному лікуванню.
СКЛАДЧАСТИЙ ЯЗИК
Складчастий язик (linguaplicata, борозенчастий язик) — це вроджена аномалія форми і розмірів язика, що трапляється як у дітей, так і в дорослих. Часто складчастий язик супроводжується помірним збільшенням всього язика — макроглосією.
Клінічна картина.Для складчастого язика характерна наявність складок на його поверхні, розміщених здебільшого симетрично. Найбільшою є поздовжня складка, вона розміщена по середній лінії. Від неї по обидва боки до країв язика відходять поперечні, менш глибокі складки. На дні і бічних поверхнях розміщені сосочки, характерні для нормальної слизової оболонки язика. Ця аномалія не викликає суб’єктивних відчуттів. Лише в осіб зі зниженою реактивністю організму слизова оболонка складчастого язика стає чутливою до різних подразників, на ній виникають тріщини й ерозії, а в складках вегетує дріжджеподібний гриб. Це призводить до розвитку катарального запалення або кандидозного глоситу. З’являється відчуття печіння і болю при дії термічних і хімічних подразників (мал. 156).
При
негігієнічному утриманні порожнини
рота в складках язика можуть
скупчуватися залишки розкладеної
їжі, злущені клітини епітелію, що може
стати причиною неприємного за- *® І паху з рота (fetorexore).
Складчастість язика може розвинутись як залишкове явище після запалення язика, анемії чи гіповітамінозу в людей похилого віку. У цьому разі напрямки борозен на поверхні язика безсистемні. З нашаруванням запального процесу в язиці виникає печіння
Мол, 156 Складчастий язик
(7,3 %), хронічні тріщини губ, шкірний ріг, кератоакантома (до 20 %), пост- променевий стоматит.
Класифікація передракових захворювань слизової оболонки порожнини рота і червоної облямівки губ:
І. Облігатні передраки:
Абразивний преканцерозний хейліт Манганотті.
Хвороба Боуена та еритроплазія Кейра.
Бородавчастий (вузликовий) перелрак червоної облямівки губ.
Обмежений передраковий гіперкератоз червоної облямівки губ.
Факультативні передраки з великою потенціальною злоякісністю:
Лейкоплакія, ерозивна, верукозна.
Папілома та папіломатоз піднебінний.
Шкірний ріг.
Кератоакантома.
Факультативні передраки з меншою потенціальною злоякісністю:
Лейкоплакія плоска.
Хронічні виразки слизової оболонки порожнини рота.
Ерозивна та верукозна форма червоного плоского лишаю та ерите- матозу.
Хронічні тріщини.
Пострентгенівський хейліт, стоматит.
Метеорологічний і актинічний хейліт.
Нижче будуть розглянуті всі облігатні й деякі факультативні передраки, а також доброякісні та злоякісні пухлини слизової оболонки поржнини рота і червоної облямівки губ, які найчастіше трапляються в стоматологічній практиці.
Абразивний преканцерозний хейліт Манганотті
Абразивний преканцерозний хейліт Манганотті (cheilitisabrasivaprae-cancrosaManganotti), описаний у 1933p. італійським дерматологом Манганотті. Трапляється переважно в чоловіків віком понад 50 років. У виникненні хейліту Манганотті значну роль відіграють вікові трофічні зміни тканин, особливо нижньої губи. У зв’язку з цим у відповідь на різні подразники легко з’являються деструктивні процеси із млявим перебігом. У патогенезі захворювання слід враховувати порушення обміну речовин, функції травного каналу, наявність гіповітамінозу А.
Клінічна картинахарактеризується наявністю на червоній облямівці губи однієї, рідше — двох і більше ерозій круглої, овальної або неправильної форми. Вона найчастіше розміщена збоку між кутом рота і серединою червоної облямівки Поверхня ерозії гладенька, яскраво-червона. У деяких хворих вона вкрита тонким шаром епітелію або на ній утворюються сіруваті або навіть геморагічні кірки. Ущільнення тканин в основі навколо ерозій не спостерігається. Регіонарні лімфатичні вузли не збільшені. Ерозії існують тривалий час (місяцями), інколи епітелізуються, а потім знову з’являються на тому самому чи іншому місці (мал. 157).
Мал. 157. Абразивний преканцерозний хей- літ Манганотті
Патологічна
анатомія.При пато- гістологічному дослідженні
виявляють дефект епітелію. По краях
ерозії епітелій перебуває в стані
проліферації, інколи з відокремленням
епітеліальних острівців. У зоні
проліферації в нижніх рядах остеоподібного
і базального шарів спостерігають
явища поліморфізму та дискомплексації
клітин. У прилеглій сполучній тканині
власної пластинки відзначають масивну
запальну інфільтрацію лімфо'щни- ми
клітинами та плазмоцитами.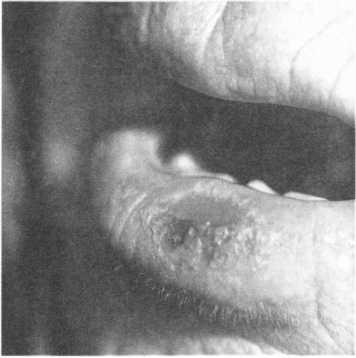
Диференціальна діагностика.Диференціюють хейліт Манганотті від ерозивної форми червоного вовчака, червоного плоского лишаю, лейкоплакії, пухирчатки, ерозії при хронічному рецидивному герпесі. Для червоного вовчака характерні еритема, гіперкератоз і атрофія. Ерозії при кератозах розміщені на тлі бляшки (лейкоплакія) чи папул (червоний плоский лишай). Пухирчатка відрізняється наявністю симптому Нікольського, акантолітич- них клітин Тцанка при цитологічному дослідженні. При хронічному рецидивному герпесі на еритематозно-набряковому фоні червоної облямівки та прилеглої шкіри формуються групи пухирців, які лопаються і утворюють ерозію з фестончастими краями.
Лікування.Насамперед слід усунути вплив місцевих подразнювальних чинників. Крім того, необхідні виявлення і лікування супутніх захворювань інших органів і систем. Якщо при цитологічному дослідженні ознаки маліг- нізації хейліту Манганотті не виявлені, то перед радикальним хірургічним втручанням проводять загальне і місцеве лікування. Високий ефект дає вживання концентрату ретинолу, а також нікотинової кислоти, нероболу.
Місцеве лікування спрямоване на поліпшення трофіки в тканинах губ. Призначають аплікації концентрату ретинолу, нікотинової кислоти, кортикостероїдні мазі, метилурацилову мазь, солкосерил, неробол, ербісол, нуклеї- нат натрію, метацил тощо. Якщо консервативне лікування протягом 1 міс. не призводить до епітелізації ерозії, показане хірургічне видалення вогнища ураження.
Хвороба Єоуена
Уперше описана американським дерматологом Дж. Боуеном у 1913 р. Має найбільшу потенційну злоякісність серед усіх передракових захворювань, вкладається в поняття cancerinsitu.
Клінічна картина.Вогнище ураження (частіше одне, рідше — два) являє собою обмежену застійно-червону пляму з гладенькою чи оксамитовою по-
оболонки порожнини рота, пальців верхніх і нижніх кінцівок), сукупністю даних про епідемічну ситуацію та лабораторних досліджень (еозинофілія, реакція зв’язування комплементу).
Диференціальна діагностика.Ящур треба диференціювати від герпетично- го стоматиту (не спостерігається ураження шкіри паїьців), синдрому Бехче- та (характерні афтозні висипання на різних слизових оболонках), алергійних уражень та багатоформної ексудативної еритеми (поліморфність висипань, еозинофілія в периферійній крові, позитивні дані алергійних проб), пухирчатки (наявність клітин Тцанка).
Лікування. Проводять лікування уражень слизової оболонки порожнини рота згідно із схемою лікування гострого герпетичного стоматиту. снід
Синдром набутого імунодефіциту (СНІД, англ. AIDS—Acquiredimmunedeficiencysyndrome) —syndromumimmunodefectionisaguisitae— контагіозне імунне захворювання вірусної етіології. Для нього характерний по- вільнопрогресуючий дефіцит імунної системи, що призводить до загибелі хворого від вторинних інфекційних уражень.
Етіологія.СНІД спричиняється вірусом, що належить до родини рет- ровірусів, підродини лентивірусів. Уперше вірус імунодефіциту людини був виділений із тканин хворих та ідентифікований як Т-лімфотропний ретро- вірус у 1983 роціL. Montagnier(Франція) іR.Gallo(США). Таксономічним комітетом ВООЗ у 1986 році він був названийHIV(Humanimmunodeficitvirus), українською — вірус імунодефіциту людини (ВІЛ). Він належить до сімейства ретровірусів, підродини лентивірусів (мал. 100). Виявлено 3 різновиди вірусу, найпоширеніший у сучасній пандемії — ВІЛ-1. Для нього характерна тропність до Т4-лімфоцитів, але ВІЛ здатний проникати і розвиватись у клітинах різних органів і тканин (травний канал, ЦНС, серце, сітківка ока, моноцити тощо).
ВІЛ
малостійкий у зовнішньому середовищі:
при нагріванні до 56 °С він гине протягом
ЗО хв, його вбивають усі дезінфекційні
засоби (під впливом етилового спирту,
0,5 % гіпохлориту натрію, 1 % глютаральдегіду
він гине за 1 хв), сонячне проміння. За
температури 25 °С інфекційність вірусу
зберігається протягом 15 діб, при 37
°С —
діб, при кімнатній температурі —
