
anesteziologia_praki_1 (2)
.pdfзаполняют систему трубок. Резервуар, полихлорвиниловые трубки, трехходовый кран, капельница, манометрическая трубка должны быть стерильными.
Аппарат помещается рядом с больным. Нулевое давление шкалы флеботонометра устанавливается на уровне правого предсердия с помощью нивелира и винта штатива. После этого аппарат присоединяют к катетеру, находящемуся в вене. Краном выключают резервуар с жидкостью, вследствие чего давление в вене вытесняет раствор, который поднимается или опускается по стеклянной трубке до величины, равной венозному давлению.
Осложнения. Помимо осложнений, связанных с пункцией подключичной вены, возможна обтурация катетера сгустком крови в момент измерения ЦВД.
32. Определение суточного диуреза и определение водного баланса
Суточным диурезом называется общее количество мочи, выделенной пациентом в течение суток.
Суточный диурез у взрослых колеблется от 800 мл до 2000 мл и зависит от возраста, температуры и влажности окружающей среды, условий питания, физических нагрузок и других факторов и должен составлять 75—80% от количества выпитой жидкости. 20—25% жидкости выводится с потом, дыханием и стулом.
Суточный водный баланс — это соотношение между количеством введенной в
организм жидкости и количе-ством выделенной жидкости из организма в течение суток. Учитывается жидкость, содержащаяся во фруктах, супах, овощах и т. д., а также объем парентерально вводимых растворов.
Учет водного баланса
Показания: наблюдение за пациентом с отеками. Выявление скрытых отеков, нарастание отеков и контроль за действием диуретических средств.
Обязательное условие: учету количества выделенной жидкости подвергается не только , но и рвотные мас-сы, испражнения пациента.
Этапы Подготовка к процедуре
1.Установить доверительные от» ношения с папистом, оценить его способность к самостоятельному проведению процедуры
2.Убедиться, что пациент сможет проводить учет жидкости
3.Объяснить цель и ход исследования и получить согласие пациента на процедуру
4.Объяснить пациенту необходимость соблюдения обычного водно-пищевого и двигательного режима
5.Убедиться, что пациент не принимал диуретики в течение 3 дней до исследования
6.Дать подробную информацию о порядке записей в листе учета водного баланса, убедиться в умении заполнять лист
7.Объяснить примерное процентное содержание воды в продуктах питания для облегчения учета водного баланса.
Примечание: твердые продукты питания могут содержать от 60 до 80% воды
Обеспечение эффективного проведения процедуры 8. Подготовить оснащение
Выполнение процедуры
1.Объяснить, что в 6.00 необходимо выпустить мочу в унитаз Исключение из суточного диуреза образовавшейся заночь мочи
2.Собирать мочу после каждого мочеиспускания в градуированную емкость, измерять диурез Условие проведения процедуры
3.Фиксировать количество выделенной жидкости в листе учета
4.Фиксировать количество поступившей жидкости в листе учета
5.Объяснить, что необходимо указывать время приема или введения жидкости, а также время выделения Жидкости в листе учета водного баланса в течение суток, до 6.00 следующего дня
6.В 6.00 следующего дня сдать лист учета медицинской сестре
Окончание процедуры
1.Определить медицинской сестре. какое количество жидкости должно выделиться вместе с мочой (в норме)
Расчет учета водного баланса определяется по формуле: количество выде-ленной мочи х 0,8 (80%) = = количеству мочи, которое должно выделиться в норме
2.Сравнить количество выделенной жидкости с количеством рассчитанной жидкости (в норме)
3.Считать водный баланс отрицательным, если выделяется меньше жидкости, чем рассчитано (в норме). Примечание: отеки нарастают (или есть)
4.Считать водный баланс положительным, если выделено больше жидкости, чем рассчитано.
Примечание: это может быть результатом действия диуретических лекарственных мочегонных продуктов питания, влияния холодного времени года
5.Сделать записи в листе учета водного баланса
Примечание: положительный водный баланс свидетельствует об эффективности лечения и схождении отеков. Отрицательный водный баланс свидетельствует о нарастании отеков или неэффективности дозы диуретических средств.
33,34 Катетеризация мочевого пузыря
Показания для катетеризации мочевого пузыря:
Лечебные: острая задержка мочи; мониторирование мочеотделения;
санация мочевого пузыря, удаление сгустков крови; блокирование уретры;
аденома предстательной железы.
Диагностические: забор мочи для исследований; введение контрастных веществ (цистоуретрография); уродинамические исследования.
Принадлежности: катетер 16-18 калибра (резиновый или ПХВ) - лучше использовать катетер одноразового использования; раствор антисептика; вазелиновое масло или глицерин; шприц 10 мл; стерильные перчатки; салфетки; емкость для забора мочи.
Техника катетеризации мочевого пузыря
Для катетеризации мочевого пузыря используют как мягкие, так и металлические катетеры. Стерильный катетер перед катетеризацией смазывают стерильным глицерином или вазелиновым маслом. Производят обработку рук врача, надевают стерильные резиновые перчатки.
Перед катетеризацией мочевого пузыря у женщин производят туалет наружных половых органов. Больная лежит на спине, ноги согнуты в коленях и разведены, между ногами ставится лоток. Выполняющий манипуляцию стоит справа, левой рукой раздвигает половые губы, а правой рукой проводит туалет наружных половых органов и наружного отверстия мочеиспускательного канала марлевым тампоном, смоченным р-ром фурациллина (1:5000). Стерильным пинцетом берут мягкий катетер на расстоянии 4-5 см от пузырного конца и медленно, без усилий, вводят в
мочеиспускательный канал. Наружный конец катетера поддерживает пинцетом медицинская сестра. Если манипуляция выполняется без помощника, наружный конец мягкого катетера зажимают между 4 и 5 пальцами правой руки.
Женский металлический катетер берут в правую руку, у кольца, катетер обрабатывают глицерином и осторожно вводят в уретру. Вытекание мочи через катетер указывает на то, что он находится в мочевом пузыре.
При катетеризации мочевого пузыря у мужчин больного укладывают на спину, ноги слегка раздвигают, между ногами ставят лоток или утку. Выполняющий манипуляцию становится справа, левой рукой берет половой член, правой рукой сдвигает книзу крайнюю плоть, обрабатывает головку полового члена марлевым тампоном, смоченным р-ром фурациллина (1:5000). Половой член под головкой оборачивают узкой марлевой салфеткой, чтобы было удобнее его удерживать.
Резиновый катетер вводят, предварительно обработав его раствором глицериновым через наружное отверстие уретры мягкими плавными движениями. При проведении катетера в мочеиспускательный канал, половой член несколько натягивают на проводимый катетер кверху. Это способствует более глубокому прохождению катетера по мочеиспускательному каналу. При появлении ощущения препятствия на пути прохождения катетера его нужно слегка вытянуть и повторно провести вперед. Длина мочеиспускательного канала у мужчин равна 20 см. Как только катетер попадает в мочевой пузырь из него начинает выделяться моча. Если катетер остается в мочевом пузыре для учета диуреза или санации мочевого пузыря, он фиксируется повязкой корзинкой из тонкой полоски марли у наружного отверстия уретры на катетере и. на ранее наложенной циркулярной повязке ниже головки полового члена.
Для извлечения катетера из мочевого пузыря, половой член поднимают кверху до срединной линии живота, слегка наклоняют в сторону пупка и затем начинают
извлекать катетер. Как только катетер выходит за лобковое сочленение, половой член сгибают влево и извлекают катетер.
При необходимости промывания мочевого пузыря к катетеру присоединяют шприц Жанэ, с помощью которого вводят 100-150 мл физраствора, раствора фурациллина, раствора борной кислоты и др. Жидкость вытекает самостоятельно или ее аспирируют шприцом.
Противопоказания для катетеризации мочевого пузыря: острый простатит; подозрения на разрыв уретры в связи с травмой, кровь в мочеиспускательном канале; гематома промежности и надлобковой области; стриктуры уретры.
Осложнения при катетеризации мочевого пузыря
Повреждения стенки уретры. Образование ложного хода уретры.
Первая помощь: при подозрении на разрыв стенки уретры следует немедленно прекратить катетеризацию, провести контрастную уретрографию. При незначительном повреждении назначают промывание уретры холодным р-ром фурациллина, гемостатические препараты назначают при более интенсивном кровотечении. Обязательна консультация уролога.
Уретральная лихорадка - проявляется высокой температурой до 39°С и выше, ознобом. В этих случаях показано назначение обильного питья, антибиотикотерапии, жаропонижающих средств (амидопирин, ацетилсаллициловая кислота), антигистаминных препаратов, инфузионной терапии.
Острый орхоэпидидимит - развивается, как правило, на 2-3 сутки после катетеризации мочевого пузыря. Больные жалуются на боль в пахово-подвздошной области, увеличение и болезненность яичка, повышение температуры тела. Больным назначают постельный режим, антибактериальную и десенсебилизирующую терапию, ношение суспензория, физиотерапевтические процедуры (УВЧ, солюкс) на область мошонки.
Проведение катетеризации может приводить к развитию осложнений, к которым относятся:
-кровотечение, которое развивается при травмировании слизистой оболочки уретры;
-инфицирование мочеиспускательного канала в результате не соблюдения правил асептики, что приводит к развитию воспалительных заболеваний мочевыводящей системы;
-уросепсис при быстром всасывании инфицированной мочи в кровеносное русло через травмированную слизистую оболочку уретры.
Для профилактики возможного развития бактериальных осложнений после выполнения катетеризации мочевого пузыря, преимущественно в тех случаях, когда она проводится повторно, полость мочевого пузыря промывают раствором
фурацилина или риванола. Иногда с профилактической целью назначают антибактериальные препараты.
35.ОПРЕДЕЛЕНИЕ ПОКАЗАНИЙ К ПЕРЕЛИВАНИЮ КРОВИ
Учитывая, что переливание крови является операций, она, как и любая операция, имеет свои показания и противопоказания. Показания к переливанию крови определяются целью, которую оно преследует: возмещение недостающего объема крови или отдель-
ных ее компонентов; повышение активности свертывающей системы крови при кровотечениях. До последнего времени выделяли аб солютные и относительные показания.
Абсолютные показания. К ним относили случаи, когда выполнение гемотрансфузии жизненно необходимо, а отказ от еѐ выполнения может привести к резкому ухудшению состоянию больного или даже смерти.
К таким случаям относили:
1.острая кровопотеря (более 10 % ОЦК),
2.травматический шок,
3.операции, сопровождающиеся обширными повреждениями тканей и кровотечением.
Относительные показания. К ним относили случаи, когда гемотрансфузия среди других лечебных мероприятий занимала вспомогательную роль:
1.хроническая анемия:
2.общая интоксикация организма, при гнойно-септических заболеваниях;
3.ожоговая болезнь;
4.отравления различными ядами;
5.нарушения свертывающей системы;
6.гипопротеинемия;
7.нарушения иммунного статуса организма;
8.длительные хронические воспалительные процессы со снижением регенерации и реактивности.
В настоящее время в связи с тем, что выявлено ряд неблагоприятных последствий гемотрансфузий, которые практически нево з- можно избежать, а также наличие в арсенале компонентов, препаратов крови и эффективных кровезамещающих препаратов, переливание крови производится только по абсолютным показаниям. Кроме того, не каждое кровотечение требует переливания крови, считается, что гемотрансфузия показана только при потере 10 % ОЦК. Во всех др у- гих случаях врач должен использовать другие трансфузионные среды. В качестве относительного показания к переливанию крови некоторые авторы оставляют – наличие анемии. Ориентировочным уровнем анемии, при котором гемотрансфузия является методом выбора, считают снижение гемоглобина ниже 80 г/л. Однако следует отметить, что в такой ситуации наиболее целесообразно проводить переливание не
цельной крови, а эритроцитной массы.
Таким образом, следует отметить, что при определении показ а- ний к переливанию крови врач должен исходить из следующего принципа.
При возможности обеспечить эффективное лечение больного без переливания крови или если нет уверенности, что оно принесет
пользу больному, от переливания крови лучше отказаться.__
36. ОПРЕДЕЛЕНИЕ ГРУПП КРОВИ
ПО СТАНДАРТНЫМ ИЗОГЕМАГГЛЮТИНИРУЮЩИМ СЫВОРОТКАМ (ПРОСТОЙ МЕТОД)
В повседневной клинической практике наиболее часто применяется определение групп крови по стандартным изогемагглютинирую-
щим сывороткам. Суть метода-с помощью стандартных изогемагглютинирующих сывороток определяется наличие в исследуемой крови групповых антигенов А и В.
Материальное оснащение: стандартные сыворотки 0(I), А(II),
В(III), АВ(IV) групп двух серий, изотонический раствор хлорида натрия, иглы, тарелки, стеклянные палочки или предметные стекла, пипетки, песочные часы, резиновые перчатки, маска, очки, клеенчатый передник. Для определения группы крови используют блюдцео б- разные пластины (тарелки) с лунками, над которыми имеются обозначения соответственно стандартным сывороткам.
Методика выполнения:
Определение группы крови производится при температуре не ниже +150 С и не выше +250 С.
181
1.Надеть маску и передник, обработать руки антисептиком для обработки рук, надеть перчатки и защитные очки.
2.Осмотреть стандартные гемагглютинирующие сыворотки, чтобы они не содержали осадка, не был просрочен срок годности, были правильно расположены по отношению друг к другу.
3.На пластинке (тарелке) написать фамилию больного.
4.Согласно обозначениям групп крови на тарелке, в каждую лунку нанести отдельной пипеткой по одной капле стандар т- ной сыворотки - первой, второй и третьей группы двух серий образуя два ряда по три капли в каждом.
5.Взять кровь. Кровь для исследования берется из пальца или вены. При взятии крови из пальца в левую руку взять левую кисть больного, обработать спиртом дистальную фалангу IV пальца и проколоть стерильной иглой, при этом первую каплю крови удалить.
6.Шесть капель крови перенести стеклянной палочкой на терелку, размещая их рядом с каплей стандартной сыворотки.
Можно на тарелку нанести одну большую каплю крови, а з а- тем уголком предметного стекла перенести в капли сыворо т- ки. Каждый раз кровь берут новым уголком стекла. Соотношение исследуемой крови и стандартной сыворотки должно быть 1:10.
7.Место укола пальца обработать спиртом.
8.Каждую каплю крови и сыворотки на пластинке смешать отдельной палочкой.
9.Пластинку осторожно покачивать в течение 5 минут, постоянно обращая внимание на лунки, где может наступить аггютинация (склеивание эритроцитов). По мере наступления агглютинации, но не раньше чем через три минуты в капли на пластинке (тарелке) добавить по одной капле изотонич е- ского раствора хлорида натрия.
10.Реакция агглютинации может быть положительной или отр и- цательной.
Агглютинация наступает обычно в течение первых 10-30 секунд. Визуально в капле появляются мелкие красные зернышки (аг-
глютинаты), которые состоят из эритроцитов. Мелкие агглютинаты сливаются в более крупные. Сыворотка обычно частично обесцвеч и- вается. Если агглютинация не происходит сыворотка остается окр а- шенной в красный цвет, агглютинатов в ней нет. Следует помнить, что кровь содержащая агглютиноген А2 дает позднюю агглютинацию (на 3-4 минуте).
Результаты исследования в одной и той же группе двух серий должны совпадать.
Оценка результатов
Стандартные сыворотки трех групп не вызывают агглютинации эритроцитов во всех лунках - группа крови О (I) первая; Стандартные сыворотки О (I) и В (III) группы агглютинир овали эритроциты в первой и третьей лунках, а не агглютинировали во второй - группа крови А (II) вторая;
Наличии агглютинации в первой и второй лунках и отсутствии в третьей - группа В (III) третья;
Стандартные сыворотки всех трех групп агглютинировали эритроциты во всех лунках - данная кровь относится к четвертой группе АВ(IV). Если исследуемая кровь оказалась АВ(IV), группы проводится дополнительное контрольное исследование со стандартной сывороткой АВ(IV) группы. При отсутствии агглютинации исследуемой крови с сывороткой АВ(IV) группы данную кровь можно о т- нести к четвертой группе.
Примечание: Во всех сомнительных случаях необходимо пр о- вести повторное исследование с гемагглютинирующими сыворотками другой серии.
ОПРЕДЕЛЕНИЕ ГРУППЫ КРОВИ ДВОЙНОЙ РЕАКЦИЕЙ (ПО СТАНДАРТНЫМ СЫВОРОТКАМ И СТАНДАРТНЫМ ЭРИТРОЦИ-
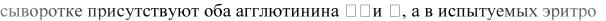
ТАМ) (перекрестный способ)
Суть метода – с помощью стандартных изогемагглютинирующих сывороток определяется наличие или отсутствие в исследуемой
крови групповых антигенов А и В, а с помощью стандартных эритр о- цитов наличие или отсутствие в плазме групповых антител α и β. Стандартные эритроциты представляют собой 10-20 % взвесь эритроцитов 0(I), A(II) и B(III) групп в цитратно-физиологическом растворе. Их готовят из крови доноров с заранее известной группой крови, хр а- нят при +4-8°С. Срок годности 2-3 дня.
Материальное оснащение: стандартные сыворотки 0(I), А(II),
В(III), групп двух серий, стандартные эритро циты 0(I), А(II), В(III) групп, изотонический раствор хлорида натрия, иглы, тарелки, стеклянные палочки или предметные стекла, пипетки, песочные часы, р е- зиновые перчатки, маска, очки, клеенчатый передник.
Методика выполнения:
1.Надеть маску и передник, обработать руки антисептиком для обработки рук, надеть перчатки и защитные очки.
2.Взять 3-5 мл исследуемой крови в пробирку без стабилизато-
ра. Кровь должна отстояться, или ее центрифугируют для получения сыворотки.
3.На планшет нанести по две капли стандартных сывороток группы 0(I), А(II), В(III), двух серий.
4.Соответственно каждой группе сывороток расположить по одной капле стандартных эритроцитов группы 0(I), А(II), В(III), .
5.В стандартные сыворотки добавить по одной капле испытуемой крови, а в стандартные эритроциты - по две капли испытуемой сыворотки.
6.Капли перемешать углом предметного стекла, всякий раз изменяя угол так, чтобы не произошло смешивание разных сывороток и разных эритроцитов.
7.Покачивая планшет в руках в течение 5 минут, следят за наступлением агглютинации.
Оценка результатов:
При трактовке результатов оценивают данные, полученные при обеих реакциях (со стандартными изогемагглютинирующими сыворотками и стандартными эритроцитами)
1.Эритроциты группы О (I) являются контрольными, агглютинация с ними не происходит.
2.Агглютинация со стандартными эритроцитами А и В и нет агглютинации в трех стандартных сыворотках двух серий - в исследуемой
-
цитах нет агглютиногенов, т. е. кровь относится к группе O(I). 3. Агглютинация со стандартными эритроцитами группы B(III)
и со стандартной сывороткой группы O(I), B(III) - в исследуемых эритроцитах имеется агглютиноген А, а в сыво ротке исследуемой крови - 
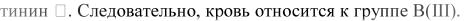
4. Агглютинация со стандартными эритроцитами группы A(II) и
со стандартной сывороткой группы A(II), O(I) – в исследуемых эритроцитах имеется агглютиноген В, а в исследуемой сыворотке - агглю-
5. Нет агглютинации со стандартными эритроцитами и есть агглютинация со стандартными сыворотками - в исследуемых эритроцитах имеются оба агглютиногена А и В, а в сыворотке исследуемой крови о т- сутствуют оба агглютинина, кровь относится к группе AB(IV). Примечание. Результат перекрестного способа считается достоверным только в случае совпадения ответов о группе исследуемой крови и со стандартными изогемагглютинирующими сыворотками и со стандартными эритроцитами. При несовпадении результатов обе реакции необходимо переделать.
ОПРЕДЕЛЕНИЕ ГРУППОВОЙ ПРИНАДЛЕЖНОСТИ КРОВИ С ИСПОЛЬЗОВАНИЕМ АНТИТЕЛ
Определение группы крови можно произвести с помощью моноклональных антител (МКА). Для определения агглютиногенов
184
эритроцитов используют стандартные реагенты цоликлоны анти-А и анти-В. Получают моноклональные антитела с применением гибр и- домной битехнологии. Гибридома – это клеточный гибрид, возникший в результате слияния клетки опухоли костного мозга (миеломы) с иммунным лимфоцитом, синтезирующим специфические моноклональные антитела. Гибридома приобретает свойства обоих ―родителей‖: способность к неограниченному росту, характерную для опухолевой клетки, и возможность синтезировать антитела, присущую иммунному лимфоциту. Цоликлоны анти-А и анти-В продуцируются двумя различными гибридомами. Они предназначены для определения группы крови системы АВО человека взамен стандартных изог е- магглютинирующих сывороток. Цоликлоны анти-А (красного цвета) и анти-В (синего цвета) выпускаются как в нативной, так и в лиофилизированной форме в ампулах по 20,50,100,200 доз с растворителем, при-
ложенным к каждой ампуле по 2,5, 10,20 мл соответственно. Лиофилизированный порошок разводят изотоническим раствором хлористого натрия непосредственно перед исследованием. Для каждого определения группы крови применяют по одной серии реагента анти-А и анти-В.
Материальное оснащение: цоликлоны анти-А и анти-В, изотонический раствор хлорида натрия, иглы, тарелки, стеклянные палочки или предметные стекла, пипетки, песочные часы, резиновые перчатки, маска, очки, клеенчатый передник.
Методика выполнения:
1.Надеть маску и передник, обработать руки антисептиком для обработки рук, надеть перчатки и защитные очки.
2.Убедиться в пригодности цоликлонов, донорской крови.
3.На тарелке написать Ф. И. О. донора и реципиента.
4.Вскрыть ампулы с цоликлонами, растворителями, смешать
все с помощью отдельных шприцев, разлить цоликлоны во флаконы с
пипеткой (анти-А – красный, анти-В – синий).
5.Взять кровь реципиента и донора.
6.В две лунки под соответствующими надписями: анти-А или
анти-В нанести по 1 капле (0,1мл) цоликлонов: в первую – цоликлон анти-А, во вторую – цоликлон анти-В.
7.Отдельным концом стеклянной палочки или отдельной пипеткой для каждой лунки перенести каплю крови в 10 раз меньше капли цоликлона с предметного стекла в лунку и смешать с каплей цоликлона до гомогенного пятна.
8.Блюдце осторожно покачивать в течение 2,5 мин.
9.Оценить результат пробы без добавления изотонического раствора натрия хлорида.
Оценка результатов:
- При отсутствии агглютинации с двумя цоликлонаи группа крови 0(I) – первая.
- При наличии агглютинации с цоликлоном анти-А группа крови А(II) – вторая.
- При наличии агглютинации с цоликлоном анти-В группа крови В(III) – третья.
- При наличии агглютинации с двумя цоликлонами группа крови АВ(IV) – четвертая.
37 ПРОБА НА ИНДИВИДУАЛЬНУЮ СОВМЕСТИМОСТЬ
Для пробы на индивидуальную совместимость используют сыворотку (не плазму!) крови реципиента и консервированную кровь (эритроциты, лейкоциты) донора. Сыворотка больного должна быть свежей, полученной в тот же день или накануне. Для получения сыворотки у больного берут 4—5 мл крови из вены в чистую пробирку без стабилизатора. После свертывания крови от сгустка отделяется сыворотка, которая служит для проведения проб на совместимость.
Первая проба на совместимость по группе системы АВО производится при комнатной температуре. На тарелку наносят 2 капли сыворотки крови больного, туда же добавляют маленькую каплю донорской крови в соотношении 1:10 и перемешивают покачиванием или стеклянной палочкой. При отсутствии агглютинации через 5 минут (не более!) надо считать, что кровь совместима. Если появляется агглютинация, то кровь донора несовместима с кровью больного и не должна быть ему перелита.
Проба на совместимость по резус-фактору
После проведения первой пробы необходимо провести пробу на совместимость по Rh-фактору. Для этого существует 2 доступных метода — реакция в сывороточной среде и в желатине.
