
диагностика сердечных болей
.pdf
Учителю моему, профессору Борису Ивановичу Воробьеву, в год его юбилея — посвящаю Автор
Вступление
Боли в области сердца или в левой половине грудной клетки (прекардиальной области), наиболее частый симп том, заставляющий пациентов обращаться к врачу-терапев ту или кардиологу.
Причин возникновения болей в сердце — великое мно жество и распознать одну из них, которая имеет место в настоящий момент у данного конкретного пациента — слож нейшая задача. Чтобы правильно ее решить, необходимо ясно представлять себе порядок диагностического поиска, т.е. иметь на вооружении четкий диагностический алгоритм.
Изучению этого алгоритма и посвящена данная работа, которая подразумевает систематизацию полученных знаний и формирование клинического мышления врача.
Мы отдаем себе отчет, что невозможно описать все за болевания, протекающие с болью в области сердца, поэто му акцент в изложении материала сделан на клиническую интерпретацию основных болезней, их симптомов, на ре зультаты доступных дополнительных методов диагности ки.
Для дальнейшего совершенствования и роста своего клинического мастерства, мы настоятельно советуем начи нающим врачам обратиться к фундаментальным моногра фиям ведущих терапевтов, классическим изданиям по кар диологии.
1. Алгоритм диагностики
Распознавание причин болей в области сердца следует начать с диагностики инфаркта миокарда. Необходимо или подтвердить, или отвергнуть это грозное заболевание.
Диагностика инфаркта миокарда, в свою очередь, начи нается с установления коронарогенного характера болей, т.е. болей, которые обусловлены ухудшением коронарного кровоснабжения.
Следует помнить, что коронарогенная боль имеет мес то и при стенокардии, верификацию которой следует про вести в обязательном порядке.
Следующим этапом необходимо исключить ряд нео тложных состояний, реально угрожающих жизни пациен та в данный момент: тромбоэмболию легочной артерии, расслаивающую аневризму аорты и спонтанный пневмо
торакс.
Конечной ветвью алгоритма дифференциальной диаг ностики болей в области сердца станет выяснение причин кардиалгии у данного пациента.
Алгоритм диагностики болей в области сердца приве ден на рисунке 1.
188 |
189 |
|

2. Коронарогенная боль
Коронарогенная боль дословно переводится как «боль, рожденная в коронарных артериях», иными словами, при чиной боли является несоответствие между потребностью миокарда в кислороде и его доставкой по короьарному рус лу. Это и есть ишемия миокарда, а в случае поражения коронарных артерий атеросклерозом мы будем иметь дело с ишемической болезнью сердца.
Коронарогенная боль имеет достаточно четкие клиничес кие проявления. Рассмотрим их в строгом порядке, который следует соблюдать в дальнейшем, работая с пациентами:
1. Характер боли.
2. Локализация боли.
3. Площадь боли.
4. Волнообразность боли.
5. Продолжительность боли.
6. Условия возникновения боли.
7. Купирование боли.
8. Анамнез боли.
9. Иррадиация боли.
2.1. Характер боли
Для коронарогенной боли свойственен давящий, сжи мающий характер, ведь стенокардия переводится как «stenos» — сдавление, сжатие и «cardio» — сердце.
Важно отметить, что кроме давящего характера, коро нарогенная боль проявляется также пекущими ощущения ми за грудиной и может восприниматься пациентами как чувство жжения.
Рис. 1. Алгоритм диагностики болей в области сердца
190 |
191 |
|
2.2. Локализация боли
Коронарогенная боль локализуется практически всегда за грудиной — в средней и нижней ее части.
2.3. Площадь боли
Коронарогенная боль — разлитая, имеет большую пло щадь на передней поверхности грудной клетки.
Если объединить вышеперечисленные свойства коронарогенной боли и попросить больного показать ее, то боль ной раскрытой ладонью опишет круг или несколько кругов на уровне средней и нижней части грудины, а затем со жмет разведенные пальцы в кулак.
Пациент как бы подсознательно указывает на чувство сдавления, сжатия в средне-нижней части грудины и раз литой характер боли.
Это и есть симптом «сжатого кулака», описанный Юшаром, — один из достоверных признаков коронарогенной боли.
2.4. Продолжительность боли
Продолжительность боли при стенокардии не превы шает 5—7 минут, по истечении этого времени приступ мо жет закончиться и самостоятельно.
При инфаркте миокарда боли длятся часами и крайне редко могут купироваться спонтанно, почти всегда пациен ты обращаются за медицинской помощью.
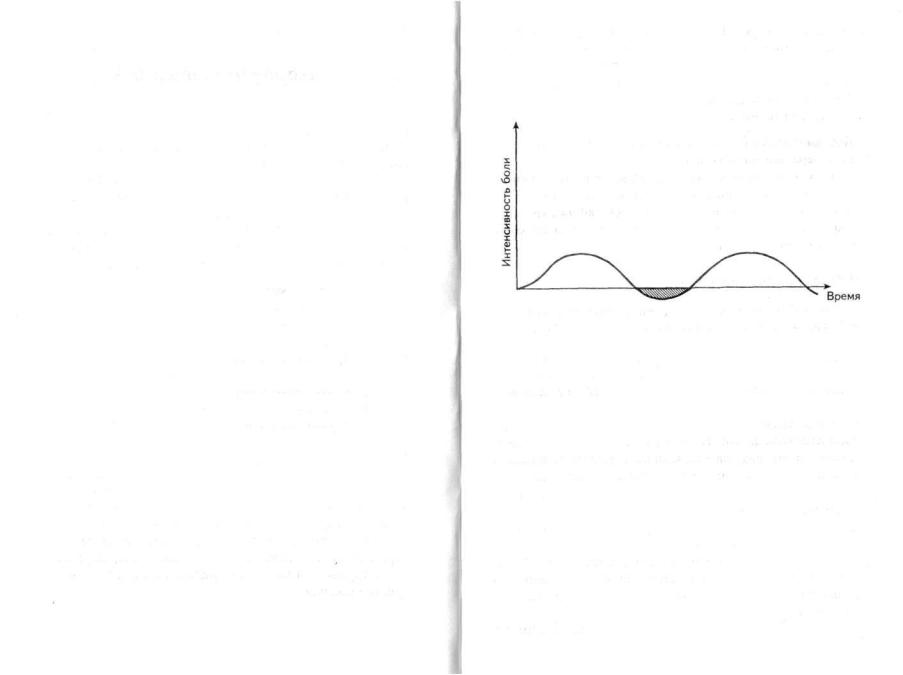
2.5. Волнообразность боли
Коронарогенная боль воспринимается пациентом как боль с меняющейся интенсивностью. Если ангинозный при ступ длится, например, 5—7 минут, то в течение первых 2—3-х минут боль нарастающе усиливается, в следующие 2—3 минуты интенсивность ее постепенно уменьшается, иногда до полного исчезновения боли («светлый промежу ток»), затем процесс повторяется вновь.
192
Интенсивность боли напоминает как бы накатывающи еся на берег волны. Отсюда и название ее — волнообразность.
Волнообразность и «светлые промежутки» — это осо бенности, характерные для коронарогенной боли.
«Светлый промежуток»
Рис.2. Волнообразность и «светлые» промежутки
2 . 6 . Условия возникновения боли
Как правило, при классической стенокардии напряже ния коронарогенная боль возникает после физической и эмоциональной нагрузках, часто при их сочетании.
Для особой формы стенокардии характерно возникно вение ангинозных приступов после еды, при выходе на хо лод, в покое, во время сна, а так же в 2—3 часа ночи или в предутренние часы.
2.7. Купирование боли
Коронарогенная боль при стенокардии всегда купиру ется приемом нитроглицерина, при этом важно отметить, что боль купируется быстро — спустя 1—2 минуты после сублингвального приема.
При инфаркте миокарда коронарогенная боль оконча-
193

тельно не купируется приемом нитратов, но может на ко роткое время несколько уменьшить свою интенсивность.
2.8. Анамнез боли
Необходимо обязательно спросить пациента: наблюда лись ли у него ранее такие боли в грудной клетке, и если да, то чем они закончились?
Суждение врача о генезе болей во многом зависит от этого. Например, больной отвечает, что ранее были точно такие же боли, после которых развился инфаркт миокарда или, напротив, наблюдаются эти боли ежедневно без ка ких-либо последствий.
2.9. Иррадиация боли
По мнению некоторых авторов, коронарогенная боль мо жет иррадиировать в левую руку, нижнюю челюсть и под левую лопатку.
Другая часть исследователей считает, что восприятие отраженной боли в указанных местах есть проявление ко решкового синдрома и свидетельствует об остеохондрозе шейно-грудного отдела позвоночника.
Иные придерживаются аутоиммунной теории этих от раженных болей. По их мнению, имевшие ранее место приступы стенокардии приводили к гибели небольшого количества кардиомиоцитов, которые, имея в чем-то по хожую антигенную структуру к миелиновой оболочке перифирических нервов, заранее их сенсибилизировали. При последующих приступах стенокардии, когда в крови вновь появляются поврежденные кардиомиоциты (антигены), происходит аутоиммунная реакция с выделением биоло гически активных веществ (серотонина), что приводит к появлению болей по ходу нервных пучков руки, шеи или даже ноги.
Опыт работы показал, что диагностическое значение ир-
194
радиации не в самом факте ее наличия или отсутствия, а в изменчивости (динамике) отраженных болей у одного и того же пациента.
Например, в предыдущих болевых приступах иррадиа ция отмечалась в строго определенные места, а нынешние боли протекают с увеличением площади иррадиации, сле довательно, в данном случае, имеет место прогрессирование заболевания.
Резюме
Указанные особенности коронарогенной боли наблюда ются в подавляющем большинстве случаев, однако, нет правила без исключения — иногда могут наблюдаться иные вариации описанных признаков.
И все-таки надо запомнить «классический портрет» ко ронарогенной боли — это:
кратковременные, разлитые давящие и жгучие боли,
локализующиеся в нижней трети грудины, возникающие, в основном, при нагрузках и быстро купирующиеся нироглицерином.
Нами отмечалось, что при установлении коронарогенного происхождения болей в области сердца, необходимо выяснить, какая форма ИБС имеет место в данном случае: стенокардия или инфаркт миокарда.
195

3. Инфаркт миокарда
Диагностировать инфаркт миокарда в настоящее время можно клинически, электрокардиографически, определяя повышенное содержание в крови некоторых кардиоспецифических ферментов, используя ультразвук, коронарографию, тропониновый тест, с помощью снинтиграфии мио карда (визуализация «горячих» или «холодных» очагов в миокарде) и др.
Однако в этой книге будут описаны только наиболее широко применяемые методы диагностики инфаркта мио карда.
3.1.Клиническая диагностика инфаркта миокарда
Если в беседе с пациентом мы убедились, что у него имеет место коронарогенная боль, то следует немедленно провести дифференциальную диагностику стенокардии и инфаркта миокарда.
Чем же клинически отличаются эти две формы ишемической болезни сердца?
На этот вопрос все опрашиваемые отвечают традици онно: и при стенокардии, и при инфаркте миокарда имеет место типичная коронарогенная боль, и только продол жительность и (или) интенсивность ее, более выражен ные при инфаркте, позволяют дифференцировать эти два заболевания.
Отчасти это так, но не это самое главное.
Самое главное различие этих двух форм ИБС состоит в том, что стенокардия в подавляющем большинстве случа-
196
ев клинически проявляется только болью, а инфаркту мио карда помимо боли свойственны и другие синдромы, прак тически всегда имеющие место в картине этого заболева ния. Чаще всего это:
1.Синдром сердечной недостаточности.
2.Синдром сосудистой недостаточности.
3.Синдром церебральной недостаточности.
4.Синдром нарушения ритма сердца.
5.Абдоминальный синдром.
6.Резорбционно-некротический синдром.
Рассмотрим их более подробно.
3.1.1. Синдром сердечной недостаточности
При инфаркте происходит гибель определенной части сердечной мышцы, что приводит к снижению сократитель ной способности миокарда. Кроме того, миокардиоциты, находящиеся в периинфарктной зоне, пребывают в парабиотическом состоянии и также не участвуют в сокращении мышцы сердца. Депрессии кардиомиоцитов способствуют также и нарушения нейрогуморальных процессов, наблю даемые при инфаркте миокарда.
Снижение сократительной способности миокарда при водит к появлению симптомов недостаточности кровообра щения, чаще по левожелудочковому типу.
Таким образом, инфаркту миокарда свойственно нали чие не только коронарогенной боли, но и признаков сер дечной недостаточности. При этом степень выраженности симптомов декомпенсации может варьировать от неболь шой одышки до бурного альвеолярного отека легких.
197

3.1.2. Синдром сосудистой недостаточности
Остро возникающее снижение сократительной способ ности миокарда при его инфарцировании приводит к реду цированию сердечного выброса и, как следствие, к паде нию артериального давления.
Клинические проявления гипотонии могут быть разно образными: от ощущения слабости, легкого обморока, кол лапса вплоть до кардиогенного шока различных степеней (рефлекторный, истинный, ареактивный).
Иными словами, при инфаркте миокарда коронарогенная боль часто сочетается с признаками острой сосудистой недостаточности.
3.1.3. Синдром церебральной недостаточности
Редуцирование сердечного выброса приведет к сниже нию кровенаполнения сосудов головного мозга, что клини чески проявится различными симптомами нарушения моз гового кровообращения: чувством дурноты, оглушенности, транзиторным или даже острым нарушением мозгового кровобращения.
Вышесказанное объясняет, почему болевой синдром при инфаркте миокарда может наблюдаться вместе с признака ми церебральной недостаточности.
3.1.4. Синдром нарушения ритма сердца
Гибель кардиомиоцитов при инфаркте миокарда приво дит к высвобождению активных электролитов (калий, на трий, магний и др.), что создает очаг повышенной элект рической активности, который может проявиться различ ными эктопическими ритмами — экстрасистолией, пароксизмальной тахикардией.
С другой стороны, очаг некроза и периинфарктная зона могут существенно затруднить нормальное проведение си нусового импульса, что приведет к появлению различных
198
блокад. Поэтому инфаркту миокарда свойственно частое со четание коронарогенной боли с различными видами нару шения возбудимости и проводимости.
3.1.5. Абдоминальный синдром
Развитие инфаркта миокарда — это стрессовая ситуа ция, которая приводит к мощному выбросу катехоламинов, стероидных гормонов, биологически активных веществ и др., что нередко проявляется абдоминальными симптома ми: дискомфортом в животе, тошнотой, рвотой, острыми стрессовыми язвами, желудочными кровотечениями и др.
Иными словами, нередко при остром инфаркте миокарда помимо коронарогенной боли наблюдаются и абдоминаль ные симптомы.
3.1.6. Резорбционно-некротический синдром
Некроз кардиомиоцитов приводит к разрушению их клеточной мембраны и появлению в периферической крови продуктов некроза клеток сердца. Это и есть суть резор- бционно-некротического синдрома, который клинически проявляется гипертермией (в среднем на 0,5—1,0°), как ре акция на асептическое воспаление в миокарде.
Температура повышается ко 2-3-му дню с момента инфарцирования и держится 3—4 суток; более длительное ее существование может свидетельствовать о развитии ослож нений или о рецидивирующем течении инфаркта.
Важно отметить, что в периферической крови в первые же часы возрастает количество лейкоцитов (реактивный лейкоцитоз) до 11—12 тыс., но к 3-му дню снижается до исходных значений. Более высокие показатели лейкоцито за или существование его продолжительное время являет ся неблагоприятным прогностическим признаком.
К третьим суткам, когда количество лейкоцитов сни жается, начинает возрастать СОЭ («инфарктный перекрест»),
199

обычно она возрастает до 20—25 мм/час и держится около 20-и дней. Более высокое ее значение и более продолжи тельный период повышения температуры могут свидетель ствовать об осложненном течении инфаркта миокарда.
Однако указанные клинические проявления асептичес кого воспаления, возникающее при гибели клеток миокар да, — отнюдь не единственное проявление резорбционнонекротического синдрома.
Главное заключается в том, что при распаде миокардиоцитов в периферическую кровь попадают ферменты, кото рые в норме в ней практически отсутствуют. Определяя эти ферменты, можно диагностировать инфаркт миокарда био химическими методами, о чем мы поговорим далее.
Резюме
Таким образом, инфаркт миокарда отличается от сте нокардии не только интенсивностью и длительностью коронарогенных болей, но и более «богатой, пестрой» клини ческой картиной со многими различными синдромами. Иными словами, инфаркт миокарда — это коронарогенная боль плюс некоторые из перечисленных выше синдромов.
Наличие и выраженность этих синдромов, от едва за метных проявлений до крайних своих значений, делает клинику инфаркта миокарда особенно разнообразной.
В этой связи необходимо обратить внимание на атипич ные формы инфаркта миокарда. Классики кардиологии В.П. Образцов и Н.Д. Стражеско ровно сто лет назад (1903 г.) описали астматическую и абдоминальную его фор мы. В дальнейшем к ним причислили аритмическую фор му, инфаркт миокарда с кардиогенным шоком, инфаркт ми окарда с церебральными расстройствами и др.
Если внимательно посмотреть на синдромы, имеющие место при инфаркте миокарда, то становится понятным выделение так называемых атипичных форм.
По существу это инфаркт миокарда, протекающий с преобладанием определенного симптома, который настоль-
200
ко выражен, что выходит на первый план в клинической картине инфаркта, отодвигая на вторую роль болевой синд ром.
3.2. ЭКГ-диагностика инфаркта миокарда
Это один из ведущих дополнительных методов иссле дования для распознавания данного заболевания. Основан он на выявлении электрокардиографических признаков ин фаркта миокарда при регистрации кардиограммы у паци ента. ЭКГ-диагностика инфаркта миокарда достаточно пол но изложена в книге «Азбука ЭКГ».
Если вам не удалось найти ЭКГ-признаки крупноочаго вого инфаркта миокарда, поищите ЭКГ-признаки мелко очагового некроза. Не спешите отвергать его при отрица тельном результате поиска, поскольку зарегистрировать на кардиограмме признаки инфаркта удается не всегда, попро буйте сделать это через 5—6 часов, наконец, обратитесь к биохимическим методам диагностики некроза мышцы сер дца.
3.3. Биохимическая диагностика инфаркта миокарда
В разделе о резорбционно-некротическом синдроме (3.1.6), мы отмечали, что при возникновении инфаркта ми окарда гибнет часть миокардиоцитов. При этом кардиоспецифические ферменты, находящиеся внутри миокардиоцита, попадают в кровь, что дает возможность определить их биохимическими методами.
Среди кардиоспецифических ферментов следует отме тить креатенинфосфокиназу МВ-фракцию (КФК-МВ), лактатдегидрогеназу 1 и 2 изоферменты. Существуют также и другие ферменты, не относящиеся к кардиоспецифичным, которые могут менять свою концентрацию при остром ин-
201

фаркте миокарда, однако их диагностическая ценность не велика, а иногда и сомнительна.
Нарастание активности КФК-МВ при инфаркте миокарда наблюдается уже к 4—6-му часу с момента некроза сердеч ной мышцы, достигая своего пика к 18—36-ти часам от на чала заболевания.
Измеряется КФК в Международных единицах (ME) и при инфаркте возрастает в 9—20 раз по сравнению с нор мой — 5—7 ME. Существует прямая корреляция роста ак тивности фермента и тяжести заболевания.
Изоферменты лактатдегидрогеназы ЛДГ-1 и ЛДГ-2 появляются в периферической крови спустя 5—6 часов с мо мента инфарцирования, достигая своей максимальной ак тивности на 2—3 сутки заболевания.
Достоверным для диагностики инфаркта миокарда счи тается рост активности этих изоферментов в 2—5 раз боль ше нормы (около 250 ед.).
Биохимическая диагностика инфаркта миокарда в по вседневной клинике широко не применяется в силу ряда причин.
Во-первых, эти методы длительные по своей техноло гии, а решение о достоверной диагностике инфаркта мио карда приходится принимать быстро.
Во-вторых, все биохимические методы выявления не кроза миокарда достаточно дорогостоящие.
В-третьих, пик нарастания кардиоспецифических фер ментов приходится по некоторым методикам на 72—96 час с момента инфарцирования, что в условиях скорой помо щи теряет свою актуальность.
Можно, наверное, назвать и еще несколько причин, ог раничивающих возможности биохимического метода диаг ностики инфаркта миокарда, но лучше обозначить ситуа ции, в которых эти методы являются незаменимыми:
1.Диагностика инфаркта миокарда у больного с полной или частичной блокадой левой ножки пучка Гиса.
2.Диагностика инфаркта миокарда у пациентов с искусст венным водителем ритма сердца.
202
3.Диагностика повторных инфарктов миокарда, особен но локализующихся в области рубца.
4.Диагностика мелкоочаговых инфарктов миокарда (не Q- инфарктов).
5.Дифференциальная диагностика стенокардии и инфар кта миокарда.
3.2. Экспресс-диагностика инфаркта миокарда
В последние годы для экспресс-диагностики инфаркта применяется качественный иммунологический тест опре деления в венозной крови специфического миокардиального белка — тропонина-Т. При инфаркте миокарда он начи нает определяться через 2—3 часа с момента развития не кроза, достигая двух пиков повышения концентрации в кро ви: к 8—10-ти часам и к 3-м суткам заболевания. Нормали зация концентрации тропонина-Т происходит через 10—14 суток.
Специфичность теста — 100%, чувствительность нарас тает постепенно с момента инфарцирования, достигая 100% к десятому часу заболевания.
Тест очень прост в исполнении: на специальную полос ку наносят 150 мкл крови и через 20 минут считывают ре зультат. При наличии инфаркта миокарда (концентрация тропонина-Т больше 0,2 нг/мл) на полоске появляются две линии. При отсутствии такового — на полоске определяет ся одна линия.
203

4.Стенокардия
4.1.Классическая стенокардия напряжения
Диагноз классической стенокардии напряжения, описан ной Геберденом более двухсот лет назад, устанавливается при возникновении у пациента коронарогенной боли на высоте физической или эмоциональной нагрузки.
Важнейшим условием установления этого диагноза яв ляется достоверное исключение острого инфаркта миокар да известными нам способами.
В обиходе эта форма ИБС называется просто стенокар дией напряжения, в отличие от особой ее формы — стено кардии Принцметала.
Стенокардия напряжения имеет три клинических вари анта и основой их различия служит временной интервал в 1 месяц. Так, стенокардию напряжения, возникшую у па циента впервые в жизни, в течение текущего месяца назы вают впервые возникшей стенокардией.
Стенокардию напряжения, которая за последний месяц существенно изменила свое прежнее течение, называют прогрессирующей стенокардией. Для этого варианта харак терно учащение ангинозных приступов, нарастание их тя жести и продолжительности, возникновение их при мень ших нагрузках, расширение области иррадиации, увеличе ние времени и дозы нитратов для купирования боли.
При стабильной стенокардии напряжения болевые при ступы за последний месяц остаются прежними по своей частоте, продолжительности, тяжести, условию возникно вения и купирования, площади распространения иррадиа ции и толерантности к физической нагрузке.
В зависимости от способности больного выполнять оп ределенную физическую нагрузку без появления коронарогенных болей определяется функциональный класс стабиль ной стенокардии.
При 1-ом функциональном классе пациенты хорошо пе реносят обычную физическую нагрузку и ангинозный при ступ возникает при чрезмерном напряжении.
Для П-го функционального класса характерно незначи тельное ограничение физической активности, приступы сте нокардии возникают при прохождении более 500 метров или при подъеме на 2—3 этажа.
У пациентов Ш-го функционального класса имеет мес то выраженное ограничение обычной физической активно сти, коронарогенные боли возникают при прохождении в пределах 100—500 метров, при подъеме на один этаж.
Стабильная стенокардия IV функционального класса возникает при минимальных физических нагрузках и в покое.
Важно отметить, что все три клинических варианта сте нокардии могут переходить из одного варианта в другой. Так, стабильная стенокардия напряжения может изменить свой характер течения на прогрессирующий, а впервые воз никшая стенокардия может перейти в стабильную форму или завершиться развитием острого инфаркта миокарда. Прогрессирующая стенокардия очень часто приводит к ин фаркту миокарда или возвращается к стабильному течению.
В отличие от стабильной стенокардии, впервые возник шую и прогрессирующую стенокардию называют еще не стабильной за тяжесть их клинического течения и частую трансформацию в инфаркт миокарда. К нестабильной сте нокардии причисляют и особую форму стенокардии, к рас смотрению которой мы и переходим.
204 |
205 |
4 . 2 . Особая форма стенокардии
Все клинические случаи стенокардии, которые отлича лись от классического ее течения, стали собирать в отдель ную группу и называть по-разному: коронароспастическая стенокардия, особая стенокардия, вариантная, спонтанная, стенокардия Принцметала. По сути своей, все это — сино нимы.
Наиболее частой причиной этой разновидности стено кардии, по мнению многих авторов, является спазм круп ных коронарных артерий, доказанный при проведении коронарографии.
Клиническая картина особой формы стенокардии отли чается разнообразием: при ней можно отметить появление ангинозных болей в состоянии покоя у пациента с высокой толерантностью к физической нагрузке, при выходе из теп лого помещения на холод, ходьбе против ветра, пробужде нии утром, эмоциональных стрессах, после обильной еды и в 2—3 часа ночи, когда пациент просыпается от болей в сердце. Может также наблюдаться условно-рефлекторная зависимость появления болей в сердце.
Прием нитратов при этом помогает плохо, а в ряде слу чаев приводит к усилению ангинозных болей и затягива нию приступа.
Прогностическое значение обсуждаемой формы стено кардии достаточно неблагоприятное — нередко она закан чивается развитием инфаркта миокарда.
4 . 3 . Методы диагностики стенокардии
Диагностика стенокардии основана преимущественно на анализе клинической картины. И для классической, и для особой форм стенокардии свойственен один и тот же коронарогенный характер боли. Правда, условия появления бо лей в сердце при различных вариантах стенокардии будут
206
отличаться друг от друга. Эти условия рассматривались нами выше.
Дополнительных методов диагностики стенокардии достаточно много, чувствительность и специфичность этих методов различна.
ЭКГ, выполненная в покое
Этот метод диагностики крайне необходим для диффе ренциации стенокардии и инфаркта миокарда, а именно для выявления последнего. Для распознавания собственно сте нокардии он мало информативен, поскольку специфичес ких ЭКГ признаков стенокардии нет.
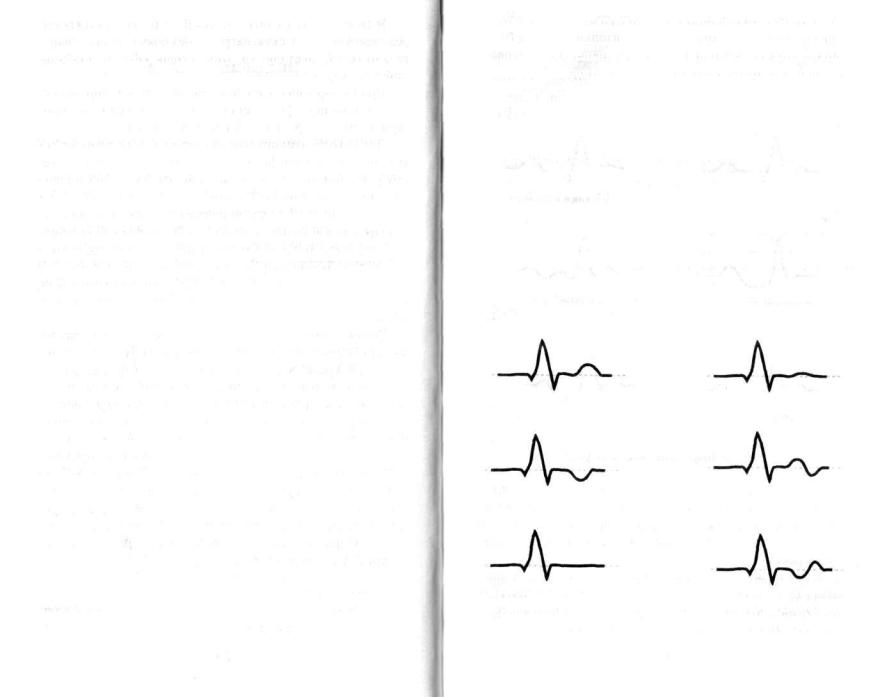
При стенокардии изменения ЭКГ неспецифичны и ка саются в основном конечной части желудочкового комп лекса QRS и зубца Т, который может стать отрицательным, сглаженным, сниженным, уплощенным, двухфазным: по ложительно-отрицательным или отрицательно-положитель ным.
нормальный Т |
сниженный Т |
отрицательный Т |
двухфазный |
|
положительно-отрицательный |
сглаженный Т |
двухфазный |
|
отрицательно-положительный |
Рис. 3. Изменения зубца Т
207
