
гестозы
.pdf
рапии или на ее фоне после восстановления ОЦК.
Для борьбы с интерстициальными отеками эффективна и патологически обоснована гемоультрафильтрация, при которой за сеанс выводится 2-3 л жидкости.
5. Гипотензивная терапия. Артериальная гипертензия ведущий симптом гестоза, обуславливающий практические все его тяжелые осложнения отек и кровоизлияние в ткани и органы, преждевременную отслойку плаценты, острую гипоксию и гибель плода, ДВС-синдром. По данным ВОЗ около 40% случаев материнской смертности связано с гипертензивным синдромом различного генеза.
При проведении гипотензивной терапии необходимо тщательно контролировать снижение АД быстрое падение его до нормальных цифр может привести к ишемии мозга. Кроме того, быстрое снижение диастолического давления на фоне изолированного назначения гипотензивных препаратов уменьшает внешнее перфузионное давление, что немедленно компенсируется внутриплацентарной вазоконстрикцией, а, следовательно, ухудшаются условия жизнедеятельности плода вплоть до его гибели. Назначение только гипотензивных средств мера профилактики осложнений артериальной гипертензии, но это не предотвращает развитие приступов эклампсии. Гипотензивная терапия должна производится с учетом типа центральной гемодинамики каждой конкретной больной. Существуют гиперкинетический, эу- и топокинетический типы кровообращения. При гестозе 92,5% женщин относятся к эу- и гипокинетическому типу.
Однако в практическом акушерстве чаще всего определить тип центральной гемодинамики невозможно, поэтому наибольшее распространение для лечения артериальной гипертензии при гестозе получили центральные стимуляторы 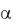 рецепторов (клофелин), антагонисты ионов Са (сульфат магния, нифедипин) и вазодилататоры. Применение любых гипотензивных средств эффективно только на фоне или после коррекции гиповолемии.
рецепторов (клофелин), антагонисты ионов Са (сульфат магния, нифедипин) и вазодилататоры. Применение любых гипотензивных средств эффективно только на фоне или после коррекции гиповолемии.
Клофелин — стимулятор периферических 1-рецепторов и центральных 2-рецепторов, вызывает стойкий гипотензивный эффект через 1-2 ч после приема внутрь, который продолжается 6-8 ч. Препарат оказывает также седативное действие, уменьшает периферическое сопротивление сосудов, в том числе сосудов почек. Внутрь назначают 1-2 таблетки (0,000075-0,00015) 2-4 раза в день, внутримышечно 0,5-1 мл 0,01% раствора 2-3 раза в сутки, внутривенно в той же дозе в 10-20 мл изотонического раствора медленно, в течение 3-5 минут.
23

Эффект при внутривенном введении развивается через 10-15 минут и продолжается в течение 4-8 ч. Лечение продолжают 7-10 дней, постепенно снижая дозу, чтобы избежать резкого подъема АД после отмены препарата. Препарат эффективен при любом типе центральной гемодинамики.
Метилдофа ингибирует вазомоторный центр. Назначается внутрь по 0,5- 2 г/сут. в комбинации с гипотиазидом (0,05 г/сут.), так как препарат способствует задержке жидкости.
Антагонисты ионов кальция воздействуют на наиболее важное патогенетическое звено гестоза  сосудистое сопротивление. В акушерской практике применяются коринфар и нифедипин по 10-20 мг 2 раза в день. При сублингвальном приеме эффект развивается через 5 мин, продолжительность его 6-12 ч.
сосудистое сопротивление. В акушерской практике применяются коринфар и нифедипин по 10-20 мг 2 раза в день. При сублингвальном приеме эффект развивается через 5 мин, продолжительность его 6-12 ч.
Препараты являются блокаторами кальциевых каналов |
подавляют поток |
ионов кальция в клетку. |
|
Наиболее широкое применение среди препаратов антагонистов кальция получил сульфат магния, который оказывает легкое наркотическое действие, дает мочегонный, гипотензивный, противосудорожный, спазмолитический эффекты, снижает внутричерепное давление, улучшает маточный кровоток.
Установлено, что магнезиальная терапия оказывает протективное действие на развитие церебрального паралича у новорожденных с очень низкой массой тела.
При назначении магнезии должны соблюдаться следующие условия: 1) диурез не менее 100 мл в течение предыдущих 4 ч; 2) наличие коленного рефлекса; 3) отсутствие нарушений дыхания.
Предпочтительнее внутримышечное введение препарата, быстрее наступает эффект и отсутствуют осложнения, связанные с внутримышечным применением.
Для создания терапевтической концентрации магния в крови в начале лечения его вводят одномоментно от 2 до 4 г сухого вещества, в последующем переходят на длительные инфузии со скоростью 1-3 г/ч (суточная доза до 10 г сухого вещества). Для подбора лозы сульфата магния и скорости его введения рационально использовать такие критерии, как уровень среднего артериального
давления (СрАД) и массу тела; |
|
при СрАД 100-110 мм рт. ст. |
скорость введения 1 г/ч, |
при СрАД 111-120 мм рт. ст. |
1,8 г/ч 30 мл 25% раствора или 7,5 г |
сухого вещества в 400 мл реополиглюкина, |
|
при СрАД 121-130 мм рт. ст. |
2,5 г/ч 40 мл 25% раствора или 10 г су- |
24

хого вещества, |
|
при СрАД выше 130 мм рт. ст. 3,2 г/ч |
50 мл 25% раствора или 12,5 г |
сухого вещества. |
|
В зависимости от массы тела: до 90 кг |
0,02 г/ч/кг, более 90 кг 0,04 |
г/ч/кг. |
|
Передозировка препарата может сопровождаться дыхательной или сердечной недостаточностью, снижением диуреза, снижением сухожильных рефлексов. Антидот магния кальций, который при симптомах передозировки следует вводить внутривенно (1 г глюконата кальция), параллельно проводят вдыхание кислорода, а при отсутствии эффекта восстановления функции легких переходят на ИВЛ.
Введение магнезии продолжают до стабилизации АД, но не менее 24 ч после родов. Применение сульфата магния возможно и при родах не влияет на продолжительность родов, структуру и частоту осложнений, но требует дополнительных окситотических средств.
Ганглиоблокирующие препараты (бензогексоний, пентамин, гигроний, имехин) используют для проведения управляемой артериальной гипотензии. Возможно внутривенное и внутримышечное введение (пентамин 5% 0,1-2 мл или бензогексоний 2,5% 1-2 мл).
6. Комбинация гипотензивных средств и спазмолитиков дает возможность длительно и стойко предупреждать артериальную гипертензию и поддерживать АД на нормальном индивидуальном уровне. Спазмолитические и сосудорасширяющие сродства также непосредственно воздействуют на гладкую мускулатуру сосудистой стенки. Применяют но-пша, папаверин, дибазол, ганглерон, галидор, матацин, эуфиллин (улучшает почечный кровоток и клубочковую фильтрацию). Введение указанных препаратов следует чередовать или, при необходимости, сочетать: например, дибазол 0,5% 6 мл внутримышечно или внутривенно и папаверин 2% 2 мл или но-шпа 2% 2-4 мл внутривенно или внутримышечно. Дозы эуфиллина 2,4% раствор 5-10 мл внутривенно или 24% раствор 1 мл внутримышечно. Суточная доза соответственно 0,5
и1,5 г.
7.Нормализация сосудистой проницаемости особенно важна при гестозе с протеинурией. Применяют рутин, аскорбиновую кислоту, глюконат кальция, антигистаминные препараты.
8.Для нормализации метаболизма назначают панангин 1 драже 3 раза в
25

сут. или внутривенно (5-10 мл в 20-30 мл изотонического раствора хлорида натрия), натрия гидрокарбонат (100-200 мл раствора), трисамин (100-200 мл 3,6% раствора), лактосол под контролем КОС.
9. Коррекция реологических и коагуляционных свойств крови (профилактика и лечение ДВС-синдрома) включает назначение дезагрегантов и антикоагулянтов.
Антиагрегант гепарин тормозит агрегацию тромбоцитов и эритроцитов, увеличивает кровоток в периферических сосудах, улучшает кровоснабжение миокарда, усиливает мозговое кровообращение, уменьшает общее периферическое сопротивление, оказывает трофическое действие на паренхиматозные клетки при гипоксии и дистрофии. В настоящее время используется высокомолекулярный гепарин  фраксипарин. Рекомендуется: внутривенно с реополиглюкином (5-6 мл реополиглюкина + 350 ЕД гепарина на 1 кг массы тела), или подкожно по 5 тыс ЕД через 8-12 ч, или с помощью ингаляций (ультразвуковые ингаляторы) по 250-500 ЕД/кг в сутки 2 раза через 12 ч. Длительность антитромботического эффекта при внутривенном введении 4-5 ч, при внутримышечном до 6 ч, подкожно не более 8-12 ч, ингаляционно более
фраксипарин. Рекомендуется: внутривенно с реополиглюкином (5-6 мл реополиглюкина + 350 ЕД гепарина на 1 кг массы тела), или подкожно по 5 тыс ЕД через 8-12 ч, или с помощью ингаляций (ультразвуковые ингаляторы) по 250-500 ЕД/кг в сутки 2 раза через 12 ч. Длительность антитромботического эффекта при внутривенном введении 4-5 ч, при внутримышечном до 6 ч, подкожно не более 8-12 ч, ингаляционно более
24 ч.
Гепарин отменяют в течение 3-4 дней, постепенно снижая дозу.
Гепарин показан при нефропатии средней и тяжелой степени, при ЗВРП в сроке беременности до 36-37 нед.
Контроль лечения осуществляется определением времени свертывания крови, количества тромбоцитов.
Дезагреганты включают в комплекс терапии для улучшения реологических свойств крови. Препараты этого ряда реополиглюкин, альбумин, трентал, курантил  восстанавливают активные реологические свойства, улучшают микроциркуляцию, периферическое и мозговое кровообращение, снижают агрегацию тромбоцитов.
восстанавливают активные реологические свойства, улучшают микроциркуляцию, периферическое и мозговое кровообращение, снижают агрегацию тромбоцитов.
Назначают реополиглюкин по 400 мл, альбумин 10-20% раствор по 100200 мл ежедневно или 2-3 раза в неделю, курантил 0,025-0,05 2-3 раза в день внутрь, трентал по 100150 мг 3 раза в день внутрь или парентерально при тяжелой форме нефропатии, преэклампсии и эклампсии, глюкозо-новокаиновая смесь 200-300 мл 10% раствора глюкозы с инсулином и 100-150 мл 0,25-0,5% раствора новокаина внутривенно.
Ацетилсалициловая кислота  ингибитор синтеза простагландинов, уменьшает адгезию тромбоцитов и способствует гипопротромбинемии. Ис-
ингибитор синтеза простагландинов, уменьшает адгезию тромбоцитов и способствует гипопротромбинемии. Ис-
26

пользуется в малых дозах 60-80 мг/сут 1 мг/кг.
10.Антиоксидантная терапия проводится при гестозе легкой и средней степени тяжести. Назначают витамин Е по 600 мг/сут, глютаминовую кислоту по 1,5 г/сут, аскорбиновую кислоту по 0,3 г/сут, эссенциале 6 капсул/сут, липостабил 6 капсул/сут. Последние 2 препарата мембраностабилизаторы.
При гестозе средней степени тяжести в сочетании со ЗВРП, ожирением, гипертонической болезнью, заболеваниями почек вводят солкосерил по 2 мл внутримышечно в течение 3-4 нед.
11.Профилактика и лечение плацентарной недостаточности осуществляется проведением мероприятий по нормализации маточно-плацентарного кровообращения и лечению внутриматочной гипоксии плода.
Патогенетически обосновано для этих целей введение вазоактивных веществ (спазмолитики, трентал), токолитиков  -адреномиметиков (партусистен, ритодрин, гинипрал, бриканил), средств, улучшающих реологические свойства крови (реополиглюкин, гепарин, курантил), препаратов, влияющих на энергетический обмен (фолиевая кислота, глутаминовая, аскорбиновая кислота, метионин, галаскорбин, кокарбоксилаза, 40% раствор глюкозы с инсулином, теоникол).
-адреномиметиков (партусистен, ритодрин, гинипрал, бриканил), средств, улучшающих реологические свойства крови (реополиглюкин, гепарин, курантил), препаратов, влияющих на энергетический обмен (фолиевая кислота, глутаминовая, аскорбиновая кислота, метионин, галаскорбин, кокарбоксилаза, 40% раствор глюкозы с инсулином, теоникол).
12.В последнее время для повышения эффективности лечения беременных с гестозом применяют комплексные методы детоксикации энтеросорбция, гемосорбция, лазеротерапия, плазмоферез.
Лазеротерапия проводится с помощью аппарата «Узор» с частотой 80 Гц, экспозицией 64 сек. с каждой стороны. Облучаются зоны проекции бедренных сосудов. Курс лечения 5-6 сеансов, ежедневно 1 раз в день. Низкоинтенсивное лазерное излучение способствует снятию вазоконстрикции, нормализации реологических свойств крови, улучшению маточно-плацентарного кровообращения и состояния плода.
Действие плазмофереза основано на элиминации эндотоксинов и недоокисленных продуктов. Он показан при отсутствии эффекта от лечения легкого и среднетяжелого гестоза в течение 7 дней и более, при наличии гестоза в анамнезе. Курс плазмофереза состоит из 3 процедур с интервалом 2-5 дней. Оптимальное количество плазмы, удаляемой за 1 процедуру, 600-1000 мл. Плазмозамещение включает белковые растворы и реологически активные коллоиды. Соотношение удаленной плазмы и плазмозаменителей 1:1,4. Плазмоферез способствует снижению коагуляционного потенциала крови на 20%. На фоне лечения увеличиваются показатели объемного транспорта кислорода, улучшается
27

внутриутробное состояние плода.
Противопоказания для плазмофереза: гипокоагуляция по данным коагулограммы, аллергические реакции на белковые и коллоидные растворы.
При комплексном лечении беременных с гестозом следует различать положительный эффект, при котором беременность пролонгируют до срока родов и срока жизнеспособности плода; недостаточный (частичный) эффект, при котором допустимо пролонгирование беременности до срока жизнеспособности плода и отсутствие эффекта, когда показано родоразрешение.
Тактика ведения беременности при гестозе
1. Легкая форма гестоза А) Срок гестации до 36 нед. пролонгирование беременности до 38 недель
при адекватном лечении (положительный эффект) под контролем уровня протеинурии ежедневно, профиля АД каждые 4 ч, массы тела через день, КТГ ежедневно, двигательной активности плода, биофизического профиля плода (1 раз в 2-3 недели), определения степени зрелости легких плода (пенный тест или отношение лецитин/сфингомиелин в околоплодных водах).
Б) Срок гестации более 36 нед. адекватное лечение в течение 10-14 дней с последующим плановым родоразрешением либо плановое родоразрешение (при длительном течении гестоза или недостаточном эффекте от лечения). Выбор метода родоразрешения зависит от акушерской ситуации.
2. Гестоз средней степени тяжести А) Срок гестации до 36 нед. интенсивное лечение и наблюдение в тече-
ние 24-48 ч. При отсутствии эффекта или утяжелении досрочное родоразрешение. При улучшении состояния и переходе в легкую форму— пролонгирование беременности до 38 недель и плановое родоразрешение.
Б) Срок гестации более 36 нед. родоразрешение в плановом порядке через 24 часа после поступления.
3. Тяжелый гестоз А) Преэклампсия срочное родоразрешение в зависимости от акушерской
ситуации и условий (кесарево сечение, акушерские щипцы), с выскабливанием слизистой оболочки полости матки после выделения последа.
Б) Эклампсия выведение из приступа, наркоз, ИВЛ и немедленное родо-
28

разрешение в зависимости от акушерской ситуации, пролонгированная ИВЛ после родоразрешения (во избежание повторных приступов) в течение как минимум 24 ч.
Лечение эклампсии
Должно проводиться совместно акушерами-гинекологами и анестезиоло- гами-реаниматологами.
Дается закисно-фторотановый масочный наркоз с кислородом (для предупреждения рецидива судорог), под наркозом производится катетеризация магистральной вены и акушерское исследование. Для предупреждения и купирования приступов эклампсии вводят внутривенно 1-2 мл 0,25% раствора дроперидола в сочетании с 1-2 мл 0,5% раствора диазепама. При отсутствии эффекта (сохраняется судорожная готовность или продолжается приступ) вводится 1-1,5 мл 2% раствора промедола или 2,5-5 мл 0,5% раствора пипольфена. Для купирования непрекращающихся приступов эклампсии возможно применение барбитуратов (гексенала, тиопентала натрия до 250 мг 1% раствора внутривенно).
В комплексе противосудорожной терапии можно использовать препараты для нейролепт-анальгезии (дроперидол и фентанил), сульфат магния внутривенно в течение 20-30 мин под контролем АД вводят первую дозу 5 г сухого вещества на 200 мл реополиглюкина, затем со скоростью 1-2 г/ч под контролем величины АД, частоты дыхания, коленных рефлексов, диуреза.
В качестве противосудорожной терапии применяется ИВЛ, которая устраняет гипоксию и гипоксемию. ИВЛ проводится в режиме выраженной гипервентиляции и продолжается как минимум 24 ч после родоразрешения, а в случае нарушения дыхания, выраженной гиперрефлексии в течение 48 ч. Преждевременное прекращение ИВЛ может спровоцировать повторный приступ судорог, вызвать ухудшение процесса вплоть до его перехода в необратимый.
Уменьшить внутричерепную гипертензию как причину судорог можно сочетанием ИВЛ, коррекцией КОС крови, назначением глюкокортикоидов (преднизолон 90-150 мг/сут) и разгрузочной люмбальной пункцией.
Лечение постэклампсической комы должно быть направлено на ликвидацию судорожной активности (магнезиальная терапия, сочетание ее с барбитуратами, диазепамом, промедолом), нормализацию кровообращения, дыхания, метаболизма (обязательная ИВЛ в адекватном режиме); уменьшение внутричерепного давления (положение Фовлера), стабилизацию проницаемости мембран
29
нейронов (глюкокортикоидные гормоны, проведение умеренной гипервентиляции), нормализацию температуры тела при гипертермии.
Применяются антигипоксанты, средства, регулирующие мозговой метаболизм (пирацетам, актовегин), ингибиторы серотонина (сермион).
Мочегонные средства применяются только при возникновении симптомов сдавления стволовых отделов головного мозга. По специальным показаниям проводят разгрузочную люмбальную пункцию или проводят экстракорпоральные методы детоксикации ультрагемофильтрацию или плазмоферез.
При проведении реанимационных мероприятий недопустимо быстрое и резкое снижение САД во избежание развития необратимых повреждений головного мозга. Не менее опасна и артериальная гипертензия, поэтому уровень среднего АД должен быть не ниже 80 и не выше 100 мм рт. ст.
Для родоразрешения женщин с постэклампсической комой показано кесарево сечение.
Показания к досрочному родоразрешению при гестозе
Сроки родоразрешения при гестозе зависят от степени его тяжести, выраженности задержки развития плода и эффективности проводимого лечения.
Необходимо помнить, что у 20-25% беременных заболевание прогрессирует, несмотря на проводимую комплексную терапию. Единственный этиологически обоснованный метод лечения гестоза, особенно тяжелых форм, прерывание беременности.
Досрочное родоразрешение показано в интересах сохранения здоровья женщины и снижения перинатальной смертности и проводится в следующих случаях:
1.Эклампсия.
2.HЕLLP-синдром, острая желтая (жировая) дистрофия печени.
3.Гестоз легкой и средней степени тяжести при отсутствии эффекта от терапии в течение 7-14 дней.
4.Гестоз тяжелой степени при отсутствии эффекта от терапии в течение 1- 2 суток.
5.Преэклампсия при отсутствии эффекта от лечения в течение 2-3 ч.
6.Гестоз, сопровождающийся выраженной плацентарной недостаточностью (хроническая гипоксия плода, ЗВРП).
7.Осложнения гестоза (постэклампсическая кома, анурия, кровоизлияние
30
в мозг, сетчатку глаза или отслойка сетчатки).
Способ родоразрешения зависит от жизнедеятельности и зрелости плода и от акушерской ситуации. Родоразрешению должен предшествовать комплекс мероприятий по профилактике респираторно-дыхательного синдрома у новорожденных глюкокортикоидов.
Показания для родоразрешения путем кесарева сечения во время беременности
1.Эклампсия.
2.Преэклампсия при отсутствии эффекта от лечения в течение 2-3 ч.
3.Осложнения гестоза (постэклампсическая кома, анурия, амавроз, кровоизлияние в мозг, сетчатку глаза или отслойка сетчатки, подозрение на кровоизлияние в мозг).
4.Сочетание гестоза с другой акушерской патологией (тазовое предлежание, длительное бесплодие, мертворождение в анамнезе).
5.Выраженная плацентарная недостаточность при возможности выхаживания недоношенного новорожденного.
6.Отсутствие эффекта от родовозбуждения или ухудшение состояния беременной или плода во время его проведения.
Тактика ведения родов при гестозе
Роды через естественные родовые пути проводят при подготовленной шейке матки путем родовозбуждения с ранней амниотомией. При необходимости назначают утеротонические средства (окситоцин, простагландины). Для подготовки шейки матки используют простагландины.
Роды через естественные родовые пути у беременных с гестозом, особенно при тяжелых формах, оказываются серьезной физической и психической нагрузкой и могут способствовать появлению или прогрессированию нарушений мозгового кровообращения, функциональной недостаточности легких, миокарда, печени, почек.
Роды, осложненные гестозом, должны вести совместно акушер-гинеколог и анестезиолог.
Первый период родов ведут в изолированной от шума палате при постоянном мониторном контроле за состоянием роженицы и плода, с адекватным
31
обезболиванием, ранним вскрытием плодного пузыря при раскрытии шейки матки на 3-4 см с целью снижения внутриматочного давления и стимуляции родовой деятельности. Кроме того, при родах проводится профилактика и лечение внутриматочной гипоксии плода.
Обезболивание родов осуществляют с помощью закисно-кислородной аналгезии (соотношение 1:1), промедола (20 мг) внутривенно, спазмолитических и седативных препаратов. На фоне гипотензивной терапии применяют поверхностный пролонгированный наркоз с помощью внутривенного введения натрия оксибутирата (ГОМК) из расчета 40-50 мг/кг с внутримышечным введением диазепама в дозе 0,1 мг/кг. При тяжелом гестозе метод выбора  эпидуральная анестезия.
эпидуральная анестезия.
Инфузионная терапия в родах ограничивается введением 500-800 мл растворов.
Гипотензивная терапия проводится под контролем АД. При повышении АД выше 160/100 мм рт. ст. в конце первого начале второго периода родов показано проведение управляемой относительной нормотонии ганглиоблокаторами, а при ее неэффективности или невозможности необходимо выключение потужной деятельности (наложение акушерских щипцов, извлечение плода за тазовый конец).
Втретьем периоде родов из-за опасности развития кровотечения необходимо проводить профилактику путем внутривенного капельного введения окситоцина или метилэргометрина. Патологическая кровопотеря у родильниц с гестозом восполняется полностью.
Втечение последового и раннего послеродового периода проводят тщательный контроль за состоянием родильницы, систематическое измерение АД, адекватную инфузионную терапию.
Показания к операции кесарева сечения при родах
1.Те же, что и во время беременности.
2.Ухудшение состояния роженицы или плода во время родов.
3.Слабость родовой деятельности, не поддающаяся коррекции.
4.Преждевременная отслойка плаценты.
В раннем послеродовом периоде и во время операции кесарева сечения после выделения последа обязательно выскабливание полости матки для удаления децидуальной ткани, которая является источником артериальной гипертензии,
32
