
гестозы
.pdf
Клинические формы позднего гестоза
Классические симптомы позднего гестоза  гипертензия, протеинурия и отеки (триада Цангенмейстера), появляющиеся после 20 нед. беременности, в родах и в первые 7 дней послеродового периода. В настоящее время классический вариант гестоза отмечается только у 15% беременных, в остальных случаях его течение атипичное, стертое, малосимптомное. Однако, эти формы не менее опасны, т.к. диагностика их затруднена, а осложнения возникают не реже, чем при типичных формах.
гипертензия, протеинурия и отеки (триада Цангенмейстера), появляющиеся после 20 нед. беременности, в родах и в первые 7 дней послеродового периода. В настоящее время классический вариант гестоза отмечается только у 15% беременных, в остальных случаях его течение атипичное, стертое, малосимптомное. Однако, эти формы не менее опасны, т.к. диагностика их затруднена, а осложнения возникают не реже, чем при типичных формах.
Отеки (водянка, edema Е) беременных. Явные видимые отеки различаются по степени распространения: 1 степень (Е1) отеки голеней, 2 степень (Е2)  отеки голеней, кистей, передней брюшной стенки, 3 степень (Е3) анасарка.
отеки голеней, кистей, передней брюшной стенки, 3 степень (Е3) анасарка.
Отеки сопровождаются олигурией без патологических изменений анализов мочи. Состояние женщины не страдает. Правильное представление о накоплении жидкости в организме или ее выведении можно получить, измеряя суточный диурез и сопоставляя его с массой тела беременной.
Принято различать три степени тяжести нефропатии беременной.
I степень характеризуется отеками ног, АД повышено на 25-30% (около 150/90 мм рт. ст.), умеренная протеинурия (до 1,0 г/л).
II степень выраженные отеки ног, брюшной стенки, лица, АД повышено более чем на 40% (170/100 мм рт. ст.), протеинурия от 1,0 до 3,0 г/л.
Ill степень отеки резко выражены на ногах, передней брюшной стенке, лице, АД повышено более чем на 40%, протеинурия более 3,0 г/л.
Однако тяжелые осложнения и переход в преэклампсию и эклампсию могут возникать и при I и II, а не только при III степени тяжести гестоза.
В практической деятельности широко пользуются балльной оценкой степени тяжести гестоза по различным шкалам (таб. 1, 2, 3, 4).
Таблица 1
Оценка тяжести гестоза по шкале Виттлингера
Симптомы |
Баллы |
|
|
Отеки: |
|
отсутствуют |
0 |
локализованные |
2 |
генерализованные |
4 |
Прибавка массы за беременность: |
|
до 12 кг |
0 |
13-15 кг |
2 |
16 кг и более |
4 |
13
Протеинурия: |
|
отсутствует |
0 |
до 1 г/сут. |
2 |
2-3 г/сут. |
4 |
4 Га и выше |
6 |
Артериальное давление: |
|
120/80 мм рт. ст. |
0 |
140/90 |
2 |
160/110 |
4 |
180/110 |
8 |
Диурез: |
|
более 1000 мл/сут. |
0 |
900-600 мл/сут. |
4 |
менее 500 мл/сут. |
6 |
анурия более 6 часов |
8 |
|
Субъективные симптомы: |
|
|
|
|
|||
|
|
|
отсутствуют |
|
0 |
|
||
|
|
|
имеются |
|
4 |
|
||
|
|
Сумма баллов: |
|
|
|
|
||
|
|
2-10 |
|
Легкая степень |
||||
|
|
11-20 |
|
Средняя степень |
||||
|
|
|
21 и выше |
Тяжелая степень |
|
|||
|
|
|
|
|
|
|
Таблица 2 |
|
|
Индекс гестоза (А.С. Слепых и М.А. Репина, 1977) |
|||||||
|
|
|
|
|
|
|
|
|
Симптомы |
|
|
|
Баллы |
|
|
|
|
|
1 |
|
2 |
|
3 |
|
||
|
|
|
|
|
|
|||
Отеки |
|
Патологическая |
|
Локальные |
|
Генерализованные |
||
|
|
|
прибавка массы |
|
|
|
|
|
Среднее АД, |
|
100 / 110 |
|
110 / 120 |
|
120 |
|
|
мм рт. ст. |
|
|
|
|
|
|
|
|
Протеинурия, г/сут. |
|
0,5 2 |
|
2 5 |
|
5 |
|
|
Глазное дно |
|
Неравномерность |
|
Дистрофические |
|
Отек сетчатки |
||
|
|
|
сосудов |
|
изменения |
|
|
|
Оценка: |
1-4 |
балла |
легкая степень |
|
5-6 |
баллов |
средняя степень |
|
7-8 |
баллов |
тяжелая степень. |
14

Таблица 3
Оценка тяжести гестоза (В.И. Кулаков, И.П. Иванов, Е.А. Чернуха, 1987)
Симптомы |
|
|
Баллы |
|
|
|
|
|
|
|
|
||
|
|
1 |
|
2 |
|
3 |
Отеки |
|
На голенях или |
На голенях, пе- |
Генерализо- |
||
|
|
патологическая |
редней брюш- |
ванные |
||
|
|
прибавка веса |
ной стенке |
|
|
|
Протеинурия, г/л |
|
0,033-0,132 |
0,132-1,0 |
|
1,0 и более |
|
САД, мм рт. ст. |
|
130-150 |
|
150-170 |
|
170 и выше |
ДАД, мм рт. ст. |
|
85-90 |
|
90-110 |
|
110 и выше |
Срок беременности, при |
36-40 или в ро- |
35-30 |
|
Раньше 30 |
||
котором впервые диагно- |
дах |
|
|
|
|
|
стирован гестоз, нед. |
|
|
|
|
|
|
Задержка внутриутробного |
|
|
Отставание |
на |
Отставание на |
|
развития плода |
|
|
|
1-2 нед. |
|
3 нед. |
Фоновые заболевания (ги- |
Проявления за- |
Проявления |
во |
Проявления |
||
пертоническая |
болезнь, |
болевания до |
время беремен- |
заболевания до |
||
эндокринопатии, хр. забо- |
беременности |
ности |
|
и во время бе- |
||
левания печени и почек, |
|
|
|
|
ременности |
|
пороки сердца и др.) |
|
|
|
|
|
|
Оценка: |
до 7 баллов |
легкая степень |
|
|
||
|
8-11 баллов |
средняя степень |
|
|
||
|
более 12 баллов |
тяжелая степень. |
|
|
||
При оценке степени тяжести гестоза необходимо учитывать также суточный диурез (в норме 1100-1200 мл), состояние глазного дна, число тромбоцитов менее 200 тыс/л и продуктов деградации фибрина/фибpинoгенa, гематокрита, функцию почек и печени.
О тяжелой степени гестоза свидетельствуют уменьшение пульсового давления (до 30 мм рт. ст. и ниже), выраженная асимметрия АД, которая коррелирует со степенью тяжести гестоза, уменьшение ОЦК, ЦВД, высокие показатели гематокрита (более 42 л/л).
Раньше других нарушается концентрационная функция почек возникает устойчивая гипоизостенурия (1010-1015) утром, затем изменяется азотовыделительная функция повышается концентрация мочевины и креатинина. Наиболее характерные признаки поражения печени при гестозе: нарушение белковообразовательной н антитоксической функции значительно снижается количе-
15

ство белка (до 60 г/л и менее), что связано также и с выходом белка во внеклеточное пространство за счет повышения проницаемости сосудистой стенки и выделением его с мочой.
Изменения глазного дна возникают чаще при гестозе средней и тяжелой степени. Наблюдается сужение артериол, расширение вен, отек сетчатки.
За счет изменений в плаценте часто развивается задержка внутриутробного развития плода и его функциональная незрелость.
Преэклампсия. Прогрессирующий гестоз приводит к изменениям центральной и периферической нервной системы вследствие нарушения мозгового кровообращения. Появляется головная боль, головокружение, ощущение тяжести в области лба и затылка, нарушение зрения («туман, мелькание мушек перед глазами»), заторможенность шум в ушах симптомокомплекс гипертензивной энцефалопатии.
Довольно часто появляются тошнота, рвота, боль в эпигастрии как следствие циркуляторных расстройств в области печени и желудка.
Если описанные проявления возникают на фоне симптомов нефропатии любой степени тяжести, это свидетельствует о наличии судорожной готовности, когда любой интенсивный раздражитель (громкий звук; яркий свет, боль, влагалищное исследование) может привести к развитию судорожного припадка.
Длительность преэклампсии различна от нескольких часов до считанных минут, так что при невнимательном поверхностном обследовании она может быть просмотрена.
Поэтому надо учитывать критерии преэклампсии и вероятности разви-
тия эклампсии: артериальное давление 160/110 мм рт. ст. и выше, протеинурия 5 г/сут. и более, гипокоагуляция, нарушение функции печени (возрастание ACT, щелочной фосфатазы), нарушение микроциркуляции и реологии (увеличение гематокрита и гемоглобина, усиление агрегации тромбоцитов, гипоальбуминемия, диспротеинемия, хронический ДВС-синдром), мозговые и зрительные нарушения, диспептические явления, шоковая плацента и гипотрофия плода (ЗВРП).
Прогрессирующий гестоз с длительным нарушением микроциркуляции в конечном счете приводят к развитию внутричерепной гипертензии, острым нарушениям мозгового кровообращения, развитию эклампсии, коматозного состояния.
16
Эклампсия наиболее тяжелая форма гестоза, характеризующаяся появлением судорог с потерей сознания у беременных, рожениц и родильниц (в течение 2 суток послеродового периода). Эклампсия свидетельствует о тяжелых полиорганных нарушениях, которые могут привести к гибели женщины. Самая частая причина смерти кровоизлияние к мозг, а также острая печеночная, дыхательная и сердечная недостаточность. Плод может погибнуть от гипоксии вследствие нарушения маточно-плацентарного кровотока, в том числе вследствие преждевременной отслойки плаценты.
При эклампсии возникает нарушение распределения кровотока и органной перфузии, спазм сосудов, ухудшение агрегантного состояния крови н нарушение ее реологических свойств, нарушение всех видов метаболизма.
Один из главных патогенетических моментов недостаточность дыхания возникает спазм дыхательной мускулатуры, приводящий к апноэ, нарушению дыхания, западению языка, обструкции дыхательных путей, вследствие чего возникают гипоксия и гиперкапния. Последняя способствует повышенному отделению бронхиального секрета, слюны. Кашлевой рефлекс при потере сознания отсутствует, слюна и бронхиальный секрет закрывают просвет суженных
дыхательных путей возникают ателектазы, нарушения газового обмена.
Во время приступа эклампсии в циркуляторное русло поступает избыток крови из спазмированных мышц, прогрессирует спазм сосудов, что оказывает значительную нагрузку на сердце. Возникает тахикардия, расширяются полости сердца, возникает циркуляторная недостаточность центрального генеза, усиливающая гипоксию и гиперкапнию.
Сердечная недостаточность часто сочетается с отеком легкого, усугубляющим: гипоксию и гиперкапнию и приводящим к более выраженной сердечной недостаточности.
Клинически дыхательная недостаточность проявляется возбуждением, цианозом, одышкой, расстройством ритма дыхания.
При эклампсии примерно у 75% больных имеются признаки печеночной недостаточности, нарушение функции почек вплоть до анурии. В свою очередь, развившееся нарушение фильтрации, реабсорбции и секреции в почках одна из причин дальнейшего прогрессирования гипертензии, протеинурии и отеков.
Если не удается прервать порочный круг, то кровоизлияния в мозг, паралич дыхательного центра, остановка сердца, шок, легочно-сердечная недостаточность, приводящая к отеку легких, или респираторный и метаболический ацидоз приводят к легальному исходу.
17

При наступлении смерти через несколько дней после перенесенной эклампсии причинами ее могут быть аспирационная или гипостатическая пневмония, печеночная кома, двусторонний некроз коркового вещества надпочечников или почечная недостаточность вследствие омертвения нефротелия канальцев.
После перенесенной эклампсии больной угрожают нарушения со стороны центральной нервной системы (психоз, паралич, эпилепсия, вегетативные нарушения, головная боль, ослабление памяти и др.).
Традиционно при эклампсии различают единичный судорожный припадок, серию судорожных припадков, следующих друг за другом через короткие интервалы времени (эклампсический статус), утрату сознания после судорожного припадка (эклампсическая кома), внезапную утрату сознания без приступа эклампсии (эклампсия без эклампсии или «coma hepatica»).
В припадке эклампсии различают 4 периода:
1. Вводный (продолжительностью около 30 сек) фибриллярные подергивания мимической мускулатуры, затем верхних конечностей, взгляд фиксирован.
2. Тонические судороги (около 30 сек)  распространяющиеся с головы, шеи, верхних конечностей на туловище и ноги. Голова отклоняется кзади, опистотонус. Дыхание прекращается, пульс прощупывается с трудом; зрачки расширены, кожа и видимые слизистые цианотичны, язык часто прикушен.
распространяющиеся с головы, шеи, верхних конечностей на туловище и ноги. Голова отклоняется кзади, опистотонус. Дыхание прекращается, пульс прощупывается с трудом; зрачки расширены, кожа и видимые слизистые цианотичны, язык часто прикушен.
3. |
Клонические судороги (около 2 мин) также распространяются сверху |
вниз. |
|
4. |
Период разрешения глубокий прерывистый вздох, изо рта появляется |
пена, часто с примесью крови, дыхание становится более регулярным, исчезает цианоз, после более или менее продолжительного коматозного состояния возвращается сознание. О припадке женщина не помнит (ретроградная амнезия).
Чем больше у больной приступов судорог, чем длительнее коматозное состояние после них, тем более неблагоприятен прогноз, который еще более ухудшается при появлении высокой температуры (вследствие увеличения внутричерепного давления нарушается функция центра терморегуляции), тахикардии, гипотензии (что может указывать на кровоизлияние в мозг), уменьшении диуреза. Во время приступа эклампсии может произойти отслойка сетчатки, плаценты, гибель плода.
Возможности прогнозирования эклампсии: 1. ДАД выше 120 мм рт.ст.
18
2.ДДД выше 110 мм рт. ст. более 6 ч.
3.ДАД 90 мм рт. ст. и выше в сочетании с протеинурией 3 г/сут. и более н олигурией менее 500 мл/сут.
4.Появление субъективных симптомов (головная боль, боль в эпигастрии, «мелькание мушек» перед глазами), быстрое нарастание генерализованных отеков, судорожная готовность даже при нормальном АД.
5.Снижение числа тромбоцитов до 60 тыс/л и менее, увеличение времени свертывания крови до 15 мин и более.
6. Нарушение функции печени гипоальбуминемия, диспротеинемия, гипербилирубинемия, гиперазотемия.
Эклампсическая кома одно из наиболее тяжелых осложнений эклампсии, летальность при которой достигает 50-70%.
В основе патологии отек мозга, который может быть вазогенным (за счет высокой гипертензии), токсическим (повышение проницаемости сосудов), осмотическим (быстрое системное снижение коллоидно-осмотического давления и осмоляльности плазмы крови), реже ишемии вследствие гипоксии н кровоизлияния в мозг.
Осложнения эклампсии:
1. |
Сердечные |
аритмии, сердечная недостаточность, отек легких. |
2. |
Мозговые |
геморрагии (массивные или диссеминированные), тромбо- |
зы, центральная гипоксия, отек, кома.
3.Гематологические  синдром ДВС, гемолитическая ангиопатическая
синдром ДВС, гемолитическая ангиопатическая
анемия.
4.Печеночные  некроз, разрыв, околопортальное или субкапсулярное кровоизлияние.
некроз, разрыв, околопортальное или субкапсулярное кровоизлияние.
5. |
Легочные |
шоковое легкое (острый респираторный дистресс-синдром), |
|
бронхопневмония. |
|
|
|
6. |
Почечные |
острый канальцевый или кортикальный некроз, подкапсу- |
|
лярное кровоизлияние. |
|
||
7. |
Сетчатка глаза |
отслойка и кровоизлияния. |
|
8. |
Другие органы |
кровоизлияния в надпочечники, кишечник, поджелу- |
|
дочную железу, селезенку. |
|||
9. |
Травма языка. |
|
|
19

10.Со стороны плода преждевременная отслойка плаценты, острая гипоксия и гибель плода, гипотрофия плода, преждевременные роды.
11.Осложнения методов интенсивной терапии 
A)неправильный выбор дозы и скорости введения препаратов для гипотензивной и седативной терапии; Б) неправильный выбор средств и дозировок препаратов, влияющих на свертывающую систему крови;
B)неправильный выбор количественного и качественного состава для инфузионной терапии; Г) осложнения, связанные с острой дегидратацией при избыточном введении препаратов;
12.Анестезиологические  синдром Мендельсона, тромбоз, инфицирование при пункции и катетеризации центральных вен.
синдром Мендельсона, тромбоз, инфицирование при пункции и катетеризации центральных вен.
13.Хирургические осложнения.
При поступлении в стационар беременной с гестозом обязателен следую-
щий объем обследования:
1. Гемоглобин, эритроциты, тромбоциты, гематокрит.
2. Биохимический анализ крови общий белок, протеинограмма, электролиты, билирубин, АЛТ, ACT, креатинин, мочевина.
3.Суточный диурез в динамике.
4.Анализ мочи по Зимницкому.
5.Общий анализ мочи, анализ мочи на белок ежедневно.
6.Белок в суточном количестве мочи.
7.Профиль АД каждые 4 ч.
8.Коагулограмма: фибриноген, тромбиновое время, протромбиновое вре-
мя.
9. Консультации окулиста и терапевта.
10.Контроль веса через день.
11.Динамический контроль за состоянием плода УЗИ, КТГ.
Основные принципы лечения гестоза
1.Создание лечебно-охранительного режима.
2.Лечебная диета.
3.Ликвидация гиповолемии.
4.Гипотензивная терапия.
20
5.Нормализация сосудистой проницаемости.
6.Регуляция водно-солевого обмена.
7.Нормализация метаболизма.
8.Нормализация реологических и коагуляционных свойств крови.
9.Профилактика и лечение полиорганной недостаточности.
10.Актиоксидантная терапия.
11.Профилактика и лечение плацентарной недостаточности.
Терапия гестоза в зависимости от степени тяжести
1. Создание лечебно-охранительного режима обязательно для всех форм гестоза. Для этого применяют снотворные и психотропные препараты триоксазин (0,3 г 3 раза в сут.), диазепам (0,01 г 3 раза в сут.), нозепам (0,1 г 3 раза в сут,), радедорм (0,01 г на ночь). Диазепам (седуксен, реланиум) применяют и внутримышечно по 10 мг (2 мл 0,25% раствора), и внутривенно, в зависимости от степени тяжести гестоза. Он обладает успокаивающим, противотревожным действием, снижает возбудимость нервной системы, способствует повышению резистентности клеток мозга плода к гипоксии.
При тяжелой нефропатии, преэклампсии перед началом обследования используют кратковременный закисно-кислородный наркоз (1:1) или в сочетании с фторотаном. Внутривенно вводят диазепам (1-2 мл 0,25% раствора), промедол (1 мл 2% раствора), дроперидол (2-4 мл 0,25% раствора). Последний препарат из группы нейролептиков, оказывает быстрое, сильное, но непродолжительное действие (3-4 ч), обладая также гипотензивным, противошоковым, противорвотным и гипотермическим действием. Для создания лечебно-охранительного режима дроперидол может применяться в комбинации с антигистаминными препаратами: димедролом 1% 1-2 мл, пипольфеном 2,5% 2 мл. При этом наблюдается усиление седации, а пипольфен, кроме того, еще и периферический спазмолитик.
2. Диетотерапия имеет несомненное значение в лечении гестоза. Она предполагает оптимальное содержание полноценных белков, жиров и углеводов в рационе. Применяются и современные пищевые добавки эколакт (изготавливается из моркови, белокочанной капусты, столовой свеклы), имеющий богатый углеводный, витаминный, аминокислотный состав и обладающий аннтиоксидантным действием, эйконол (концентрат полиненасыщенных жирных кислот). В рацион должен вводиться белок высокой биологической ценности
21

(каши, молочные продукты, обогащенные белком).
3. Для нормализации волемических показателей проводят инфузионную терапию.
Показания для инфузионной терапии: нефропатия легкой степени с рецидивами; среднетяжелая и тяжелая нефропатия, преэклампсия и эклампсия; задержка внутриутробного развития плода (ЗВРП). Цель ИТ восполнение тканевой перфузии и органного кровотока, устранение гемоконцентрации и гипопротеинемии, коррекция электролитных и метаболических нарушений.
Осуществляется методом управляемой гиперволемической гемодилюции путем введения коллоидных и кристаллоидных растворов. ИT проводится под контролем гемодинамических показателей, гематокрита (не ниже 27-28 л/л), диуреза (не менее 30-40 мл/ч), ЦВД (60-80 мм вод. ст.), осмолярности крови
(273 1,7 мосм/кт H2O).
В общем объеме инфузионной терапии соотношение между коллоидами и кристаллоидами должно составлять 1:1. В начале скорость ее должна быть больше скорости мочеотделения, а после восстановления ОЦК  наоборот. Применение декстранов ограничивается 500 мл/сут, гемодеза 400 мл/сут. изза опасности развития синдрома декстрановой почки.
наоборот. Применение декстранов ограничивается 500 мл/сут, гемодеза 400 мл/сут. изза опасности развития синдрома декстрановой почки.
При отсутствии возможности мониторинга за состоянием больной объем инфузии определяется степенью тяжести заболевания: при легкой и средней тяжести  400-800 мл/сут, тяжелой
400-800 мл/сут, тяжелой 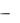 1400 мл/сут, при эклампсии
1400 мл/сут, при эклампсии 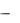 до 2200 мл/сут. Скорость введения
до 2200 мл/сут. Скорость введения 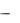 20-40 капель в мин. Инфузия большого объема жидкости может привести к отеку легких. С целью гемодилюции можно ограничиться введением 400 мл реополиглюкина. В последнее время появились новые перспективные инфузионные среды
20-40 капель в мин. Инфузия большого объема жидкости может привести к отеку легких. С целью гемодилюции можно ограничиться введением 400 мл реополиглюкина. В последнее время появились новые перспективные инфузионные среды 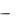 раствор гидроксиэтилированного крахмала (6 и 10% HAFS-steril). Гемодинамическое воздействие его в 2-3 раза превышает таковое раствора альбумина. Вводят внутривенно 250-500 мл. Препарат улучшает микроциркуляцию и гемодинамику в крупных сосудах.
раствор гидроксиэтилированного крахмала (6 и 10% HAFS-steril). Гемодинамическое воздействие его в 2-3 раза превышает таковое раствора альбумина. Вводят внутривенно 250-500 мл. Препарат улучшает микроциркуляцию и гемодинамику в крупных сосудах.
4. Диуретики назначают при восстановленном ОЦК и диурезе 30-40 мл/час и менее, гематокрите не более 34-35 л/л. Показания к назначению мочегонных препаратов: выраженные генерализованные отеки, уровень ДАД 120 мм рт. ст. и более, диурез менее 50 мл/ч, ЦВД более 60 мм вод. ст., острая левожелудочковая недостаточность, отек легких. Диуретики противопоказаны при нарушении фильтрационной функции почек, анурии, выраженной гиповолемии.
Рекомендуется фуросемид (лазикс) в дозе 20-40 мг после инфузионной те-
22
