
- •СОДЕРЖАНИЕ
- •РЕВМАТИЧЕСКИЕ БОЛЕЗНИ
- •СЗСТ
- •ЭТИОЛОГИЯ
- •Лекарственноиндуцированная (медикаментозная) волчанка
- •КЛИНИКА
- •ИЗУЧАЕМЫЕ МЕТОДЫ
- •Зоны кровообращения
- •Клинические признаки, которые позволяют заподозрить диагноз «В»
- •Ангиографические признаки В
- •Гистологические признаки В
- •Экзогенные
- •О суставов кистей
- •Физические методы
- •Медикаментозная терапия
- •ДИАГНОСТИКА
- •ДИАГНОСТИКА
- •КЛИНИКА
- •ЛЕЧЕНИЕ
- •ПАТОГЕНЕЗ
- •ДИАГНОСТИКА
- •Инструментальная диагностика
- •Морфологическая диагностика
- •Дифференциальный диагноз
- •Дифференциальная диагностика
- •Диагностические критерии КШ
- •Синдромы ТЭЛА
Внутренние болезни. 5 курс |
80 |
|
Обязательный объём исследований и манипуляций при ОЛ:
Оценка проходимости дыхательных путей, при ацидозе и артериальной гипотонии - интубация трахеи.
Обеспечение сосудистого доступа.
Пульс-оксиметрия.
Мониторинг АД и ЭКГ.
OAK, электролиты крови.
Прикроватная рентгенография и ЭхоКГ.
Принципы лечения ОЛ:
Уменьшение гипертензии в малом круге кровообращения:
-снижения венозного возврата к сердцу;
-уменьшения объема циркулирующей крови (ОЦК);
-дегидратации легких;
-нормализации АД;
-обезболивания.
Воздействие на дыхательный центр
Повышение сократимости миокарда левого желудочка
Нормализация КЩС
Мероприятия первого ряда
1.Придание больному сидячего или полусидячего положения.
2.Морфин в/в (0,5-1 мл 1% в 10 мл физ.р-ра, струйно, медленно). У больных старше 65 лет лучше применять промедол, т.к. он меньше угнетает дыхательный центр
3.Фуросемид в/в 4-6 мл 2% р-ра, струйно медленно.
4.Нитроглицерин под язык.
5.Ингаляция 40% О2 6-8 литров в мин.
Мероприятия второго ряда
При АД > 100 мм рт ст - нитроглицерин, добутамин.
При АД < 100 мм рт ст - допмин (дофамин).
При АД < 60 мм рт ст - норадреналин + допмин.
ИВЛ: создание положительного давления в конце выдоха
Дыхание под постоянным положительным давлением
Дозировки препаратов
1.Нитроглицерин (0,5 мг под язык каждые 5 минут или в/в капельно: 2 мл 1% на 200 мл физ. р-ра начиная с 6 капель в мин. - 5-10 мкг/мин)
2.Добутамин - от 2,5 до 10 мкг/кг/мин.
3.Дофамин 200 мг в 400 мл реополиглюкина или 5% раствора глюкозы в/в кап, скорость от 5 до 30 мкг/кг/мин.
4.Норадреналина гидротартрат 1-2 мл 0.2% р-ра (2-4 мг) в 400 мл 5% раствора глюкозы в/в капельно со скоростью 20-30 капель в мин.
Примечания.
* ГКС показаны при респираторном дистресс-синдроме и сохранении симптомов ОЛ на фоне стабилизации гемодинамики (уменьшают проницаемость капиляров).
* Вазодилататоры противопоказаны при аортальном стенозе, гипертрофической кардиомиопатии, тампонаде
сердца (уменьшают кровенаполнение левого желудочка в диастолу).
* Возможно наложение жгутов на конечности и эксфузия 400-450 мл венозной крови.
Основные опасности и осложнения:
Обструкция дыхательных путей пеной;
Угнетение дыхания;
Сложные нарушения ритма;
Сохранение ангинозных болей;
Невозможность стабилизировать АД;
Нарастание отека легких при повышении АД;
Скорость развития отека легких.
Кардиогенный шок (КШ)
Кардиогенный шок - клинический синдром, обусловленный резким падением насосной функции сердца, сосудистой недостаточностью и выраженной дезорганизацией системы микроциркуляции
Диагностические критерии КШ
1.САД при двух измерениях <= 90 мм.рт. ст.
2.Диурез <= 20-30 мл/ч
3.СИ < 2.5 л/мин/м
Внутренние болезни. 5 курс |
81 |
|
4.ДЗЛК не равное 15 мм.рт.ст.
5.Отсутствие других причин артериальной гипотонии
6.Клинические признаки шока: заторможенность и периферический ангиоспазм - холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи, спавшиеся периферические вены
7.Нарушение кровоснабжения жизненно важных органов
Факторы риска развития кардиогенного шока:
*Возраст > 65 лет.
*ФВ < 35%.
*Обширное поражение миокарда (активность МВ-фракции КФК в крови >160 Ед/л).
*СД в анамнезе.
*Повторный инфаркт.
Причины КШ (механические):
Разрыв перегородки сердца
Разрыв свободной стенки
Острая митральная недостаточность
Разрыв или дисфункция папиллярной мышцы
Тампонада сердца
Причины КШ (немеханические) - синдром малого сердечного выброса
Неадекватность перфузии органов.
Состояние постнагрузки (повышенное АД и системное периферическое сосудистое сопротивление;
повышенное давление в системе легочной артерии; эластичность сосудов; вязкость и реологические свойства крови).
Состояние преднагрузки (острый венозный застой).
Дифференциальная диагностика при шоке
Яремные вены: спавшиеся при гиповолемическом шоке; переполненые – истинный КШ; в сочетании с парадоксальным пульсом - тампонада сердца.
Асимметрия пульса и стойкий болевой синдром - расслаивающая аневризма аорты.
Дифференциальная диагностика КШ.
Следует дифференцировать истинный кардиогенный шок от рефлекторного, аритмического, лекарственного. Поражения правого желудочка, от ТЭЛА, гиповолемии, напряженного пневмоторакса, артериальной гипотензии без шока.
Изменения гемодинамики при различных видах шока |
|
||
Диагноз |
ДЗЛА |
СИ |
ОПС |
Кардиогенный шок |
повышено |
снижен |
повышено |
ТЭЛА |
снижено или норма |
снижен |
снижен |
Гиповолемический шок |
снижено |
снижен |
повышено |
Распространенный шок при сепсисе |
снижено |
повышен |
снижено |
Мероприятия при лечении КШ:
Запись и мониторирование ЭКГ,
«Связь с веной»,
Биохимический анализ: активность маркеров поражения миокарда, газовый состав крови).
ЭхоКГ.
Учитывается количество вводимой (потребляемой) и выделяемой жидкости.
Экстренная реваскулиризация миокарда на фоне внутриаортальной баллонной контрапульсации.
-Гепарин 10 000 ед в/в.
-Аспирин 325 мг внутрь
Истинный кардиогенный шок.
=Результат массивного поражения миокарда, падения его сократительной функции, выраженного нарушения периферического сопротивления.
=Показано восстановление насосной функции миокарда с помощью инотропных препаратов (допамин, добутамин, амринон, норадреналин).
Общие принципы лечения КШ
При АД > 70-90 мм рт. ст. - добутамин, допамин 5 мкг/кг/мин.
При отсутствии эффекта - амринон или милринон начальная доза 0,55 мкг/кг в виде болюса, поддерживающая - 0,375-0,75 мкг/кг/мин).
При АД < 90 мм рт. ст. - допамин 15 мкг/кг/мин. При АД < 60 дополнительно норадреналин.
Внутренние болезни. 5 курс |
82 |
|
Кортикостероиды 120 - 150 мг в/в.
Бикарбонат натрия 4% 150-200 мл для коррекции метаболического ацидоза
Рефлекторный шок.
=Следствие выраженного ангинозного приступа.
=Показано купирование болевого синдрома. 1-2 мл 0,005% р-ра фентанила или 1 мл 1% р-ра морфина или 1 мл 2% р-ра промедола в/в, струйно, медленно.
Гиповолемический шок.
=КДД < 12 мм.рт.ст., ЦВД< 90 мм.водн.ст, ДЗЛК < 6 мм.рт.ст.
=Показано восстановление ОЦК с помощью в/в введения реополиглюкина 400мл , со скоростью 20 мл в минуту.
Аритмический шок.
=Резкое нарушение сократительной функции миокарда и уменьшения сердечного выброса на фоне нарушения ритма сердца.
=Показано срочное восстановление синусового ритма.
=Лечение аритмической формы КШ
--5-10 мл 10% р-ра новокаинамида в сочетании с 0,2-0,3 мл 1% р-ра мезатона в/в в течение 5 мин.
--6-10 мл 2% р-ра лидокаина в/в в течение 5 мин.
--ЭИТ при отсутствии эффекта.
--При брадикардии: 1-2 мл 0,1% р-ра атропина в/в, медленно или 1 мл 0,05% р-ра изадрина, алупента в 200 мл 5% р-ра глюкозы в/в, кап. под контролем АД и ЧСС.
|
Основные опасности и осложнения при КШ: |
|
невозможность стабилизировать АД; |
|
отек легких при повышении АД; |
|
трансфузионная гиперволемия (ОЛ); |
|
тахиаритмии, фибрилляция желудочков; |
|
рецидив ангинозной боли; |
|
острая почечная недостаточность; |
|
асистолия. |
|
Острое легочное сердце |
|
Это перегрузка миокарда вследствие быстрого значительного повышения сопротивления на путях оттока из |
|
правого желудочка. |
- |
Классификация |
-Васкулярное -ТЭЛА,
-Бронхо-легочное - астматический статус, затяжной приступ БА с развитием острой эмфиземы легких
-Торако-диафрагмальное – пневмоторакс.
Факторы рискаТЭЛА:
Возраст > 35 лет
Ожирение
Родоразрешение
Гестозы
Варикозное расширение вен нижних конечностей
Длительная иммобилизация
Катетеризация магистральных и периферических вен
Большие хирургические операции
Сахарный диабет
Оральная контрацепция
Синдромы острой легочной эмболии Массивная эмболия Одышка, синкопальные состояния, цианоз с прогрессирующей
системной артериальной гипотензией. (обструкция > 50% легочного кровотока)
Инфаркт легкого |
Боли в грудной клетке плеврального типа, кашель, кровохарканье, хрипы над |
|
легкими, шум трения плевры. (типично для периферической эмболии) |
Внутренние болезни. 5 курс |
|
83 |
Синдромы ТЭЛА |
|
|
|
|
|
Умеренная эмболия |
Нормальное АД (при обструкции > 30% легочного кровотока) наличие |
|
Малая эмболия |
дисфункции правого желудочка |
|
Нормальное АД, нет дисфункции правого желудочка |
||
Клиническая картина
одышка (особенно у больных без заболевания сердца и легких),
боль в грудной клетке (похожая на возникающую при острой ишемии миокарда, а также появляющаяся при плеврите),
кашель (возможно кровохарканье),
сердцебиение, в тяжелых случаях потеря сознания;
при осмотре наиболее характерны тахикардия, тахипноэ,
трескучие хрипы в легких (несоответствие выраженных проявлений дыхательной недостаточности и скудной аускультативной картины в легких),
цианоз, набухание вен шеи, гипотония и шок.
Дифференциальный диагноз:
oИМ,
oпневмония,
oХСН,
oпервичной легочной гипертензией,
oперикардитом,
oБА,
oпневмотораксом,
oзлокачественным новообразованием в грудной полости,
oпереломом ребер и просто беспокойством.
ЭКГ признаки острой перегрузки правого желудочка
1.Тип SI QIII, возрастание зубца R в отведениях V1,2 и формирование глубокого зубца S в отведениях V4-6, депрессия STI, II, aVL и подъем STIII, aVF, в отведениях V1,2;
2.Возможно формирование блокады правой ножки пучка Гиса, отрицательных зубцов T в отведениях III, aVF, V1-4)
3.Перегрузка правого предсердия (высокие остроконечные зубцы P II, III.
Восстановление проходимости сосудистого русла легкого
-Антикоагулянтная терапия
-Тромболитическая терапия
-Инвазивные методы лечения
Лечение ТЭЛА (при площади закупорки менее 30%, без гемодинамических нарушений)
Антикоагулянтная терапия:
Гепарин 30-40 тыс. ЕД/сутки , в/в капельно, 5-7 дней
Низкомолекулярные гепарины
Антикоагулянты непрямого действия: варфарин 10 мг/сутки , 5-7 дней
Тромболитическая терапия (при массивной эмболии)
Стрептокиназа: 250 тыс. ЕД в/в капельно за 30 мин., затем постоянная инфузия 100 000 ЕД/час
втечение 24 часов
Урокиназа: 4400 ЕД/кг за 10 мин., затем 4400 ЕД/час в течение 12-24 часов
ТАП (альтеплаза): 10 мг в/в струйно в течение 1-2 мин., затем 90 мг инфузионно в течение 2
часов. Общая доза не более 1,5 мг/кг
Противопоказания к тромболитической терапии
Активное внутреннее кровотечение.
Геморрагический инсульт (менее 2 мес.).
Ранний послеоперационный период (менее 4 дней).
Беременность и послеродовый период менее 10 дней.
Геморрагический диатез.
Внутричерепная неоплазия.
Язвенная болезнь желудка и 12-перстной кишки.
Пороки сердца с мерцательной аритмией.
Перикардит.
Выраженная печеночная или почечная недостаточность.

Внутренние болезни. 5 курс |
84 |
|
Профилактика ТЭЛА
1.Ранняя мобилизация больного, ЛФК
2.Применение эластических чулков,
3.Пневмотическая компрессия
4.Умеренная гемодилюция
5.Гепарин 100-200 ед /кг в сутки, п/к
6.Низкомолекулярный гепарин (фраксипарин, фрагмин) 2500 ед п/к , 2 раза в сутки
7.Дезагреганты (аспирин, тиклид,трентал никотиновая кислота,компламин, реополиглюкин )
8.Установка кава-фильтра
Дифференциальная диагностика при синдроме легочной инфильтрации
Инфильтрат в лёгком – это участок лёгочной ткани, характеризующийся скоплением обычно не свойственных ему клеточных элементов, увеличенным объёмом и повышенной плотностью.
По данным рентгенологического исследования:
1)Ограниченные заемнения и очаги (наиболее часто)
2)Округлая тень – одиночная или множественная
3)Лгочная диссеминация
4)Усиление легочного рисунка
Субъективные симптомы:
Неспецифичны
Могут указывать на поражение дыхательной системы
Более часто встечается одышка, кашель, боли в грудной клетке, выделение мокроты, кровохарканье
Возможно наличие только неспецифических симптомов: утомляемость, снижение работоспособности, головная боль, снижение массы тела
Возможно полное отсутствие субъективных жалоб
Данные физикального обследования:
Отставание больной половины грудной клетки в дыхании
Усиление голосового дрожания в проекции уплотнения
Тупой или притуплённый перкуторный звук
Бронхиальное дыхание (крупные очаги) или ослабленное везикулярное (мелкие)
Дополнительные дыхательные шумы: крепитация, различные хрипы, шум трения плевры
1. ПНЕВМОНИЯ
Пневмония – острое инфекционное воспаление лёгочной ткани с обязательным вовлечением в процесс респираторных отделов лёгких
По причине возникновения:
--Первичная пневмония
=бактериальная (облигатные и условно-патогенные штаммы)
=вирусная (грипп, РВС, ТОРС)
=риккетсиозная (при Ку-лихорадке)
=грибковая (кандиды, актиномицеты)
--Вторичная пневмония
=в результате нарушения кровообращения (застойная)
=в результате изменений бронхов (перибронхоэктатическая, при ХОБЛ, при бронхиальной астме, бронхолгочный рак)
=в зоне ателектаза
=после токсических воздействий (углекислый газ, уремия)
=бактериальная суперинфекция (коклюш, малярия, лептоспирозы, лейкозы)
=при аспирации
=липоидная (после аспирации парафина, масла)
Классификация пневмоний
1)Внебольничная
2)Нозокомиальная (внутрибольничная)
3)Атипичная (хламидии, микоплазмы, легионеллы) !!! не путать с SARS =ТОРС – вызывается
коронавирусами
Внутренние болезни. 5 курс |
85 |
|
4)У лиц с иммунодефицитом
5)Аспирационная
По объёму легочного инфильтрата
Долевая (ранее крупозная)
Очаговая (=бронхопневмония, однако термин признан устаревшим)
Полисегментарная (термин используется в рентгенлогии, в клинической практике не применяется)
Интерстициальная (не является истинной пневмонией, так как отсутствует поражение альвеол, в настоящее время термин заменн на «пульмонит»)
Подозрение на пневмонию:
1.Анамнез
**связь с перенесённой ОРВИ
**контакт с больным
**недомогание, симптомы общей интоксикации в течение нескольких дней
**гипертермия (субфебрилитет) в течение нескольких дней
**возможно острое начало или бессимптомное течение – анамнез отсутствует
2.Жалобы:
**характерные для интоксикационного синдрома
**гипертермия
**кашель
**боль в грудной клетке
**ДН
**возможно полное отсутствие жалоб
2. ИНФИЛЬТРАТИВНЫЙ ТУБЕРКУЛЁЗ
Классификация:
1.Очаговый Т лгких
2.Инфильтративный Т
3.ПТК
4.Туберкулома лгких
5.Силикотуберкулёз
6.Казеозная пневмония – как самостоятельная форма и как осложнения Т лёгких в фазе острого прогрессирования
Подозрение на туберкулёз:
Постепенное начало
Предшествовал период немотивированного недомогания
Субфебрилитет, кашель
Физикальные симптомы выражены слабо
Синдром ллгочной инфильтрации выявлен в области верхушки или верхней доли
Затемнение обчно однородное, но в прилегочной ткани есть свежие очаги
«Дорожка» к корню
В корнях встречаются обызвествленные лимфоузлы
Казеозная пневмония:
пргрессирующее течение экссудативно-некротического процесса
без тенденции к ограничению
наличие массивного казеозного некроза с поражением сосудистой системы лёгких
массивное размножение микобактерий приводит к прорыву гисто-гематологического барьера с развитием бактеремии
в результате – диссеминация специфического процесса
3. ЛЕГОЧНОЙ ЭОЗИНОФИЛЬНЫЙ ИНФИЛЬТРАТ
Клиническая классификация, 1990
1.Локальный легочный эозинофилит
простой легочной эозинофилит (синдром Леффлера), причины – растительные аллергены,
|
плесневые грибы, гальминты, лекарства, пищевые продукты, никель |
|
хроническая эозинофильная пневмония (длительный легочной эозинофилит, синдром |
Лера-Киндберга), причины – плесневые грибы, гельминты, лекарства, пищевые продукты, опухоли внутренних органов (почек, простаты), гемобластозы
2. Легочной эозинофилит с астматическим синдромом, причины – лекарства, гельминты, плесневые грибы, пищевые продукты, отмена поддерживающей терапии (ГКС), аспергиллы
Внутренние болезни. 5 курс |
86 |
|
3. Легочной эозинофилит с системными проявлениями (гиперэозинофильный миелопролиферативный синдром), причина не известна
Клиника
Чаще отсутствует
Возможны проявления, характерные для пневмонии
Инфильтраты в лёгких гомогенные, без чтких контуров и «дорожки» к корню
Локализуются в различных отделах лёгкого
Характерна «летучесть»
Быстрый эффект ГКС
4.АЛЛЕРГИЧЕСКИЙ ИНФИЛЬТРАТ В ЛЁГКОМ
Возникает при попадании в респираторный тракт пыли, содержащей органические частицы
Часто не имеет отличий от лёгочного эозинофильного инфильтрата
Описаны:
-«Лёгкое сельскохозяйственного рабочего»
-«Лёгкое птичника»
-«Лёгкое работника табачной плантации»
5.ЗАТЕМНЕНИЕ ПРИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЯХ
центральный рак легкого
периферический рак легкого, особенно пневмоническая форма бронхиолоальвеолярного рака
метастаз в легкие – единичный и множественные, в то числе эндобронхиальный
лимфомы легкого
саркомы легкого
Периферический рак:
oбугристые, неровные контуры тени
oструктура тени однородная или с полостями распада
oокружающая легочная ткань интактна (м.б. периканкрозная пневмония)
oотводящей дорожки к корню нет
oчасто увеличены лимфоузлы средостения
Анамнез
oпожилой возраст
oкурение
oповторные пневмонии одной локализации
oдлительные эпизоды кашля, в т.ч. непродуктивного Метастатические поражения:
множественные круглые тени
необходим поиск первичной опухоли
чаще метастазирует опухоль почек, хорионэпителиома, меланома, рак матки, молочной железы, ЖКТ
6.ЗАТЕМНЕНИЯ ПРИ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЯХ
=гамартома
=аденома бронха
=хондромы
=невриномы
Требуют диф.диагностики со злокачественными, в т.ч. морфологической Характерно:
одиночные образования, существуют на протяжение длительного времени
чаще шаровидные образования с чёткими контурами
отсутствует «дорожка»
окружающая ткань интактна
7.АНОМАЛИИ РАЗВИТИЯ ЛЁГКИХ
-Киста лёгкого с аномальным кровоснабжением ( внутридолевая секвестрация лёгкого)
-Гипоплазия лёгких простая, кистозная, нагноившиеся легочные кисты
-Артериовенозные аневризмы в легких
-Лимфангиэктазия и прочие аномалии лимфатической системы
8.НАГНОИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛЁГКИХ
Это группа острых воспалительных процессов в лгких, протекающих с нагноением, некрозом и деструкцией
Термины:
Внутренние болезни. 5 курс |
87 |
|
Абсцесс – отграниченный гнойник, «множественные абсцессы»
Гангрена Гангренозный абсцесс??? На сегодняшний день нет определения
Классификация:
1.Острая гнойно-некротическая деструкция лёгкого
-ограниченная ГНДЛ (с хорошим бронхиальным дренажом; с недостаточным бронхиальным дренажом; с полным нарушением бронхиального дренажа))
-распространённая ГНДЛ (бронхогенная – легочная, легочно-плевральная; гематогенная - легочная, легочно-плевральная)
-ограниченная гангрена (регрессирующая, прогрессирующая)
-распространенная гангрена (прогрессирующая)
2.Хроническая гнойная деструкция лёгких
9.ОЧАГОВЫЙ ПНЕВМОСКЛЕРОЗ
= постпневмонический = посттуберкулёзный
10.ИНФАРКТ ЛЁГКОГО (ТЭЛА)
Развивается не у всех больных, перенесших ТЭЛА
*диагностика основаниа на сопоставлении жалоб, анамнеза, результатов инструментального исследования, в т.ч. ЭКГ, рентгенографии ОГК, изотопной сцинтиграфии лёгких, КТ
*высокая достоверность диагноза при проведении ангиопульмонографии и спиральной КТ с контрастированием лёгочной артерии
11.ГЕМОСИДЕРОЗ ЛЁГКИХ
встречается редко
сочетается с гемосидерозом других органов
происходит повторное кровоизлияние в легочную ткань
кровохарканье, анемия
рентгенологически – двусторонние симметричные мелкоочаговые изменения в лёгких
имеет кризовое течение – криз длится от нескольких часов до 1-2 недель
Диагноз:
-гемосидерофаги в мокроте
-десфераловый тест
-биопсия лёгкого
12.ЭХИНОКОККОЗ ЛЁГКОГО
отсутствуют субъективные симптомы
форма кисты округлой или овальной с перетяжками и выпячиваниями
контуры тени ровные, чёткие
структура однонродная, но может определяться краевое обызвествление капсулы или симптом отслойки хитиновой оболочки
окружающая ткань, как правило, интактна
13.ПУЛЬМОНИТЫ ПРИ ИММУНОПАТОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ
==системный васкулит
==СКВ
==синдром Гудпасчера
==гранулематоз Вегенера
==базальный пневмофиброз при системном склерозе
14. ИДИОПАТИЧЕСКИЙ ЛЕГОЧНЫЙ ФИБРОЗ (ФИБРОЗИРУЮЩИЙ АЛЬВЕОЛИТ)
Критерии (2000г):
Большие:
исключение других интерстициальных заболеваний лёгких
изменения ФВД, включая рестриктивные заболевания и нарушения газообмена
двусторонние ретикулярные изменения в базальных отделах легких с минимальными изменениями по типу «матового стекла», по данным КТ
нет признаков альтернативного диагноза по данным трансбронхиальной биопсии и бронхоальвеолярного
лаважа
Малые:
возраст старше 50
Внутренние болезни. 5 курс |
88 |
|
незаметное постепенное появление диспноэ при физ.нагрузке
длительность заболевания более 3 месяцев
инспираторная крепитация в базальных отделах лёгкого Необходимо 4 больших + как минимум 3 малых
15.ДИАФРАГМАЛЬНАЯ ГРЫЖА
--- параэзофагеальная
--- аксиальная
16.САРКОИДОЗ ЛЁГКИХ
неизвестной этиологии
начало постепенное, бессимптомное
нет признаков интоксикации
температура нормальная или субфебрильная
узловатая эритема
отрицательные туберкулиновые пробы
рентгенограмма характерна для туберкулёза
17.ЛЕКАРСТВЕННАЯ ТОКСИЧЕСКАЯ ПНЕВМОПАТИЯ
нитрофураны
амиодарон
ПАСК
сульфаниламиды
салицилаты
18.АСПИРАЦИЯ ИНОРОДНОГО ТЕЛА
-обтурация бронха с развитием ателектаза и пневмонии дистальнее места обструкции
-диф.диагностика с опухолевым ателектазом
-в случае аспирации рентген-контрастного тела оно визуализируется на фоне инфильтрата
19.ПНЕВМОКОНИОЗЫ
=гистоплазмы – двусторонние мелкие инфильтраты («снежная буря», «метель»)
=актиномицеты
20.АЛЬВЕОЛЯРНЫЙ ПРОТЕИНОЗ
в альвеолах и бронхиолах накапливаются белково-липоидные вещества
рентген - «синдром заполнения альвеол»
в ткани лёгкого при гистологическом исследовании выявляется вещество, дающее ШИК-положительную реакцию
Дифференциальная диагностика при бронхообструктивном синдроме
Синдром бронхиальной обструкци, синонимы:
бронхообструктивный синдром
синдром лёгочной обструкции
бронхоспастический синдром
астматический компонент
бронхообтурационный синдром
СБО – патологическое состояние, обусловленное нарушением проходимости бронхов, ведущее место в происхождении которого занимает бронхоспазм Синдром не фиксируется в диагнозе бронхиальной астмы, где бронхоспазм я вляется облигатным (обязательным) компонентом нозологии.
Компоненты СБО:
1.Спазм
Внутренние болезни. 5 курс |
89 |
|
2.Отёк слизистой, инфильтрация (эозинофилы, нейтрофилы)
3.Дискрения
-увеличение количества мокроты
-повышение вязкости
-«сухость бронхов»
Ситуация бронхоспазма может передаваться вегетативными нервными путями и проявляться бронхоспазмом
Эффекторное звено регуляции:
Реснитчатые клетки
Бокаловидные клетки
Базальные клетки
Слой слизи
Подслизистый слой
Бронхиальная мускулатура
Варианты СБО:
1)Первичный (астматический)
2)Гетероаллергический (на фоне симптомов аллергии)
**анафилактический шок
**лекарственная аллергия
**ангиоэдема (отёк Квинке) **пневмокониозы **полинозы
**аллергическая реакция при паразитарных заболеваниях (трихинеллёз)
3)Аутоиммунный
* синдром Черджа-Стросс * реакция «трансплантат против хозяина» * синдром Дресслера * буллзный пемфигоид
4)Инфекционно-воспалительный
**пневмония
**туберкулз
**бронхит
**микозы
5)Обтурационный
* ингаляция инородных тел * пролапс трахеи * бронхолитиаз
* бронхоаденома, бронхокарцинома * синдром Мендельсона (30% летальность) – аспирация пищевых масс и соляной кислоты
6)Обтурационно-рестриктивный
**ХОБЛ
**хронический обструктивный бронхит
7)Дискинетический – трахеобронхиальная дискинезия – снижение тонуса бронхов: * первичное
*на фоне хронических процессов (астма, ХОБЛ, экспираторный стеноз)
*эмфизема – развивается на фоне первичной и вторичной обструктивной эмфиземы вследствие эконираторного коллапса мелких бронхов (идёт потеря эластических свойств бронхов). В отличие от астмы обструкция малообратима
8)Гемодинамический
**первичная лёгочно-артериальная гипертензия (болезнь Аэрса)
**митральный стенох
**застойное лгкое
**ТЭЛА
9)Эндокринно-гуморальный
* гипертиреоз
*гипоталамический синдром
*карциноидные опухоли
*гормонозависимость
10)Нейрогенный
*Центральный
**истерия
**постконтузионный синдром
**астматические нервно-психические варианты:

Внутренние болезни. 5 курс |
90 |
|
***истероподобный
***истероподобный
***шунтовый
*Вегетативный ** последствия энцефалита (отёк из-за механического раздражения блуждающего нерва)
11)Ирритативно-токсический
* отёк дыхательных путей
*компонент острого респираторного дистресс-синдрома
*применение ФОС
*передозировка вагостимуляторов (тиопентал натрия, циклопропан)
12)Токсический - адренергический дисбаланс
**передозировка бета-адреноблокаторов
**введение ацетилхолина, гистамина
Помощь
Определить состояние удушья, пока человек дышит сам, ничего не делать
Спелеотерапия – создание сухого безаллергенного воздуха в солевой шахте
Дифференциальная диагностика заболеваний кишечника
I. ХРОНИЧЕСКИЙ ЭНТЕРИТ
Хронический энтерит – полиэтиологическое заболевание тонкого кишечника, характеризующееся развитием воспалительно-дистрофическими процессами, дисрегенераторными изменениями, атрофией слизистой оболочки тонкой кишки различной степени, нарушением всех функций тонкого кишечника, в первую очередь всасывательной и пищеваительной.
Программа обследования:
1)Клиническое обследование и анамнестические данные
2)ОАК, ОАМ
3)Копрологический анамнез
4)Бактериологический анамнез
5)БАК: общий белок, белковые фракции, кальций, калий, натрий, глюкоза, билирубин, аминотрансферазы, мочевина, креатинин, ХС, ТАГ
6)Исследование всасывательной способности кишечника (проба с Д-ксилозой, тест с меченными липидами, альбумином, водородный тест) выполняется в специализированных гастроэнтерологических отделениях
7)Исследование в дуоденальном содержимом энтерокиназы, ЩФ, трипсина, альфа-амилазы
8)Рентгеноскопия желудка и кишечника
9)УЗИ органов брюшной полости
10)Биопсия тощей кишки
11)Определение в крови титра АТ к иерсиниям
Энтеральный копрологический синдром
Диарея до 6-8 раз в сутки
Испражнения обильные, водянистые
Количество кала увеличено (полифекалия)
Кал светло-жёлтого цвета
В кале непереваренная пища, мышечные волокна, жир
Кал мазевидный, блестящий
Нередко зловонный запах кала
Нет примесей крови, гноя, слизи
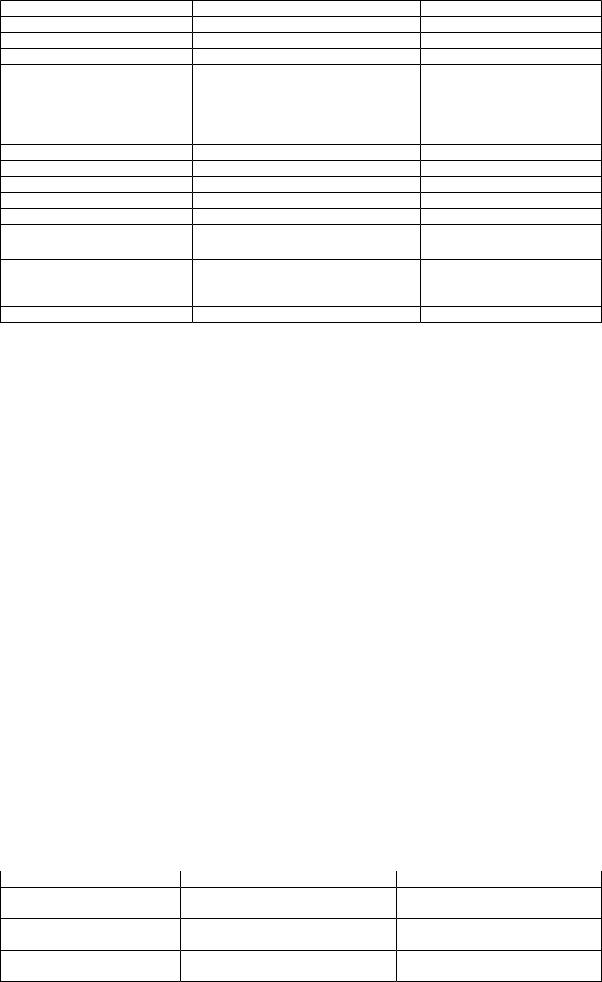
Дифференциальная диагностика хронического энтерита и хронического колита
Признак |
Хронический энтерит |
Хронический колит |
Частота стула |
6-8 раз в сутки |
10-15 раз в сутки |
Частота запоров (обстипация) |
У 20% больных |
У 50% |
Внутренние болезни. 5 курс |
|
|
91 |
|
|
|
|
Объём каловых масс |
Полифекалия (больше 300 г/сутки) |
Не увеличен |
|
Стеаторея |
Характерно |
Отсутствует |
|
Непереваренная пища в кале |
Характерно |
Отсутствует |
|
Слизь в кале |
Небольшое количество |
Большое количество |
|
Кровь в кале |
Отсутствует |
Часто |
|
Локализация боли |
Околопупочная область |
Подвздошная область |
|
Тенезмы |
Отсутствуют |
Характерны |
|
Чувство неполного |
Не характерно |
Характерно |
|
опорожнения кишечника |
|
|
|
Похудание |
Характерно |
Незначительное |
|
Трофические нарушения |
Характерно |
Отсутствуют |
|
Спазм, урчание, переливание |
Характерно |
Отсутствует |
|
Анемия |
Характерно |
Отсутствует |
|
Гипопротеинемия |
Характерна |
Отсутствует |
|
Пальпаторная болезненность |
Не характерна |
Характерна |
|
толстой кишки |
|
|
|
Копрограмма |
Непереваренная клетчатка, крахмал, |
Слизь, лейкоциты, |
|
|
мышечные волокна, нейтральный |
эритроциты, клетки |
|
|
жир |
кишечного эпителия |
|
Колоноскопия |
Нет изменений |
Воспалительные изменения |
|
Дифференциальная диагностика хронического энтерита и туберкулёза кишечника
Для туберкулёза характерно:
Наличие в анамнезе указаний на туберкулёзный процесс
Преимущественное поражение илеоцекального отдела (илеотифлит)
Характерные изменения терминального отрезка подвздошной и слепой кишок, болезненность, уплотнение
Длительное повышение температуры тела, сопровождающееся потливостью, особенно ночью
Увеличение мезентериальных лимфоузлов, определяемых слева выше пупка и в правой подвздошной
области
Положительные туберкулиновые пробы
Положительная реакция на скрытую кровь в кале и определение микобактерий туберкулёза в кале
Обнаружение при рентгенологическом исследовании обызвествлённых мезентериальных лимфоузлов
Обнаружение в области заднего прохода туберкулёзных язв, не имеющих тенденции к заживлению
Выявление при рентгенологическом исследовании кишечника изъязвлений слизистой оболочки, рубцовых
стенозов, иногда дефектов наполнения слепой кишки, узкого изъязвлённого терминального отдела подвздошной кишки, патологическое укорочение в области восходящей кишки
Обнаружение при колоноскопии язв овальной или округлой формы, псевдополипов
Выявление в биоптатах слизистой оболочки кишечника микобактерий и эпителиоидных гранулём с гигантскими клетками Пирогова-Лангханса
Обнаружение при УЗИ увеличенных мезентериальных лимфоузлов
Дифференциальная диагностика хронического энтерита и амилоидоза кишечника
Для амилоидоза характерно:
Наличие симптомов основного заболевания, вызывающего развитие амилоидоза (туберкулз, бронхоэктатическая болезнь, ревматоидный артрит)
Упорные, нередко профузные поносы, не поддающиеся активному лечению диетой, антибиотиками,
адсорбционными средствами
Вовлечение в патологический процесс других органов – печени, селезёнки, почек, сердца, поджелудочной
железы
Повышенное содержание в крови альфа-2 и гамма-глобулинов
Значительное повышение СОЭ
Выявление амилоида в биоптатах десны, тощей, двенадцатиперстной и прямой кишки
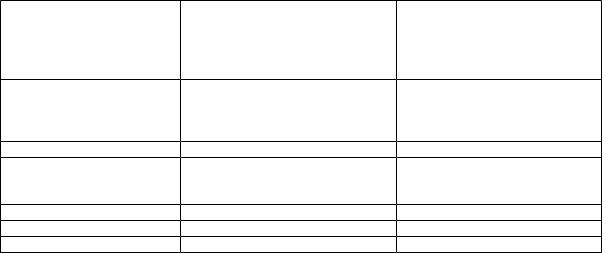
Дифференциальная диагностика хронического энтерита и хронического панкреатита
Признак |
Хронический энтерит |
Хронический панкреатит |
Сильные боли в животе |
Не характерны |
Очень часто в периоде |
|
|
обострения |
Локализация боли |
Околопупочная и правая |
Верхняя половина живота |
|
подвздошная область |
|
Опоясывающий характер |
Не бывает |
Часто |
боли |
|
|
Внутренние болезни. 5 курс |
|
|
92 |
|
|
|
|
Рвота |
Не часто |
Часто |
|
Данные пальпации |
Урчание при пальпации |
Болезненность в проекции |
|
|
терминального отрезка |
поджелудочной железы, |
|
|
подвздошной кишки |
прощупываемость |
|
|
|
поджелудочной железы |
|
Желтуха |
Не бывает |
Развивается при |
|
|
|
псевдотуморозной форме, |
|
|
|
увеличении головки |
|
|
|
поджелудочной железы |
|
Сахарный диабет |
Нет |
Часто |
|
Поджелудочная железа при |
Не изменена |
Диффузные изменения , м. б. |
|
УЗИ |
|
увеличение, расширение |
|
|
|
Вирсунгова протока |
|
Гипопротеинемия |
Часто |
Не часто |
|
Гипокальциемия |
Часто |
Не часто |
|
Анемия |
Характерна |
Не характерна |
|
II. БОЛЕЗНЬ КРОНА
Болезнь Крона – неспецифический воспалительный гранулематозный процесс, поражающий различные отделы ЖКТ, но преимущественно тонкий и толстый кишечник,характеризуется сегментарностью, рецидивирующим течением с образованием воспалительных инфильтратов, глубоких продольных язв, наружных и внутренних свищей, стриктур, перианальных абсцессов
Дифференциальная диагностика хронического энтерита и болезни Крона
Илеит при болезни Крона:
-системные проявления (узловатая эритема, поражение глаз, крупных суставов, почек)
-афтозные язвы слизистой полости рта и языка
-коликообразные боли в правой половине живота, локальная пальпаторная блезненность
-кашицеобразный, жидкий или водянистый стул
-отсутствие полифекалии и стеатореи
-при рентгенологическом исследовании: стриктуры, свищи, язвы слизистой оболочки, сужение, укорочение, изменение отрезков
-при лапароскопии терминальный отрезок подвздошной кишки гиперемирован, разрыхлён
III. ХРОНИЧЕСКИЙ НЕЯЗВЕННЫЙ КОЛИТ
Хронический неязвенный колит – хроническое заболевание толстой кишки, характеризующееся развитием воспалительно-атрофических изменений слизистой оболочки, а также нарушением функции толстого кишечника
Программа обследования:
1)ОАК, ОАМ
2)Копрологический анализ, включая исследование на простейшие и гельминты
3)Исследование кала на дисбактериоз
4)УЗИ органов брюшной полости
5)Ирригоскопия
6)Ректороманоскопия (при проктосигмоидите)
7)Колоноскопия
8)Биопсия слизистой оболочки толстой кишки и гистологическое исследование биоптатов
9)Пальцевое исследование прямой кишки
Колитический копрологический синдром
Диарея 10-15 раз в сутки
В 50% - запоры
Кал неоформленный, кашицеобразный
Примесь слизи, крови и гноя в кале
Эритроциты, лейкоциты, пищевые волокна при микроскопии кала
IV.СИНДРОМ РАЗДРАЖЁННОГО ТОЛСТОГО КИШЕЧНИКА
Синдром раздражённого толстого кишечника – комплекс функциональных (не связанных с органическим поражением) расстройств толстой кишки, продолжающееся свыше 3 месяцев в год.
Встречается у 20-30% взрослого населения
Критерии диагностики
Непрерывное сохранение или рецидивирование следующих симптомов на протяжение, по крайней мере, 3 месяцев: -- боль или дискомфорт в животе, который уменьшается после дефекации или сопровождается изменением частоты стула, или консистенции стула в сочетании, по крайней мере, с двумя из следующих признаков:
Внутренние болезни. 5 курс |
93 |
|
-изменение частоты стула (более 3 раз в день или менее 3 раз в неделю)
-изменение формы стула
-нарушение пассажа стула (напряжение, императивные позывы, ощущение неполного опорожнения кишечника)
-выделение слизи
-вздутие живота
Признаки
=отсутствие болей и диареи в ночное время
=отсутствие так называемых «симптомов тревоги» (примесь крови в кале, лихорадка, необъяснимое похудание, анемия, повышение СОЭ)
=длительный анамнез заболевания, изменчивый характер жалоб, несоответствие между обилием и «красочночтью» жалоб и хорошим общим состоянием больного
=связь ухудшения самочувствия с психоэмоциональными факторами и стрессовыми ситуациями
=отсутствие патологических изменений сос стороны лабораторно-инструментальных методов диагностики
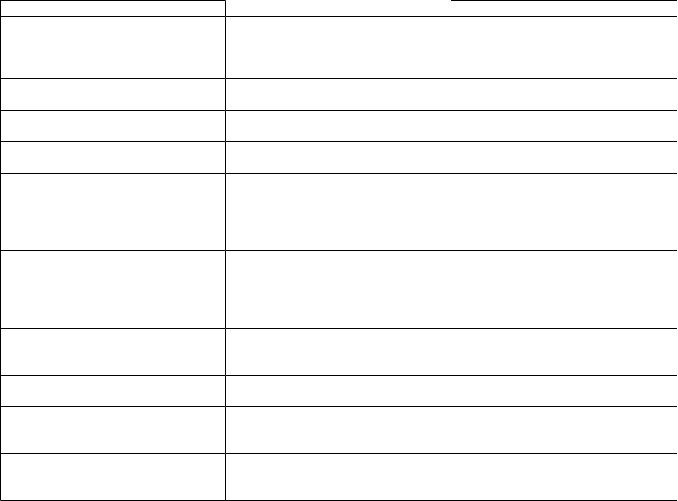
Дифференциальная диагностика синдрома раздражённой кишки и хронического колита
Признак |
Синдром раздражённой кишки |
Хронический колит |
Этиологические факторы |
Психоэмоциональные травмы, |
Инфекции, особенно дизентерия, |
|
перенесённые операции, |
дисбактериоз, сенсибилизация к |
|
заболевания других органов, |
аутофлоре |
|
алиментарные нарушения |
|
Связь обострений с |
Отчётливая |
Может отсутствовать |
психоэмоциональными факторами |
|
|
Симптомы вегетососудистой |
Чаще выражены |
Могут отсутствовать |
лабильности |
|
|
Пальпация живота |
Отсутствие выраженной |
Выраженная болезненность кишки, |
|
болезненности кишки |
иногда ограничение подвижности |
Характер стула |
Понос или запор с кратковременным |
Чаще встречается понос или |
|
поносом, кал обычно со слизью, |
чередование его с запорами, м.б. |
|
отсутствуют непереваренные |
примеси крови, слизи, остатков |
|
остатки пищи |
пищи, нередко ложные |
|
|
императивные позывы |
Копрологические данные |
Отсутствуют воспалительные |
Воспалительный синдром |
|
элементы, иногда признаки |
(лейкоциты, слизь, белок), частые |
|
ускорения или замедления моторики |
признаки нарушения пищеварения, |
|
толстой кишки |
увеличение содержания кишечных |
|
|
ферментов |
Эндоскопия |
Нормальная слизистая оболочка, |
Атрофия, гиперемия, язвы, явления |
|
иногда незначительная гиперемия |
криптита, усиление |
|
|
слизеобразования |
Биопсия толстой кишки |
Без патологии |
Воспалительно-дистрофические |
|
|
изменения слизистой |
Иммуногистологическое состояние |
Без изменений |
Снижение неспецифической |
|
|
резистентности, сенсибилизация к |
|
|
аутомикрофлоре |
Рентгенологическое исследование |
Без патологии или спастическая |
Изменение рельефа слизистой |
|
гаустрация |
оболочки кишки, утолщение стенок, |
|
|
иногда язвы, перипроцесс |
Дифференциальная диагностика хронического колита и рака толстой кишки
Для рака правой половины толстой кишки характерно:
кишечные кровотечения (клинически выраженные или скрытые) и гипохромная анемия
боли в правой половине живота постоянного характера
пальпируемая бугристая плотная опухоль в области слепой кишки или восходящего отдела поперечноободочной кишки
отсутствие симптомов кишечной непроходимости
Для рака левой половины толстой кишки характерно:
схваткообразные боли в животе, чередование поносов и запоров
ограниченное вздутие левой половины живота, видимая на глаз перистальтика кишечника
картина кишечной непроходимости
пальпируемая бугристая опухоль в левой половине толстой кишки
рак прямой кишки легко определяется при пальцевом исследовании
Внутренние болезни. 5 курс |
94 |
|
выделение крови с калом, слизи, гноя
боль в области заднего прохода и затруднение дефекации
постоянно положительная реакция на скрытую кровь в кале
Дифференциальная диагностика хронического колита и туберкулёза кишечника
Для туберкулёза характерно:
Наличие в анамнезе указаний на туберкулёзный процесс
Постоянные боли в животе, чаще в правой подвздошной и околопупочной области
Плотные, болезненные, утолщённые стенки слепой кишки, определяемые при пальпации
области
Положительные туберкулиновые пробы
Положительная реакция на скрытую кровь в кале и определение микобактерий туберкулёза в кале
Тенезмы и ложные позывы к дефекации
V. ЯЗВЕННЫЙ КОЛИТ
Язвенный колит – заболевание неизвестной этиологии, характеризующееся развитием некротизирующего воспалительного процесса слизистой оболочки толстого кишечника с образованием язв, геморрагий, гноя.
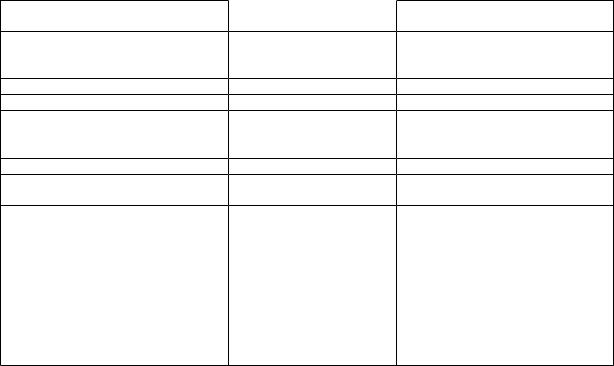
Дифференциальная диагностика болезни Крона и язвенного колита
Признак |
|
Болезнь Крона в толстой |
Язвенный колит |
|
|
кишке |
|
Глубина поражения |
Трансмуральное |
Воспалительный процесс в |
|
|
|
|
слизистой оболочке и |
|
|
|
подслизистом слое |
Кровавый стул |
Редко |
Типичный признак |
|
Поражение прямой кишки |
Редко (20%) |
Часто |
|
Патологические изменения вокруг |
Характерны |
Не характерны |
|
анального отверстия |
|
|
|
Наружные и внутренние свищи |
Характерны |
Не характерны |
|
Поражение илеоцекальной области |
Очень характерно |
Не характерно |
|
Определение при пальпации живота |
Характерно |
Не характерно |
|
опухолевидного образования |
|
|
|
Рецидив после хирургического |
Часто |
Не бывает |
|
лечения |
|
|
|
Эндоскопические проявления: |
|
|
|
|
афты |
Типичны |
Нет |
|
продольные язвы |
Типичны |
Нет |
|
непрерывное |
Редко |
Характерно |
|
поражение |
|
|
Микроскопия биоптатов – наличие |
Типичный признак |
Не характерно |
|
эпителиоидной гранулёмы |
|
|
|
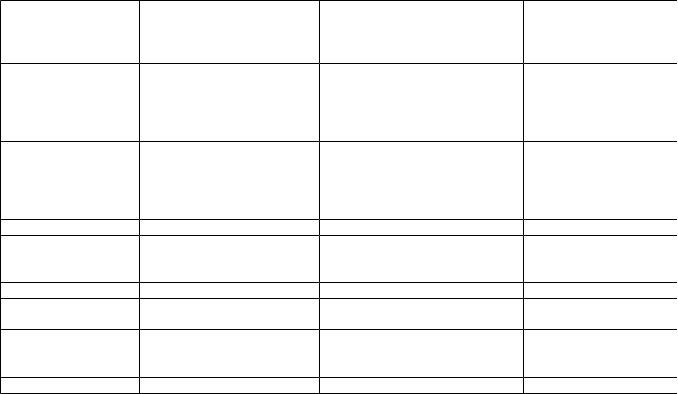
Дифференциальная диагностика при мочевом синдроме
Причины мочевого синдрома:
1)Заболевания почек
Гломерулярные
-гломерулонефрит
-гломерулопатии
Тубуло-интерстициальные
-пиелонефрит
-острая уропатия
-рефлюксная нефропатия
Внутренние болезни. 5 курс |
95 |
|
-кистозная нефропатия
-лекарственная нефропатия
-возрастная нефропатия
2)Интеркуррентные инфекции и интоксикации
=бактериальные инфекции любой локализации
=вирусные инфекции
=алкогольная интоксикация
=пищевая интоксикация
=потребление наркотиков
3)Системные заболевания
-АГ
-Системный васкулит
-СЗСТ (СКВ, ревматоидный артрит)
-Амилиодоз
-Миеломная болезнь
-Гепато-ренальный синдром
4)Метаболические расстройства
=подагра
=СД
=нефрокальциноз
=оксалурия
5)Опухоли
-первичные опухоли мочевой системы
-метастазы опухолей в органы мочевой системы
-паранеопластическая нефропатия
6)Заболевая нижних мочевыводящих путей
-воспалительные заболевания
-ДГПЖ
- инородные тела Наиболее часто: АГ, ХСН, инфекционный эндокардит
ОСНОВНЫЕ ПОКАЗАТЕЛИ ОАМ
ЦВЕТ МОЧИ
Цвет |
Причина |
Заболевание |
Влияние лекарственных |
|
|
|
препаратов |
Бледный |
Сильное разведение, низкая |
СД, ХСН |
Диуретики |
|
плотность |
|
|
Белый |
Хилурия |
Жировое перерождение, распад |
Рыбий жир |
|
|
почечной ткани, шистосомоз |
|
Тёмно-жёлтый |
Повышение концентрации |
Олигурия при экстраренальных |
Аскорбиновая кислота |
|
желчных пигментов |
потерях (рвота, дарея), |
|
|
|
лихорадка |
|
Красный |
Эритроцитурия |
Нефролитиаз, травма, инфекция |
Свекла, вишня, |
|
Гемоглобинурия |
почек, гломерулонефрит |
ежевика, амидоирин, |
|
Миоглобинурия |
|
фенолфталеин |
|
Порфиринурия |
|
|
|
Уратурия |
|
|
Мясных помоев |
Изменённые эритроциты |
Гломерулонефрит |
|
Оранжевый |
Уратурия |
|
Мочекислый инфаркт у |
|
|
|
новорождённых после |
Тмно-коричневый |
Уробилиноген |
Гемолитическая анемия |
рифампицина |
|
|||
Чёрный |
Гемоглобинурия |
Острая гемолитическая анемия, |
|
|
|
алкаптопурия, меланосаркома |
|
Зелёный |
Билирубинурия |
Механическая желтуха |
|
Зеленовато-бурый |
Билирубинурия, |
Паренхиматозная желтуха |
Ревень |
|
уробилиногенурия |
|
|
Голубой |
Индикан |
|
Индиго |
УДЕЛЬНЫЙ ВЕС МОЧИ
В норме 1010 – 1030, нарушения: гипостенурия – снижение, изостенурия – постоянный, изогипостенурия – постоянное снижение

Внутренние болезни. 5 курс |
|
96 |
рН МОЧИ |
|
|
|
|
|
Реакция мочи |
Причины |
|
Кислая |
Перегрузка мясной пищей, диабетическая кома, |
|
|
гломерулонефрит |
|
Слабокислая |
Норма |
|
Постоянно кислая |
Выпадение уратов |
|
Нейтральная |
Границы нормы |
|
Щелочная |
Овощная диета, щелочные минеральные воды, рвота, |
|
|
воспалительные заболевания мочевыводящих путей, |
|
|
дистальный тубулярный ацидоз, гипокалиемия |
|
Постоянно щелочная |
Фосфатные камни |
|
ПРОТЕИНУРИЯ
1.Физиологическая – у практически здоровых лиц после физической или эмоциональной нагрузки, потребления большого количества мясной (белковой) пищи, при наличии поясничного лордоза
-в разовой порции до 0.033 г/л
-в суточной – 50-100 мг/сутки
2.Преходящая – при лихорадочных состояниях, заболеваниях головного мозга
Увеличивают протеинурию:
лихорадка
стресс
физическая нагрузка
введение норадреналина
Степень протеинурии:
в норме до 150 мг/сутки
незначительная (следовая) – до 1 г/сутки
умеренная (средняя) – от 1 до 3 г/сутки
выраженная (значительная) – свыше 3 г/сутки
Виды протеинурии:
почечная (ренальная) и непочечная (пре- и постренальная)
постоянная и преходящая (транзиторная)
селективная и неселективная
гломерулярная (клубочковая) и тубулярная (канальцевая)
ЛЕЙКОЦИТУРИЯ
Изолированная лейкоцитурия (больше 6-8 лейкоцитов в поле зрения) является свидетельством активного воспаления нижних, реже верхних мочевых путей Ничипоренко – 2.5*106/л Каковский-Аддис – 4*106/сутки
Причины:
=инфекции полостной системы почек (пиелонефрит)
=инфекции нижних МВП (циститы, уретриты, простатиты)
ГЕМАТУРИЯ
Микрогематурия
Макрогематурия
Внорме в ОАМ эритроцитов нет, у женщин допускается 1-2 эритроцита в 1 поле зрения, у мужчин 1 в 2-3 полях зрения Ничипоренко – 1*106/л
Каковский-Аддис – 2*106/сутки Причины:
= гломерулонефрит = мочекаменная болезнь
= опухоли почек, МВП = пиелонефрит = васкулиты
= урологическая патология (поликистоз почек, аномалии строения)
ЦИЛИНДРУРИЯ
Внорме нет
Гиалинвые
Зернистые

Внутренние болезни. 5 курс |
97 |
|
Восковидные
Эритроцитарные
Лейкоцитарные
Пигментные
КРИСТАЛЛЫ
-оксалаты – «конверты»
-фосфаты – «крышки гробов»
-цистин – шестиугольные, «стоп-сигнал»
Овальные жировые тельца – при нефротическом синдроме, «мальтийский крест»
Диагностические критерии ОГН:
1.Анамнез (связь с перенеснной стрептококковой инфекцией, заболевание через 10-14 дней)
2.Клиника (отёки, повышение АД, боли в пояснице, макрогематурия, «мясные помои»)
3.Инструментальные исследования – увеличение размеров почек и симметричность поражения (УЗИ, РРГ , рентгенография почек)
4.Повышение титра АСЛ-О в крови
5.Мочевой осадок – преобладание гематурии (макроили микро-), изменённые эритроциты
6.Эритроцитарные цилиндры
7.Протеинурия различной степени выраженности 0.066 до 3.5 г/л и выше
8.Гиалиновые цилиндры
Диагностические критерии ХГН:
1.Анамнез (изменения в ОАМ более 15 лет)
2.Клиника (отёки, повышение АД)
3.Мочевой осадок (как ОГН) + снижение удельного веса мочи (изостенурия, гипостенурия)
4.При инструментальных методах – уменьшение размеров почек
Диагностические критерии амилоидоза:
1)Анамнез (хронические воспалительные заболевания, наследственность)
2)Клиника (системность поражения, увеличение размеров печени, селезёнки, почек
3)Лабораорные данные (значительное увеличение СОЭ, диспротеинемия)
4)Мочевой осадок
-преобладание протеинурии
-гиалиновые цилиндры
-может быть эритроцитурия, лейкоцитурия
Диагностические критерии хронического пиелонефрита:
1.Анамнез (наличие урологической патологии)
2.Клиника (боли в пояснице, чаще односторонние, дизурические явления)
3.Лабораторные данные (лейкоцитоз, палочкоядерный сдвиг влево)
4.Инструментальная: УЗИ, РРГ, КТ
5.Мочевой синдром
-лейкоцитурия (пиурия)
-микропротеинурия
-бактериурия (больше 100 микробных тел в 1 мл3
-преднизолоновый тест
ВТОРИЧНЫЕ НЕФРОПАТИИ
СКВ
1)Клиника (системность поражения: сердце, кожа, лёгкие, нервная система)
2)Лабораторные данные (иммунологические изменения – LE-клетки, ANA, анти-ДНК антитела)
3)Мочевой синдром
-преобладание гематурии – изменнные эритроциты
-эритроцитарные цилиндры
-протеинурия различной степени выраженности от 0.066 до 3.5 г/л
-гиалиновые цилиндры
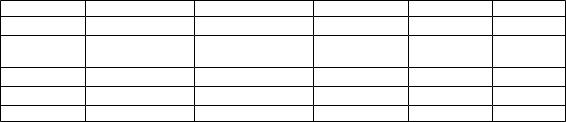
|
Мочевой синдром |
|
|
|
|
|
Острый |
Хронический |
Хронический |
Амилоидоз |
Люпус- |
|
гломерулоефрит |
гломерулонефрит |
пиелонефрит |
|
нефрит |
Удельный |
Норма, |
Норма, снижен |
Норма, |
Норма |
Норма |
Внутренние болезни. 5 курс |
|
|
|
|
98 |
|
|
|
|
|
|
||
вес |
повышен |
|
снижен |
|
|
|
Белок |
+ + |
+ + + |
+ |
+ + + |
+ + + |
|
Эритроцит |
+ + + |
+ + + |
+ |
+ |
+ + |
|
ы |
+ |
+ |
+ + + |
+ |
+ |
|
Лейкоциты |
|
|||||
Бактерии |
-- |
-- |
+ + + |
-- |
-- |
|
рН |
Кислая |
Кислая |
Щелочная |
Кислая |
Кислая |
|
Дополнительные методы диагностики:
КТ
ЯМР
Ангиография
Биопсия
